
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Актуальность темы. Повреждения. Паренхиматозные дистрофии
|
|
|
|
Повреждения. Паренхиматозные дистрофии
ПОВРЕЖДЕНИЯ
Познание общепатологических процессов обычно начинают с изучения структурных основ повреждения, поскольку любое проникновение болезнетворного агента в организм, уже само по себе, подразумевает повреждение клеток, органов и тканей.
Под термином "повреждение" или "альтерация" (от лат. alteratio – изменение) в патологической анатомии принято понимать изменения структуры клеток, межклеточного вещества, тканей и органов, которые сопровождаются снижением уровня их жизнедеятельности или ее прекращением. В группу повреждений включены такие общепатологические процессы как дистрофии, апоптоз, некроз, а также атрофия. Атрофия, хотя и представляет собой один из вариантов адаптации организма к изменившимся условиям жизнедеятельности под влиянием неблагоприятных факторов, отнесена в эту группу на основании того, что, по сути, является гипобиотическим процессом.
Причины, способные вызвать повреждение, очень разнообразны и могут действовать непосредственно или опосредованно (через гуморальные и рефлекторные влияния). Характер и степень повреждения зависят от природы и силы повреждающего фактора, структурно-функциональных особенностей органа или ткани, а также от реактивности организма. В одних случаях возникают поверхностные и обратимые изменения, касающиеся обычно лишь ультраструктур, в других – глубокие и необратимые, которые могут завершиться гибелью не только клеток и тканей, но иногда и целых органов.
Большое количество экзогенных повреждающих факторов, включая инфекционные и токсические (алкоголь, наркотики, тяжелые металлы) агенты, включаясь непосредственно в различные биохимические процессы клетки и межклеточных структур, вызывают в них как морфологические, так и функциональные изменения (стереотипные ответные реакции).
Точный момент, при достижении которого повреждение (дистрофия) становится необратимым, приводящим к смерти клетки (некрозу), является неизвестным.
Апоптоз и некроз – это местная смерть, то есть гибель клеток и тканей при жизни организма. Он сопровождается необратимыми биохимическими и структурными изменениями. Некротизированные клетки прекращают функционировать. Если некроз достаточно обширный, то он клинически проявляется в виде болезни (инфаркт миокарда, ишемический инсульт). К не смертельным повреждениям клетки можно отнести дистрофии.
Для изучения этой главы Вам необходимы знания по анатомии человека и гистологии, касающиеся структурных единиц, из которых состоят органы (например, в почках – это нефрон, в печени – печеночная долька), по биохимии нужны сведения об обменных процессах, которые поддерживают гомеостаз нормальных клеток и межклеточных структур. Нужно вспомнить, что паренхиму органа составляют те клетки, которые осуществляют главную функцию данного органа. Например, в сердце это кардиомиоциты, в печени – гепатоциты и т.д. Что строму большинства органов составляет волокнистая соединительная ткань, кровеносные и лимфатические сосуды и нервы.
Полученные знания о структуре и функции повреждений очень важны и необходимы специалисту любого медицинского профиля, поскольку нет ни одного заболевания, при котором не наблюдалось развитие альтерации. Кроме того, альтерация тесно связана со многими другими общепатологическими процессами и является причиной их развития, она также может быть одним из компонентов этих процессов, например, воспаления. Все вышеперечисленное свидетельствует об актуальности предлагаемой для изучения темы.
Цель обучения – уметь распознавать основные структурные признаки альтеративных изменений в органах человека, обусловленные воздействием различных патогенных факторов и интерпретировать функциональное значение этих изменений.
Для этого необходимо уметь:
- определять макро- и микроскопические признаки различных видов дистрофий, некроза, апоптоза и атрофии;
- определять обратимость и необратимость выявленных структурных изменений;
- трактовать исход и значение альтеративных изменений для организма.
ДИСТРОФИИ
Под трофикой понимают совокупность механизмов, определяющих метаболизм и структурную организацию клетки (ткани), необходимых для выполнения специализированной функции.
Дистрофия (от греч. dys – нарушение и trophо – питаю) – это количественные и качественные структурные изменения в клетках и/или межклеточном веществе органов и тканей, обусловленные нарушением обменных процессов. При дистрофиях в результате нарушения трофики в клетках или в межклеточном веществе накапливаются различные продукты обмена (белки, жиры, углеводы, минералы, вода). Морфологическая сущность дистрофий выражается в:
- увеличении или уменьшении количества каких-либо веществ, содержащихся в организме в норме (например, увеличение количества жира в жировых депо);
- изменении качества, то есть физико-химических свойств веществ, присущих организму в норме (например, изменение тинкториальных свойств коллагеновых волокон при мукоидном набухании и фибриноидных изменениях);
- появлении обычных веществ в необычном месте (например, накопление жировых вакуолей в цитоплазме клеток паренхиматозных органов при жировой дистрофии);
- появлении и накоплении новых веществ, которые не присущи для него в норме (например, белка амилоида).
Таким образом, дистрофия является морфологическим выражением нарушений метаболизма клеток и тканей.
Среди механизмов поддержания нормальной трофики выделяют клеточные и внеклеточные.
Клеточные механизмы обеспечиваются структурной организацией клетки и ее ауторегуляцией, обеспечивающейся генетическим кодом.
Внеклеточные механизмы трофики обеспечиваются транспортными (кровь, лимфа) и интегративными (нервная, эндокринная, гуморальная) системами ее регуляции.
Непосредственной причиной развития дистрофий могут служить:
1. Различные факторы, повреждающие ауторегуляцию клетки, среди них:
1. Токсические вещества (в том числе токсины микроорганизмов).
2. Физические и химические агенты: высокая и низкая температуры, определенные химические вещества (кислоты, щелочи, соли тяжелых металлов, многие органические вещества), ионизирующая радиация.
3. Приобретенная или наследственная ферментопатия (энзимопатия).
4. Вирусы. Цитопатогенные вирусы могут вызывать лизис клетки путем непосредственного прямого включения в клеточные мембраны. Другие вирусы могут встраиваться в клеточный геном и вызывать соответствующее нарушение белкового синтеза в клетке. Некоторые вирусы могут вызывать лизис клеточных мембран опосредованно путем иммунного ответа, вызванного вирусными антигенными детерминантами на поверхности инфицированной клетки.
2. Нарушения функции энергетических и транспортных систем, обеспечивающих метаболизм и структурную сохранность тканей (клеток), при которых имеет место:
1. Гипогликемия: Макроэргические связи АТФ представляют собой наиболее эффективный источник энергии для клетки. АТФ производится путем окислительного фосфорилирования АДФ; эта реакция связана с окислением восстановленных веществ в дыхательной цепи ферментов. Глюкоза – основной субстрат для производства энергии в большинстве тканей и единственный источник энергии в мозговых клетках. Низкий уровень глюкозы в крови (гипогликемия) приводит к недостаточному производству молекул аденозинтрифосфата (АТФ), что наиболее выражено в головном мозге.
2. Гипоксия: Недостаток кислорода в клетках (гипоксия) может возникать при:
1. обструкции дыхательных путей или болезни, предотвращающей оксигенацию крови в легких;
2. ишемии, или нарушении тока крови в тканях в результате общих или местных нарушений циркуляции крови;
3. анемии (то есть, при снижении уровня гемоглобина в крови), что приводит к снижению транспорта кислорода кровью;
4. нарушении структуры гемоглобина (например, при отравлении угарным газом (СО)), при этом образуется метгемоглобин, не способный к переносу кислорода; это приводит к такому же результату, что и при анемии.
3. Нарушения эндокринной и нервной регуляции:
1. Заболевания эндокринных органов (тиреотоксикоз, диабет, гиперпаратиреоз и т.д.)
2. Болезни центральной и периферической нервной систем (нарушенная иннервация, опухоли головного мозга).
Морфогенез дистрофий
Среди механизмов, ведущих к развитию характерных для дистрофий изменений, различают инфильтрацию, декомпозицию (фанероз), извращенный синтез и трансформацию.
Инфильтрация – избыточное проникновение продуктов обмена из крови и лимфы в клетки или межклеточное вещество и/или нарушение включения их в метаболизм с последующим накоплением. Например, инфильтрация белком эпителия проксимальных канальцев почек при нефротическом синдроме, инфильтрация липопротеидами интимы аорты и крупных артерий при атеросклерозе.
Декомпозиция (фанероз) – распад сложных в химическом отношении веществ. Например, распад липопротеидных комплексов и накопление в клетке жира в свободном состоянии (жировая дистрофия кардиомиоцитов при дифтерийной интоксикации). Распад полисахаридно-белковых комплексов лежит в основе фибриноидных изменений соединительной ткани при ревматических болезнях.
Трансформация – переход одного вещества в другое. Такова, например, трансформация углеводов в жиры при сахарном диабете, усиленная полимеризация глюкозы в гликоген и др.
Извращенный синтез – это синтез в клетках или в тканях веществ, не встречающихся в них в норме. К ним относятся: синтез аномального белка амилоида в клетке и образование аномальных белково-полисахаридных комплексов амилоида в межклеточном веществе, синтез белка алкогольного гиалина гепатоцитом, синтез гликогена в эпителии узкого сегмента нефрона при сахарном диабете.
Характерная морфология дистрофий выявляется, как правило, на тканевом и клеточном уровнях, причем для доказательства связи дистрофии с нарушениями того или иного вида обмена требуется применение гистохимических методов. Без установления качества продукта нарушенного обмена нельзя верифицировать тканевую дистрофию, т.е. отнести ее к белковым, жировым, углеводным или другим дистрофиям. Изменения органа при дистрофии (размер, цвет, консистенция, структура на разрезе) в одних случаях представлены исключительно ярко, в других – отсутствуют и лишь микроскопическое исследование позволяет выявить их специфичность.
В классификации дистрофий придерживаются нескольких принципов. Выделяют дистрофии:
1. В зависимости от локализации нарушений обмена:
1. паренхиматозные;
2. стромально-сосудистые;
3. смешанные.
2. По преобладанию нарушений того или иного вида обмена:
1. белковые;
2. жировые;
3. углеводные;
4. минеральные.
3. В зависимости от влияния генетических факторов:
1. приобретенные;
2. наследственные.
4. По распространенности процесса:
1. общие;
2. местные.
ПАРЕНХИМАТОЗНЫЕ ДИСТРОФИИ
Актуальность темы. Паренхиматозные дистрофии – это структурные изменения в высокоспециализированных в функциональном отношении клетках, связанные с нарушением обмена веществ.
К паренхиматозным белковым дистрофиям со времен Р.Вирхова многие патологи причисляли и продолжают причислять так называемую "зернистую дистрофию", которую сам Р.Вирхов обозначил как "мутное набухание". Так принято обозначать процесс, при котором в цитоплазме клеток паренхиматозных органов появляется выраженная зернистость. При этом клетки имеют вид мутных, набухших. Сами органы увеличиваются в размерах, становятся дряблыми и тусклыми на разрезе, как бы ошпаренные кипятком. Предполагалось, что зернистость, наблюдаемая в клетках, обусловлена накоплением в клетке зерен белка. Однако электронно-микроскопическое и гистоферментохимическое изучение "зернистой дистрофии" показало, что в ее основе лежит не накопление белка в цитоплазме, а либо гиперплазия (т.е. увеличение количества) ультраструктур клеток паренхиматозных органов как выражение функционального напряжения этих органов в ответ на различные воздействия; гиперплазированные ультраструктуры клетки выявляются при светооптическом исследовании как белковые гранулы, либо увеличение размеров ультраструктур за счет их набухания при повышенной проницаемости мембран. В одних паренхиматозных клетках (кардиомиоциты, гепатоциты) происходит гиперплазия и набухание митохондрий и эндоплазматического ретикулума, в других, например, в эпителии извитых канальцев, гиперплазия лизосом, поглощающих низкомолекулярные (в проксимальном отделе) и высокомолекулярные (в дистальном отделе) белки. Клиническое значение мутного набухания во всех его разновидностях различно. Но даже выраженные его морфологические проявления, что доказано при помощи биопсий паренхиматозных органов, обычно не влекут за собой недостаточности органа, а сопровождаются некоторым снижением функции органа. Это проявляется приглушенностью тонов сердца, появлением следов белка в моче, снижением силы сокращения мышц. В принципе это процесс обратимый. Вместе с тем необходимо помнить, что если причина, вызвавшая развитие зернистой дистрофии, не устранена, наступает деструкция липопротеидных комплексов мембранных структур клетки и развиваются более тяжелые изменения в виде паренхиматозных белковых и жировой дистрофии.
Поскольку при всех паренхиматозных дистрофиях наблюдается повреждение преимущественно высокоспециализированных в функциональном отношении клеток, то эти дистрофии всегда сопровождаются недостаточностью функции соответствующего органа. Знание причин, патогенеза, морфологических проявлений паренхиматозных дистрофий, их исходов необходим для изучения как общей, так и частной патологической анатомии, поскольку этот вид дистрофий наблюдается практически при всех заболеваниях человека.
Цель обучения – уметь по макро- и микроскопическим признакам распознавать различные виды паренхиматозных дистрофий, определять их значение для организма.
Для этого необходимо уметь:
- интерпретировать морфологические изменения в клетках и определять основные морфологические характеристики белковых, жировых и углеводных паренхиматозных дистрофий на основании применения гистохимических методик исследования;
- прогнозировать исход этих процессов и оценить их значение на основании характера, степени, распространенности и локализации паренхиматозных дистрофий.
При паренхиматозных дистрофиях преобладают нарушения клеточных механизмов трофики. Различные виды паренхиматозных дистрофий отражают недостаточность определенного физиологического (ферментативного) механизма, обеспечивающего выполнение клеткой специализированной функции (гепатоцит, нефроцит, кардиомиоцит и т.д.). В связи с этим в разных органах (печень, почки, сердце и т.д.) при развитии одного и того же вида дистрофии участвуют различные пато- и морфогенетические механизмы.
Механизм повреждений клетки сводится к следующему:
1. Вначале происходят внутриклеточное накопление воды и электролиз, обусловленные нарушением функции энергозависимой К+-Na+-АТФазы в клеточной мембране. В результате приток К+, Na+ и воды в клетку ведет к "облачному" или "мутному" набуханию, что является ранним и обратимым (реверсивным) результатом повреждения клетки (этот эффект обусловлен набуханием цитоплазматических органелл, рассеянных в клетке).
Происходят также изменения во внутриклеточных концентрациях других электролитов (особенно K+, Ca2+ и Mg2+), поскольку их концентрации также поддерживаются активностью энергозависимых процессов в клеточной мембране. Эти нарушения концентрации электролитов могут вести к беспорядочной электрической активности (например, в миокардиоцитах и нейронах) и ингибированию ферментов.
2. За притоком ионов натрия и воды следует набухание цитоплазматических органелл. При набухании эндоплазматического ретикулума происходит отделение рибосом, что приводит к нарушению синтеза белка. Митохондриальное набухание, которое является общим признаком для большого количества различных типов повреждений, вызывает физическое разобщение окислительного фосфорилирования.
3. В условиях гипоксии клеточный метаболизм изменяется от аэробного к анаэробному гликолизу. Преобразование ведет к производству молочной кислоты и вызывает уменьшение внутриклеточной pH. Хроматин конденсируется в ядре, происходит дальнейшее разрушение мембран органелл. Разрушение лизосомных мембран ведет к выходу лизосомных ферментов в цитоплазму, которые повреждают жизненно важные внутриклеточные молекулы.
В зависимости от нарушений того или иного вида обмена паренхиматозные дистрофии делят на белковые (диспротеинозы), жировые (липидозы) и углеводные.
ПАРЕНХИМАТОЗНЫЕ БЕЛКОВЫЕ ДИСТРОФИИ
В настоящее время к паренхиматозным белковым дистрофиям (диспротеинозам) относят гиалиново-капельную, гидропическую и роговую. Однако, следует подчеркнуть, что роговая дистрофия по механизму своего развития не связана с предыдущими.
Большая часть белков цитоплазмы (простых и сложных) находится в соединении с липидами, образуя липопротеидные комплексы. Эти комплексы составляют основу мембран митохондрий, эндоплазматической сети, пластинчатого комплекса и других структур. Помимо связанных белков в цитоплазме клетки содержатся и свободные белки.
Сущность паренхиматозных диспротеинозов состоит в изменении физико-химических и морфологических свойств белков клетки. Белки подвергаются либо коагуляции, то есть свертыванию с увеличением количества химических связей (например, S-S мостиков между полипептидными цепями), либо, наоборот, колликвации (разжижению) (от слова liquor – жидкость), то есть распаду полипептидных цепей на фрагменты, что ведет к гидратации цитоплазмы. После повреждения любой этиологии в клетке сразу увеличивается синтез белков целого семейства – это, так называемые белки температурного шока. Среди белков температурного шока наиболее изучен убиквитин, который, как предполагается, защищает другие белки клетки от денатурации. Убиквитин играет роль "домашней хозяйки" по наведению порядка в клетке. Соединяясь с поврежденными белками, он способствует их утилизации и восстановлению структурных компонентов внутриклеточных органелл. При тяжелом повреждении и избыточном накоплении комплексы убиквитин-белок могут формировать цитоплазматические включения (например, тельца Маллори в гепатоцитах – убиквитин/кератин; тельца Луи в нейронах при болезни Паркинсона – убиквитин/нейрофиламенты).
ГИАЛИНОВО-КАПЕЛЬНАЯ ДИСТРОФИЯ
При гиалиново-капельной дистрофии в цитоплазме появляются крупные гиалиноподобные белковые глыбки и капли, сливающиеся между собой и заполняющие тело клетки. В основе этой дистрофии лежит коагуляция белков цитоплазмы с выраженной деструкцией ультраструктурных элементов клетки – фокальный коагуляционный некроз.
Этот вид диспротеиноза часто встречается в почках, реже – в печени, и совсем редко – в миокарде.
Внешний вид органов при этой дистрофии не имеет каких-либо характерных черт. Макроскопические изменения характерны для тех заболеваний, при которых встречается гиалиново-капельная дистрофия.
В почках при микроскопическом исследовании накопление крупных зерен белка ярко-розового цвета – гиалиновых капель – находят в нефроцитах. При этом наблюдается деструкция митохондрий, эндоплазматической сети, щеточной каемки. В основе гиалиново-капельной дистрофии нефроцитов лежит недостаточность вакуолярно-лизосомного аппарата эпителия проксимальных и дистальных извитых канальцев, в норме реабсорбирующего белки. Поэтому этот вид дистрофии нефроцитов очень часто встречается при нефротическом синдроме и отражает реабсорбционную недостаточность извитых канальцев в отношении белков. Этот синдром является одним из проявлений многих заболевании почек, при которых первично поражается гломерулярный фильтр (гломерулонефрит, амилоидоз почек, парапротеинемическая нефропатия и др.)
В печени при микроскопическом исследовании в гепатоцитах находят глыбки и капли белковой природы – это алкогольный гиалин, представляющий собой на ультраструктурном уровне нерегулярные агрегаты микрофибрилл и гиалиновые неправильной формы включения (тельца Маллори). Образование этого белка и телец Маллори служит проявлением извращенной белково-синтетической функции гепатоцита и выявляется постоянно при алкогольном гепатите.
Исход гиалиново-капельной дистрофии неблагоприятен: она завершается необратимым процессом, ведущим к тотальному коагуляционному некрозу клетки.
Функциональное значение этой дистрофии очень велико – происходит резкое снижение функции органа. С гиалиново-капельной дистрофией эпителия почечных канальцев связаны появление в моче белка (протеинурия) и цилиндров (цилиндрурия), потеря белков плазмы (гипопротеинемия), нарушение ее электролитного баланса. Гиалиново-капельная дистрофия гепатоцитов нередко является морфологической основой нарушений многих функций печени.
ГИДРОПИЧЕСКАЯ, ИЛИ ВАКУОЛЬНАЯ ДИСТРОФИЯ
Гидропическая, или вакуольная, дистрофия характеризуется появлением в клетке вакуолей, наполненных цитоплазматической жидкостью. Жидкость накапливается в цистернах эндоплазматического ретикулума и в митохондриях, реже в ядре клетки. Механизм развития гидропической дистрофии сложен и отражает нарушения водно-электролитного и белкового обмена, ведущие к изменению коллоидно-осмотического давления в клетке. Большую роль играет нарушение проницаемости мембран клетки, сопровождающееся их распадом. Это ведет к активации гидролитических ферментов лизосом, которые разрывают внутримолекулярные связи с присоединением воды. По существу такие изменения клетки являются выражением фокального колликвационного некроза.
Гидропическая дистрофия наблюдается в эпителии кожи и почечных канальцев, в гепатоцитах, мышечных и нервных клетках, а также в клетках коры надпочечников.
Причины развития гидропической дистрофии в разных органах неоднозначны. В почках – это повреждение гломерулярного фильтра (гломерулонефрит, амилоидоз, сахарный диабет), что ведет к гиперфильтрации и недостаточности ферментной системы нефроцитов, в норме обеспечивающей реабсорбцию воды; отравление гликолями, гипокалиемия. В печени гидропическая дистрофия возникает при вирусном и токсическом гепатитах. Причинами гидропической дистрофия эпидермиса могут быть инфекции, аллергии.
Внешний вид органов и тканей мало изменяется при гидропической дистрофии.
Микроскопическая картина: паренхиматозные клетки увеличены в объеме, цитоплазма их заполнена вакуолями, содержащими прозрачную жидкость. Ядро смещается на периферию, иногда вакуолизируется или сморщивается. Нарастание гидропии приводит к распаду ультраструктур клетки и переполнению клетки водой, появлению заполненных жидкостью баллонов, поэтому такие изменения называют баллонной дистрофией.
Исход гидропической дистрофии, как правило, неблагоприятный; она завершается тотальным колликвационным некрозом клетки. Поэтому функция органов и тканей при гидропической дистрофии резко снижена.
РОГОВАЯ ДИСТРОФИЯ
Роговая дистрофия, или патологическое ороговение, характеризуется избыточным образованием рогового вещества в ороговевающем эпителии (гиперкератоз, ихтиоз) или образованием рогового вещества там, где в норме его не бывает – патологическое ороговение на слизистых оболочках, например, в полости рта (лейкоплакия), пищеводе, шейке матки. Роговая дистрофия может быть местной или общей, врожденной или приобретенной.
Причины роговой дистрофии разнообразны: хроническое воспаление, связанное с инфекционными агентами, действием физических и химических факторов, авитаминозы, врожденное нарушение развития кожи и др.
Исход может быть двояким: устранение вызывающей причины в начале процесса может привести к восстановлению ткани, однако в далеко зашедших случаях наступает гибель клеток.
Значение роговой дистрофии определяется ее степенью, распространенностью и длительностью. Длительно существующее патологическое ороговение слизистой оболочки (лейкоплакия) может явиться источником развития раковой опухоли. Врожденный ихтиоз резкой степени, как правило, несовместим с жизнью.
ПАРЕНХИМАТОЗНЫЕ ЖИРОВЫЕ ДИСТРОФИИ (ЛИПИДОЗЫ)
В цитоплазме клеток содержатся в основном липиды, которые образуют с белками сложные лабильные жиро-белковые комплексы – липопротеиды. Эти комплексы составляют основу мембран клетки. Липиды вместе с белками являются составной частью и клеточных ультраструктур. Помимо липопротеидов, в цитоплазме встречаются в небольшом количестве жиры в свободном состоянии.
Паренхиматозная жировая дистрофия – это структурные проявления нарушения обмена цитоплазматических липидов, которые могут выражаться в накоплении жира в свободном состоянии в клетках, где он не обнаруживаются и в норме.
Причины жировой дистрофии разнообразны:
- кислородное голодание (тканевая гипоксия), поэтому жировая дистрофия так часто встречается при заболеваниях сердечно-сосудистой системы, хронических заболеваниях легких, анемиях, хроническом алкоголизме и т. д. В условиях гипоксии страдают в первую очередь отделы органа, находящиеся в функциональном напряжении;
- тяжелые или длительно протекающие инфекции (дифтерия, туберкулез, сепсис);
- интоксикации (фосфор, мышьяк, хлороформ, алкоголь), ведущие к нарушениям обмена;
- авитаминозы и одностороннее (с недостаточным содержанием белков) питание, сопровождающееся дефицитом ферментов и липотропных факторов, которые необходимы для нормального жирового обмена клетки.
Паренхиматозная жировая дистрофия характеризуется, главным образом, накоплением триглицеридов в цитоплазме паренхиматозных клеток. При нарушении связи белков с липидами – декомпозиции, которая возникает под действием инфекций, интоксикаций, продуктов перекисного окисления липидов – возникает деструкция мембранных структур клетки и в цитоплазме появляются свободные липоиды, являющиеся морфологическим субстратом паренхиматозной жировой дистрофии. Наиболее часто она наблюдается в печени, реже в почке и миокарде, и расценивается как неспецифический ответ на большое количество типов повреждения.
Нормальный метаболизм триглицеридов в печени играет центральную роль в метаболизме жиров. Свободные жирные кислоты током крови приносятся в печень, где они преобразовываются в триглицериды, фосфолипиды и сложные эфиры холестерина. После того, как эти липиды формируют комплексы с белками, которые также синтезируются в клетках печени, они секретируются в плазму как липопротеины. При нормальном метаболизме количество триглицеридов в клетке печени невелико и не может быть замечено при обычных микроскопических исследованиях.
Микроскопические признаки жировой дистрофии: любой жир, находящийся в тканях, растворяется в растворителях, которые используются при окраске образцов ткани для микроскопического исследования. Поэтому при обычной проводке и окраске ткани (окраска гематоксилином и эозином) клетки в самых ранних стадиях жировой дистрофии имеют бледную и пенистую цитоплазму. По мере увеличения жировых включений в цитоплазме появляются небольшие вакуоли.
Специфическая окраска на жиры требует использования замороженных срезов, сделанных из свежей ткани. В замороженных срезах жир остается в цитоплазме, после чего срезы окрашиваются специальными красителями. Гистохимически жиры выявляются с помощью ряда методов: судан IV, жировой красный О и шарлах рот окрашивают их в красный цвет, судан Ш – в оранжевый, судан черный B и осмиевая кислота – в черный, сульфат нильского голубого окрашивает жирные кислоты в темно-синий цвет, а нейтральные жиры – в красный. С помощью поляризационного микроскопа можно дифференцировать изотропные и анизотропные липиды. Анизотропные липиды, такие как холестерин и его эфиры, дают характерное двойное лучепреломление.
Жировая дистрофия печени проявляется резким увеличением содержания и изменением состава жиров в гепатоцитах. В клетках печени вначале появляются гранулы липидов (пылевидное ожирение), затем мелкие капли их (мелкокапельное ожирение), которые в дальнейшем сливаются в крупные капли (крупнокапельное ожирение) или в одну жировую вакуоль, которая заполняет всю цитоплазму и отодвигает ядро на периферию. Измененные таким образом печеночные клетки напоминают жировые. Чаще отложение жиров в печени начинается на периферии, реже – в центре долек; при значительно выраженной дистрофии ожирение клеток печени имеет диффузный характер.
Макроскопически печень при жировой дистрофии увеличена, малокровна, тестоватой консистенции, имеет желтый или охряно-желтый цвет, с жирным блеском на разрезе. При разрезе на лезвии ножа и поверхности разреза виден налет жира.
Причины жировой дистрофии печени (рис. 1): накопление триглицеридов в цитоплазме клеток печени возникает в результате нарушения метаболизма при следующих условиях:
1. когда увеличивается мобилизация жиров в жировой ткани, что приводит к увеличению количества жирных кислот, достигающих печени, например, при голодании и сахарном диабете;
2. когда скорость преобразования жирных кислот в триглицериды в клетке печени увеличена из-за повышенной активности соответствующих ферментных систем. Это – главный механизм влияния алкоголя, который является мощным стимулятором ферментов.
3. когда уменьшено окисление триглицеридов до ацетил-КоА и кетоновых тел в органах, например, при гипоксии, и приносимый током крови и лимфы жир не окисляется – жировая инфильтрация;
4. когда синтез белков-акцепторов жиров недостаточен. Таким путем возникает жировая дистрофия печени при белковом голодании и при отравлении некоторыми гепатотоксинами, например, четыреххлористым углеродом и фосфором.
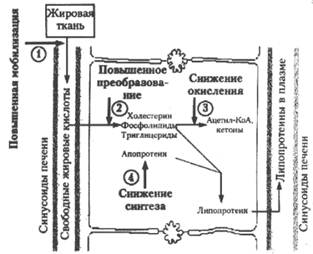
Рис.1. Жировой обмен в клетке печени
Нарушения, вызывающие жировую дистрофию, обозначены цифрами, описание смотри в тексте.
Типы жировой дистрофии печени:
1. Острая жировая дистрофия печени – редкое, но серьезное состояние, связанное с острым поражением печени. При острой жировой дистрофии печени триглицериды накапливаются в цитоплазме как маленькие, ограниченные мембраной вакуоли (мелкокапельная жировая дистрофия печени).
2. Хроническая жировая дистрофия печени может возникать при хроническом алкоголизме, недоедании и при отравлении некоторыми гепатотоксинами. Жировые капли в цитоплазме соединяются, формируя большие вакуоли (крупнокапельная жировая дистрофия печени). Локализация жировых изменений в дольке печени зависит от причин, которые их обусловили. Даже при тяжелой хронической жировой печени редко имеются клинические проявления дисфункции печени.
Жировая дистрофия миокарда характеризуется накоплением триглицеридов в миокарде.
Причины жировой дистрофии миокарда:
- хронические гипоксические состояния, особенно при выраженной анемии. При хронической жировой дистрофии желтые полосы чередуются с красно-коричневыми участками ("тигровое сердце"). Клинические признаки обычно не сильно выражены.
- токсическое поражение, например дифтеритический миокардит, вызывает острую жировую дистрофию. Макроскопически сердце дряблое, имеется желтое диффузное окрашивание, сердце выглядит увеличенным в объеме, камеры его растянуты; в клинической картине появляются признаки острой сердечной недостаточности.
Жировая дистрофия миокарда рассматривается как морфологический эквивалент его декомпенсации. Большинство митохондрий при этом распадается, поперечная исчерченность волокон исчезает. Развитие жировой дистрофии миокарда чаще всего связывают не с разрушением комплексов клеточных мембран, а с деструкцией митохондрий, что ведет к нарушению окисления жирных кислот в клетке. В миокарде жировая дистрофия характеризуется появлением в мышечных клетках мельчайших жировых капель (пылевидное ожирение). При нарастании изменений эти капли (мелкокапельное ожирение) полностью замещают цитоплазму. Процесс имеет очаговый характер и наблюдается в группах мышечных клеток, расположенных по ходу венозного колена капилляров и мелких вен, чаще субэндо- и субэпикардиально.
В почках при жировой дистрофии жиры появляются в эпителии проксимальных и дистальных канальцев. Обычно это нейтральные жиры, фосфолипиды или холестерин, который обнаруживают не только в эпителии канальцев, но и в строме. Нейтральные жиры в эпителии узкого сегмента и собирательных трубок встречаются как физиологическое явление.
Внешний вид почек: они увеличены, дряблые (при сочетании с амилоидозом плотные), корковое вещество набухшее, серое с желтым крапом, заметным на поверхности и разрезе.
Механизм развития жировой дистрофии почек связан с инфильтрацией эпителия почечных канальцев жиром при липемии и гиперхолестеринемии (нефротический синдром), что ведет к гибели нефроцитов.
Исход жировой дистрофии зависит от ее степени. Если она не сопровождается грубым поломом клеточных структур, то, как правило, оказывается обратимой. Глубокое нарушение обмена клеточных липидов в большинстве случаев заканчивается гибелью клетки.
Функциональное значение жировой дистрофии велико: функционирование органов при этом резко нарушается, а в ряде случаев и прекращается. Некоторые авторы высказывали мысль о появлении жира в клетках в период реконвалесценции и начала репарации. Это согласуется с биохимическими представлениями о роли пентозофосфатного пути утилизации глюкозы в анаболических процессах, что сопровождается также синтезом жиров.
ПАРЕНХИМАТОЗНЫЕ УГЛЕВОДНЫЕ ДИСТРОФИИ
Углеводы, которые определяются в клетках и тканях и могут быть идентифицированы гистохимически, делят на полисахариды, из которых в животных тканях выявляются лишь гликоген, гликозаминогликаны (мукополисахариды) и гликопротеиды. Среди гликозаминогликанов различают нейтральные, прочно связанные с белками, и кислые, к которым относятся гиалуроновая, хондроитинсерная кислоты и гепарин. Кислые гликозаминогликаны как биополимеры способны вступать в непрочные соединения с рядом метаболитов и осуществлять их транспорт. Главными представителями гликопротеидов являются муцины и мукоиды. Муцины составляют основу слизи, продуцируемой эпителием слизистых оболочек и железами, мукоиды входят в состав многих тканей.
Гистохимические методы выявления углеводов. Полисахариды, гликозаминогликаны и гликопротеиды выявляются ШИК-реакцией. Сущность реакции заключается в том, что после окисления йодной кислотой (или реакции с перйодатом калия) образующиеся альдегиды дают с фуксином Шиффа красное окрашивание. Для выявления гликогена ШИК-реакцию дополняют ферментативным контролем – обработкой срезов амилазой. Гликоген окрашивается кармином Беста в красный цвет. Гликозаминогликаны и гликопротеиды определяют с помощью ряда методов, из которых наиболее часто применяют окраски толуидиновым синим или метиленовым синим. Эти окраски позволяют выявлять хромотропные вещества, дающие реакцию метахромазии. Обработка срезов ткани гиалуронидазой (бактериальной, тестикулярной) с последующей окраской теми же красителями позволяет дифференцировать различные гликозаминогликаны; это возможно также при изменении рН красителя.
Паренхиматозная углеводная дистрофия может быть связана с нарушением обмена гликогена или гликопротеидов.
Нарушение обмена гликогена
Основные запасы гликогена находятся в печени и скелетных мышцах. Гликоген печени и мышц расходуется в зависимости от потребностей организма (лабильный гликоген). Гликоген нервных клеток, проводящей системы сердца, аорты, эндотелия, эпителиальных покровов, слизистой оболочки матки, соединительной ткани, эмбриональных тканей, хряща является необходимым компонентом клеток и его содержание не подвергается заметным колебаниям (стабильный гликоген). Однако деление гликогена на лабильный и стабильный условно.
Регуляция обмена углеводов осуществляется нейроэндокринным путем. Основная роль принадлежит гипоталамической области, гипофизу (АКТГ, тиреотропный, соматотропный гормоны), β-клеткам островков поджелудочной железы (инсулин), надпочечникам (глюкокортикоиды, адреналин) и щитовидной железе.
Нарушения содержания гликогена проявляются в уменьшении или увеличении количества его в тканях и появлении там, где он обычно не выявляется. Эти нарушения наиболее ярко выражены при сахарном диабете и при наследственных углеводных дистрофиях – гликогенозах.
При сахарном диабете, развитие которого связывают с патологией β-клеток островков поджелудочной железы, что обусловливает недостаточную выработку инсулина, происходит недостаточное использование глюкозы тканями, увеличение ее содержания в крови (гипергликемия) и выведение с мочой (глюкозурия). Тканевые запасы гликогена резко уменьшаются. Это в первую очередь касается печени, в которой нарушается синтез гликогена, что ведет к инфильтрации ее жирами – развивается жировая дистрофия печени; при этом в ядрах гепатоцитов появляются включения гликогена, они становятся светлыми ("пустые" ядра).
С глюкозурией связаны характерные изменения почек при диабете. Они выражаются в гликогенной инфильтрации эпителия канальцев, главным образом узкого и дистального сегментов. Эпителий становится высоким, со светлой пенистой цитоплазмой; зерна гликогена видны и в просвете канальцев. Эти изменения отражают состояние синтеза гликогена (полимеризация глюкозы) в канальцевом эпителии при резорбции богатого глюкозой ультрафильтрата плазмы.
При диабете страдают не только почечные канальцы, но и клубочки, их капиллярные петли, базальная мембрана которых становится проницаемой для сахаров и белков плазмы. Возникает одно из проявлений диабетической микроангиопатии – интеркапиллярный (диабетический) гломерулосклероз.
Наследственные углеводные дистрофии, в основе которых лежат нарушения обмена гликогена, называются гликогенозами. Гликогенозы обусловлены отсутствием или недостаточностью фермента, участвующего в расщеплении депонированного гликогена, и относятся потому к наследственным ферментопатиям, или болезням накопления. В настоящее время хорошо изучены 6 типов гликогенозов, обусловленных наследственной недостаточностью 6 различных ферментов. Это болезни Гирке (I тип), Помпе (II тип), Мак-Ардля (V тип) и Герса (VI тип), при которых структура накапливаемого в тканях гликогена не нарушена, и болезни Форбса-Кори (III тип) и Андерсена (IV тип), при которых она резко изменена.
Морфологическая диагностика гликогеноза того или иного типа возможна при исследовании биопсии с помощью гистоферментных методов, а также с учетом локализации накапливаемого гликогена.
Углеводные дистрофии, связанные с нарушением обмена гликопротеидов
При нарушении обмена гликопротеидов в клетках или в межклеточном веществе происходит накопление муцинов и мукоидов, называемых также слизистыми или слизеподобными веществами. В связи с этим при нарушении обмена гликопротеидов говорят о слизистой дистрофии.
Микроскопическое исследование. Оно позволяет выявить не только усиленное слизеобразование, но и изменения физико-химических свойств слизи. Многие секретирующие клетки погибают и десквамируются, выводные протоки желез обтурируются слизью, что ведет к развитию кист. Нередко в этих случаях присоединяется воспаление. Слизь может закрывать просветы бронхов, следствием чего является возникновение ателектазов и очагов пневмонии.
Иногда в железистых структурах накапливается не истинная слизь, а слизеподобные вещества (псевдомуцины). Эти вещества могут уплотняться и принимать характер коллоида. Тогда говорят о коллоидной дистрофии, которая наблюдается, например, при коллоидном зобе.
Причины слизистой дистрофии разнообразны, но чаще всего это воспаление слизистых оболочек в результате действия различных патогенных раздражителей (катаральное воспаление).
Слизистая дистрофия лежит в основе наследственного системного заболевания, называемого муковисцидозом, для которого характерно изменение качества слизи, выделяемой эпителием слизистых желез: слизь становится густой и вязкой, она плохо выводится, что обусловливает развитие ретенционных кист и склероза (кистозный фиброз). Поражаются экзокринный аппарат поджелудочной железы, железы бронхиального дерева, пищеварительного и мочевого тракта, желчных путей, потовые и слезные железы (подробнее см. лекцию "Пренатальная патология").
Исход в значительной мере определяется степенью и длительностью избыточного слизеобразования. В одних случаях регенерация эпителия приводит к полному восстановлению слизистой оболочки, в других – она атрофируется, в дальнейшем склерозируется, что, естественно, отражается на функции органа.
Для проверки степени усвоения Вами материала "Паренхиматозные дистрофии" просьба ответить на поставленные вопросы в нижеприведенных тестовых заданиях.
ТЕСТОВОЕ ЗАДАНИЕ № 38
Выберите один правильный ответ. У мужчины, умершего от хронической алкогольной интоксикации, на вскрытии обнаружена резко увеличенная малокровная печень, тестоватой консистенции, желтого вида. При окраске парафиновых препаратов гематоксилином и эозином в цитоплазме гепатоцитов выявлены различных размеров оптически пустые вакуоли. Какая это дистрофия?
1. углеводная паренхиматозная;
2. гиалиново-капельная;
3. мезенхимальная жировая;
4. паренхиматозная жировая;
5. гидропическая.
ТЕСТОВОЕ ЗАДАНИЕ № 39
Выберите один правильный ответ. У мужчины с тяжелейшей интоксикацией, обусловленной сепсисом, который и послужил непосредственной причиной смерти, на вскрытии выявлено "тигровое сердце". При гистохимическом исследовании в цитоплазме кардиомиоцитов обнаружены липиды. Каков наиболее вероятный механизм развития этой дистрофии:
1. декомпозиция;
2. инфильтрация;
3. трансформация;
4. извращенный синтез;
5. нарушение секреции и застой секрета.
ТЕСТОВОЕ ЗАДАНИЕ № 40
Выберите один правильный ответ. У мужчины в слизистой оболочке полости рта выявлен белесоватый участок (лейкоплакия). При электронно-микроскопическом изучении в цитоплазме клеток обнаружено резкое увеличение количества нитевидной формы ультраструктур (тонофибрилл) толщиной до 10 нм, образованных кератином. На отдельных участках многие из них превращаются в кератогиалин. Для какого вида паренхиматозной дистрофии это характерно:
1. жировой;
2. углеводной;
3. гиалиново-капельной;
4. роговой;
5. гидропической.
ТЕСТОВОЕ ЗАДАНИЕ № 41
Выберите один правильный ответ. У женщины после переливания иногруппной крови внезапно появился озноб, на губах герпетические высыпания. Микроскопически в большинстве клеток эпидермиса обнаруживаются крупные вакуоли с оттеснением ядра на периферию и сморщиванием его. Какая наиболее тяжелая разновидность паренхиматозной дистрофии обнаружена в эпидермисе губ?
1. жировая;
2. углеводная;
3. баллонная;
4. гидропическая (вакуольная);
5. гиалиново-капельная.
ТЕСТОВОЕ ЗАДАНИЕ № 42
Выберите один правильный ответ. Женщина, страдавшая на протяжении 10 лет анемией, умерла. В нефроцитах канальцев почек при микроскопическом исследовании выявлено накопление крупных зерен белка ярко-розового цвета. Электронно-микроскопически обнаружена деструкция митохондрий, эндоплазматической сети, щеточной каемки. Микроскопическая картина почек – это проявление:
1. паренхиматозной жировой дистрофии;
2. паренхиматозной углеводной дистрофии;
3. баллонной дистрофии;
4. гидропической (вакуольной) дистрофии;
5. гиалиново-капельной дистрофии.
ТЕСТОВОЕ ЗАДАНИЕ № 43
Выберите один правильный ответ. У мужчины после отравления антифризом развилась картина почечной недостаточности. При электронно-микроскопическом изучении биоптата почки в клетках эпителия извитого проксимального канальца обнаружено большое количество вакуолей, набухание и гомогенизация митохондрий и деструкция их крист, повреждение микроворсинок щеточной каемки. При светооптическом изучении вакуоли оказались оптически пустыми, окраска суданом III отрицательная. О каком процессе идет речь?
1. паренхиматозная жировая дистрофия;
2. гиалиново-капельная дистрофия;
3. баллонная дистрофия;
4. гидропическая дистрофия;
5. паренхиматозная углеводная дистрофия.
ТЕСТОВОЕ ЗАДАНИЕ № 44
Выберите один правильный ответ. У ребенка 4-х лет диагностирована дифтерия зева. При явлениях острой сердечной недостаточности на 7-е сутки наступила смерть. На вскрытии обнаружено, что полости сердца расширены в поперечнике, мышца сердца тусклая, дряблая, на разрезе пестрая, с желтоватыми участками. В цитоплазме некоторых кардиомиоцитов с сохраненной цитолеммой выявляются мелкие вакуоли, в ядрах отмечена маргинация и конденсация хроматина. На замороженных срезах вакуоли окрашиваются осмиевой кислотой в черный цвет. Какой вид дистрофии обнаружен в кардиомиоцитах?
1. углеводная;
2. баллонная;
3. гиалиново-капельная;
4. гидропическая;
5. жировая.
ТЕСТОВОЕ ЗАДАНИЕ № 45
Выберите один правильный ответ. Мужчина 30 лет умер в результате развития гнойного перитонита (воспаление брюшины). На аутопсии печень увеличена в объеме, очень дряблая, бледная, глинистого вида. Микроскопически в большинстве гепатоцитов ядра сохранены, уменьшены в объеме, интенсивно окрашиваются; цитоплазма содержит крупные и мелкие оптически пустые вакуоли, которые при окраске осмиевой кислотой приобретают черный цвет. Морфологические изменения в гепатоцитах, которые содержат вакуоли соответствуют:
1. гидропической дистрофии;
2. гиалиново-капельной дистрофии;
3. паренхиматозной углеводной дистрофии;
4. роговой дистрофии;
5. паренхиматозной жировой дистрофии.
ТЕСТОВОЕ ЗАДАНИЕ № 46
Выберите один правильный ответ. У женщины 35 лет с Rh (–) кровью родился доношенный ребенок с одногрупной Rh (+) кровью с признаками анемии. На третьи сутки появились симптомы поражения головного мозга. На пятые сутки наступила смерть. Микроскопически в нейронах обилие пигмента, выражен тигролиз и кариолизис, в цитоплазме оптически пустые вакуоли, не красящиеся суданом III. Морфологические изменения нейронов базальных ядер головного мозга – это проявление:
1. роговой дистрофии;
2. гидропической дистрофии;
3. гиалиново-капельной дистрофии;
4. паренхиматозной жировой дистрофии;
5. паренхиматозной углеводной дистрофии.
ТЕСТОВОЕ ЗАДАНИЕ № 47
Выберите один правильный ответ. У больного с нефротическим синдромом в эпителиальных клетках извитых проксимальных канальцев нефрона при световой микроскопии обнаружены крупные глыбки розовато-красноватого цвета. При электронно-микроскопическом исследовании эти глыбки представляют собой резко расширенные вакуоли эндоплазматического ретикулума, заполненные хлопьевидными массами. Отмечено увеличение количества лизосом, деструкция митохондрий. О какой из нижеприведенных дистрофий идет речь:
1. роговой дистрофии;
2. гидропической дистрофии;
3. гиалиново-капельной дистрофии;
4. углеводной дистрофии;
5. жировой дистрофии.
ТЕСТОВОЕ ЗАДАНИЕ № 48
Выберите один правильный ответ. Мужчине 42 лет с целью уточнения диагноза выполнена биопсия печени. При исследовании биопсийного материала установлено, что гепатоциты имеют повышенную базофилию цитоплазмы. Это свидетельствует о том, что в клетках происходит:
1. активный синтез белков;
2. депонирование липидов;
3. активный транспорт веществ;
4. активное расщепление всасываемых веществ;
5. процесс митотического деления.
ТЕСТОВОЕ ЗАДАНИЕ № 49
Выберите один правильный ответ. У больного клинические признаки тяжелой интоксикации. При исследовании биоптата печени отмечено, что гепатоциты увеличены в объеме, цитоплазма их заполнена вакуолями, которые на ультраструктурном уровне представляют собой резко расширенные цистерны эндоплазматического ретикулума, заполненные электронно-светлой субстанцией, митохондрии набухшие со сглаженными и фрагментированными кристами, обилие аутофаголизосом. При дополнительной окраске замороженных срезов, имеющиеся в цитоплазме вакуоли не окрашиваются суданом III и шарлах рот, ШИК-реакция (контроль амилазой) отрицательная. В гепатоцитах имеет место:
1. гиалиново-капельная дистрофия;
2. углеводная;
3. жировая дистрофия;
4. гидропическая дистрофия;
5. роговая дистрофия.
ТЕСТОВОЕ ЗАДАНИЕ № 50
Выберите один правильный ответ. При изучении биоптата печени в цитоплазме гепатоцитов обнаружено большое количество зерен и глыбок розоватого цвета (при окраске гематоксилином и эозином), которые при электронно-микроскопическом исследовании представляют собой крупные вакуоли, заполненные денатурированным белком, количество рибосом уменьшено, митохондрии разрушены. Описанные структурные изменения свидетельствуют о наличии:
1. паренхиматозной жировой дистрофии;
2. гиалиново-капельной дистрофии;
3. баллонной дистрофии;
4. гидропической (вакуольной) дистрофии;
5. паренхиматозной углеводной дистрофии.
ТЕСТОВОЕ ЗАДАНИЕ № 51
Выберите один правильный ответ. У мужчины, страдавшего циррозом печени, развилось профузное кровотечение из варикозно расширенных вен пищевода, в результате чего наступила смерть. На аутопсии печень мелкобугристая, уменьшена в размерах, плотная, желтоватого цвета. При гистологическом исследовании печени (окраска гематоксилином и эозином) в гепатоцитах выявляются крупные оптически пустые вакуоли, в которых содержится вещество, окрашенное в черный цвет при применении осмиевой кислоты и в оранжевый – при применении красителя судан III. Оптически пустые вакуоли гепатоцитов – это:
1. псевдовакуоли гиалоплазмы;
2. алкогольный гиалин (тельца Мэллори);
3. крупнокапельная жировая дистрофия;
4. вакуольная или гидропическая дистрофия;
5. включения гликогена.
ТЕСТОВОЕ ЗАДАНИЕ № 52
Выберите один правильный ответ. Мужчин умер в результате развития гнойного перитонита (воспаления брюшины). На аутопсии печень увеличена в объеме, очень дряблая, бледная, глинистого вида. Микроскопически в большинстве гепатоцитов ядра сохранены, уменьшены в объеме, интенсивно окрашиваются; цитоплазма содержит крупные и мелкие оптически пустые вакуоли, некоторые гепатоциты содержат в цитоплазме мелкие гомогенные капли ярко-розового цвета. Для подтверждения вашего диагноза срезы печени необходимо дополнительно окрасить:
1. толуидиновым синим;
2. по Перлсу;
3. суданом III;
4. конго рот;
5. достаточно окраски гематоксилином и эозином.
ТЕСТОВОЕ ЗАДАНИЕ № 53
Выберите один правильный ответ. При электронно-микроскопическом изучении миокарда мужчины, длительно страдавшего пороком сердца, в цитоплазме кардиомиоцита обнаружено большое количество набухших митохондрий с деструкцией крист, а также крупных вакуолей, содержащих осмиефильную субстанцию. Эти вакуоли, при окраске гистологических препаратов суданом III, имеют оранжево-красный цвет. О какой дистрофии идет речь?
1. гиалиново-капельной;
2. гидропической (вакуольной);
3. баллонной;
4. жировой паренхиматозной;
5. жировой стромально-сосудистой.
ТЕСТОВОЕ ЗАДАНИЕ № 54
Выберите один правильный ответ. Женщина болела сахарным диабетом с семи лет. Умерла от кровоизлияния в мозг. На вскрытии почки уменьшены в размерах, поверхность почек мелкозернистая, корковый слой истончен. Большинство клубочков уменьшены, в них отмечено отложение гомогенных розовых масс. В сохранившихся канальцах эпителий узкого и дистального сегментов высокий, со светлой пенистой цитоплазмой, при окраске кармином Беста цитоплазма окрашена в ярко-красный цвет. Изменения в эпителии узкого и дистального сегментов нефрона обусловлены наличием:
1. протеинов;
2. липидов;
3. гиалина;
4. гликогена;
5. солей мочевой кислоты.
ТЕСТОВОЕ ЗАДАНИЕ № 55
Выберите один правильный ответ. У больного с гипокалиемией при исследовании биоптата сердца отмечено резкое расширение каналов гладкого эндоплазматического ретикулума с формированием крупных цистерн, заполненных прозрачной жидкостью, разрушение митохондрий, частичная деструкция миофибрилл. Какой дистрофии соответствует описанная электронно-микроскопическая картина:
1. паренхиматозной жировой;
2. стромально-сосудистой жировой;
3. гиалиново-капельной;
4. гидропической;
5. углеводной.
ТЕСТОВОЕ ЗАДАНИЕ № 56
Выберите один правильный ответ. Женщина болела сахарным диабетом с семи лет. Умерла от кровоизлияния в мозг. На вскрытии печень увеличена в объеме, дряблая, бледная, желтого цвета, глинистого вида. Цитоплазма гепатоцитов светлая, пенистая. На замороженных срезах в ней выявляется вещество, красящееся суданом III в оранжево-красный цвет. Макро- и микроскопические изменения печени обусловлены наличием в гепатоцитах:
1. протеинов;
2. липидов;
3. гиалина;
4. гликогена;
5. гликопротеидов.
ЛЕКЦИЯ № 3
|
|
|
|
|
Дата добавления: 2014-01-11; Просмотров: 1357; Нарушение авторских прав?; Мы поможем в написании вашей работы!