
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Лихорадка
|
|
|
|
Стеноз IV степени требует реанимационных мер, интенсивной посиндромной терапии и является абсолютным показанием для проведения пролонгированной назотрахеальной интубации или, при невозможности, трахеотомии, инфузионной терапии во время транспортировки пациента для коррекции гемодинамических нарушений.
В патогенезе обструкции дыхательных путей важную роль играют такие факторы, как отек, рефлекторный спазм мышц гортани и механическая закупорка ее просвета воспалительным секретом (слизью).
В зависимости от этиологии значимость этих компонентов может быть различной. В практической работе для проведения адекватной терапии и оказания эффективной помощи ребенку важно уметь быстро их дифференцировать.
Таким образом, ложный круп не является самостоятельным заболеванием, а возникает на фоне вирусной инфекции и усиливает ее тяжесть.
Клиническая картина заболевания определяется степенью стеноза гортани и характеризуется «триадой» крупа:
• лающий кашель;
• осиплость голоса (до развития афонии);
• инспираторная одышка (стридор)- шумный вдох, c развитием дыхательной недостаточности (втяжение яремной ямки).
Нарушения дыхания вследствие сужения просвета гортани чаще всего возникают ночью, во время сна, в связи с изменениями условий лимфо- и кровообращения гортани, уменьшением активности дренажных механизмов дыхательных путей, частоты и глубины дыхательных движений. В связи с этим круп называют «ночным хищником».
Другие признаки обструкции верхних дыхательных путей не специфичны: беспокойство, тахикардия, тахипноэ, цианоз, вегетативные расстройства и т. д. Учащенное дыхание и повышенная температура тела при крупе могут приводить к значительной потере жидкости и развитию респираторного эксикоза.
|
|
|
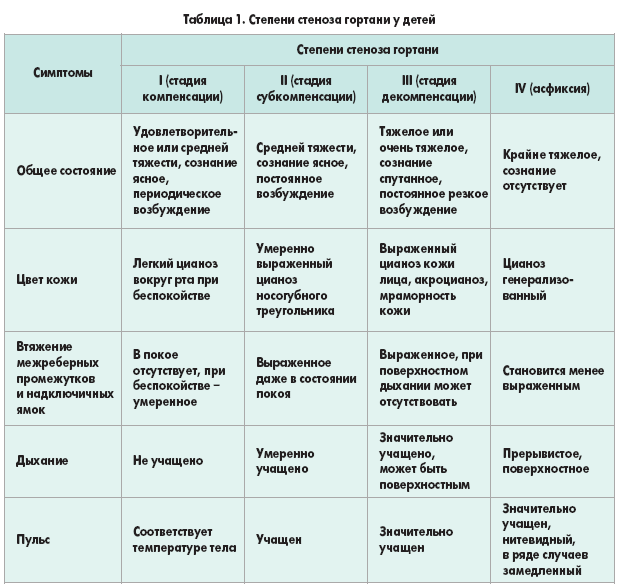
В зависимости от выраженности сужения просвета гортани выделяют четыре степени стеноза, имеющие значительные различия в клинической картине (табл. 1).
I степень — (компенсированный стеноз)—
- состояние удовлетворительное или средней тяжести.
-сознание ясное.
-наблюдается осиплость голоса,
- грубый «лающий кашель»,
- приступы инспираторной одышки возникают только при беспокойстве ребенка.
- в покое - дыхание ровное, нет втяжения податливых участков грудной клетки.
- кожные покровы обычной окраски, небольшой цианоз вокруг рта.
-ЧСС превышает возрастную норму на 5-10%, соответствует температуре тела.
II степень — (субкомпенсированный стеноз)—
-общее состояние средней тяжести.
- ребенок возбужден, беспокоен, сон нарушен.
-стридорозное шумное дыхание (шумный вдох) прерывается приступами грубого лающего кашля.
-появление инспираторной одышки в покое с участием вспомогательной мускулатуры (втяжение яремной ямки, надключичных ямок),
-дыхание шумное, учащенное.
-кожные покровы бледные, выражен цианоз носогубного треугольника, повышается влажность кожи.
-ЧСС превышает норму на 10-15 %.
III степень — (декомпенсированный стеноз) —
- состояние ребенка очень тяжелое.
-инспираторная или смешанная одышка в покое с участием всей вспомогательной мускулатуры.
-кожа цианотична, покрыта липким потом,
-глаза широко раскрыты, зрачки расширены,
-резкое возбуждение,
-сознание временами спутанное,
- максимальное втяжение яремной ямки, надключичных ямок, межреберных промежутков, эпигастральной области, напряжение шейных мышц
-ЧСС превышает норму более чем на 15%. Пульс слабый (выпадение пульсовой волны). Тоны сердца приглушены.
- дыхание поверхностное, учащенное.
IV степень (асфиксия) —
-состояние крайне тяжелое.
|
|
|
- сознание отсутствует
-развитие гипоксической комы с нарушением жизненных функций.
-клинически беспокойство ребенка сменяется вялостью, сонливостью.
-дыхание делается поверхностным, наблюдаются остановки дыхания.
-при попытке вдохнуть ребенок напрягает мышцы шеи, хватает открытым ртом воздух
- пульс слабый, нитевидный, тоны сердца глухие, артериальное давление не определяется,
- кожные покровы серые.
-зрачки расширены.
-непроизвольное мочеиспускание, дефекация.
-терминальные судороги.
-возможно наступление смерти от остановки дыхания и сердца.
При комплексной оценке состояния больного следует учитывать такие факторы, как участие в акте дыхания вспомогательной мускулатуры (втяжение яремной ямки), наличие симптомов дыхательной и сердечно-сосудистой недостаточности, угнетения сознания и гипертермии.
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ
Дифтерия гортани (истинный круп0
Дифтерия гортани чаще всего сочетается с проявлениями этой инфекции другой локализации (дифтерией зева или носа), что существенно облегчает диагностику. Основными отличиями дифтерии гортани от крупа, развившегося на фоне ОРВИ, являются постепенное начало и тяжесть течения с нарастанием симптоматики. Голос при дифтерии гортани стойко сиплый с постепенным развитием афонии. В терапии дифтерии гортани наряду с мероприятиями, направленными на восстановление проходимости дыхательных путей, необходимо срочное введение ребенку противодифтерийной сыворотки по методу Безредко в дозе 40-80 тыс. ME на курс лечения, в зависимости от формы заболевания.
Аллергический отек гортани
Аллергический отек гортани не всегда представляется возможным отличить от крупа инфекционной природы только по клиническим признакам. Аллергический отек гортани развивается под воздействием какого-либо антигена ингаляционного, пищевого и иного происхождения. На ОРВИ определенных указаний нет. Лихорадка и интоксикация не характерны. В анамнезе у этих детей имеются сведения о тех или иных аллергических симпатиях: кожных проявлениях аллергии, пищевой аллергии, отеке Квинке, крапивнице и др. На фоне терапии ингаляционными глюкокортикоидами с добавлением b2-адреномиметиков (сальбутамол - вентолин), антихолинергических (ипратропия бромид - атровент), комбинированных средств (сочетание фенотерола и ипратропия бромида - беродуал), а также, по показаниям, антигистаминных препаратов возникает быстрая положительная динамика стеноза.
|
|
|
Ларингоспазм
Ларингоспазм возникает преимущественно у детей первых 2 лет жизни на фоне повышенной нервно-мышечной возбудимости, при проявлениях текущего рахита со склонностью к тетании. Клинически спазм гортани проявляется неожиданно, у ребенка возникает затрудненный вдох с характерным звуком в виде «петушиного крика», при этом отмечаются страх, беспокойство, цианоз.. Легкие приступы ларингоспазма снимают, опрыскивая лицо и тело ребенка холодной водой. Надо пытаться вызвать рвотный рефлекс, надавливая на корень языка шпателем или ложкой, либо спровоцировать чихание раздражением слизистой оболочки носовых ходов ватной турундой. При отсутствии эффекта следует внутримышечно ввести диазепам.
Эпиглоттит
Эпиглоттит - воспаление надгортанника и прилегающих участков гортани и глотки, наиболее часто вызываемое Haemophilus influenzae типа b. Клиническая картина характеризуется высокой лихорадкой, болями в горле, дисфагией, приглушенностью голоса, стридором и дыхательной недостаточностью различной степени выраженности. Пальпация гортани болезненна. При осмотре зева обнаруживают темно-вишневую окраску корня языка, его инфильтрацию, отечность надгортанника и черпаловидных хрящей, закрывающих вход в гортань. Заболевание быстро прогрессирует и может привести к полному закрытию просвета гортани.
На догоспитальном этапе оптимально как можно раньше сделать инъекцию антибиотика-цефалоспорина III поколения (цефтриаксон). Транспортировку ребенка в стационар осуществляют только в положении сидя. Следует избегать приема седативных препаратов. Нужно быть готовым к интубации трахеи или трахеотомии.
Заглоточный абсцесс
Чаще всего заглоточный абсцесс возникает у детей до трехлетнего возраста. Развивается он обычно на фоне или после перенесенной ОРВИ. В клинической картине преобладают симптомы интоксикации, выраженная лихорадка, боли в горле, дисфагия, стридор, слюнотечение. Отсутствуют «лающий», грубый кашель и осиплость голоса. Откашливание затруднено из-за резкой болезненности в горле. Ребенок нередко принимает вынужденное положение - с откинутой назад головой. Осмотр зева представляет значительные трудности из-за резкого беспокойства ребенка и невозможности открыть рот. Для осмотра применяют седативную терапию.
|
|
|
Лечение на догоспитальном этапе не проводят. Необходима срочная госпитализация в хирургическое отделение. В стационаре проводят вскрытие абсцесса и дренирование его на фоне антибиотикотерапии.
Инородные тела
Инородные тела гортани и трахеи - наиболее частая причина асфиксии у детей. В отличие от крупа, аспирация возникает неожиданно на фоне видимого здоровья, обычно во время еды или игры ребенка. Появляется приступ кашля, сопровождающийся удушьем. Клиническая картина зависит от уровня обструкции дыхательных путей. Чем ближе к гортани расположено инородное тело, тем больше вероятность развития асфиксии. Такое расположение инородного тела обычно сопровождается появлением ларингоспазма. Ребенок испуган, беспокоен. При аускультации иногда можно услышать хлопающий звук, свидетельствующий о баллотировании инородного тела.
После осмотра ротовой полости и входа в гортань предпринимают попытки удаления инородного тела путем механического «выбивания» его. Ребенка до 1 года укладывают лицом вниз с опущенным на 60° головным концом. Ребром ладони ему наносят короткие удары между лопатками. У детей старше года могут быть эффективными резкие надавливания кистью руки на живот от средней линии внутрь и вверх (под углом в 45°). У старших детей удары по спине чередуют с резким сдавливанием живота, обхватив ребенка руками сзади (прием Хаймлиха).
При неэффективности попыток удаления инородного тела с помощью механических приемов следует решить вопрос о проведении срочной интубации или трахеотомии.

Следует помнить, что круп – неотложное состояние, требующее экстренной диагностики и терапии на догоспитальном этапе.
Лечение крупа должно быть направлено на восстановление проходимости дыхательных путей за счет уменьшения или ликвидации спазма и отека слизистой оболочки гортани, освобождения просвета гортани от патологического секрета.
Больные подлежат госпитализации в специализированный (отоларингологическое отделение) или инфекционный стационар, желательно в отделение интенсивной терапии, однако лечение следует начинать уже на догоспитальном этапе.
Неотложная помощь на догоспитальном этапе:
1) Ребенка нельзя оставлять одного, его необходимо успокоить, предложить матери взять грудного ребенка на руки, в более старшем возрасте – придать возвышенное положение голове и верхней части туловища ребенка, так как форсированное дыхание при беспокойстве и крике усиливает чувство страха и явления стеноза.
Психологически поддержать мать.
2) Расстегнуть стесняющую одежду, обеспечив свободные дыхательные экскурсии грудной клетки.
3) Проветрить помещение. Это особенно важно в условиях развивающейся кислородной недостаточности.
4) Температура в помещении не должна превышать 18°С, влажность 50-70%
5) Для разжижения и удаления мокроты предложить теплое питье (горячее молоко с содой или боржоми), пить рекомендуется часто, дробными порциями.
6) паровые ингаляции: физиологический раствор через небулайзер, с 2% раствором натрия бикарбоната (настоем ромашки, шалфея, мать-и-мачехи, календулы, чабреца, термопсиса, ЭВКАЛИПТА,
7) Традиционно принято считать важным увлажнение воздуха (эффект «тропической атмосферы») в помещении: парами горячего душа, развешиванием влажной простыни, выпаривание чайника. Повышенная влажность уменьшает сухость слизистой оболочки дыхательных путей.
8) При отсутствии лихорадки и симптомов сердечно-сосудистой недостаточности показана отвлекающая терапия: горячие ножные ванны (температура воды 39-40˚С), длительность процедуры – 5-10 мин. Рефлекторная терапия способствует оттоку крови к нижней половине туловища, снижению отека подсвязочного пространства, уменьшению экссудата.
9) При стенозе I степень:
а) С целью уменьшения отёка слизистой оболочки и снятия спазма применяют местно сосудосуживающие капли в нос [нафазолин (нафтизин), (називин), ксилометазолин, виброцил и др.].
б) Ингаляции с бронхолитиками через небулайзер (беродуал).
Беродуал раствор для ингаляций – фиксированная комбинация ипратропия бромида 261мкг + фенотерола гидробромида 500мкг. Фенотерола гидробромид - бета-адреномиметик. Ипратропия бромид блокирует
м-холинорецепторы гладкой мускулатуры трахеобронхиального дерева (преимущественно на уровне крупных и средних бронхов) и подавляет рефлекторную бронхоконстрикцию, уменьшает секрецию желез слизистой оболочки полости носа и бронхиальных желез. Применение данной комбинации патогенетически обосновано при ларингите и ларинготрахеите у детей.
Дозирование: У детей младше 6 лет - 2 капли беродуала на 1кг массы тела 3 раза в сутки, максимальная разовая доза не должна превышать 10капель.
Рекомендованную дозу необходимо развести в 3-4 мл физиологического раствора NaCl и ингалировать с помощью небулайзера.
в) Учитывая значительное участие в развитии крупа инфекционно-аллерги
ческого компонента, целесообразно в комплекс терапевтических мероприя тий включить антигистаминные препараты [например, хлоропирамин (суп растин), клемастин и др.].
- зиртек с 6 месяцев
- супрастин 0,1 мл до 1-го внутримышечно
0,1 мл / год старше 1-го года внутримышечно
В случае полного купирование стеноза ребенка можно оставить дома при условии активного врачебного наблюдения.
10) При стенозе гортани II степень в комплекс проводимых мероприятий следует добавить глюкокортикоиды в виде ингаляций: будезонид (пульмикорт) 500 – 1000 мкг на одну ингаляцию через небулайзер (мож но ввести через 20 минут после беродуала).
По показаниям (нет эффекта от ингаляций будезонида (пульмикорт) через небулайзер, повторное развитие крупа, дети до 2-х лет) возможно парентеральное введение преднизолона 2мг/кг или дексаметазон 0,3мг/кг.
Пример расчета преднизолона:
В 1 ампуле преднизолона 1мл = 30мг
Ребенку 1 года с массой 10 кг ввести преднизолон 20 мг внутримышечно
(из расчета преднизолона 2мг/кг – 2мг * 10 кг = 20 мг.)
В 1 ампуле преднизолона 1мл = 30мг
Х мл= 20 мг нужно ввести ребенку 1-го года
Х мл = 20*1/ 30
Х мл = приб. 0,7 мл. внутримышечно ребенку 1 года с массой 10 кг
11) При стенозе III степень
- внутривенное введение преднизолона 5-7мг/кг или
дексаметазон 0,7 мг/кг.
-повторно ввести сосудосуживающие капли в нос [нафазолин (нафтизин), (називин). Ингаляции с бронхолитиками через небулайзер (беродуал).
- по возможности вызов специализированной реанимационной бригады
СМП
- экстренная госпитализация пациента, желательно в положении сидя (или придать возвышенное положение верхней части туловища).
- экстренная интубация трахеи (при необходимости)
- готовность к выполнению С
Лечение рекомендуют проводить в отделении реанимации с использованием парокислородной палатки, куда должны поступать спазмолитические, муколитические и другие препараты. При резком возбуждении ребёнка используют натрия оксибутират и дроперидол. Обязательно назначение антибактериальных препаратов. Аспирацию мокроты из дыхательных путей производят с помощью электроотсоса.
При значительных нарушениях дыхания, недостаточной эффективности проводимой терапии (12 ч при стенозе 11степени и 6 ч при стенозе 111 степени) показана назотрахеальная интубация после предварительной санационной прямой ларингоскопии.
ПРИМЕЧАНИЕ:
1) Необходимо установить возможную причину развития состояния.
2) Лечение стеноза должно быть направлено на ликвидацию причины неотложного состояния.
3) При оказании помощи необходимо контролировать общее состояние ребёнка, функцию внешнего дыхания, цвет кожных покровов.
4) Детей с 1-2-й степенью стеноза транспортировать в положении сидя, госпитализировать в отделение отоларингологии или инфекционное отделение.
с 3-4-й степенью – придать возвышенное положение верхней части туловища с обязательной оксигенотерапией через лицевую маску или интубационную трубку, госпитализировать в отделение реанимации по возможности специализированной реанимационной бригадой СМП
Повышение температуры в подмышечной ямке:
• до 37, 1-38 ·с принято называть субфебрильной,
• от 38, 1 ·с до 39 °С -умеренной фебрильной,
• от 39, 1 ·с до 40 ·с - высокой фебрильной,
• более 40 ·с -гиперпиретической лихорадкой.
Лихорадка - защитно-приспособительная реакция организма, возникающая в ответ на действие патогенных раздражителей и выражающаяся в перестройке терморегуляции для поддержания более высокой, чем в норме, температуры тела.
Лихорадка - наиболее частый и значимый симптом почти всех инфекционных и многих неинфекционных заболеваний, защитно-приспособительная реакция на воздействие различных повреждающих факторов (вирусов, бактерий, иммунных комплексов и др.), стимулирующих защитные силы организма.
При лихорадке активизируется иммунная система и повышается активность полиморфноядерных лейкоцитов, усиливается фагоцитоз, увеличивается выработка интерферона. Кроме того, повышенная температура тела сама по себе подавляет размножение многих микроорганизмов (за счёт создания неблагоприятных температурных условий), что способствует их гибели.
Дополнительно нужно отметить, что лихорадка - признак, свидетельствующий о наличии в организме ребёнка патологического процесса.
Причины лихорадки представлены в таблице 1
Таблица 1. Варианты температурных реакций организма
| Разновидности температурных реакций | Механизм повышения температуры тела | Причины повышения температуры тела |
| Лихорадка Тепловые заболевания Нейрогенное повышение тем пературы тела Физиологические колебания тем пературы тела | Повышение уровня «установоч ной точки» центра терморегуля ции гипоталамуса под воздей ствием пирогенных веществ Дисбаланс между теплопродук цией и теплоотдачей Повышение уровня «установоч ной точки» центра терморегуля ции гипоталамуса в результате повреждения его нейронов Усиление обмена веществ и дру гих физиологических процессов | Инфекции, аутоиммунные и онкологические заболевания и др. Тепловой удар, гипертиреоз, отравление лекарственными препаратами (атропином и др.), злокачественная гипертермия (состояние, развивающееся после введения миорелаксан тов на фоне ингаляционного наркоза) и др. Нейроинфекции, травмати ческое повреждение мозга и др. Циркадные ритмы, физическая нагрузка, приём обильной калорийной пищи и др. |
|
|
|
|
Дата добавления: 2014-01-11; Просмотров: 748; Нарушение авторских прав?; Мы поможем в написании вашей работы!