
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Нарушение транспорта анионок хлоридорея 1 страница
Нарушение транспорта уратов: гипоурикемия
У лиц с избирательным нарушением реабсорбции в почечных канальцах урата натрия отмечается выраженная гипоурикемия. Поскольку ураты слабо связаны с белками плазмы, потеря способности реабсорбировать фильтруемый урат приводит к тому, что его концентрация в сыворотке уменьшается до 2—18 мг/л. Отмечается умеренная урикозурия, и у половины больных образуются камни в почках.
Почечный клиренс урата в норме составляет 15 % от скорости клубочковой фильтрации, а выводимое его количество слагается как из избежавшего реабсорбции, так и из секретируемого урата. При изолированной гипоурикемии клиренс урата составляет 33—85%-от скорости клубочковой фильтрации; у некоторых больных он даже превышает ее. Результаты исследований с пробенецидом, который блокирует канальцевую реабсорбцию урата, и пиразинамидом, блокирующим канальцевую секрецию, свидетельствуют о том, что у членов шести семей из восьми был выявлен дефект реабсорбции выше участка секреции, а у членов двух семей транспорт был нарушен по всей длине канальца. У членов четырех семей отмечалась и гиперкальциурия из-за повышенного всасывания кальция в кишечнике, но у членов других семей выявляли только урикозурию. Эта аномалия наследуется как аутосомный рецессивный признак. Транспорт урата во внепочечных тканях или у облигатных гетерозигот не изучали. Нарушение отражает, по-видимому, мутацию в проксимальных почечных канальцах одного или обоих мембранных белков, которые переносят урат натрия. Результаты обследования членов этих семей подтверждают гипотезу, согласно которой реабсорбция урата в почках осуществляется более чем одним транспортным белком.
Это редкое аутосомное рецессивное заболевание обусловливается нарушением активного транспорта хлорида в подвздошной и толстой кишке. Отсутствие хлоридогидрокарбонатионообменной помпы сопровождается выраженной симптоматикой еще до рождения ребенка (полигидрамниоз и отсутствие мекония). С первых же дней жизни у ребенка появляется массивная водная диарея. Эта потеря жидкости с сопутствующим нарушением гомеостаза электролитов создает опасность для жизни. На фоне дегидратации и вторичного гиперальдостеронизма развивается гипокалиемический, гипохлоремический, гипонатриемический метаболический алкалоз. В жидких испражнениях количество ионов хлорида превышает сумму сопровождающих его катионов — натрия и калия. Концентрация хлорида в испражнениях, даже при коррекции объема и электролитного состава сыворотки, всегда превышает 90 ммоль/л; эта хлоридорея имеет диагностическое значение. Почечный транспорт хлорида не изменяется. Снижение уровня хлорида в моче обусловлено «попыткой» почек сохранить в организме соль и воду.
Лечение заключается в адекватном восполнении потерь электролитов и жидкости в течение всей жизни больного, так как пока не существует метода коррекции этого нарушения транспорта. Точное восполнение количества воды, хлорида натрия и калия может предотвратить задержку роста и психомоторного развития, а также прогрессирующую почечную недостаточность. Повреждение почек с гиалинизацией клубочков, гиперплазией юкстагломерулярного аппарата, кальцинацией и изменением артериол обусловливается, вероятно, хроническим уменьшением объема циркулирующей крови. Лечение при гиперренинемии и гипокалиемии ингибиторами синтеза простагландинов может ослаблять почечные нарушения, но не влияет на кишечные симптомы или на необходимость хронического введения хлорида натрия.
ГЛАВА 309. ПОДАГРА И ДРУГИЕ НАРУШЕНИЯ ПУРИНОВОГО ОБМЕНА
Уильям Н. Келли, Томас Д. Палилла (William N. Kelley, Thomas D. Patella)
Термином «подагра» обозначают группу заболеваний, которые при своем полном развитии проявляются: 1) повышением уровня уратов в сыворотке; 2) повторными приступами характерного острого артрита, при котором в лейкоцитах из синовиальной жидкости можно обнаружить кристаллы моногидрата однозамещенного урата натрия; 3) крупными отложениями моногидрата однозамещенного урата натрия (tophi), главным образом в суставах конечностей и вокруг них, что иногда приводит к тяжелой хромоте и деформациям суставов; 4) повреждением почек, включая интерстициальные ткани и кровеносные сосуды; 5} образованием почечных камней из мочевой кислоты. Все эти симптомы могут встречаться как порознь, так и в разнообразных сочетаниях.
Распространенность и эпидемиология. Об абсолютном повышении уровня урата в сыворотке говорят тогда, когда она превышает предел растворимости однозамещенного урата натрия в этой среде. При температуре 37° С насыщенный раствор урата в плазме образуется при его концентрации примерно 70 мг/л. Более высокий уровень означает перенасыщение в физико-химическом смысле. Концентрация урата в сыворотке относительно увеличена тогда, когда она превышает верхнюю границу произвольно установленных нормальных колебаний, обычно рассчитываемых как средний уровень урата в сыворотке плюс два стандартных отклонения в популяции здоровых лиц, сгруппированных по возрасту и полу. По данным большинства исследований, верхняя граница у мужчин составляет 70, а у женщин — 60 мг/л. С эпидемиологической точки зрения, концентрация урата в. сыворотке более 70 мг/л увеличивает риск подагрического артрита или нефролитиаза.
На уровень урата влияют пол и возраст. До периода полового созревания как у мальчиков, так и у девочек концентрация урата в сыворотке составляет примерно 36 мг/л, после полового созревания у мальчиков она увеличивается больше, чем у девочек. У мужчин она достигает плато в возрасте после 20 лет и затем остается стабильной. У женщин в возрасте 20—50 лет концентрация урата удерживается на постоянном уровне, но с наступлением менопаузы увеличивается и достигает уровня, типичного для мужчин. Считают, что эти возрастные и половые колебания связаны с различием почечного клиренса урата, на который влияет, очевидно, содержание эстрогенов и андрогенов. С концентрацией урата в сыворотке коррелируют и другие физиологические параметры, такие как рост, масса тела, уровень азота мочевины и креатинина в крови и артериальное давление. Повышенный уровень урата в сыворотке связан и с другими факторами, например с высокой температурой окружающей среды, потреблением алкоголя, высоким социальным статусом или образованием.
Гиперурикемия, согласно тому или иному определению, обнаруживается у 2—18% населения. В одной из обследованных групп госпитализированных концентрация урата в сыворотке более 70 мг/л имела место у 13 % взрослых мужчин.
Частота и распространенность подагры меньше, чем гиперурикемии. В большинстве западных стран частота подагры составляет 0,20—0,35 на 1000 человек: это означает, что ею страдают 0,13—0,37 % от общего числа популяции. Распространенность болезни зависит как от степени повышения уровня урата в сыворотке, так и от длительности этого состояния. В связи с этим подагра — это в основном болезнь пожилых мужчин. На долю женщин приходится лишь до 5 % случаев заболевания. В препубертатном периоде дети обоего пола заболевают редко. Обычная форма болезни лишь изредка проявляется в возрасте до 20 лет, а пик заболеваемости приходится на пятое 10-летие жизни.
Наследование. В США семейный анамнез выявляется в б—18 % случаев заболевания подагрой, а при систематическом опросе эта цифра составляет уже 75 %. Точно определить тип наследования трудно из-за влияния факторов окружающей среды на концентрацию урата в сыворотке. Кроме того, идентификация нескольких специфических причин подагры свидетельствует о том, что она представляет собой общее клиническое проявление неоднородной группы болезней. Соответственно трудно проанализировать характер наследования гиперурикемии и подагры не только в популяции, но и в пределах одной семьи. Две специфические причины подагры — недостаточность гипоксантингуанинфосфорибозилтрансферазы и гиперактивность 5-фосфорибозил-1-пирофосфатсинтетазы — сцеплены с Х-хромосомой. В других семьях наследование соответствует аутосомному доминантному типу. Еще чаще генетические исследования указывают на многофакторность наследования болезни.
Клинические проявления. Полная естественная эволюция подагры проходит четыре стадии: бессимптомная гиперурикемия, острый подагрический артрит, межкритический период и хронические подагрические отложения в суставах. Нефролитиаз может развиться в любой стадии, кроме первой.
Бессимптомная гиперурикемия. Это стадия болезни, при которой уровень урата в сыворотке повышен, но симптомы артрита, подагрические отложения в суставах или мочекислые камни еще отсутствуют. У мужчин, подверженных классической подагре, гиперурикемия начинается в период полового созревания, тогда как у женщин из группы риска она обычно не проявляется до периода менопаузы. В отличие от этого при некоторых ферментных дефектах (см. далее) гиперурикемия определяется уже с момента рождения. Несмотря на то что бессимптомная гиперурикемия может сохраняться в течение всей жизни больного, не сопровождаясь видимыми осложнениями, тенденция ее перехода в острый подагрический артрит усиливается как функция ее уровня и продолжительности. Риск нефролитиаза также повышается по мере увеличения количества урата в сыворотке и коррелирует с экскрецией мочевой кислоты. Несмотря на то что гиперурикемия определяется практически у всех больных подагрой, примерно только у 5 % лиц с гиперурикемией когда-либо развивается эта болезнь.
Стадия бессимптомной гиперурикемии заканчивается с первым приступом подагрического артрита или нефролитиаза. В большинстве случаев артрит предшествует нефролитиазу, который развивается через 20—30 лет стойкой гиперурикемии. Однако у 10—40 % больных почечные колики возникают до первого приступа артрита.
Острый подагрический артрит. Первичным проявлением острой подагры служит крайне болезненный артрит вначале обычно в одном из суставов со скудной общей симптоматикой, но позднее в процесс вовлекается несколько суставов на фоне лихорадочного состояния. Процент больных, у которых подагра сразу же проявляется полиартритом, точно не установлен. Согласно данным одних авторов, он достигает 40 %, но большинство считают, что он не превышает 3—14 %. Продолжительность приступов различна, но все же ограничена, они перемежаются с бессимптомными периодами. Не менее чем в половине случаев первый приступ начинается в суставе плюсневой кости I пальца. В конце концов 90 % больных испытывают приступы острых болей в суставах I пальца ноги (подагра).
Острый подагрический артрит — это болезнь преимущественно ног. Чем дистальнее место поражения, тем более типичны приступы. После I пальца ноги в процесс вовлекаются суставы плюсневых костей, голеностопных, пяточных костей, коленные, костей запястья, пальцев рук и локтевые. Острые болевые приступы в плечевых и тазобедренных суставах, сочленениях позвоночника, крестцово-подвздошных, грудинно-ключичных и нижней челюсти появляются редко, за исключением лиц с продолжительным, тяжело протекающим заболеванием. Иногда развивается подагрический бурсит, причем чаще всего в процесс вовлекаются сумки коленного и локтевого суставов. Перед первым резким приступом подагры больные могут ощущать постоянную болезненность с обострениями, но чаще первый приступ бывает неожиданным и имеет «взрывной» характер. Обычно он начинается в ночное время, боль в воспаленном суставе чрезвычайно сильна. Приступ может провоцироваться рядом специфических причин, таких как травма, прием алкоголя и некоторых лекарственных средств, погрешности в диете или хирургическая операция. В течение нескольких часов интенсивность болей достигает своего пика, сопровождаясь признаками прогрессирующего воспаления. В типичных случаях воспалительная реакция настолько выражена, что заставляет предположить гнойный артрит. Системные проявления могут включать в себя повышение температуры тела, лейкоцитоз и ускорение оседания эритроцитов. К классическому описанию болезни, приведенному Syndenham, трудно что-либо добавить:
«Больной ложится в постель и засыпает в добром здравии. Примерно в два часа ночи он просыпается от острой боли в I пальце ноги, реже — в пяточной кости, голеностопном суставе или костях плюсны. Боль такая же, как при вывихе, да еще присоединяется ощущение холодного душа. Затем начинаются озноб и дрожь, несколько повышается температура тела. Боль, которая вначале была умеренной, становится все сильнее. По мере ее усиления усиливаются озноб и дрожь. Через некоторое время они достигают своего максимума, распространяясь на кости и связки предплюсны и плюсны. Присоединяется ощущение растяжения и разрыва связок: грызущая боль, чувство давления и распирания. Больные суставы становятся настолько чувствительными, что не переносят прикосновения простыни или сотрясений от шагов окружающих. Ночь проходит в мучениях и бессоннице, попытках поудобнее уложить больную ногу и постоянных поисках положения тела, не причиняющего боли; метания столь же продолжительны, что и боль в пораженном суставе, и усиливаются при обострении боли, поэтому все попытки изменить положение тела и больной ноги оказываются тщетными».
Первый приступ подагры свидетельствует о том, что концентрация урата в сыворотке уже давно повышена в такой степени, что в тканях накопились большие его количества.
Межкритический период. Приступы подагры могут продолжаться в течение одного или двух дней или нескольких недель, но, как правило, они купируются спонтанно. Последствий не остается, и выздоровление кажется полным. Наступает бессимптомная фаза, называемая межкритическим периодом. В течение этого периода больной не предъявляет никаких жалоб, что имеет диагностическое значение. Если примерно у 7 % больных второго приступа вообще не наступает, то примерно у 60 % болезнь рецидивирует в течение 1 года. Однако межкритический период может продолжаться до 10 лет и завершаться повторными приступами, каждый из которых становится все более длительным, а ремиссии все менее полными. При последующих приступах в процесс обычно вовлекается несколько суставов, сами приступы становятся все более тяжелыми и продолжительными и сопровождаются лихорадочным состоянием. На этой стадии подагру бывает трудно дифференцировать от других видов полиартрита, таких, например, как ревматоидный. Реже хронический полиартрит без ремиссий развивается непосредственно после первого же приступа.
Скопления уратов и хронический подагрический артрит. У нелеченых больных скорость продукции урата превышает скорость его элиминации. В результате его количество увеличивается, и в конце концов в хрящах, синовиальных оболочках, сухожилиях и мягких тканях появляются скопления кристаллов однозамещенного урата натрия. Скорость формирования этих скоплений зависит от степени и продолжительности гиперурикемии и тяжести повреждения почек. Классическим, но наверняка не самым частым местом скопления служит завиток или противозавиток ушной раковины (рис. 309-1). Подагрические отложения часто локализуются также вдоль локтевой поверхности предплечья в виде выпячиваний сумки локтевого сустава (рис. 309-2), по ходу ахиллова сухожилия и в других испытывающих давление участках. Интересно, что у больных с наиболее выраженными подагрическими отложениями завиток и противозавиток ушной раковины сглажены.
Подагрические отложения трудно отличить от ревматоидных и других видов подкожных узелков. Они могут изъязвляться и сецернировать беловатую вязкую жидкость, богатую кристаллами однозамещенного урата натрия. В отличие от других подкожных узелков подагрические отложения редко самопроизвольно исчезают, хотя при лечении они могут медленно уменьшаться в размерах. Обнаружение в аспирате кристаллов однозамещенного урата натрия (с помощью поляризующего микроскопа) позволяет классифицировать узелок как подагрический. Подагрические отложения редко инфицируются. У больных с заметными подагрическими узелками острые приступы артрита наступают, по-видимому, реже, и они менее тяжелы, чем у больных без этих отложений. Хронические подагрические узелки редко образуются до начала приступов артрита.
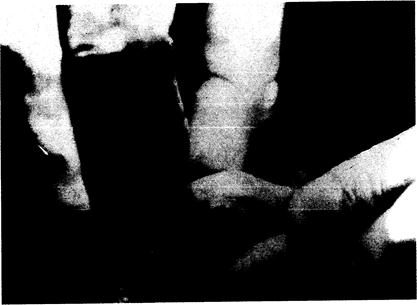
Рис. 309-1. Подагрическая бляшка в завитке ушной раковины рядом с ушным бугорком.
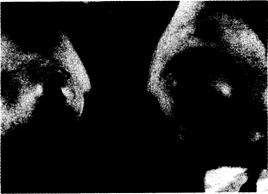
Рис. 309-2. Выпячивания сумки локтевого сустава у больного подагрой. Можно видеть также скопления урата в коже и небольшую воспалительную реакцию.
Успешное лечение меняет естественную эволюцию заболевания. С появлением эффективных антигиперурикемических средств только у небольшого числа больных определяются заметные подагрические отложения с постоянным повреждением суставов или другими хроническими симптомами.
Нефропатия. Та или другая степень нарушения функции почек отмечается почти у 90 % больных с подагрическим артритом. До внедрения в практику хронического гемодиализа 17—25 % больных подагрой умирали от почечной недостаточности. Ее начальным проявлением может быть альбумин- или изостенурия. У больного с выраженной почечной недостаточностью иногда бывает трудно определить, она ли обусловлена гиперурикемией или гиперурикемия представляет собой результат поражения почек.
Известно несколько типов повреждения почечной паренхимы. Во-первых, это уратная нефропатия, которую считают результатом отложения кристаллов однозамещенного урата натрия в интерстициальной ткани почек, во-вторых, обструктивная уропатия, обусловленная образованием кристаллов мочевой кислоты в собирательных канальцах, почечной лоханке или мочеточниках, вследствие чего блокируется отток мочи.
Патогенез уратной нефропатии — предмет резких разногласий. Несмотря на то что в интерстициальной ткани почек некоторых больных подагрой обнаруживают кристаллы однозамещенного урата натрия, в почках большинства больных они отсутствуют. И наоборот, отложение урата в интерстиции почек встречается и при отсутствии подагры, хотя клиническое значение этих отложений неясно. Факторы, которые могут способствовать образованию отложений урата в почках, неизвестны. Кроме того, у больных подагрой отмечена тесная корреляция между развитием почечной патологии и гипертензией. Зачастую неясно, обусловливает ли гипертензия патологию почек или подагрические изменения почек служат причиной гипертензии.
Острая обструктивная уропатия — это тяжелая форма острой почечной недостаточности, обусловленная выпадением кристаллов мочевой кислоты в собирательных протоках и мочеточниках. При этом почечная недостаточность теснее коррелирует с экскрецией мочевой кислоты, чем с гиперурикемией. Чаще всего это состояние встречается у лиц: 1) с резко выраженной гиперпродукцией мочевой кислоты, особенно на фоне лейкемии или лимфомы, подвергающихся интенсивной химиотерапии; 2) с подагрой и резким повышением экскреции мочевой кислоты; 3) (возможно) после тяжелой физической нагрузки, при рабдомиолизе или судорогах. Ацидурия способствует образованию малорастворимой неионизированной мочевой кислоты и, следовательно, может усиливать осаждение кристаллов при любом из этих состояний. При аутопсии в просвете расширенных проксимальных канальцев обнаруживают преципитаты мочевой кислоты. Лечение, направленное на уменьшение образования мочевой кислоты, ускорение мочеотделения и увеличение доли более растворимой ионизированной формы мочевой кислоты (однозамещенный урат натрия), ведет к обратному развитию процесса.
Нефролитиаз. В США подагрой страдают 10—25 % населения, тогда как число лиц с мочекислыми камнями составляет примерно 0,01 %. Основным фактором, способствующим образованию мочекислых камней, служит повышенная экскреция мочевой кислоты. Гиперурикацидурия может быть результатом первичной подагры, врожденного нарушения метаболизма, приводящего к повышению продукции мочевой кислоты, миелопролиферативного заболевания и других неопластических процессов. Если экскреция мочевой кислоты с мочой превышает 1100 мг/сут, частота камнеобразования достигает 50 %. Образование мочекислых камней коррелирует также с повышенной концентрацией урата в сыворотке: при уровне 130 мг/л и выше частота камнеобразования достигает примерно 50%. К другим факторам, способствующим образованию мочекислых камней, относятся: 1) чрезмерное закисление мочи; 2) концентрированность мочи; 3) (вероятно) нарушение состава мочи, влияющее на растворимость самой мочевой кислоты.
У больных подагрой чаще обнаруживают и кальцийсодержащие камни; их частота при подагре достигает 1—3 %, тогда как в общей популяции она составляет всего 0,1 %. Несмотря на то что механизм этой связи остается неясным, у больных с кальциевыми камнями с высокой частотой выявляют гиперурикемию и гиперурикацидурию. Кристаллы мочевой кислоты могли бы служить ядром для образования кальциевых камней.
Сопутствующие состояния. Больные подагрой обычно страдают ожирением, гипертриглицеридемией и гипертензией. Гипертриглицеридемия при первичной подагре тесно связана с ожирением или потреблением алкоголя, а не непосредственно с гиперурикемией. Частота гипертензии у лиц без подагры коррелирует с возрастом, полом и ожирением. При учете этих факторов оказывается, что прямая связь между гиперурикемией и гипертензией отсутствует. Повышенная частота диабета также, вероятно, связана с такими факторами, как возраст и ожирение, а не непосредственно с гиперурикемией. Наконец, повышенная частота атеросклероза объясняется одновременными ожирением, гипертензией, диабетом и гипертриглицеридемией.
Независимый анализ роли этих переменных указывает на наибольшее значение ожирения. Гиперурикемия у тучных лиц связана, по-видимому, как с повышенной продукцией, так и со сниженной экскрецией мочевой кислоты. Хроническое потребление алкоголя также приводит к ее гиперпродукции и недостаточной экскреции.
Ревматоидный артрит, системная красная волчанка и амилоидоз редко сосуществуют с подагрой. Причины этой отрицательной связи неизвестны.
Острую подагру следовало бы подозревать у любого человека с внезапным началом моноартрита, особенно в дистальных суставах нижних конечностей. Во всех этих случаях показана аспирация синовиальной жидкости. Окончательный диагноз подагры ставят на основании обнаружения кристаллов однозамещенного урата натрия в лейкоцитах из синовиальной жидкости пораженного сустава с помощью поляризационной световой микроскопии (рис. 309-3). Кристаллы имеют типичную игольчатую форму и отрицательное двойное лучепреломление. Их удается обнаружить в синовиальной жидкости более чем 95 % больных с острым подагрическим артритом. Невозможность выявить кристаллы урата в синовиальной жидкости при тщательном поиске и соблюдении необходимых условий позволяет исключить диагноз. Внутриклеточные кристаллы имеют диагностическое значение, но не исключают возможности одновременного существования и артропатии другого типа.
Подагре может сопутствовать инфекция или псевдоподагра (отложение дигидрата пирофосфата кальция). Для исключения инфекции следовало бы окрашивать синовиальную жидкость по Граму и попытаться высеять флору. Кристаллы дигидрата пирофосфата кальция отличаются слабоположительным двойным лучепреломлением и более прямоугольны, чем кристаллы однозамещенного урата натрия. При поляризационной световой микроскопии кристаллы этих солей легко различаются. Прокол сустава с отсасыванием синовиальной жидкости не нужно повторять при последующих приступах, если только не возникает подозрения на другой диагноз.
Аспирация синовиальной жидкости сохраняет свою диагностическую ценность и в бессимптомные межкритические периоды. Более чем в 2/3 аспиратов из первых плюсневых суставов пальцевых фаланг у больных с бессимптомной подагрой удается обнаружить внеклеточные кристаллы урата. Они определяются менее чем у 5 % лиц с гиперурикемией без подагры.
Анализ синовиальной жидкости важен и в других отношениях. Общее число лейкоцитов в ней может составлять 1—70•109/л и более. Преобладают полиморфно-ядерные лейкоциты. Как и в других воспалительных жидкостях, в ней обнаруживают сгустки муцина. Концентрация глюкозы и мочевой кислоты соответствует таковой в сыворотке.
У больных, у которых нельзя получить синовиальную жидкость или не удается обнаружить внутриклеточные кристаллы, предположительно диагноз подагры можно с достаточным основанием поставить, если выявлены: 1) гиперурикемия; 2) классический клинический синдром и 3) выраженная реакция на колхицин. При отсутствии кристаллов или этой высокоинформативной триады диагноз подагры становится гипотетическим. Резкое улучшение состояния в ответ на лечение колхицином — это веский довод в пользу диагноза подагрического артрита, но все же не патогномоничный признак.
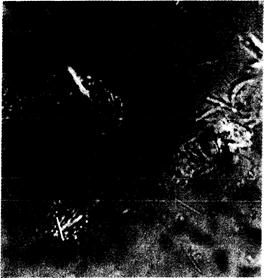
Рис. 309-3. Кристаллы моногидрата однозамещенного урата натрия в аспирате из сустава.
Острый подагрический артрит следует дифференцировать от моно- и полиартритов другой этиологии. Подагра — это общее начальное проявление, и многие болезни характеризуются болезненностью и отеком I пальца ноги. К ним относятся инфекция мягких тканей, гнойный артрит, воспаление суставной сумки на наружной стороне I пальца, местная травма, ревматоидный артрит, дегенеративный артрит с острым воспалением, острый саркоидоз, псориатический артрит, псевдоподагра, острый кальцинозный тендинит, палиндромный ревматизм, болезнь Рейтера и споротрихоз. Иногда подагру можно спутать с целлюлитом, гонореей, фиброзом подошвенной и пяточной поверхностей, гематомой и подострым бактериальным эндокардитом с эмболизацией или гноетечением. Подагру при вовлечении в процесс других суставов, например коленных, необходимо дифференцировать от острой ревматической лихорадки, сывороточной болезни, гемартроза и вовлечения в процесс периферических суставов при анкилозирующем спондилите или воспалении кишечника.
Хронический подагрический артрит следует отличать от ревматоидного артрита, воспалительного остеоартрита, псориатического артрита, энтеропатического артрита и периферического артрита, сопровождающегося спондилоартропатиями. В пользу хронической подагры свидетельствуют спонтанное купирование моноартрита в анамнезе, подагрические отложения, типичные изменения на рентгенограмме, а также гиперурикемия. Хроническая подагра может напоминать другие воспалительные артропатии. Существующие эффективные средства лечения оправдывают необходимость усилий по подтверждению или исключению диагноза.
Патофизиология гиперурикемии. Классификация. Гиперурикемия относится к биохимическим признакам и служит необходимым условием развития подагры. Концентрация мочевой кислоты в жидких средах организма определяется соотношением скоростей ее продукции и элиминации. Она образуется при окислении пуриновых оснований, которые могут иметь как экзогенное, так и эндогенное происхождение. Примерно 2/3 мочевой кислоты выводится с мочой (300— 600 мг/сут), а около 1/3 — через желудочно-кишечный тракт, в котором она в конечном счете разрушается бактериями. Гиперурикемия может быть обусловлена повышенной скоростью продукции мочевой кислоты, сниженной ее экскрецией почками или и тем и другим.
Гиперурикемию и подагру можно разделить на метаболическую и почечную (табл. 309-1). При метаболической гиперурикемии повышена продукция мочевой кислоты, а при гиперурикемии почечного происхождения снижена ее экскреция почками. Четко разграничить метаболический и почечный тип гиперурикемии не всегда возможно. При тщательном обследовании у большого числа больных подагрой можно обнаружить оба механизма развития гиперурикемии. В этих случаях состояние классифицируют по преобладающему компоненту: почечному или метаболическому. Эта классификация относится прежде всего к тем случаям, когда подагра или гиперурикемия служат основными проявлениями болезни, т. е. когда подагра не вторична по отношению к другому приобретенному заболеванию и не представляет собой подчиненный симптом врожденного дефекта, обусловливающего вначале какое-то другое тяжелое заболевание, а не подагру. Иногда первичная подагра имеет определенную генетическую основу. Вторичной гиперурикемией или вторичной подагрой называют случаи, когда они развиваются как симптомы другого заболевания или вследствие приема некоторых фармакологических средств.
Таблица 309-1. Классификация гиперурикемии и подагры
| Тип | Метаболический дефект | Наследование |
| Метаболический (10 %) | ||
| Первичный | ||
| Молекулярный дефект неизвестен | Не установлен | Полигенное |
| Обусловленный дефектами специфических ферментов | ||
| Варианты ФРПФ-синте-тазы с повышенной активностью | Гиперпродукция ФРПФ и мочевой кислоты | Сцепленное с X-хромосомой |
| Частичная недостаточность гипоксантингуанинфосфорибозил-трансферазы | Гиперпродукция мочевой кислоты, повышенный биосинтез пуринов de novo вследствие избытка ФРПФ | То же |
| Вторичный | ||
| Обусловленный повышением биосинтеза пуринов de novo | ||
| Недостаточность или отсутствие глюкозо-б-фос-фатазы | Гиперпродукция и недостаточная экскреция мочевой кислоты; болезнь накопления гликогена I типа (фон Гирке) | Аутосомное рецессивное |
| Практически полная недостаточность гипоксантингуанинфосфорибозилтрансферазы | Гиперпродукция мочевой кислоты; синдром Леша— Найхана | Сцепленное с Х-хромосомой |
| Обусловленный ускоренным кругооборотом нуклеиновых кислот | Гиперпродукция мочевой кислоты | |
| Почечный (90%) | ||
| Первичный | ||
| Вторичный |
|
|
Дата добавления: 2014-11-20; Просмотров: 406; Нарушение авторских прав?; Мы поможем в написании вашей работы!