
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Техника нижнечелюстной проводниковой анестезии
|
|
|
|
(место укола и направление иглы)
Обезболивающая инъекция у нижнечелюстного отверстия может быть сделана двумя методами: внутриротовым и внеротовым. Внеротовой метод имеет то преимущество, что "при уколе со стороны кожи лица можно достигнуть большей стерильности, чем при уколе со стороны полости рта.
Бывают случаи, когда можно применять только внеротовой метод, например, при нераскрывании рта (тризм, контрактура нижней челюсти) или при наличии воспалительных очагов в слизистой оболочке полости рта, захватывающих и место укола для внутриротовой нижнечелюстной проводниковой анестезии. Иногда, наоборот, нельзя или нежелательно применять внеротовой метод, например, при наличии воспалительного очага в месте укола для внеротовой нижнечелюстной проводниковой анестезии, у мужчин при наличии бороды. Необходимо поэтому владеть обоими методами.
Внутриротовая нижнечелюстная (мандибулярная) проводниковая анестезия. Место укола находится в точке пересечения горизонтальной линии с вертикальной. Горизонтальная линия проходит на уровне около 1 см выше жевательной поверхности нижних моляров. Проходя по жевательной поверхности нижних моляров, как мы уже указывали, она является верхней границей во-ронки нижнечелюстного отверстия.
Перейдем к более подробному описанию некоторых анатомических деталей ветви нижней челюсти, которые необходимо знать для лучшей ориентации в технике внутриротовой нижнечелюстной проводниковой анестезии.
В области переднего края ветви нижней челюсти различают два позадимолярных треугольника — большой и малый. Большой треугольник находится выше и латерально, а малый—ниже и медиально.
|
|
|
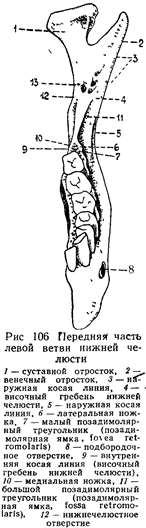
Большой позадимолярный треугольник образуется наружным ребром в виде наружной косой линии, linea obliqua externa, переходящей в венечный отросток, и внутренним ребром в виде внутренней косой линии, linea obliqua in-terna, s. linea mylohyoidea, называемой также височным гребнем нижней челюсти, crista temporalis mandibulae'. Между указанными ребрами находится ямка, называемая fossa retromolaris (рис. 106).
|
Височный гребень нижней челюсти (внутреннее ребро большого треугольника) в нижней своей части позади последнего нижнего моляра делится на расходящиеся в медиальную и латеральную стороны две ножки — crus mediale et laterale.
Малый треугольник представляет собой небольшую треугольную шероховатую костную площадку, находящуюся между указанными ножками височного гребня, которую также называют trigonum retromolare.
Таким образом, одни авторы под trigonum retromolare подразумевают костную площадку, находящуюся между linea obliqua externa и linea obliqua interna (crista temporalis mandibulae), а другие — площадку, ограниченную ножками височного гребня нижней челюсти (crus mediale et laterale). Мы же различаем в области передней поверхности ветви нижней челюсти два треугольника — большой и малый. Большой треугольник мы называем trigonum retromolare majus, а малый — trigonum retromolare minus (см. рис. 106).
Как уже было сказано, пространство, ограниченное большим позадимолярным треугольником, вследствие того, что оно в большинстве случаев вогнуто и имеет, вид ямки, называется fossa retromolaris 2. '
' Некоторые авторы (В. П. Воробьев и др.) называют этот гребень щечным, crista buccinatoria.
2 Следует отметить, что вогнутость указанного пространства обычно хорошо выражена у взрослых людей, у стариков же она выражена слабо, а у, детей нередко отсутствует и иногда вместо нее имеет место даже выпук. лость.,
Шероховатая площадка, находящаяся между ножками височного гребня и ограниченная малым позадимолярным треугольником, часто также имеет вид ямки, которую мы называем для отличия от fossa retromolaris — fovea retromolaris.
|
|
|
Большой позадимолярный треугольник покрыт тонкой слизистой оболочкой и очень легко прощупывается пальцами, вследствие чего имеет большое значение для правильной ориентации при проведении внутриротовой нижнечелюстной проводниковой анестезии.
Итак, запомним, во-первых, что передний край ветви нижней челюсти в области большого позадимолярного треугольника имеет два ребра: одно — наружное, другое — внутреннее; во-вторых, между этими ребрами находится позадимолярная ямка.
Упомянутая внутренняя сторона большого позадимолярного треугольника, или позадимолярной ямки, т. е. crista temporalis mandibulae, и является той вертикальной линией, которая при пересечении с известной уже нам горизонтальной определяет место укола при внутриротовой нижнечелюстной проводниковой анестезии.
Внутренняя (медиальная) сторона большого позадимолярного треугольника более притуплена и направлена больше назад, чем наружная (латеральная).
Ориентируясь при помощи внутреннего ребра позадимолярной ямки для фиксирования места укола по вертикальной линии, можно определить высоту его и таким образом: больного просят широко раскрыть рот и берут середину расстояния между альвеолярными краями. Этим способом определения горизонтальной линии можно пользоваться при отсутствии зубов. Впрочем, в этих случаях желательнее применять внеротовой метод нижнечелюстной проводниковой анестезии.
Направление иглы. Вколов иглу вплотную у внутреннего ребра большого позадимолярного треугольника (височный гребень нижней челюсти), на высоте около 1 см от жевательной поверхности нижних моляров, продвигают ее параллельно этой жевательной поверхности в глубь тканей все время в тесном соприкосновении с костью на 1,5—2 см и выпускают там обезболивающий раствор. Таким образом, для правильного выполнения внутриротовой нижнечелюстной проводниковой анестезии очень важно уметь легко и точно находить внутреннее ребро большого позадимолярного треугольника.
Пальцевой, или так называемый ощупывающий, способ внутриротовой нижнечелюстной (мандибулярной) проводниковой анестезии. При внутриротовом методе нижнечелюстной проводниковой анестезии больной широко открывает рот. При этом слизистая оболочка на переднем крае ветви нижней челюсти натягивается и он легче прощупывается. Надо помнить, что передний край ветви нижней челюсти находится латеральное альвеолярного отростка нижней челюсти.
|
|
|
Внутрь от переднего края ветви нижней челюсти, впереди миндалины, при широком открывании рта образуется крепкая складка слизистой оболочки, покрывающая связку, идущую от крючка крыловидного отростка, hamulus pterygoideus, к основанию язычка нижней челюсти — крыловидно-нижнечелюстная связка, lig. pterygomandibulare. Эта складка от напряжения подлежащей связки делается плотной и может быть ошибочно принята за внутреннее ребро позадимолярной ямки переднего края ветви нижней челюсти.
Каким же пальцем удобнее ощупывать передний край ветви нижней челюсти с большим позадимолярным треугольником?
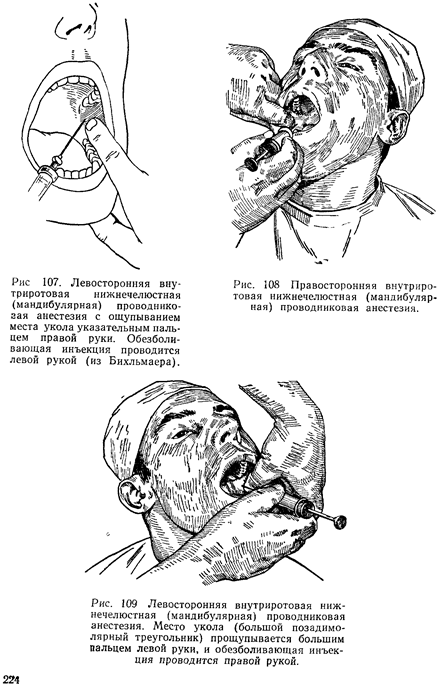
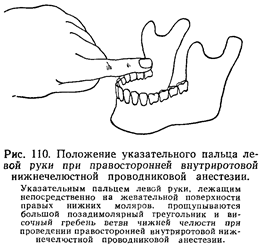
Виллигер (Williger) и некоторые другие авторы советуют при осуществлении нижнечелюстной проводниковой анестезии на правой стороне нижней челюсти ощупывать указательным пальцем левой руки, при проведении этой анестезии на левой стороне — указательным пальцем правой руки, а шприц в этом случае держать в левой руке и ею производить инъекцию (рис. 107).
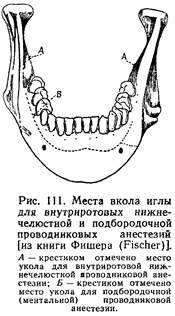
Мы ощупываем большой позадимолярный треугольник с правой стороны указательным пальцем левой руки, а с левой — большим пальцем левой руки и производим внутриротовую нижнечелюстную обезболивающую инъекцию всегда правой рукой (рис-. 108 и 109). Наложив тот или другой палец ладонной стороной на большой позадимолярный треугольник, нужно точно в нем ориентироваться. Наружное ребро выступает резче и прощупывается раньше всех других частей этого треугольника. Затем нужно прощупать находящуюся на большом позадимолярном треугольнике позадимолярную ямку и уложить в ней горизонтально палец так, чтобы мягкий кончик его поместился в ямке, а нижний край (лучевой—у указательного, локтевой—у большого) плотно лежал у жевательной поверхности нижних моляров (рис. 110). Далее нужно отыскать внутреннее ребро большого треугольника, направленное больше назад и менее резко выдающееся. Концом пальца, уложенного вышеописанным образом, нетрудно прощупать и внутреннее ребро. Ощупывающий палец продвигается немного вперед или назад (медиально или ла-терально) и укладывается так, что край его ногтя соответствует положению внутреннего ребра. У края ногтя и на высоте 0,75— 1 см (немного меньше ширины пальца) от жевательной поверхности соответствующих нижних моляров делают укол в слизистую оболочку (рис. 111). При этом игла попадает на начало внутренней поверхности ветви (внутреннее ребро большого позадимолярного треугольника, височный гребень нижней челюсти, служит началом внутренней поверхности ветви нижней челюсти).
|
|
|
Если конец иглы попадает на указанную ямку ' (участок переднего края ветви, находящейся между наружным и внутренним
' К этому следует стремиться (особенно начинающим), чтобы убедиться в том, что конец иглы соприкасается с передним краем ветви нижней челюсти.
ребрами большого позадимолярного треугольника), нужно заставить конец иглы осторожно скользить по кости в медиальном направлении, пока он не дойдет до начала внутренней поверхности ветви нижней челюсти. Там конец иглы теряет соприкосновение с костью.
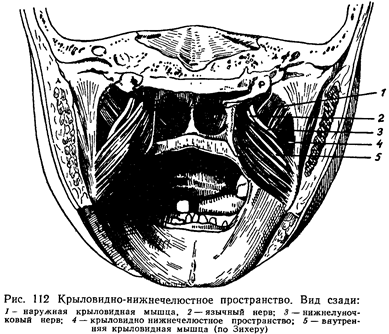
Если затем в этом месте продвинуть иглу на 1,5 см i или немного больше2, то попадем в крыловидно-нижнечелюстное пространство (рис. 112). У детей и подростков, ввиду того, что расстояние от переднего края ветви до места целевого пункта разбираемой анестезии короче, продвигают иглу по внутренней поверхности ветви нижней челюсти соответственно меньше.
Но для того, чтобы попасть в крыловидно-нижнечелюстное пространство, надо точно ориентировать
|
ся, где латеральное (наружное) ребро и где медиальное (внутреннее). Бывают случаи, когда оператор принимает внутреннее ребро за наружное, и тогда укол производится гораздо медиальнее, вследствие чего не только не наступает анестезия, но часто возникает целый ряд осложнений, о которых речь будет впереди.
Чтобы избежать этой ошибки, нужно пользоваться позадимо-
' Расстояние до нижнечелюстного отверстия от переднего края, как мы уже говорили, равняется 15 мм.
2 Во-первых, мягкие ткани занимают несколько миллиметров и, во-вторых, sulcus п. mandibularis (собственно, нижнелуночковый нерв, находящийся в этой бороздке), место целевого пункта нижнечелюстной проводниковой анестезии, направлено немного больше назад, чем нижнечелюстное отверстие.
15 674 225
лярной ямкой и одновременно ощущать ощупывающим пальцем оба ребра и эту ямку'.
При продвигании иглы от места укола вглубь по внутренней поверхности ветви нижней челюсти к месту целевого пункта нижнечелюстной проводниковой анестезии нужно также соблюдать целый ряд правил.
Шприц при уколе и непосредственно после вкола иглы следует держать параллельно жевательной поверхности нижних моляров соответствующей стороны. Затем вплотную у кости внутрен
ней поверхности ветви нижней челюсти надо продвинуть иглу приблизительно на 3—4 мм и постепенно переводить шприц в противоположную сторону до нижних премоляров при их наличии или до угла рта при отсутствии премоляров.
Переводить шприц в другую сторону рекомендуют по следующим соображениям. Как известно, вся ветвь нижней челюсти, особенно внутренняя ее поверхность, обычно значительно отклонена, по отношению к язычной поверхности альвеолярного отростка, наружу — в сторону щеки. Это обстоятельство нужно учесть при направлении иглы. Если шприц оставить в плоскости нижних моляров соответствующей стороны и в таком положении
' Ориентироваться в местонахождении внутреннего ребра в случаях, когда оно слабо прощупывается, можно по легко прощупываемому наружному ребру, от которого внутреннее ребро отстоит обычно на расстоянии 1 см.
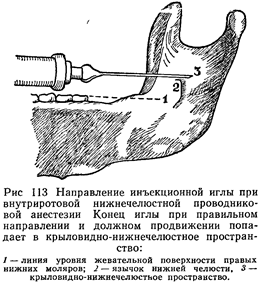
продвинуть иглу вглубь на расстояние 1,5—2 см, то конец ее попадет не в крыловидно-нижнечелюстное пространство, а меди-альнее. Если же своевременно перевести шприц в противоположную сторону, в новом положении продолжать продвигание иглы, тогда можно все время вести иглу по кости, и на расстоянии около 2 см от места укола она попадет точно в крыловидно-нижнечелюстное пространство (рис. 112, 113).
Надо помнить, что перевести шприц в противоположную сторону полагается в начале продвигания иглы (на расстоянии 3— 4 мм от места укола), чтобы иметь большую возможность при дальнейшем углублении держаться непосредственно у кости. Если игла продвигалась по всему пути не вплотную у кости, то перевод шприца в противоположную сторону в конце пути не исправит сделанной ошибки и не приблизит конца иглы к целевому пункту — sulcus nervi mandibularis. Если же игла совершила весь свой путь почти вплотную у кости, то нет надобности переводить шприц в противоположную сторону в конце пути: в этом случае и без того анестезия будет полная, а запоздалый перевод шприца в противоположную сторону может привести к поломке иглы.
Направляя иглу для укола, нужно учитывать особенности положения нижнечелюстного отверстия, а также крыловидно-нижне-челюстного пространства в зависимости от возраста, пола и степени развития челюстного скелета. У детей и женщин нужно делать укол немного ниже или направлять иглу чуть вниз; при слабо развитой челюсти продвигают иглу на меньшее расстояние, а при сильно развитой, наоборот, на большее, чем обычно. У детей продвигают иглу на соответственно меньшее расстояние.
|
|
|
|
|
Дата добавления: 2014-12-23; Просмотров: 2453; Нарушение авторских прав?; Мы поможем в написании вашей работы!