
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Хирургическое лечение пороков митрального и аортального клапанов
|
|
|
|
В настоящее время используют следующие методы хирургического лечения.
1.Катетерная баллонная вальвулопластика. Метод заключается во введении в сердце в область митрального клапана специального баллона-катетера. Баллон раздувают, и он расширяет суженное митральное отверстие, разрывая сросшиеся комиссуры. Такой способ хирургической коррекции порока показан, прежде всего, в молодом возрасте, при отсутствии у больных грубой деформации клапана, утолщения и кальциноза створок. Иногда катетерную баллонную вальвулопластику используют как менее травматическую процедуру у пожилых больных или у беременных женщин.
2. Комиссуротомия (вальвулотомия) — это операция рассечения спаек, удаления тромбов, освобождения створок клапана от кальцификатов и т.д. Операция проводится в условиях искусственного кровообращения на открытом сердце. Этот метод наиболее эффективен (выживаемость в течение 5 лет составляет 95%), хотя нередко развиваются рестенозы митрального отверстия, что связано, главным образом, с рецидивами ревматизма.
3. Протезирование митрального клапана проводят при грубых морфологических изменениях не только створок клапана, но и деформации подклапанного пространства, а также при сопутствующей недостаточности митрального клапана.
Осложнения митрального стеноза:
§ Острая левожелудочковая недостаточность (сердечная астма, отек легких).
§ Хроническая сердечная недостаточность
§ Нарушения ритма (мерцательная аритмия).
§ Тромбоэмболический синдром.
§ Присоединение инфекционного эндокардита.
§ Несостоятельность протеза или рестеноз при комиссуротомии.
В настоящее время методы хирургической коррекции пороков митрального и аортального клапанов разработаны в такой степени, которая не только позволяет выполнять жизнеспасающие вмешательства, но и делает пациентов кардиохирургических клиник практически здоровыми людьми. С появлением новых типов протезов клапанов сердца в значительной степени решены проблемы так называемых «протезных» осложнений [8].
И если при безвозвратно утраченной функции клапана вследствие грубого фиброза, кальциноза, разрушения инфекционным процессом протезирование единственно возможный путь [6,10], то в случаях умеренных структурных изменений возникает вопрос: имплантировать протез и получить стабильный «прогнозируемый» результат или же выполнить реконструкцию, которая позволяет сохранить собственную ткань клапана, что имеет как положительные, так и отрицательные стороны.
1. Считается, что живая ткань, покрытая эндотелием, существенно уменьшает тромбогенность и исключает необходимость постоянного приема антикоагулянтов. Естественная структура создает наилучшие предпосылки для сохранения внутрисердечной гемодинамики.
2. В то же время реконструкция клапана возможна не всегда, технически она более трудновыполнима, чем замещение клапана. Возможность резидуалыюго порока всегда остается более высокой при реконструктивной хирургии, что наводит на мысль о возможности повторных операций.
3. Даже если реконструкция удалась не полностью, она по существу предпочтительнее, поскольку качество жизни в целом лучше, чем при замещении клапана [15,16,18,19]. Интраоперационная эхокардиография (чреспищеводная и эпикардиальная) позволяет полностью исследовать клапан до и сразу после реконструкции и при необходимости принять решение о замене клапана на этапе искусственного кровообращения.
При этом исключительное значение приобретает защита миокарда, идеальная экспозиция клапана, надежный метод оценки выполнения реконструкции. Немаловажное значение имеют традиции клиники и опыт хирурга.
Выдающиеся результаты достигнуты в реконструктивной хирургии митрального клапана.
Многочисленные методы операций, предложенные в 1957-1967 гг. с целью коррекции митральной недостаточности, не обеспечивали прогнозируемого результата и были связаны с высокой частотой рецидивирующей недостаточности. Было установлено, что большинство этих неудач явились результатом продолжающегося ревматического процесса.
Действительно, сами методы можно было упрекнуть лишь за их паллиативный характер. Сужение митрального кольца ведет к изменению его анатомии, а следовательно, и физиологии клапана; в связи с этим излишняя коррекция и даже небольшой стеноз рассматривались как фактор успеха. Вместе с тем, деформация фиброзного кольца и подклапанных структур, не распознанная и не подвергнутая коррекции, а также возникающие в результате пластики аномальные изменения створок вели к прогрессирующему утолщению, к рецидиву митральной недостаточности.
Позднее, по мере того как дегенеративные поражения и ишемическую дисфункцию митрального клапана стали все чаще выявлять, а недостатки протезирования клапанов в отдаленном периоде стали более очевидными, маятник снова качнулся в сторону митральной реконструкции.
Родоначальником новой эры восстановительных операций па митральном клапане поистине является Л. Карпантье [12], предложивший комплексный, функциональный подход к митральной реконструкции: восстановление нормальной конфигурации митрального кольца, исключение сужения устья клапана, достижение свободного движения обеих створок, точная коррекция подклапанной патологии и предупреждение рецидивирующего расширения фиброзного кольца пластикой опорным кольцом. В нашей стране пластика опорным кольцом выполнена Г. И. Цукерманом в 1979 г.
Вне зависимости от того, какой клапан подлежит реконструкции, последняя всегда должна носить многокомпонентный характер - это максимальная мобилизация створок и подклапанных структур с аниулопластикой при МН и тщательная профилактика остаточной митральной регургитации при коррекции МС (при необходимости используя тот или иной вид анпулопластики) [5, 6, 7, 11, 26, 28].
Целесообразно выделить группы вмешательств на структурах МК: операции на створках (комиссуротомия (рис. 2), резекция створок ПМС и ЗМС (рис. 3)), пликация створок по типу «край в край» [23], операции на подклапанных структурах (укорочение (рис. 4-7), резекция вторичных хорд (рис. 8), транслокация, неохорда (рис. 9), фенестрация (рис. 10), папиллотомия (рис. 11)), вмешательства на фиброзном кольце (кольцевая аннулопластика (рис. 12), шовная аннулопластика (рис. 13)).
|
|
|
|
|
|
|
|
|
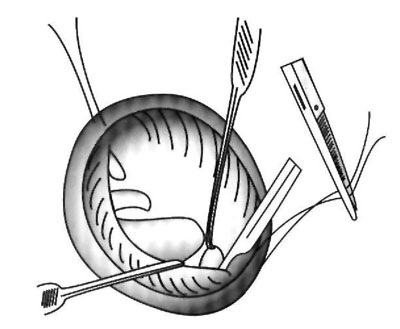
Рис. 2. Открытая митральная комиссуротомия.
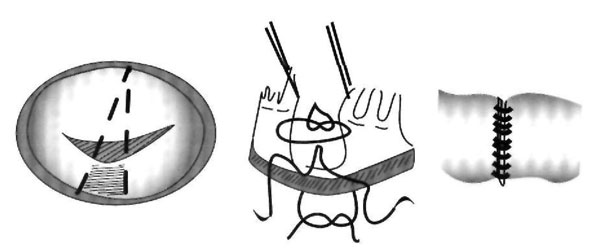
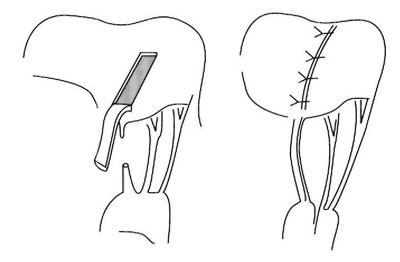
Рис. 3. Резекция задней митральной створки

Рис. 4. Варианты укорочения хорд митрального клапана: А - скользящая пластика: Б - укорочение папиллярных мышц; В - телескопическая пластика.
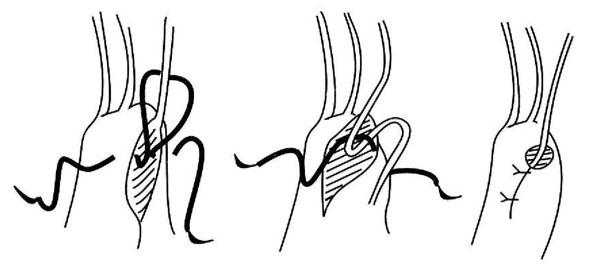
Рис. 5. Укорочение хорд погружением в папиллярную мышцу
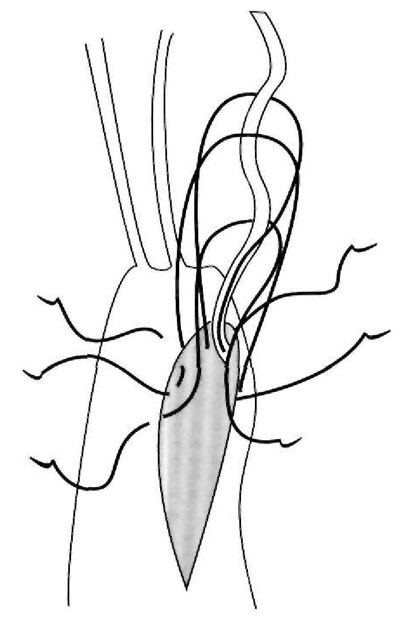
Рис. 6. Коррекция чрезмерного укорочения.

Рис. 7. Укорочение хорд подшиванием к cвободному краю створки
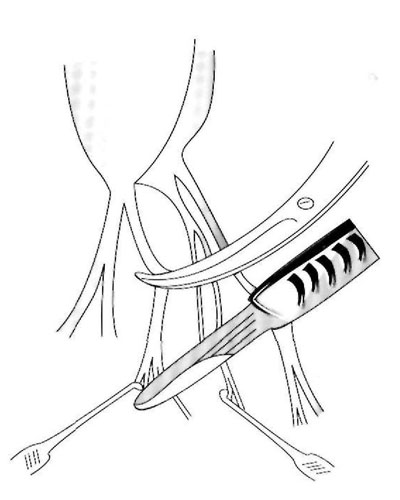
Рис. 8. Резекция вторичных хорд.
|
|
|
|
|
Дата добавления: 2015-05-09; Просмотров: 1165; Нарушение авторских прав?; Мы поможем в написании вашей работы!