
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Лечебно-диагностические процедуры 2 страница
|
|
|
|
Особенности ухода за родильницами. При очень болезненных маточных сокращениях можно назначить анальгин или баралгин, ректальные свечи с папаверином и красавкой. При затруднении мочеиспускания также назначают ректальные свечи с папаверином и белладонной, дают отвар травы медвежьих ушек (толокнянки), при необходимости проводят катетеризацию. При задержке стула ставят клизму или дают слабительные средства.
Питание в послеродовом периоде обычное, за исключением первого дня, когда пищу дают в жидком виде. Пища должна быть свежей, витаминизированной, не содержать острых блюд.
Большое значение для профилактики послеродовых осложнений имеет личная гигиена родильницы. В первые 3 суток подмывание производят не менее 3 раз в день, затем 2 раза в день на протяжении всего послеродового периода (6—8 недель). В первые дни для подмывания используют слабые растворы перманганата калия (1:4000), фурацилина (1:5000), хлорамина (0,25 %). Материал и инструменты, используемые для подмывания (пеленки, ватные шарики, подстилки, деревянные палочки, корнцанги, пинцеты и т. д.), должны быть стерильными. Персонал, производящий подмывание родильницы, надевает стерильные резиновые перчатки. В дальнейшем, когда родильница находится на домашнем режиме, она подмывается самостоятельно не менее 2 раз в день теплой водой с мылом, хорошо процеженным раствором ромашки (1 столовая ложка травы на 200 г кипятка с добавлением после остывания и процеживания до 1 л кипяченой воды), раствором календулы (1 чайная ложка настойки календулы на 1 л кипяченой воды).
Постельное и нательное белье меняют раз в 4—5 дней. Уборку помещения, где находится родильница, производят влажным способом, комнату часто проветривают.
|
|
|
При нормальном течении послеродового периода с первых дней назначают специальную гимнастику, цель которой — укрепить мышцы, наладить ритмичное глубокое дыхание, активизировать кровообращение. Для поддержания брюшного пресса и нормального давления в брюшной полости родильницам показано ношение специальных бандажей, которые надевают по общим правилам (лежа).
Перед каждым кормлением ребенка родильница моет с мылом руки, обмывает грудь, промокает ее стерильными салфетками, выдавливает из соска несколько капель молока и обтирает им сосок с помощью стерильной ватки. После кормления к соску прикладывают кусочек марлевой салфетки, пропитанной стерильным рыбьим жиром, вазелиновым или прокипяченным подсолнечным маслом, а затем надевают лифчик. Сцеживание молока также производят чисто вымытыми руками или с помощью молокоотсоса. Все эти гигиенические мероприятия способствуют профилактике мастита.
Особенности ухода за новорожденным ребенком. Для первого туалета новорожденного, который проводят сразу после родов, готовят стерильный комплект с бельем (стерильные пеленки, распашонки, одеяло, чепчик), набором для обработки пуповины и глаз, клеенчатой сантиметровой лентой. С помощью сантиметровой ленты измеряют длину тела, окружность головы и груди. У ребенка, поступившего в палату, снимают с кожи остатки сыровидной смазки с помощью стерильного ватного шарика, смоченного вазелиновым или подсолнечным маслом, делают ванну с дезинфицирующим раствором перманганата калия. Первые 2 дня складки кожи смазывают 1-процентным раствором йода. Культю пуповины обрабатывают 70-процентным этиловым спиртом, а затем 5-процентным раствором калия перманганата. После отпадения пуповины ранку обрабатывают 2-процентным раствором борной кислоты или 3-процентным раствором перекиси водорода, а затем 5-процентным раствором калия перманганата.
|
|
|
После отпадения пуповины и заживления пупочной ранки ребенка купают ежедневно по 3—5 минут при температуре воды 37 °C. После купания кожу промокают мягкой пеленкой и смазывают складки кожи стерильным вазелиновым или прокипяченным растительным маслом, детским кремом.
Ежедневно перед одним из вечерних кормлений ребенка умывают теплой проточной водой. Отдельными ватными шариками поочередно промывают глаза раствором фурацилина (1:5000) в направлении от наружного угла глаза к внутреннему. Ватными фитильками, смоченными вазелином или подсолнечным маслом, прочищают носовые ходы и ушные раковины.
После каждого мочеиспускания ребенку меняют пеленки. После дефекации подмывают под теплой проточной водой в направлении от половых органов к заднему проходу. Пеленки должны быть из мягкой ткани, хорошо впитывающей влагу. В комплект одежды входят также распашонка, кофточка и чепчик (для первого пеленания). В первый день жизни новорожденных пеленают с руками, в последующем оставляют руки свободными, а головку непокрытой.
Взвешивают новорожденных утром перед первым кормлением. На отрегулированные весы кладут пеленку и раздетого ребенка. Затем из общей массы вычитают массу пеленки. Чтобы узнать количество молока, высосанного за одно кормление, ребенка кладут на весы уже запеленатым до и после кормления.
Доношенного новорожденного ребенка кормят 6—7 раз в сутки с интервалами 3—3,5 часа. Перед кормлением мать должна вымыть руки с мылом, убрать волосы под косынку, надеть маску, обмыть сосок фурацилином (1:5000). При каждом кормлении ребенка используют только одну грудь и не затягивают кормление дольше получаса.
Особенности ухода за неврологическими больными связаны с нарушениями у них чувствительности и двигательными расстройствами, параличами, нарушениями глотания и т. д.
При остром нарушении мозгового кровообращения с расстройством сознания больному необходим полный покой. Персонал осуществляет за ним постоянное наблюдение. Съемные зубные протезы вынимают. Проводят регулярный туалет полости рта, осуществляют уход за кожей (см.). Особого внимания требуют больные с непроизвольными мочеиспусканием и дефекацией. При задержке мочи проводят катетеризацию (см. Лечебно-диагностические процедуры)2раза в сутки. При запоре ставят клизмы (см. Лечебно-диагностические процедуры),назначают слабительные средства. Помещение, где находится больной, несколько раз в день проветривают.
|
|
|
Паралич нижних конечностей возникает в результате заболеваний и травм спинного мозга и сопровождается нарушением функции тазовых органов. Высока опасность образования пролежней, поэтому предпринимаются все меры для их профилактики и лечения. Для того чтобы парализованные стопы не отвисали, под ноги для упора ставят валик из одеяла или ящик.
При менингеальном синдроме больные страдают от мучительной головной боли, иногда возникают эпилептиформные судороги. Больных помещают в тихую затемненную палату, все разговоры ведутся негромким голосом, яркий свет не включается. За больным ведут круглосуточное наблюдение и осуществляют весь комплекс санитарно-гигиенических мероприятий, профилактику пролежней.
При пояснично-крестцовом радикулите больного удобно укладывают в постели на твердый матрац или подкладывают под матрац деревянный щит. Под согнутые коленные суставы можно подложить подушки. Болеутоляющее действие оказывает тепло — грелки, согретые песок, соль, а также отвлекающие процедуры: горчичники, перцовый пластырь, мази со змеиным или пчелиным ядом.
Во время припадка эпилепсии под голову больного подкладывают что-либо мягкое или поддерживают ее руками. Одежду расстегивают. Между зубов просовывают металлический шпатель или черенок ложки, обернутый мягкой тканью. Сильно держать больного во время припадка нельзя, так как это может привести к переломам.
Особенности ухода за психически больными определяются отсутствием у них ответственности за совершаемые действия (невменяемость), возможностью антисоциальных поступков в отношении окружающих лиц, тенденциями к самоубийству, нередким отказом от пищи и неспособностью обслужить себя.
При психомоторном возбуждении следует уложить больного в постель, используя при необходимости методы насильственного удержания. К возбужденному агрессивному больному подходят, держа в руках одеяло (матрац, телогрейку), для того чтобы предохранить себя от возможных ударов. При укладывании больного в постель один человек придерживает его ноги выше колен, другой — руки около кисти, третий — плечи. Давить на грудную клетку не следует во избежание перелома ребер. На лоб накладывают полотенце и прикрепляют его концы к кровати. Для фиксации больного в постели используют длинные рыхлые жгуты из мягкой материи, чулки. Петли из жгута надевают на запястья рук и область лодыжек; а концы их завязывают на раме кровати. При переводе больного из одного помещения в другое 2 человека из персонала должны идти сзади, придерживая больного за руки, сложенные крест-накрест. Если идти впереди больного, то можно получить удар ногой или головой. Даже в тех случаях, когда больной агрессивен, следует помнить, что это — проявление болезни, и сохранять по отношению к нему терпение, внимание и доброжелательность.
|
|
|
При уходе за психически больными не нужно носить украшения, так как при возбуждении больной может вырвать серьги из ушей, пытаться задушить бусами. Нельзя оставлять без присмотра ножницы, бритвы и другие режущие и колющие предметы.
При невозможности самостоятельного приема пищи и кормления с ложки назначают искусственное питание через зонд. Больным с нарушением физиологических функций мочеиспускания и дефекации подкладывают судно, мочеприемник, осуществляют полный комплекс мероприятий по уходу за кожей.
Особенности ухода при заболеваниях уха, горла и носа. После операции на гайморовой пазухе для уменьшения отека больной должен в течение суток с небольшими перерывами держать пузырь со льдом на оперированной стороне лица. При значительном отеке через 3 дня после операции назначают тепловые процедуры и согревающие компрессы. При отеке век после операций на лобной и гайморовых пазухах следует промывать глаза 2-процентным раствором борной кислоты и закапывать раствор сульфацил-натрия.
После операций на глотке (тонзиллэктомии, аденотомии) больного укладывают на бок в постель с приподнятым головным концом и дают ему полотенце или пеленку для сплевывания слюны. В течение нескольких часов после операций нежелательно поднимать голову. Если на протяжении нескольких часов количество крови в слюне увеличивается, появляются сгустки или алая кровь, необходимо срочно вызвать врача. Детям на протяжении нескольких часов после операции не дают заснуть или будят и просят сплюнуть слюну, так как они нередко заглатывают кровь и кровотечение может остаться незамеченным. После операций на глотке в течение 2—3 дней больного кормят тепловатой жидкой и полужидкой пищей (бульоном, киселем, полужидкими кашами, молоком, слизистыми супами).
Особенности ухода при заболеваниях глаз. К внутриглазной операции больного готовят по общим правилам, кроме этого, остригают ресницы на глазу, подлежащему операции.
После операции больной находится на строгом постельном режиме, голова должна быть неподвижной, осуществляют профилактику кашля и рвоты. Первое кормление больного (полужидкой пищей) осуществляет персонал отделения спустя несколько часов после операции. Уход осуществляют по общим правилам.
Особенности ухода за больными с кожными заболеваниями в основном связаны с необходимостью применения наружных лекарственных средств в виде примочек, компрессных, клеевых, влажновысыхающих и мазевых повязок, паст, мазей, втираний, взбалтываемых смесей, пластырей и т. д., а также поддержанием чистоты здоровой кожи и обеспечения профилактики ее поражения.
При гнойничковых заболеваниях кожи (фурункулах, карбункулах, сикозе, стафилококковом и стрептококковом импетиго) кожу вокруг очагов поражения 2—3 раза в день протирают камфорным или 30—40-процентным салициловым спиртом. Волосы в зоне нагноения осторожно выстригают (не бреют!). При сикозе производят регулярную ручную эпиляцию волос в зоне поражения, если в этот момент нет острого воспалительного процесса.
Грибковые заболевания, такие как микроспория, трихофития, парша, эпидермофития, заразны. При уходе за больными важную роль играют профилактические мероприятия, предупреждающие распространение грибков. Персонал работает в резиновых перчатках. Пораженные волосы пациента сбривают, голову моют горячей водой с мылом. Производят эпиляцию волос с помощью специального пластыря.
Перед наложением пластырной массы ногти размягчают в горячей мыльной воде с добавлением соды (3—4 столовые ложки на 1 л) и заклеивают обычным пластырем мягкие ткани вокруг ногтя. После этого наносят на ноготь пластырную массу и покрывают ее широким лейкопластырем. Для профилактики эпидермофитии ноги следует мыть ежедневно, особенно при повышенной потливости и в летнее время. После мытья кожу досуха вытирают. Носки и чулки часто меняют и при стирке кипятят. Ногти коротко подстригают. Кожу межпальцевых промежутков смазывают 2-процентной йодной настойкой. Обувь больных эпидермофитией протирают формалином.
Техника проведения лечебно-диагностических процедур, которые можно осуществлять самостоятельно без врача в особых условиях (необходимость экстренной помощи при отсутствии врача, невозможность транспортировать больного и т. п.), описывается в данном разделе подробно. В остальных случаях приводится лишь общее понятие о лечебно-диагностической манипуляции.
АНГИОГРАФИЯ — рентгенологическое исследование внутренних органов с помощью внутриартериального введения через катетер рентгенологических препаратов. Через 3—4 часа после ангиографии больные могут находиться на обычном режиме (кроме ангиографии сосудов мозга).
АНТРОПОМЕТРИЯ — измерение основных физических показателей человека. Включает в себя взвешивание, измерение длины тела, окружности груди и живота. В ряде случаев измеряют основные показатели дыхания (спирометрия) и силу мышц (динамометрия).
Для измерения длины тела используют ростомер (вертикальную планку с нанесенной сантиметровой шкалой, укрепленную на площадке). По вертикальной планке движется вверх-вниз планшет с горизонтально расположенным козырьком. Больного ставят на площадку спиной к вертикальной стойке так, чтобы он касался стойки пятками, ягодицами, лопатками и затылком. Голова находится в таком положении, чтобы наружный слуховой проход и глаз были на одном уровне. Планшет опускают на голову. Цифры на шкале у нижнего края планшета указывают длину тела больного.
Взвешивание производят на правильно установленных и отрегулированных медицинских весах. Для регулировки грузы на верхней и нижней планках коромысла (граммы и килограммы) ставят в нулевое положение, открывают защелку коромысла и с помощью двигающихся на винте балансировочных грузиков балансируют коромысло. Пациент должен становиться на площадку весов при закрытой защелке коромысла.
Окружность живота особенно важно измерять при асците. Измерение производят утром, желательно после дефекации и освобождения мочевого пузыря. Мягкую сантиметровую ленту располагают сзади на уровне III поясничного позвонка, спереди — на уровне пупка.
Окружность грудной клетки измеряют мягкой сантиметровой лентой. Сзади она должна располагаться под лопатками, спереди — на уровне IV ребра. Измерение производят при спокойном дыхании, на максимальном вдохе и выдохе.
Спирометрию проводят с помощью спирометра, состоящего из двух 6—7-литровых цилиндров, вставленных один в другой. Наружный цилиндр наполнен водой, а уравновешенный грузом внутренний опрокинут вверх дном. Воздушное пространство внутреннего цилиндра над водой соединено трубкой с наружным воздухом. На эту трубку надевают резиновый шланг со сменяемым стеклянным или пластмассовым наконечником. Больной совершает глубокий вдох и, зажав нос, выдувает воздух через наконечник трубки в полость внутреннего цилиндра, который при этом поднимается. Специальная школа показывает объем выдохнутого воздуха. Жизненная емкость легких у мужчин составляет в среднем 3500—4500 см3, у женщин — 1500—3500 см3.
Динамометрия проводится с помощью специальных пружинных, ртутных, гидравлических и электрических приборов со шкалой, показывающей силу мышц.
АППЛИКАЦИЯ — используется при уходе за полостью рта. На слизистую оболочку накладывают стерильную марлевую салфетку или кусок бинта, смоченные в 0,1-процентном растворе фурацилина, 0,1-процентном растворе этакридина лактата (риванол) или других лекарственных растворах. Процедуру повторяют несколько раз в день по 3—5 минут. По такому же принципу производят аппликации на раны.
АРТЕРИАЛЬНОЕ ДАВЛЕНИЕ (АД) — это давление крови на стенки артерий во время систолы и диастолы. Величина его зависит от силы сокращений сердца, притока крови в артерии, эластичности и сопротивляемости сосудов и других факторов. Различают артериальное давление максимальное (систолическое) и минимальное (диастолическое), а также пульсовое давление. Систолическое давление фиксируется в момент максимального подъема пульсовой волны в артериальной системе вслед за систолой левого желудочка. Диастолическое давление отмечается во время спада пульсовой волны, когда происходит диастола сердца. Пульсовым давлением называют разницу между величиной систолического и диастолического давления. При исследовании артериального давления тахоосциллографическим методом различают, помимо этого, боковое и конечное систолическое, среднее гемодинамическое давление.
Нормальные величины артериального давления у здоровых взрослых людей составляют: для систолического — 120—140 мм рт. ст., для диастолического — 70—90 мм рт. ст. При пересчете в Международную систему единиц (СИ) следует исходить из того, что 1 килопаскаль (кПа) равен 7,5 мм рт. ст.
Чаще всего для измерения артериального давления используют ртутный сфигмоманометр (аппарат Рива—Роччи) или пружинный манометр (тонометр). Ртутный сфигмоманометр состоит из стеклянной трубки, прикрепленной к крышке манометра и опущенной в резервуар со ртутью, полой надувной манжеты шириной 12—14 см и длиной 30— 40 см и резинового баллона с клапаном и винтовым запором. С помощью груши по системе резиновых трубок воздух нагнетается одновременно в манжету и ртутный резервуар, создавая там одинаковое давление, величину которого можно узнать по высоте подъема ртути в стеклянной трубке с миллиметровой градуировкой от 0 до 250—300 мм. В тонометре давление передается в мембрану, а отсчет давления производится по стрелке, движущейся на круглом градуированном циферблате.
При отсутствии специальных показаний артериальное давление измеряют в определенные часы, лучше утром, до завтрака. При измерении артериального давления на плечевой артерии обследуемый должен спокойно лежать или сидеть, не разговаривать. На обнаженное плечо накладывают и закрепляют манжету нетуго, но так, чтобы она не спадала с плеча, а ее нижний край был на 2—3 см выше локтевой ямки. Руку обследуемого удобно кладут на постели или на столе (при измерении сидя) ладонью вверх. Если больной сидит, то его предплечье должно располагаться на уровне сердца (четвертое межреберье). К месту пульсации плечевой артерии в локтевом сгибе прикладывают фонендоскоп, баллоном с закрытым винтом нагнетают воздух в манжету и манометр. При этом в сфигмоманометре ртуть поднимается по стеклянной трубке, а в тонометре движется стрелка. С помощью фонендоскопа улавливают момент, когда перестают быть слышны звуки пульсовых тонов. Постепенно открывая винт груши-баллона, снижают давление в системе. В тот момент, когда давление в манжете сравняется с систолическим, появляется довольно громкий тон. Цифры на уровне ртутного столбика или стрелки указывают величину систолического артериального давления. При продолжающемся снижении давления воздуха в системе тоны начинают ослабевать и исчезают. Момент исчезновения тонов соответствует диастолическому давлению.
При низком артериальном давлении тоны слышны хуже. В этих случаях можно, постепенно нагнетая воздух в манжету, отмечать момент появления тонов (уровень диастолического давления) и при дальнейшем накачивании манжеты — их исчезновение (уровень систолического артериального давления).
Точность измерения артериального давления во многом зависит от положения предплечья, расслабления мышц и особенно от размеров и правильности наложения манжеты, которая должна занимать не менее 3/4 плеча. При узких и слишком широких манжетах показания прибора будут неточными. Для измерения артериального давления у детей выпускаются специальные наборы манжет.
АУТОГЕМОТЕРАПИЯ — метод стимулирования защитных сил организма путем введения больному его же крови в мышцу, реже подкожно или внутривенно. Показанием к аутогемотерапии являются вялотекущие затяжные заболевания (хронические пневмонии, аднекситы, фурункулез и т. д.). Чаще всего для аутогемотерапии берут кровь из вены стерильным шприцем и вводят ее глубоко внутримышечно в верхненаружный квадрант ягодицы. К месту инъекции прикладывают тепло (грелку). Если врач не назначил другой схемы, начинают с ежедневного внутримышечного введения 2 мл крови и каждые 2—3 дня увеличивают дозу на 2 мл, доводя ее до 10 мл. Курс — 12—15 инъекций. Если при проведении аутогемотерапии значительно повышается температура тела (до 38 °C) и появляются боль и припухлость в месте инъекции, то последующую дозу вводимой крови уменьшают.
АЭРОТЕРАПИЯ — метод климатотерапии, основанный на воздействии открытого воздуха без прямого солнечного облучения. Лечебный эффект аэротерапии связан с повышенным кислородным насыщением, ультрафиолетовым облучением и воздействием холода (при воздушных ваннах), что способствует закаливанию организма. Аэротерапия используется для закаливания здоровых людей, а также при болезнях нервной системы, системы кровообращения, в период выздоровления от заболеваний легких.
Воздушные ванны и полуванны (обнажение по пояс) проводят 1—2 раза в день на открытом воздухе в тени, на верандах, балконах, в помещениях при открытых окнах. По специальным таблицам дозируют длительность ванны и степень охлаждения. Различают холодные воздушные ванны (температура воздуха от 0 до 8 °C), умеренно холодные (от 9 до 16 °C), прохладные (от 17 до 20 °C), индифферентные (от 21 до 22 °C) и теплые (свыше 22 °C).
БАНКИ МЕДИЦИНСКИЕ — колбовидные стеклянные сосуды объемом 30—60 мл с гладкими утолщенными краями и расширенным полукруглым дном. Банки используют для временного вызывания кожной гиперемии путем создания пониженного давления воздуха над соответствующим участком тела. Банки оказывают рефлекторное влияние на подлежащие внутренние органы и ткани, способствуют рассасыванию воспалительных очагов, обладают некоторым обезболивающим действием. Банки ставят на всю поверхность грудной клетки, кроме области сердца, и на поясничную область.
Банки должны быть чистыми и сухими, не иметь трещин и сколов по краям. Помимо банок, для процедуры их постановки требуются спирт (или эфир), вата, вазелин, металлический стержень (металлическая палочка длиной 15 см, зонд, корнцанг и т. п.), спички.
Больного нужно уложить на кровать или кушетку, обнажить место предполагаемой постановки банок и смазать его вазелином (рис. 4).
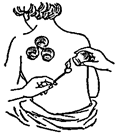
Рис. 4. Банки; методика выполнения процедуры
На металлический стержень плотно наматывают кусочек ваты, пропитывают его спиртом (эфиром), стряхивают на пол лишнюю жидкость и поджигают ватный тампон. Левой рукой берут банку, держа ее недалеко от кожи больного, на короткое время (1 секунда) вводят в банку горящий тампон и, вынув его, тут же приставляют банку к телу. Кожа втягивается в банку, которая плотно прикрепляется к телу. Обычно ставят от 8 до 20 банок на 15— 20 минут. Для того чтобы снять банку, ее слегка отклоняют в сторону, а другой рукой прижимают кожу у противоположного края банки. После снятия банок под ними остается темное пятно — кровоподтек. С кожи удаляют вазелин, больного тепло укрывают на 20—30 минут.
Детям банки ставят с 1,5—2 лет. Существуют специальные банки малых размеров для детей. Поскольку дети боятся незнакомых процедур, следует успокоить их и объяснить, что больно не будет. При постановке у детей банок на спину рекомендуется руки вытянуть вперед, чтобы за счет отхождения лопаток увеличить поверхность свободной грудной клетки. Обработать кожу вазелином нужно очень тщательно и теплыми руками. Длительность процедуры у детей 5—10 минут.
БРОНХОСКОПИЯ — исследование нижних дыхательных путей (осмотр внутренней поверхности трахей и бронхов) с помощью оптического прибора — бронхоскопа. Бронхоскоп состоит из полых металлических или эластических трубок с осветительной и оптической системами. С помощью бронхоскопа можно произвести анестезию слизистой оболочки, распыление лекарственных средств, отсасывание бронхиального секрета, осуществить биопсию, удалить инородное тело или новообразование.
Производят бронхоскопию натощак в перевязочной или эндоскопической комнате. Обработка рук производящего бронхоскопию — как при хирургической операции. Премедикацию осуществляют с помощью 0,1-процентного раствора атропина или других препаратов, уменьшающих секрецию и снижающих мышечный тонус бронхов. Процедуру проводят под наркозом или местной анестезией. При бронхоскопии больной лежит на спине, под плечи подкладывают плотную подушку стандартных размеров (60 x 60 x 5 см). Голову и шею приподнимают на 10—12 см валиком или специальным держателем, разгибая тем самым шею. Если бронхоскопию проводят в положении больного сидя, то пациент располагается напротив врача, слегка наклонив туловище кпереди. Руки опущены между ног, голова несколько запрокинута назад.
Детям бронхоскопию проводят только под наркозом, натощак, освободив мочевой пузырь и прямую кишку. После исследования ребенок должен лежать в постели в горизонтальном положении. На случай рвоты должны быть приготовлены отсос с катетерами для удаления рвотных масс, аппарат для искусственной вентиляции легких.
Питье и пищу дают не ранее чем через 3 часа после бронхоскопии.
БУЖИРОВАНИЕ — исследование проходимости и постепенное расширение просвета органов, имеющих трубчатую форму (пищевода, уретры, слуховой трубы и др.). Буж — инструмент в виде гибкого или жесткого стержня. Использованные бужи тщательно моют теплой водой с мылом, осушают и проверяют, нет ли на них остатков крови, гноя, а также трещин и неровностей поверхности, которые могут повредить слизистую оболочку при бужировании. Стерилизованные бужи перед употреблением обливают стерильным изотоническим раствором натрия хлорида или дистиллированной водой, чтобы смыть формалин (или диоцид). Перед бужированием буж смазывают стерильным вазелиновым маслом или глицерином.
ВЕНЕПУНКЦИЯ — прокол вены с целью взятия крови на анализы, кровопускания, вливания растворов лекарственных веществ, крови, плазмы, крове- и плазмозаменителей (рис.5). Венепункцию проводят руками, тщательно вымытыми с мылом и щеткой. Концы пальцев протирают спиртом. Для процедуры готовят стерильные шприцы и иглы, спирт, ватные шарики, чистое полотенце, жгут, валик, обшитый клеенкой. В зависимости от вязкости вводимого раствора применяют иглы с тонким (для изотонического раствора, глюкозы и др.) или толстым просветом (для кровопускания или переливания крови и кровезаменителей). Проверяют проходимость иглы. Больной лежит в постели или сидит у стола. Под локоть разогнутой руки подкладывают валик, накрытый полотенцем. На нижнюю треть плеча накладывают жгут, пережимая вены. Сохранность артериального кровотока проверяют по пульсу. Если пульс слабый — жгут затянут слишком сильно. Для лучшего наполнения вены больного просят несколько раз сжать и разжать кулак. Кожу локтевого сгиба протирают ватным шариком со спиртом. Вену фиксируют, натягивая кожу локтевого сгиба чуть ниже предполагаемого места пункции и смещая ее несколько вниз.

Рис. 5. Внутривенные вливания: 1 — наложение жгута; 2 — пункция вены
Прокалывают кожу, направляя иглу срезом вверх под углом приблизительно 45°, затем под несколько меньшим углом сбоку прокалывают вену и вводят иглу в ее просвет. Можно прокалывать кожу и вену за один прием. При правильном положении иглы в вене из канюли иглы появляется кровь. Если крови нет, то, не извлекая иглу из кожи, повторяют прокол вены. Для взятия крови на анализ под канюлю иглы подставляют пробирку. При кровопускании к игле присоединяют резиновую трубку с канюлей. Другой конец трубки опускают в лоток или градуированный сосуд. При вливании к игле подсоединяют шприц с лекарственным раствором или систему для вливания (капельного или струйного) и снимают жгут. Заканчивая процедуру, вынимают иглу, прикладывают к месту прокола ватный шарик со спиртом и предлагают больному на 1—2 минуты зажать его в локтевой ямке, согнув руку в локте. Можно наложить стерильную давящую повязку к месту прокола. При необходимости пунктируют вены на тыле кисти, предплечье, тыле стопы, височные вены (у детей), яремные и подключичные вены.
Из осложнений при пункции чаще всего встречаются гематома вследствие прокола двух стенок вены или неплотного ее прижатия после венепункции; флебит или флеботромбоз при долгом нахождении иглы в просвете вены; повреждение иглой проходящего рядом нерва или прокол артерии.
ВЕНЕСЕКЦИЯ — вскрытие просвета вены с помощью надреза. Производится при невозможности осуществить венепункцию вследствие плохой выраженности поверхностных вен и при необходимости длительных вливаний. Для венесекции чаще используют вены локтевого сгиба, предплечья, стопы и голени. Для проведения венесекции готовят стерильные скальпель, ножницы, пинцеты (анатомические и хирургические), кровоостанавливающие зажимы, иглодержатели и иглы, шприцы с иглами, шелк и кетгут, 0,25—0,5-процентный раствор новокаина, марлевые салфетки, шарики, полотенца, простыни, систему для вливаний. Подготовленные заранее наборы для венесекции хранят в отдельных боксах.
|
|
|
|
|
Дата добавления: 2015-06-27; Просмотров: 485; Нарушение авторских прав?; Мы поможем в написании вашей работы!