
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Фибрилляция желудочков
АЛГОРИТМЫ ПРОВЕДЕНИЯ РАСШИРЕННОЙ РЕАНИМАЦИИ
Требования к отчету
7.1 Название лабораторной работы.
7.2 Цель работы.
7.3 Результаты выполнения домашнего задания.
7.4 Структурные схемы исследований и результаты выполнения пп. 5.2…5.4 лабораторного задания (построение дерева кодирования Хаффмана / алгоритма Шеннона-Фано, расчеты средней кодовой длины, коэффициента сжатия и т.п.).
7.5 Выводы по каждому из пунктов задания, в которых представить анализ полученных результатов (совпадение теоретических и экспериментальных данных и т.п.).
7.6 Дата, подпись студента, виза преподавателя с оценкой по 100-бальной системе.
Литература
1. Панфилов И.П., Дырда В.Е. Теория электрической связи: Учебник для техникумов – М.:Радио и связь, 1991. – 344 с.
2. Стеклов В.К., Беркман Л.Н. Теорія електричного зв’язку; за ред. Стеклова В.К. – К.: Техніка, 2006 – 552 с.
3. Скляр Б. Цифровая связь. Теоретические основы и практическое применение. 2-е издание: Пер. с англ. – М.: Издательский дом “Вильямс”, 2003 – 1104 с.
4. Дирда В.Ю., Іващенко П.В. Теорія електричного зв’язку. Модуль 2. Одеса: ОНАЗ.2010 – 80 с.
В большинстве случаев причиной внезапной (произошедшей на глазах свидетелей) остановки кровообращения является фибрилляция желудочков. Единственный способ лечения в данной ситуации – это проведение дефибрилляции. Чем скорее она будет выполнена, тем больше вероятности, что ритм сердца будет восстановлен. Каждая минута задержки оказания помощи снижает вероятность восстановления ритма на 7–10%. Через 12 мин от момента остановки сердца вероятность восстановления ритма составляет 2–5%. При хорошо организованной службе скорой медицинской помощи проведение реанимационных мероприятий может быть достаточно эффективным.
При обнаружении пострадавшего в первую очередь необходимо оценить, в сознании ли пациент и если он не отвечает на звуковые и болевые (растирание мочки уха) раздражители, необходимо срочно вызвать скорую помощь, сообщив при этом, что у больного остановка сердца. Вызов может осуществить медицинская сестра или другой персонал отделения общей практики. Если внезапная смерть произошла у пациента дома, позвонить в «скорую помощь» должны родственники больного в соответствии с инструкциями врача общей практики, прибывшего по вызову к этому пациенту. Одновременно с этим необходимо приступать к проведению базисной сердечно-легочной реанимации, задачей которой является поддержание жизнедеятельности организма пострадавшего до проведения дефибрилляции (см. алгоритм базисной реанимации) [1].
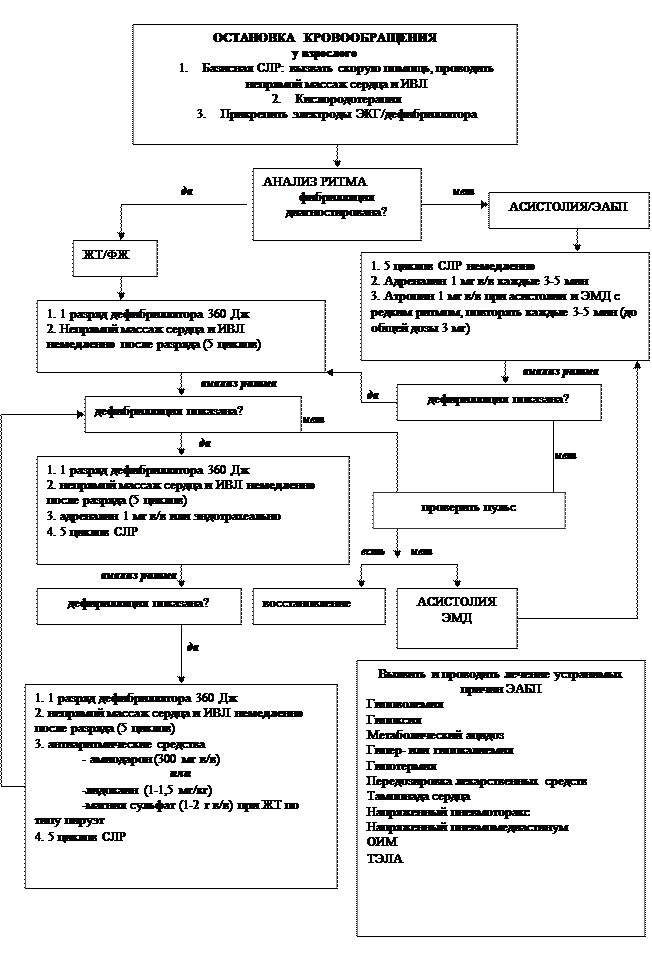
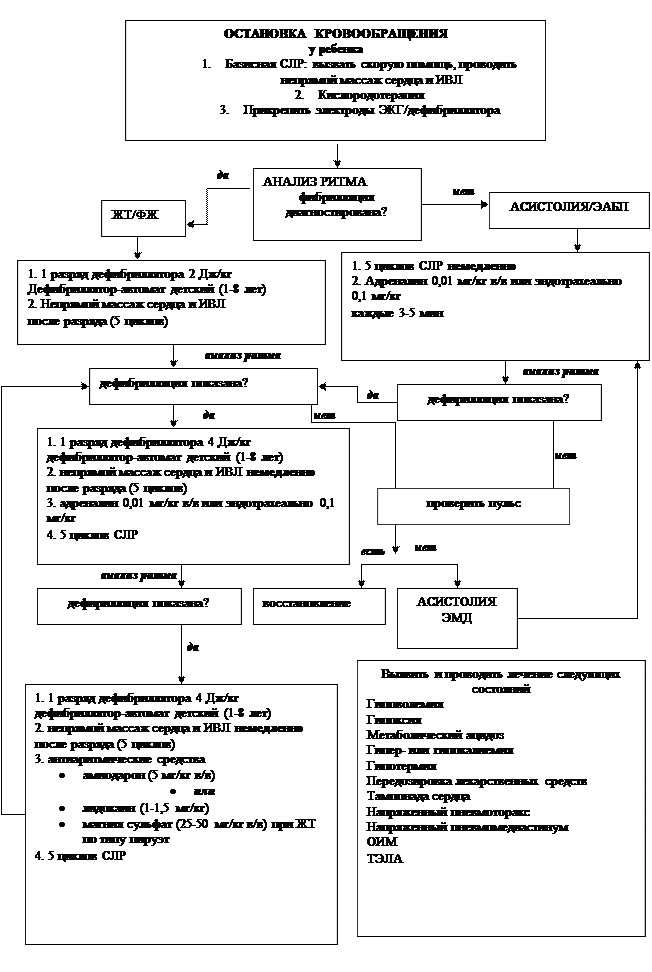
Алгоритм проведения расширенной реанимации при фибрилляции желудочков (ФЖ) и желудочковой тахикардии (ЖТ) без пульса, представлен на схеме 1.
Перед тем, как провести дефибрилляцию, необходимо подтвердить диагноз с помощью ЭКГ: если разряд будет выполнен на фоне электромеханической диссоциации или асистолии, вероятность восстановления самостоятельного кровообращения уменьшится. В связи этим ЭКГ-диагностика перед применением дефибриллятора является обязательной.
После подтверждения диагноза необходимо наложить электроды дефибриллятора, смазав их предварительно гелем и провести разряд с энергией 360 Дж. Ряд современных моделей дефибриллятора относятся к бифазным, при использовании этих приборов требуется меньшая мощность разряда – 120-200 Дж. Если купировать ФЖ (ЖТ) не удалось, следует в течение 2 мин проводить ИВЛ и непрямой массаж сердца (5 циклов СЛР при соотношении компрессий и ИВЛ 30:2). Параллельно необходимо наладить венозный доступ и провести интубацию трахеи (если врач не владеет этой техникой, допустимо проведение ИВЛ через маску портативного дыхательного аппарата). Как только налажен внутривенный доступ, следует ввести 1 мг адреналина, провести в течение 2 мин базисную СЛР и выполнить следующий разряд дефибриллятора с энергией 360 Дж при использовании обычного монофазного прибора и 200 Дж при применении бифазной модели.
В дальнейшем можно повторно вводить адреналин в дозе 1 мг каждые 3–5 мин. Механизм действия адреналина, применяемого в этой дозе, обусловлен стимуляцией альфа-адренорецепторов с развитием централизации кровообращения. Однако использование больших доз препарата, которые рекомендовались ранее (до 0,2 мг/кг, режим нарастающих доз – 1–3–5 мг), в настоящее время не рекомендуется, так как клиническая эффективность использования адреналина в высоких дозах так и не была доказана [2].
В случае неэффективности 2-3 дефибрилляций на фоне применения вазопрессоров показана терапия антиаритмическими средствами. Препаратом первого выбора считается кордарон. Его назначают в дозе 300 мг (5 мг/кг), если ритм не восстановлен, через 3-5 мин препарат водят повторно в дозе 150 мг. При неэфективности кордарона используют лидокаин в дозе 1-1,5 мг/кг, повторно можно ввести 0,5-0,75 мг/кг. При желудочковй тахикардии по типу пируэт, развившейся на фоне исходно удлиненного интервала QT используют магния сульфат, применение кордарона противопоказано, так как этот антиаритмичесий препарат удлиняет интервал QT. Магния сульфат применяют в двух ситуациях: при диагностированной гипомагниемии и при веретенообразной ЖТ. 1–2 г магния сульфата разводят в 100 мл 5% раствора глюкозы и вводят в течение 1–2 мин. Применение новокаинамида в настоящее время не рекомендуется. Это связано с тем, что препарат нельзя вводить быстро.
После каждого введения антиаритмического средства необходимо провести 5 циклов СЛР и дефибрилляцю в случае, если фибрилляция желудочков сохраняется.
При восстановлении кровообращения необходимо оценить адекватность самостоятельного дыхания, ритм сердца, артериальное давление. После этого больного госпитализируют в реанимационное отделение многопрофильного стационара. Персоналу скорой помощи передают всю информацию о реанимационных мероприятиях с указанием использованных лекарственных препаратов, их доз и проведении дефибрилляции, если она осуществлялась в отделении общей практики до прибытия бригады скорой помощи.
Если в результате проведения электроимпульсной терапии развилась асистолия или ЭМД, необходимо проводить терапию по соответствующим алгоритмам.
Электрическая активность без пульса (ЭАБП)
К электрической активности без пульса относят состояния, при которых эффективное кровообращение отсутствует, а на ЭКГ регистрируется ритм, отличный от ФЖ/ЖТ, в том числе синусовый. ЭАБП развивается в результате ряда обратимых и необратимых причин. В тех случаях, когда установлена обратимая причина развития этого состояния, в комплекс реанимационных мероприятий включают лечение, направленное на её устранение. К таким причинам относятся: гиповолемия, гипоксия, метаболический ацидоз, гипер- и гипокалиемия, гипотермия, передозировка лекарственных средств, напряженный пневмоторакс, тампонада сердца, острый инфаркт миокарда.
При оказании помощи таким пациентам, как и при других состояниях, приведших к остановке кровообращения, первым шагом является базисная СЛР.
Характер проведения расширенной реанимации будет зависеть от непосредственной причины развития ЭАБП и ее своевременной диагностики, основанной на данных клинического и лабораторного обследования больного, а также анализа ЭКГ.
Одной из самых частых причин развития ЭАБП является гиповолемия, причиной развития этого состояния могут быть обширные ожоги, декомпенсированный диабет, острое кровотечение, геморрагический диатез, онкологические заболевания, гастро-энтериты, шоковые состояния. При выявлении гиповолемии необходимо восполнить дефицит ОЦК. С этой целью проводят струйное введение плазмозамещающих растворов (со скоростью не менее 250 мл/мин). При развитии тяжелой геморрагической анемии показано переливание эритроцитарной массы и оперативное лечение с целью остановки кровотечения.
При гипоксии, наличие которой следует предполагать у всех больных с остановкой сердца, следует сосредоточить внимание на проведении ИВЛ, обеспечив подачу чистого кислорода.
При метаболическом ацидозе необходимо установить причину его равития, опредилить уровень сахара, калия, креатинина в сыворотке крови, показатели кислотно-основного состояния. Если pH крови менее 7,2, то необходимо введение натрия бикарбоната в дозе 1 ммоль/кг массы тела (2 мл/кг 4% раствора), проведение ИВЛ в режиме гипервентиляции, в ряде случаев при выраденой гиперкалиемии на фоне почечной недостаточности показано проведение гемодиализа.
При гиперкалиемии (уровень калия свыше 5.0 ммоль/л) необходимо введение 5-10 мл 10% раствора кальция хлорида и натрия бикарбонат в дозе 1 ммоль/кг массы тела (2 мл/кг 4% раствора), 250 мл 10% раствора глюкозы с инсулином (10 ЕД). Далее лечение должно быть направлено на устаранение причины гиперкалиемии. Одной из причин является передозировка препаратов калия, калий сберегающих диуретиков, ингибиторов АПФ. Кроме лекарственной формы гиперкалиемии следует исключить почечную недостаточность, метаболический ацидоз, гемолиз, рабдомиолиз, травматическое повреждение органов и тканей а также распад опухолей.
Гипокалиемия (уровень калия в сыворотке крови ниже 3.5 ммоль/л) также относится к состояниям, потенциально опасных развитием ЭАБП, к причинам относят злоупотребление алкоголем, диабет, безконтрольное применение диуретиков, способствующих выведению калия из организма, а также потеря калия при диарее и рвоте, развитию гипокалиемии способствует гипомагниемия. Для лечения этого состояния вводят раствор калия хлорида со скоростью 40 ммоль/ ч. Концентрация ионов калия в инфузионной среде должна быть не выше 60 ммоль/л, что соответствует 60 мл 7,5% раствора KCl на 1 л изотонического раствора или раствора глюкозы.
При передозировке лекарственных средств и отравлении показана консультация токсиколога и использование соответствующих антидотов.
При тампонаде сердца помощь не будет эффективной без выполнения пункции перикарда и удаления жидкости из полости перикарда. К причинам развития тампонады сердца относят перикардит, травматическое и ишемическое повреждение миокарда, кордиохирургические операции, онкологические заболевания, геморрагический диатез.
При напряженном пневмотораксе производится дренирование плевральной полости во втором межреберье по срединно-ключичной линии, напряженная эмфизема средостения (пневмомедиастинум требует немедленного дренирования средостения разрезом над яремной вырезкой.
При массивной тромбоэмболии легочной артерии (ТЭЛА) и инфаркте миокарда показано использование тромболитиков и/или оперативное лечение.
Асистолия
Асистолия является следствием наиболее тяжелых нарушений метаболизма, в связи с этим вероятность успеха реанимационных мероприятий невысока. Однако при своевременном выявлении и успешном устранении причин, вызвавших развитие асистолии, в ряде случаев можно добиться восстановления кровообращения. Перед тем, как приступать к проведению расширенной СЛР в соответствии с алгоритмом «Асистолия» (схема 3), необходимо убедиться в правильности диагноза, – в частности, в том, что у больного нет ФЖ, которая поддается лечению лучше, чем асистолия.
С этой целью необходимо проверить электропитание монитора, все контакты в цепи монитор-пациент, усиление (чувствительность) монитора и констатировать асистолию как минимум в двух отведениях. Если сигнал ЭКГ снимается с пластин дефибриллятора, 2 отведения регистрируют последовательно: сначала записывают одно отведение, затем пластину из правого подключичного положения устанавливают в левое подключичное, а пластину с верхушки сердца перемещают в правое нижнегрудинное положение.
После подтверждения диагноза асистолии проводится терапия, направленная на устранение ее обратимых причин (гиповолемия, гипоксия, метаболический ацидоз, гипер- и гипокалиемия, гипотермия, передозировка лекарственных средств, тампонада перикарда, напряженный пневмоторакс, острый инфаркт миокарда — спектр причин тот же, что и при ЭАБП). Соответственно тактика лечения этих состояний должна включать вышеперечисленные мероприятия (см. алгоритм ЭАБП).
При затянувшемся проведении реанимационных мероприятий решение об их прекращении принимают индивидуально. Тем не менее, необходимо при этом помнить о том, что «Инструкция по определению критериев и порядка определения момента смерти человека, прекращения реанимационных мероприятий», утвержденная Приказом Минздрава РФ №73 от 4 марта 2003 года [4], регламентирует проведение мероприятий расширенной СЛР не менее чем в течение 30 мин. Факт соблюдения этого важного требования должен быть отражен и при оформлении медицинской документации.
|
Дата добавления: 2015-06-27; Просмотров: 493; Нарушение авторских прав?; Мы поможем в написании вашей работы!