
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Модели финансирования здравоохранения в России
|
|
|
|
Затраты общества на развитие здравоохранения имеют социальное и экономическое значение. Человек является главной производительной силой общества.
Эффективность здравоохранения заключается в том, что оно:
1. способствует снижению заболеваемости, смертности, росту производительности труда, продлению трудоспособного возраста населения;
2. это содействует росту национального дохода страны, повышению благосостояния народа.
Потери от заболеваний и преждевременной смертности в России в 1997 году составили 400 млрд руб. или 15 % ВВП.
Отдача каждого рубля, вложенного в здравоохранение, в частности, в профилактику сердечно-сосудистых заболеваний составляет 3-4 рубля, а в профилактику инфекционных заболеваний – более 100 рублей.
По общей рекомендации ВОЗ, на здравоохранение как отрасль, обеспечивающую национальную безопасность страны, государство должно выделять не мене, 6-7% от валового внутреннего продукта (ВВП).
Общие расходы на здравоохранение в странах Западной Европы и США в % от ВВП с 1995 по 2000 годы представлены в таб. 1. В последующие годы это соотношение практически не изменилось.
Табл.1. Общие расходы на здравоохранение в странах Западной Европы и США, % от ВВП
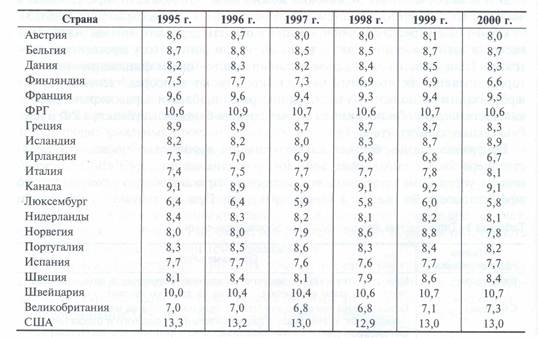
К сожалению, Россия отстает от этого показателя (табл. 2). Совокупные расходы государственного бюджета и взносов обязательного медицинского страхования в 90-е годы составили от 2,5 до 3,9 % от ВВП. Кроме того, в этот период объем ВВП сократился практически в 2 раза, что еще больше ухудшило финансовое состояние отрасли.
Таблица 2. Общие расходы на здравоохранение в Российской Федерации, % от ВВП
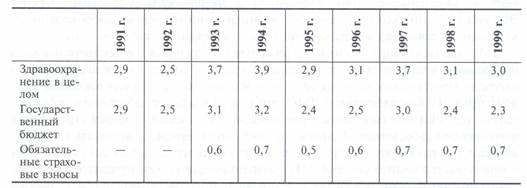
Размер расходов населения на лекарственное обеспечение и медицинскую помощь в 1998 г. составил 4,5% от ВВП, что превышает объем государственного финансирования здравоохранения, который в этом же году составил 3,1% от ВВП.
|
|
|
В итоге совокупный объем расходов государства и населения на здравоохранение составил 7,6% от ВВП, т.е. недостаток бюджетного финансирования покрывался за счет расходов населения.
В 1991-1994 годах, в результате существенного снижения уровня жизни населения продолжительность жизни сократилась на 5 лет.
В первые годы после финансового кризиса 1998 года, приведшего к значительному сокращению доли расходов на здравоохранение в ВВП с 3,7% в 1997 году до 3,0 % в 1999 году, средняя продолжительность жизни снизилась на 1,84 года.
Реализация «Приоритетного национального проекта Здоровье» позволила увеличить финансирование здравоохранения из средств бюджета (в основном федерального) и повысить качество и доступность медицинской помощи по некоторым направлениям.
С 2001 года произошло некоторое увеличение расходов на здравоохранение. В целом на здравоохранение в России в 2005 – 2006 годах затрачивалось примерно 3,6-3,8 % ВВП. Для сравнения, в США 15 %, который значительно выше ВВП России. В странах Западной Европы общие расходы на здравоохранение в настоящее время колеблются в среднем от 6 до 10 % ВВП в год.
Длительное время в России существовала модель бюджетно-сметного финансирования в рамках административных методов управления. Финансирование осуществлялось из трех источников:
1. Главным источником финансовых ресурсов, направляемых на здравоохранение, были бюджетные средства. Доля их в общем объеме средств составляла примерно 85 %. Эти средства передавались медицинским учреждениям, подведомственным Министерству здравоохранения РФ.
2. 15 % от общего объема средств составляли ресурсы ведомств и подведомственных им предприятий. Эти средства передавались ведомственным медицинским учреждениям.
|
|
|
3. Доля средств населения была незначительна, т.к. население оплачивало только зубопротезирование и некоторые не жизненно важные медицинские услуги.
Финансирование медицинских учреждений, подведомственных Министерству здравоохранения РФ, осуществлялось по удельным нормативам затрат в расчете на объемные показатели деятельности медицинских учреждений (число коек в стационаре, число посещений в смену в амбулаторно-поликлиническом звене).
Такая модель финансирования способствовала экстенсивному развитию отрасли:
· увеличению численности коек, росту числа посещений в поликлиниках,
· увеличению сети учреждений здравоохранения,
· росту показателя обеспеченности врачебными кадрами и др.
В сочетании со значительным дефицитом государственных ассигнований это привело к недофинансированию отрасли здравоохранения.
Здравоохранение финансировалось по остаточному принципу. Это привело к:
· резкому ухудшению материально-технической базы,
· сокращению приобретения медицинского оборудования, новых медицинских препаратов, внедрению передовых медицинских технологий,
· снижению уровня заработной платы медицинских работников.
С целью изменить ситуацию в здравоохранении еще с конца 1960-х годов и в большей степени в 80-е годы проводился ряд экономических экспериментов. Этот период стал переходным этапом от бюджетной модели здравоохранения к бюджетно-страховой модели.
Цель экономических экспериментов:
1. совершенствование организации и повышение качества оказания медицинской помощи;
2. предоставление коллективам работников больших возможностей в использовании выделяемых ресурсов с целью повышения эффективности их применения;
3. рациональное использование коечного фонда стационаров за счет совершенствования лечебно-диагностического процесса, сокращения сроков обследования больных, уменьшения длительности пребывания больного на койке и увеличения оборота койки.
Организационными формами проявления экономических методов управления в здравоохранении стали:
1. бригадная форма организации труда и материального стимулирования,
2. социалистическое соревнование между сотрудниками, отделениями, лечебными учреждениям;
|
|
|
3. научная организация труда;
4. новый хозяйственный механизм.
Основными итогами эксперимента стали:
· снижение потребности в кадрах медицинского персонала,
· повышение трудовой дисциплины, качества и культуры обслуживания больных,
· усиление материальной заинтересованности работников в выполнении дополнительного объема работы.
· увеличился оборот койки;
· сократились сроки пребывания больных в стационаре;
· увеличилась заработная плата сотрудников.
Результаты анализа экспериментов по внедрению экономических методов управления в здравоохранении позволили сделать следующие выводы:
1. Применяя экономические методы управления, можно более интенсивно использовать имеющиеся основные и оборотные фонды ЛПУ, сохраняя надлежащее качество медицинской помощи.
2. Одним из факторов интенсификации деятельности медицинского учреждения является материальная мотивация.
3. Дополнительные финансовые ресурсы, выделяемые в ходе некоторых экономических экспериментов на интенсификацию лечебного процесса в медицинском учреждении, в том числе и на стимулирование медицинских работников, оказались значительно меньше, чем расчетные затраты по дополнительному числу пролеченных больных с использованием прежней материально-технической базы.
4. Экономические методы управления в медицинских учреждениях, а также в целом в отрасли можно использовать не только в условиях бюджетного финансирования, но и при оказании платных услуг и при медицинском страховании.
Новый хозяйственный механизм стал одной из попыток перехода к интенсивной модели развития отрасли.
Он основан на следующих признаках:
1. Финансирование по долговременным экономическим нормативам на душу населения:
· для амбулаторно-поликлинических учреждений - один прикрепленный житель (дифференциация по группам здоровья);
· для стационаров - один пролеченный больной (в зависимости от категории сложности);
· для службы скорой помощи - количество вызовов (дифференциация по категории сложности);
|
|
|
· для консультативных поликлиник (диагностических центров, поликлинических отделений, диспансера) - число консультативных приемов и диагностических исследований (дифференциация по категории сложности);
· для учреждений судебно-медицинской экспертизы (СМЭ) и патолого-анатомической службы (ПАС) - соответственно количество экспертиз и патолого-анатомических исследований (дифференциация по сложности);
· для санитарно-эпидемиологической службы - количество обслуженного населения с учетом санитарно-гигиенической обстановки в регионе и т.д.
2. Привлечение внебюджетных источников финансирования.
3. Развитие самостоятельности и инициативы трудовых коллективов в решении вопросов производственной деятельности.
4. Зависимость оплаты труда от конечных результатов.
5. Использование новых форм организации труда.
Реформирование организации медицинской помощи населениюпри внедрении нового хозяйственного механизма предусматривает кроме бюджетного финансирования:
1. привлечение дополнительного источника финансирования - личных средств граждан;
2. развитие хозрасчета.
Сущность хозрасчета заключается в:
· самоокупаемости,
· рентабельности и
· самофинансировании,
· возмещении расходов учреждений за счет их дохода и обеспечение прибыли.
Переход на рыночные отношения в начале 90-х годов прошлого века отразился на здравоохранении.
Экономический кризис привел к еще большему недофинансированию отрасли - в 1992 году на здравоохранение было выделено 40 % средств от фактической потребности.
Привлечение внебюджетных источников финансирования привело к тому, доля расходов населения на здравоохранение стала превышать государственное финансирование.
Стала очевидной невозможность решения проблем финансирования только за счет средств бюджета и личных средств граждан. Это предопределило переход от государственной к бюджетно-страховой модели финансирования отрасли.
Одно из наиболее существенных нововведений в системе здравоохранения связано с принятием в 1991 г. закона РФ «О медицинском страховании граждан в Российской Федерации».
Появился эффективный финансовый ресурс в виде целевого стабильного норматива отчислений от одного из наиболее важных показателей экономики страны - фонда оплаты труда.
Этот закон коренным образом изменил систему организационно-экономических отношений в здравоохранении.
Как видно из таблицы 2 расходы на здравоохранение за счет средств ОМС в 90-е годы увеличились до 0,7 от ВВП.
Кроме того, был необходим посредник между ЛПУ и пациентами, который представлял бы и защищал интересы последних при получении медицинской помощи.
Реализовать такой подход позволяет внедрение системы медицинского страхования (ДМС и ОМС).
Основными целями введения ОМС являются:
1. расширения финансовых возможностей здравоохранения за счет активного привлечения внебюджетных ресурсов и, в первую очередь, средств предприятий;
2. децентрализация управления всей лечебно-профилактической деятельностью путем передачи основных прав по созданию и использованию фондов медицинского страхования территориям;
3. повышение экономической эффективности расходования средств на медицинское обслуживание;
4. расширение хозяйственной самостоятельности учреждений здравоохранения, усиление их социальной и экономической ответственности за конечные результаты работы;
5. создание предпосылок для перехода к рынку медицинских услуг при сохранении преимущественно бесплатного для населения медицинского обслуживания;
6. создание материальной заинтересованности у предприятий и граждан в улучшении условий труда, природоохранной деятельности, снижения заболеваемости за счет общей профилактики и здорового образа жизни.
Главными задачами на этапе мобилизации средств, направляемых на финансирование здравоохранения, являлись:
1. введение нового целевого внебюджетного источника финансирования;
2. создание структуры управления для осуществления ОМС;
3. сосредоточение основной суммы средств, направляемой на финансирование предоставления медицинской помощи, в системе ОМС.
Основной задачей на этапе распределения финансовых средств являлось изменение механизмов распределения финансов:
· по горизонтали – от покупателя до медицинского учреждения;
· по вертикали между регионами.
Закон предусматривал создание двух систем общественного финансирования:
· системы ОМС и
· «государственной, муниципальной системы».
Источниками финансирования системы ОМС являются взносы работодателей на страхование работающего населения и бюджетные платежи на страхование неработающего населения.
Источником финансирования «государственной, муниципальной системы» являются бюджеты всех уровней.
Кроме того, предусмотрено создание системы добровольного медицинского страхования (ДМС), основанного на принципе расчета риска и частного финансирования.
Наиболее важными направлениями расходования средств «государственной, муниципальной системы» являются следующие:
· финансирование целевых программ;
· финансирование научных исследование и подготовки кадров;
· субсидирование территорий с целью выравнивания условий оказания медицинской помощи населению по ОМС;
· оплата особо дорогостоящих видов медицинской помощи;
· финансирование служб скорой помощи;
· финансирование медицинских учреждений, оказывающих помощь при социально-значимых заболеваниях.
Базовая программа ОМС должна охватывать все остальные виды медицинской помощи, оказываемые по медицинским показаниям.
|
|
|
|
|
Дата добавления: 2013-12-13; Просмотров: 2322; Нарушение авторских прав?; Мы поможем в написании вашей работы!