
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Критерии ДН – одышка, цианоз (локальный- периоральный, диффузный), изменение соотношения ЧСС-ЧДД
|
|
|
|
ДН
Теорема 3. Лиувилля.
Если функция аналитична во всей комплексной плоскости и ее модуль ограничен 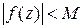 , то эта функция – константа
, то эта функция – константа 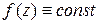 .
.
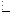
 ,
, 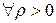
 ,
,  .
.
∎
¯ ¯ ¯ ¯
острая хроническая первичная вторичная
(болезни орг.дыхания) (болезни сердца)
ПРИЧИНЫ ДН
1. Обструкция дыхательных путей 2. Рестрикция – 3. Центральные
– (obstructio - закупорка) нарушение ограничение дыхательной нарушения -
проходимости на уровне бронхов -низкая поверхности легких нарушение моз-
- бронхиальная астма - пневмония гового обструктивный бронхит - ателектаз травмы н.с.
- бронхиолит - выпотной плеврит нейроинфекция
- высокая (ОСЛТ,аспирация
инородного тела) - пневмоторакс
¯ ¯ ¯
обструктивная ДН ДН рестриктивная ДН центральнвя ДН
4.торако-диафрагмальная ДН
Механизм развития ДН
Причины ® нарушение газообмена ® гипоксия
¯ ¯ ¯
гипоксемия гиперкапния ацидоз -
глубокие метаболические нарушения
6.СТЕПЕНИ ТЯЖЕСТИ ДН (лёгкая-1ст.средней тяжести-2ст, тяжёлая-3 ст.)
Различают 3 степени тяжести дыхательной недостаточности.
Скрытая (бессимптомная) дыхательная недостаточность,1степень
отсутствующая в покое и выявляющаяся только при физической нагрузке, которая демонстрирует уменьшение функциональных резервов дыхательной системы (одышка возникает при переносимых ранее нагрузках, частота и глубина дыхания в покое обычная, цианоз появляется только после физической нагрузки, пульс не учащен).
Компенсированная дыхательная недостаточность, 2 степень, при которой компенсаторные механизмы (гипервентиляция, ускорение кровотока, увеличение массы эритроцитов и гемоглобина) обеспечивают нормальный газовый состав артериальной крови, но при физической нагрузке возникает декомпенсация (одышка появляется при обычных нагрузках, частота дыхания составляет 24-28 в 1 мин, дыхание поверхностное, отчетливый цианоз, имеется наклонность к тахикардии).
|
|
|
Декомпенсированная дыхательная недостаточность,3 степень, когда нормальный газовый состав крови не обеспечивается даже в условиях покоя ввиду недостаточности компенсаторных механизмов (постоянная одышка, поверхностное дыхание с частотой более 28 в 1 мин, резко выраженный диффузный цианоз, значительная тахикардия).
| Критерии | ДН 1 ст. (гипоксемия) | ДН 2 ст. (гипоксемия без гиперкапнии) | ДН 3 ст. (декомпенсация дыхания и кровообращения) |
| Одышка | появляется при физической нагрузке | в покое с участием вспомогательной мускулатуры | патологические типы дыхания |
| Цианоз | появляется при фи-зической нагруз-ке, локальный-пе-риоральный | постоянный диффузный | постоянный диффузный |
| PS:ЧДД (3:1) (4:1) в норме | PS:ЧДД (2,5:1) | PS:ЧДД (2:1) | PS:ЧДД (1,5:1) |
8.Признаки гипоксемии (ДН 2ст.)
К недостаточности кислорода наиболее чувствительны клетки нервной системы, поэтому отмечается повышение возбудимости дыхательного центра, что проявляется беспокойством, учащением дыхания, тахикардией, АД, цианозом, серо – бледные холодные конечности.
9.Признаки гиперкапнии (ДН 3 ст.)
Нарастает угнетение дыхания, т.к. углекислый газ действует как наркоз, возможны патологические типы дыхания, общий цианоз, ¯ АД, арефлексия, судороги, расширение зрачков.
Таблица. Клиническая характеристика дыхательной недостаточности
| Симптомы и функциональные показатели | Степень дыхательной недостаточности | ||
| I степень | II степень | III степень | |
| Одышка | Во время и после физической нагрузки (кратковременная) | Более длительная после легкого физического напряжения | Постоянная в покое |
| Число дыхательных движений в 1 мин | В покое 16-24, при физической нагрузке учащение на 10-12 в 1 мин, приходит к норме не позже чем через 7 мин | В покое 24-28, при физической нагрузке учащение на 12-16 в 1 мин. Восстановление медленное | 30 и более. Физическая нагрузка невозможна. |
| Утомляемость | Наступает быстро | Выражена | Выражена резко |
| Глубина дыхания | В покое нормальная. При физической нагрузке углубленное или более поверхностное дыхание. После нагрузки приходит к норме не позже чем через 7 мин | Поверхностное дыхание. Медленно приходит к норме | Постоянно поверхностное дыхание. Нагрузка невозможна |
| Цианоз | Отсутствует. Появляется после физической нагрузки | У большинства имеется в покое, усиливается после физической нагрузки | Резко выражен |
| Участие вспомогательных мышц в акте дыхания | Нет | В небольшой степени | Отчетливое |
| Пульс | Не учащен | Иногда учащен | Значительно учащен (иногда замедлен) |
10.Ф е л ь д ше р д о л ж е н п о м н и т ь!
|
|
|
При наличии признаков ДН (одышки, цианоза, признаков гипоксемии и гиперкапнии) необходимо:
1.срочно госпитализировать пациента
2.Придать правильное положение,чтобы избежать западения языка и аспирации рвотных масс у больных, находящихся без сознания- устойчивое боковое положение
3.обеспечить свободную проходимость дыхательных путей (электроотсос, резиновая груша, дренажное положение)
4.оксигенотерапия
5.Оказать неотложную помощь, исходя из прчин, вызвавших ОДН
6.Введение преднизолона 1-3 мг/кг (1мл – 30мг)-детям, 60-90мг взрослым.
Клинические проявления отдельных форм заболеваний, проявляющихся ДН.
Острый ларингит - острое воспаление слизистой гортани
¯ ¯
простой (неосложненный) осложненный (стенозирующий) – ОСЛТ, «ложный круп»
чаще у старших детей чаще у детей до 3 лет – синдром крупа, «петля палача»
клиника: клиника:
- лающий, грубый кашель - лающий, грубый кашель
- осиплость голоса (дисфония) - осиплость голоса (дисфония)
- интоксикация - интоксикация
- инспираторный стридор (шумный, слышный на
расстоянии вдох)
- ДН инспираторного типа, зависит от степени (1,2,3,4) стеноза - сужения
гортани
- нейровегетативные расстройства- бледность, АД,
потливость, беспокойство
Причины ОСЛТ, «ложного крупа»: Причины истинного крупа:
- ОРВИ (грипп, парагрипп) дифтерия
|
|
|
- Аллергический отек
- Аспирация инородного тела
Дифференциальная диагностика истинного и ложного крупа
| Признаки | Истинный круп | Ложный круп (ОСЛТ) |
| Изменения в зеве | Закупорка гортани дифтерийными пленками-ДН | Спазм мышц гортани, отек лимфоидной ткани, накопление воспалительного экссудата-ДН |
| Голос | Афония (отсутствие) | Дисфония (осиплость) |
| Лечение | Введение в ранние сроки противодифтерийной сыворотки по методу Безредко | Бронхолитики, спазмолитики Гормоны Седативные Отвлекающие (ингаляции) |
Клиника 1 степени ОСЛТ – стадия компенсации: кашель грубый, лающий, осиплость голоса, затруднен вдох, признаков ДН нет.
Клиника 2 степени ОСЛТ – стадия субкомпенсации: кашель грубый, лающий, осиплость голоса, в покое инспираторный стридор, ребенок беспокоен, периоральный цианоз, участие вспомогательных мышц (втяжение межреберий, яремной ямки) в акте дыхания, тахикардия, повышение АД.
Клиника 3 степени ОСЛТ – стадия декомпенсации: нарастает смешанная одышка, резко выражено участие вспомогательных мышц в акте дыхания, диффузный цианоз, тахикардия сменяется брадикардией, АД¯, холодный пот, сознание угасает, расширяются зрачки и, если не оказана медпомощь, наступает
4 стадия ОСЛТ (асфиксия) – гипоксическая кома: потеря сознания, судороги, дыхательная аритмия, серо-цианотичные кожные покровы.
ЭТАПЫ ОКАЗАНИЯ ПЕРВОЙ МЕДИЦИНСКОЙ ПОМОЩИ ПРИ ОСЛТ
Цель: восстановить проходимость дыхательных путей
1. Придать ребенку полусидячее положение – приподнять головной конец – для облегчения дыхания
2. Расстегнуть стесняющую одежду – обеспечить экскурсии грудной клетки
3. Обеспечить доступ свежего воздуха, по возможности увлажненного кислорода
4. Обеспечить спокойную обстановку, т.к. возбуждение усиливает одышку
5. Отвлекающие - паровые ингаляции с эуфиллином, сидячие ванны, ручные, ножные ванны с температурой воды 36-43С ® отток крови к конечностям ® уменьшается отек гортани
6. Удаление мокроты (стимуляция кашля, отсасывание слизи)
|
|
|
7. В/м ввести: - р-р 5% эфедрина 0,1 мл/год
- р-р 1% димедрола 0,1 мл/год
- лазикс 1-2 мг/кг (1 мл – 10мг)
В/в: - р-р 2,4% эуфиллина 1,0 мл/год на физ.р-ре
При 2 ст. – димедрол, эфедрин – в/в
глюконат кальция 10% - 1,0 мл/год
преднизолон 3% - 3-5 мг/кг (1 мл – 30мг)
седуксен 0,5% - 0,1 мл/кг
8. Госпитализация ребенка в собственном сопровождении в д/о или инф./о
Задача фельдшера на догоспитальном этапе при ОСЛТ:
- как можно раньше выявить угрожающие симптомы (ДН, инспираторный стридор, лающий кашель)
- экстренно госпитализировать ребенка, т.к. при нарастании стеноза необходимо проведение интубации, длительной инфузионной терапии, парокислородных ингаляций.
Острый обструктивный бронхит – острое воспаление бронхов с развитием синдрома острой бронхиальной обструкции, чаще развивается у детей до 1 года.
Этиология - RS –вирус, другие вирусы, способствуют – пищевая аллергия у ребенка,
- катарально-экссудативный диатез
в результате воспаления слизистой бронхов происходит отек ее, гиперсекреция слизи, развивается ДН экспираторго типа, бронхоспазм. Слабый кашлевой рефлекс, анатомическая узость просвета бронхов у детей раннего возраста способствуют развитию обструкции.
Клиника:
Кашель сухой ® влажный, экспираторная одышка, может быть цианоз.
Сухие свистящие хрипы, влажные разнокалиберные над всеми легочными полями («кипящий самовар»)
Перкуторно – коробочный звук. Интоксикация.
Диагностика:
Рентгенография легких – вздутие легких (викарная компенсаторная эмфизема)
ОАК – признаки воспаления
Дифдиагностика: проводится с бронхиальной астмой, пневмонией
Тактика фельдшера при синдроме бронхиальной обструкции на ФАПе:
- раннее выявление симптомов ДН и экстренная госпитализация ребенка в д/о
- устранение бронхоспазма:
в/м - р-р 5% эфедрина 0,1 мл/год
в/в: - р-р 2,4% эуфиллина 1,0 мл/год на физ.р-ре
- устранение отека слизистой бронхов:
гормоны, лазикс
- снижение гиперсекреции слизи:
муко-, секретолитики - лазолван, АЦЦ, амброксол и др.
-улучшение дренажной функции бронхов:
аспирация слизи из ВДП, постуральный дренаж, вибрационный массаж, стимуляция
кашлевого рефлекса
-оксигенотерапия
- антибактериальные, противовирусные препараты.
Бронхиолит – воспаление мелких бронхиол с развитием тяжелой бронхиальной обструкции и ДН. Чаще у детей 1 года жизни.
Клиника бронхиолита сходна с клиникой обструктивного бронхита.
Пневмония - воспаление легких, основным проявлением которого являются синдром уплотнения легочной ткани, синдром дыхательных расстройств и рентгенологически инфильтрация легочной ткани.
Классификация:
1. По локализации - крупозная (долевая), сегментарная, очаговая, интерстициальная, право-, левосторонняя, 2-х сторонняя.
2.По течению – острое (4-6 нед.), затяжное (более 3 мес.), хроническое (более 6 мес.)
1. По степени тяжести – легкая, средней тяжести, тяжелая (токсическая).
Этиология пневмоний:
· бактериальная флора (граммположительная и граммотрицательная)
· вирусы
· грибки
· простейшие
Предрасполагающие факторы: снижение иммунитета, аллергия, переохлаждение.
Форма пневмоний зависит от вирулентности (степени патогенности) возбудителя, уровня иммунитета макроорганизма, особенностей реактивности организма.
Патогенез:
Инфекция бронхогенно, гематогенно, лимфогенно, проникает в альвеолы® воспаление
(уплотнение легочной ткани, воспалительный экссудат) ® нарушение газообмена ® гипоксемия, гиперкапния ® гипоксия, ацидоз, нарушение микроциркуляции, интоксикация, ДВС – синдром.
Очаговая пневмония (бронхопневмония): формы разнообразные, характеризуются вовлечением в процесс ацинуса, сегмента или дольки.
Клиника зависит от места расположения и размера поражения.
У старших детей в клинике выделяют:
1. синдром уплотнения легочной ткани – укорочение перкуторного звука, усиление голосового дрожания, ослабленное везикулярное, жесткое или бронхиальное дыхание,
мелкопузырчатые влажные хрипы, крепитация – локально, над участком укорочения, не изменяются после откашливания. Рентгенологически - инфильтративные тени.
Следует помнить, что в полной мере данный синдром может не быть у детей, что не исключает развития пневмонии.
2. синдром интоксикации
3. синдром дыхательной недостаточности (рестриктивного типа).
Ф е л ь д ш е р д о л ж е н п о м н и т ь!
Симптомы, которые могут говорить о развивающейся пневмонии у ребенка:
- стойкий фебрилитет в течение 3-х дней или температурные свечки после нормализации температуры;
- одышка смешанного типа;
- интоксикация (отказ от груди, апатия или возбуждение, расстройство сна)
- «кряхтящее дыхание»
- периоральный цианоз.
Тактика фельдшера:
- Ранняя диагностика пневмонии
- Госпитализация ребенка
- Борьба с гипертермией, гипоксией на догоспитальном этапе.
Осложнения пневмонии:
· со стороны плевры – сухой, экссудативный плеврит (гнойный плеврит – эмпиема плевры), пневмоторакс, пиопневмоторакс
· абсцедирование пневмонии – деструктивный синдром
· развитие инфекционно – токсического шока (ИТШ)
· генерализация инфекции – сепсис, менингит.
Особенности течения пневмонии у новорожденных, недоношенных.
1. преобладание явлений интоксикации над физикальными явлениями в легких (нет синдрома уплотнения)
2. развивается на фоне субфебрильной или нормальной температуры (атипично, из-за снижения иммунитета), выделение пенистой слизи изо рта и носа.
3. развитие тяжелой дыхательной недостаточности (одышка, цианоз)
4. высокая летальность
5. большое количество осложнений.
Особенности течения пневмоний у детей с «фоновыми» заболеваниями (рахит, гипотрофия, анемия, диатез)
1. затяжные, длительные из-за сниженного иммунитета
2. атипичные
3. тяжелые с выраженной интоксикацией и ДН
4. рецидивирующие
5. много осложнений
Особенности течения стафилококковой пневмонии у детей.
· Стафилококк выделяет ферменты агрессии (гиалуронидаза, плазмокоагулаза и т.д.), которые приводят к развитию деструкции легочной ткани, образованием полостей в легких, в которых накапливается гной (абсцедирование).
· резко выражена интоксикация - бледно-серая кожа, анорексия, рвота, адинамия ® ИТШ
· синдром уплотнения легочной ткани
· осложнение (эмпиема плевры)
· анемия, дистрофия
· ДВС- синдром
· высокая летальность
Плеврит – осложнение пневмонии, характеризующееся воспалением плевральных листков с образованием фибринозных наложений или скоплением экссудата в полости плевры. ВИДЫ
¯ ¯
сухой экссудативный
клиника:
- боль связана с дыханием, кашлем - боль связана с дыханием
- непродуктивный сухой кашель - асимметрия грудной клетки,
отставание больной половины в акте
дыхания
- лежит на больном боку - сглаживание межреберных
промежутков
- шум трения плевры (хруст снега - ДН (ортопноэ, одышка, цианоз)
на фазе вдоха и выдоха, усиливается - синдром скопления жидкости в
при надавливании стетоскопом, не ¯ плевральной полости
при откашливании - отсутствие голосового дрожания
- исход: шварты - отсутствие или ослабление дыхания
- лечение: терапия основного заболевания - тупой перкуторный звук
анальгетики «бедренный»
противокашлевые - Ro –массивное затемнение с
косой верхней границей,
смещение средостения в
противоположную сторону
- интоксикация
- исход: спайки
- лечение: плевральная пункция,
дренаж по Бюлау, терапия Технология оказания доврачебной медицинской помощи при приступе удушья при бронхиальной астме
Информация, позволяющая медицинской сестре заподозрить неотложное состояние:
· У пациента в анамнезе бронхиальная астма.
· Приступ удушья с затрудненным выдохом, нарастающая одышка в покое, акроцианоз, потливость, шумное свистящее дыхание слышное на расстоянии, вынужденное положение сидя («ортопное»); грудная клетка расширена, находится в положении вдоха, сухой мучительный кашель, пульс частый, АД снижено или повышено.
| Тактика медицинской сестры Цель: Уменьшить бронхоспазм, облегчить дыхание. | |
| Действия вне лечебного учреждения | Действия в лечебном учреждении |
| Вызов дежурного врача через третье лицо. | |
| Усадить пациента с упором на руки или помочь занять удобное положение; расстегнуть стесняющую одежду; обеспечить доступ свежего воздуха, физический и эмоциональный покой. | |
| Подсчитать ЧСС, ЧДД, измерить АД (при наличии аппарата для измерения АД). | |
| Сделать 1-2 вдоха из ингалятора (не более 5-6 раз), которым обычно пользуется пациент (при наличии ингалятора). Дать горячее щелочное питьё (при наличии щелочного питья), сделать горячие (40°-50°) ванны для рук и ног (при возможности сделать ванны). Вибрационный массаж грудной клетки. | |
| Мониторинг жизненно важных функций организма пациента (ЧДД, АД - при наличии аппарата для измерения АД). | |
| 1.Сообщить врачу (фельдшеру). 2.При не купировании приступа в течении 20 минут - вызов скорой медицинской помощи «03». | Приготовить Набор № 2 для оказания медицинской помощи при неотложных состояниях. Выполнение дальнейших мероприятий по назначению врача. |
Лекция №3
ОСТРЫЕ АЛЛЕРГОЗЫ
ОПРЕДЕЛЕНИЕ.
Острые аллергозы – болезни, в основе развития которых лежит повреждение тканей, вызванное иммунными реакциями с экзогенными аллергенами.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ.
Патогенез аллергических реакций изучен на сегодняшний день достаточно полно и подробно описан во многих отечественных и зарубежных монографиях по аллергологии и клинической иммунологии. В любом случае в ткани шокового органа или органа-«мишени», которым могут быть кожа, бронхи, желудочно-кишечный тракт и т.д., появляются признаки аллергического воспаления. Центральная роль в реализации этих иммунопатологических реакций принадлежит иммуноглобулинам класса Е (IgE), связывание которых с антигеном приводит к выбросу из тучных клеток медиаторов аллергии (гистамина, серотонина, цитокинов и др.).
Наиболее часто аллергические реакции развиваются при воздействии ингаляционных аллергенов жилищ, эпидермальных, пыльцевых, пищевых аллергенов, лекарственных средств, антигенов паразитов, а также при ужалении и укусах насекомых. Лекарственная аллергия наиболее часто развивается при применении анальгетиков, сульфаниламидов и антибиотиков из группы пенициллинов, реже цефалоспоринов (при этом следует учитывать риск перекрестной сенсибилизации к пенициллину и цефалоспоринам, составляющий от 2 до 25%). Кроме того, высока в настоящее время частота развития латексной аллергии.
КЛИНИЧЕСКАЯ КАРТИНА, КЛАССИФИКАЦИЯ И
ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ.
С точки зрения определения объема необходимой лекарственной терапии и оценки прогноза аллергические реакции можно подразделить на:
1. Легкие - аллергический ринит (круглогодичный или сезонный), аллергический коньюнктивит (круглогодичный или сезонный), крапивница.
2. Средней тяжести и тяжелые - генерализованная крапивница, отек Квинке, острый стеноз гортани, средне-тяжелое обострение бронхиальной астмы, анафилактический шок.
Наибольшую настороженность при оказании медицинской помощи на догоспитальном этапе должны вызывать прогностически неблагоприятные случаи развития у пациентов жизнеугрожающих состояний: тяжелый приступ астмы (status asthmaticus), анафилактический шок, отек Квинке в области гортани, острый стеноз гортани
КЛАССИФИКАЦИЯ И КЛИНИЧЕСКАЯ КАРТИНА ОСТРЫХ АЛЛЕРГОЗОВ.
Аллергический ринит
Затруднение носового дыхания или заложенность носа, отек слизистой оболочки носа, выделение обильного водянистого слизистого секрета, чихание, чувство жжения в глотке.
Аллергический конъюнктивит
Гиперемия, отек, инъецированность конъюнктивы, зуд, слезотечение, светобоязнь, отечность век, сужение глазной щели.
Крапивница
Внезапно возникающее поражение части кожи с образованием резко очерченных округлых волдырей с приподнятыми эритематозными фестончатыми краями и бледным центром, сопровождающееся выраженным зудом. Сыпь может сохраняться в течение 1-3 суток, не оставляя пигментации.
Генерализованная крапивница
Внезапно возникающее поражение всей кожи с образованием резко очерченных округлых волдырей с приподнятыми эритематозными фестончатыми краями и бледным центром, сопровождающееся резким зудом. Возможны «подсыпания» в течение последующих 2-3 суток.
Отек Квинке
Локальный отек кожи, подкожной клетчатки или слизистых оболочек.
- Чаще развивается в области губ, щек, век, лба, волосистой части головы, мошонки, кистей, дорсальной поверхности стоп. Одновременно с кожными проявлениями может отмечаться отек суставов, слизистых оболочек, в т.ч. гортани и ЖКТ. Возможен отек гортани. Отек слизистой желудочно-кишечного тракта сопровождается кишечной коликой, тошнотой, рвотой (причина диагностических ошибок и необоснованных оперативных вмешательств).
Технология оказания доврачебной медицинской помощи при отёке Квинке (отёке гортани)
Информация, позволяющая медицинской сестре заподозрить неотложное состояние:
· Возникает на фоне или сразу после введения лекарственного препарата, сыворотки, укуса насекомого и т.д.
· Внезапно появляется нарастающий отёк в области губ, век, шеи; осиплость голоса, нарастающая смешанная одышка, свистящее дыхание.
| Тактика медицинской сестры Цель: Уменьшение отёка, нормализация дыхания. | |
| Действия вне лечебного учреждения | Действия в лечебном учреждении |
| Вызов скорой медицинской помощи «03» через третье лицо. | Вызов врача через третье лицо. |
| 1. Успокоить пациента. 2.Помочь принять удобное положение. 3. Обеспечить доступ свежего воздуха (.увлажнённый кислород). 4. Подсчитать ЧСС, ЧДД, измерить АД (при наличии аппарата для измерения АД). | |
| · Закапать в нос сосудосуживающие капли нафтизин. · Супрастин 1 таблетка внутрь | Приготовить Набор № 2 для оказания медицинской помощи при неотложных состояниях. Выполнение дальнейших мероприятий по назначению врача. |
| Мониторинг жизненно важных функций организма пациента (PS, ЧДД, АД - при наличии аппарата для измерения АД) до прибытия скорой медицинской помощи. |
Острый стеноз гортани
Стеноз гортани проявляется кашлем, осиплостью голоса, удушьем, стридорозным дыханием, возможна смерть от асфиксии.
Анафилактический шок
Артериальная гипотензия и оглушенность при нетяжелом течении, коллапс и потеря сознания при тяжелом течении, нарушение дыхания вследствие отека гортани с развитием стридора или бронхоспазма, боль в животе, крапивница, кожный зуд. Клиника развивается в течение часа после контакта с аллергеном (чаще, в течение первых 5 минут).
При анализе клинической картины аллергической реакции фельдшер должен получить ответы на следующие вопросы.
1) Были ли в анамнезе аллергические реакции? Сбор аллергологического анамнеза всегда необходим перед проведением любой лекарственной терапии (в т.ч. глюкокортикоидами и антигистаминными средствами).
2) Что их вызывало? Возможна перекрестная аллергия (например, на пенициллины и цефалоспорины)
3) Чем они проявлялись?Анамнестические данные сравниваются с данными, полученными при осмотре.
4) Что предшествовало возникновению реакции в этот раз (продукты питания, лекарственные средства, укусы насекомых и т.п.).
Необходимо выявить возможный аллерген и путь его попадания в организм.
Лечение острых аллергических заболеваний
При острых аллергических заболеваниях на догоспитальном этапе неотложная терапия строится по следующим направлениям:
1.Прекращение дальнейшего поступления в организм предполагаемого аллергена.
Например, в случае реакции на лекарственный препарат, введенный парентерально или при укусе/ужалении насекомых - наложение жгута выше места инъекции или укуса на 25 мин (каждые 10 минут необходимо ослаблять жгут на 1-2 минуты); к месту инъекции или укуса - лед или грелка с холодной водой на 15 мин; обкалывание в 5-6 точках и инфильтрация места инъекции или укуса 0,3 - 0,5 мл 0,1% раствора адреналина с 4,5 мл изотонического раствора хлорида натрия.
2. Противоаллергическая терапия (антигистаминными препаратами или глюкокортикостероидами). Введение антигистаминных препаратов показано при аллергическом рините, аллергическом конъюнктивите, крапивинице. Терапию глюкокортикоидами проводлят при анафилактическом шоке и при отеке Квинке (в последнем случае – препарат выбора): внутривенно вводят преднизолон (взрослым - 60-150 мг, детям – из расчета 2 мг на 1 кг массы тела). При генерализованной крапивнице или при сочетании крапивницы с отеком Квинке высокоэффективен бетаметазон (дипроспан) 1-2 мл внутримышечно. При отеке Квинке для предупреждения влияния на ткани гистамина необходимо комбинировать антигистаминные препараты нового поколения (семпрекс, кларитин, клоратадин) с глюкокортикоидами
3. Симптоматическая терапия.
При развитии бронхоспазма – показано ингаляционное введение b2-агонистов и других бронхолитических и противовоспалительных препаратов через небулайзер. Коррекцию артериальной гипотонии и восполнение объема циркулирующей крови проводят с помощью введения солевых и коллоидных растворов (изотонического раствора хлорида натрия 500-1000 мл, стабизола 500 мл, полиглюкина 400 мл). Применение вазопрессорных аминов (допамин 400 мг на 500 мл 5% глюкозы, норадреналина 0,2 - 2 мл на 500 мл 5% раствора глюкозы, доза титруется до достижения уровня систолического давления 90 мм рт.ст.) возможно только после восполнения ОЦК. При брадикардии возможно введение атропина в дозе 0,3-0,5 мг подкожно (при необходимости, введение повторяют каждые 10 минут). При наличии цианоза, диспноэ, сухих хрипов показана также кислородотерапия.
4. Противошоковые мероприятия.
При анафилактическом шоке больного следует уложить (голова ниже ног), повернуть голову в сторону (во избежание аспирации рвотных масс), выдвинуть нижнюю челюсть, при наличии съемных зубных протезов - удалить. Подкожно вводят адреналин в дозе 0,1 - 0,5 мл 0,1% раствора (препарат выбора), при необходимости инъекции повторяют каждые 20 минут в течение часа под контролем уровня АД. При нестабильной гемодинамике с развитием непосредственной угрозы для жизни возможно внутривенное введение адреналина. При этом 1 мл 0,1% раствора адреналина разводится в 100 мл изотонического раствора хлорида натрия и вводится с начальной скоростью 1 мкг/мин (1 мл в мин). При необходимости скорость может быть увеличена до 2-10 мкг/мин. Внутривенное введение адреналина проводится под контролем частоты сердечных сокращений, дыхания, уровня артериального давления (систолическое артериальное давление необходимо поддерживать на уровне более 100 мм рт.ст. у взрослых и более 50 мм рт.ст. у детей).
Фармакотерапия синдрома
АДРЕНАЛИН (ЭПИНЕФРИН).
Адреналин является прямым стимулятором a и b-адренорецепторов, что обусловливает все его фармакодинамические эффекты. Механизм противоаллергического действия адреналина реализуется:
· стимуляцией a-адренорецепторов, сужением сосудов органов брюшной полости, кожи, слизистых оболочек, повышением артериального давления;
· положительным инотропным действием (увеличивается сила сердечных сокращений за счет стимуляции b1-адренорецепторов сердца);
· стимуляцией b2-адренорецепторов бронхов (купирование бронхоспазма);
При парентеральном введении адреналин действует непродолжительно (при внутривенном - 5 мин, при подкожном - до 30 мин).
Побочные эффекты адреналина: головокружение, тремор, слабость; сильное сердцебиение, тахикардия, различные аритмии (в том числе желудочковые), появление болей в области сердца; затруднение дыхания; увеличение потливости; чрезмерное повышение артериального давления; задержка мочи у мужчин, страдающих аденомой предстательной железы; повышение уровня сахара в крови у больных сахарным диабетом. Описаны также некрозы тканей при повторном подкожном введении адреналина в одно и то же место вследствие местного сужения сосудов.
Противопоказания: артериальная гипертензия; выраженный церебральный атеросклероз либо органическое поражение головного мозга; ишемическая болезнь сердца; гипертиреоз; закрытоугольная глаукома; сахарный диабет; гипертрофия предстательной железы; неанафилактический шок; беременность. Однако даже при этих заболеваниях возможно назначение адреналина при анафилактическом шоке по жизненным показаниям и под строгим врачебным контролем.
ГЛЮКОКОРТИКОСТЕРОИДЫ.
Механизм противоаллергического действия глюкокортикоидов основан на следующих эффектах:
· иммунодепрессивное свойство (подавление роста и дифференцировки иммунных клеток - лимфоцитов, плазмоцитов, уменьшение продукции антител);
· предупреждение дегрануляции тучных клеток и выделения из них медиаторов аллергии;
· уменьшение проницаемости сосудов, повышение артериального давления, улучшение бронхиальной проходимости и др.
Для парентерального введения при проведении неотложной терапии на догоспитальном этапе применяются преднизолон. Для лечения бронхиальной астмы, аллергического ринита, аллергического конъюнктивита разработаны топические формы глюкокортикостероидов (флутиказон, будесонид).
Побочные эффекты системных ГКС:
артериальная гипертензия, возбуждение, аритмия, язвенные кровотечения.
Побочные эффекты топических ГКС: осиплость голоса, нарушение микрофлоры с дальнейшим развитием кандидоза слизистых, при применении высоких доз – атрофия кожи, гинекомастия, прибавка массы тела и др.
Противопоказания: язвенная болезнь желудка и 12-перстной кишки, тяжелая форма артериальной гипертензии, почечная недостаточность, повышенная чувствительность к глюкокортикоидам в анамнезе.
Бетаметазон (Дипроспан)
глюкокортикостероидный препарат, состоит из 2 мг динатрия фосфата и 5 мг – дипропионата бетаметазона. Бетаметазона динатрия фосфат обеспечивает быстроту наступления эффекта. Пролонгированное действие обеспечивается за счет бетаметазона дипропионата.
Дипроспан оказывает иммунодепрессивное, противоаллергическое, десенсибилизирующее и противошоковое действие. Бетаметазон биотрансформируется в печени. Доза препарата зависит от степени тяжести заболевания и клинической картины течения. Применяется для лечения острых аллергических заболеваний в виде внутримышечных инъекций по 1-2 мл. При однократном введении существенных побочных действий не отмечено.
АНТИГИСТАМИННЫЕ СРЕДСТВА
(блокаторы Н1-гистаминовых рецепторов).
Существуют несколько классификаций антигистаминных препаратов.
Согласно одной их них выделяют препараты первого, второго и третьего поколения (при этом вопрос о принадлежности разных препаратов ко 2-ому или 3-му поколению до сих пор дискутируется). В другой, более популярной среди клиницистов классификации, выделяют классические антигистаминные препараты, например, супрастин, и препараты нового поколения (семпрекс, телфаст, клоратадин и др.) Необходимо отметить, что для классических антигистаминных препаратов, в отличие от препаратов нового поколения, характерным являются короткая продолжительность действия при относительно быстром наступлении клинического эффекта. Многие из них имеются в парентеральных формах. Все это, а также низкая стоимость, определяет широкое использование классических антигистаминных средств и в настоящее время. Наиболее часто из них применяются хлоропирамин (супрастин) и дифенгидрамин (димедрол).
Хлоропирамин (супрастин) - один из самых широко применяемых классических антигистаминных препаратов. Обладает значительной антигистаминной активностью, периферическим антихолинергическим и умеренным спазмолитическим действием. При приеме внутрь быстро и полностью абсорбируется из ЖКТ. Максимальная концентрация в крови достигается в течение первых 2 часов, терапевтический уровень концентрации сохраняется 4 - 6 часов. Эффективен в большинстве случаев для лечения сезонного и круглогодичного аллергического ринита и конъюнктивита, крапивницы, атопического дерматита, экземы; в парентеральной форме – для лечения острых аллергических заболеваний, требующих неотложной помощи. Обладает широким диапазоном используемых терапевтических доз. Не накапливается в сыворотке крови, поэтому не вызывает передозировку при длительном применении. Для супрастина характерно быстрое наступление эффекта и небольшая продолжительность (в том числе и побочного) действия. Может комбинироваться с другими Н1-блокаторами с целью увеличения продолжительности противоаллергического действия. Выпускается в таблетках и в ампулах для внутримышечного и внутривенного введения
Дифенгидрамин (димедрол) - один из первых синтезированных Н1-блокаторов. Обладает высокой антигистаминной активностью и снижает выраженность аллергических реакций. За счет существенного холинолитического эффекта, имеет противокашлевое, противорвотное действие и, в то же время, вызывает сухость слизистых, задержку мочеиспускания. Вследствие липофильности димедрол обладает выраженным седативным действием (иногда используется в качестве снотворного средства). Димедрол, как и супрастин, представлен в различных лекарственных формах, что определяет его использование в неотложной терапии. Однако значительный спектр побочных эффектов, непредсказуемость выраженности и направленности действия на ЦНС, требуют повышенного внимания при его применении и, при возможности, использования альтернативных средств.
Антигистаминные препараты нового поколения
лишены кардиотоксического действия, конкурентно влияют на гистамин, не метаболизируются печенью
Акривастин (семпрекс) – препарат с высокой антигистаминной активностью при минимально выраженном седативном и антихолинергическом действии. Особенностью его фармакокинетики является низкий уровень метаболизма и отсутствие кумуляции и привыкания. Акривастин предпочтителен в случае, когда нет необходимости постоянного противоаллергического лечения,. Желатиновая капсула быстро всасывается в желудке, обеспечивая быстрое наступление эффекта. Препарат обладает коротким периодом действия, что позволяет использовать гибкий режим дозирования. Нет кардиотоксического действия. Селективно влияя на Н1 рецепторы, не раздражает слизистую желудка. Нет воздействия на Н2 рецепторы.
Лоратадин (клоратадин, кларитин) - антигистаминный препарат нового поколения безрецептурного отпуска.
Показания к применению:
Аллергический ринит (сезонный и круглогодичный);
Аллергический конъюнктивит;
Крапивница
Генерализованная крапивница, отек Квинке;
Аллергические реакции на укусы насекомых;
Зудящие дерматозы (контактные аллергодерматиты, хронические экземы);
У препарата отсутствуют такие побочные эффекты, как:
сонливость;
сухость во рту;
головная боль;
головокружение;
Препарат также не имеет противопоказаний к совместному применению с алкоголем.
Прием препарата:
Клоратадин - применяют препарат в виде таблеток и сиропа по 10 мг в день (1 таблетка или 10 мл сиропа) - для взрослых и детей старше 12 лет, для детей от 2 до 12 лет – 5 мг в день. Действие клоратадина начинает проявляться через 30-60 минут, достигает максимума через 4 - 6 часов и продолжается в течение 36 - 48 часов. Препарат быстро и легко всасывается при приеме внутрь, его абсорбция не зависит от возраста больного и приема пищи. Прием клоратадина не влияет на психоэмоциональную сферу, функциональные тесты и способность к вождению автомобиля. Эффективность препарата не снижается даже при длительном его применении. Клоратадин отличает минимум побочных эффектов, минимальный риск развития привыкания.
Кларитин – таблетки в упаковке 7, 10 и 30 шт. и сироп 60 и 120 мл во флаконах. Противоаллергический эффект наступает в течение первых 30 мин после приема препарата внутрь и сохраняется в течение 24 часов. Кларитин не влияет на ЦНС, не оказывает антихолинэргического и седативного действия. Препарат не вызывает привыкания.
Имеются и другие антигистаминные препараты, в том числе
цетиризин (зиртек),
фексофенадин (телфаст),
левокабастин (гистимет),
азеластин (аллергодил),
бамипин (совентол)
диметинден малеат (фенистил), выпускаемые виде таблеток и капель для приема per os, спреев и гелей для местного применения.
Способ применения и дозировка антиаллергических препаратов.
1. Адреналин (0,1 % р-р, ампулы по 1 мг)
0,1-0,5 мл 0,1% р-ра (или из расчета 0,01 мг/кг массы тела)
При неэффективности – повторная инъекция через 20 минут.
0,3-0,5 мл 0,1% растовора п/к. При неффективности повторить через 20мин
2. Преднизолон (ампулы по 1 мг – 30 шт.) дети В/в 1-2 мг/кг каждые 4-6 часов
Взрослые 60 – 150 мг в/в струйно
3.Пульмикорт дети (500 – 1000 мкг) через небулайзер в течение 5-10 минут. Взрослые 1000-1200 мкг через небулайзер в течение 5-10 минут
1-2 мл в\м
4.Дипроспан 1 мл в/м 1 мл в/м
5.Димедрол (1% р-р, ампулы по 1 мл)
дети 0,1 мл/год жизни, не более 1 мл
Взрослые 1,0 мл 1% раствора в/м
6. Супрастин (2% р-р, ампулы по 2 мл)
Дети 0,1 мл/год жизни, не более 1 мл
Взрослые 1,0 мл 1% раствора в/м
7.Семпрекс (капсулы по 8 мг)
Детям старше 12 лет – 10 мг или 2 ч\л сиропа
Детям от 2 до 12 лет – 5 мг (1\2 табл. или 1 ч\л сиропа)
Взрослые 1 капсула 8 мг
Перорально
8. Кларитин
Детям старше 12 лет – 1 табл. 120 мг
Взрослые 1 таблетка 120 – 180 мг перорально
9.Клоратадин (таблетки по 10 мг, сироп по 5 мг в гл)
Детям менее 30 кг – ½ табл. (5 мг), или 1 гл сиропа (5 мг).
Детям более 30 кг – 1 табл. (10мг) или 2 гл сиропа (10 мг).
1 таблетка 10 мг перорально
ЧАСТО ВСТРЕЧАЮЩИЕСЯ ОШИБКИ ТЕРАПИИ
- Изолированное назначение Н1-гистаминовых блокаторов при тяжелых аллергических реакциях, равно как и при бронхообструктивном синдроме, не имеет самостоятельного значения и на догоспитальном этапе лишь приводит к неоправданной потере времени.
· Использование дипразина (пипольфена) еще и опасно усугублением гипотонии.
· Позднее назначение ГКС; необоснованное применение малых доз ГКС.
· Использование отдельных препаратов, не показанных для лечения аллергических заболеваний (глюконата кальция, хлористого кальция и пр.).
· Наличие в табеле оснащения бригад скорой помощи препаратов однонаправленного действия (супрастин-димедрол-тавегил-диазолин и т.д.) экономически неоправданно.
· Неиспользование топических ГКС и b2-агонистов при аллергическом стенозе гортани и бронхоспазме.
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ.
После оказания неотложной помощи больные со среднетяжелыми и тяжелыми аллергическими реакциями (анафилактический шок, отек Квинке) должны быть госпитализированы в стационар для дальнейшего наблюдения. При легких аллергических реакциях вопрос о госпитализации решается индивидуально в каждом случае.
Лекция №4
Судорожный синдром
является частым клиническим проявлением поражения центральной нервной системы.
Чаще встречаются у детей.
Судороги - это непроизвольные мышечные сокращения, появляющиеся внезапно в виде приступов и продолжающиеся различное по длительности время.
Предрасполагающие факторы у детей-
-незрелость мозга у детей раннего возраста обусловливает очень низкий порог возбудимости центральной нервной системы и ее склонность к диффузным реакциям.
- Этому способствует также гидрофильность ткани мозга ребенка
- повышенная сосудистая проницаемость.
Вывод-
Под влиянием различных токсических и инфекционных факторов у ребенка наблюдается
-склонность к быстрому развитию отека мозга, одним из проявлений которого может быть и судорожный синдром.
Этиология.
Судороги бывают:
-Фебрильные (ФС –на фоне высокой Т)
-Афебрильные
Фебрильные
-при инфекциях (столбняк. бешенство. холера)
-заболеваниях центральной нервной системы (нейроинфекция- энцефалит, менингит)
Афебрильные
-эпилепсия
-интоксикациях (отравления, токсикозы беременных)
-обменные (Они являются типичным проявлением спазмофилии у детей-дефицит кальция, гипокальциемические, при гипогликемической коме)
-связанные с повышением АД (при ОГН, токсикозы беременных)
- наблюдаются при опухолях головного мозга
-истерические
У новорожденных причиной возникновения судорог могут быть асфиксия, гемолитическая болезнь, врожденные дефекты развития центральной нервной системы.
Патогенез.
причины судорог ----- нарушение функции ЦНС----- гипоксия,отёк мозга----- судороги
Клиника судорожного синдрома очень характерна.
Судороги бывают
-тонические
-клонические
-тонико-клонические
-Судороги бывают общие и локализованные.
1фаза Тонические
-Ребенок внезапно теряет контакт с внешней средой.
- Взгляд блуждающий, глазные яблоки сначала плавают, а затем фиксируются вверх или в сторону. -Голова запрокинута, руки сгибаются в кистях и локтях, ноги вытягиваются, челюсти смыкаются.
-Возможно прикусывание языка.
-Дыхание и пульс замедляются. Возможно апноэ.
-Эта тоническая фаза клонико-тонических судорог длится не более минуты.
-Тонические судороги — это длительные мышечные сокращения. Они возникают медленно и длятся продолжительное время.
-Появление тонических судорог свидетельствует о возбуждении подкорковых структур мозга.
У новорожденных причиной возникновения судорог могут быть асфиксия, гемолитическая болезнь, врожденные дефекты развития центральной нервной системы.
2 фаза
Клонические судороги — это быстрые мышечные сокращения, следующие друг за другом через короткий, но не равномерный промежуток времени. Они могут быть ритмичными и неритмичными и характеризуются возбуждением коры головного мозга.
Клонические судороги начинаются
-подергиванием мышц лица, которые быстро переходят на конечности и генерализуются,
-дыхание шумное, хрипящее, на губах появляется пена.
- Кожные покровы бледные. Тахикардия.
- Длительность клонических судорог различна. Иногда они ведут к летальному исходу.
Характеристика отдельных вариантов
-При внутричерепной (родовой) травме судороги чаще всего носят генерализованный характер в виде тонических или клонико-тонических мышечных сокращений, сопровождаясь цианозом, нарушениями дыхания. Может наблюдаться значительная гипертермия. Отмечаются напряжение большого родничка, рвота, срыгивания.
-Для гемолитической болезни новорожденных характерны тонические судороги с переходом в опистотонус.
-Судороги после травмы носят клонико-тонический характер. Часто наблюдается потеря сознания, рвота, гемиплегия, поражение черепномозговых нервов. Могут появиться нистагм, анизокория, выраженные нарушения дыхания.
-При септических процессах в связи с острым нарушением мозгового кровообращения развивается картина инсульта. Отмечается потеря сознания, клонические или клонико-тонические локальные судороги. Гемиплегия наблюдается на противоположной поражению стороне.
-При острых инфекционных заболеваниях судороги возникают на высоте заболевания и носят тонический или клонико-тонический характер. Судороги эти связаны с общемозговыми нарушениями и отражают энцефалитическую реакцию на микробную инвазию. Обычно исчезают судороги одновременно с падением температуры. При гнойном менингите судороги носят характер тонического напряжения мышц конечностей и клонических подергиваний мышц лица и тела. При энцефалите наблюдается тремор, тризм и клонические судороги в начале заболевания.
Для правильной диагностики важное значение имеет:
-анамнез жизни (течение родов) и анамнез заболевания.
-Из специальных методов исследования решающее значение принадлежит электроэнцефалографии- ЭЭГ,реоэнцефалография-РЭГ
-Люмбальная пункция-
Повышенное ликворное давление и появление кровянистого ликвора с наличием свежих эритроцитов свидетельствует о наличии субарахноидального кровоизлияния.
лимфоцитарный цитоз свидетельствуют о серозном менингите.
Мутная жидкость, нейтрофильный цитоз при одновременном увеличении белка указывают на гнойный менингит.
увеличение белка при нормальном цитозе, может свидетельствовать о наличии объемного процесса.
-КТ и МРТ
-исследование глазного дна
-рентгенография черепа
-БАК (кальций, сахар)
Лечение должно быть комплексным, сочетающим
1.поддержание жизненно важных функций,
а) обеспечение свободной проходимости дыхательных путей, в первую очередь отсасывание;
б)обеспечение устойчивого бокового положения, профилактика западения языка
б) кислородная терапия, при необходимости — искусственная вентиляция легких;
2.устранение судорог
Противосудорожная терапия. Любой препарат, используемый для этой цели, должен оказывать быстрый терапевтический эффект и минимально нарушать жизненно важные функции. Большое значение имеет личный опыт
а) седуксен (диазепам)— наилучшее противосудорожное средство в экстренных ситуациях. Его вводят внутривенно медленно в дозе 0,1 мл на кг веса детям,
б) оксибутират натрия (ГОМК) оказывает очень хороший противосудорожный и снотворный эффект. Вводит только врач.20% раствор оксибутирата натрия вводят струйно внутривенно из расчета 1 мл на год жизни больного. Этот препарат можно применять капельно в растворе 5% глюкозы или физиологического раствора, благодаря чему можно избежать появления повторных судорог;
в) внутримышечное или внутривенное введение аминазина (лучше с пипольфеном) в дозе 2—3 мг/кг; Вводит только врач.
г) быстрый надежный эффект оказывает внутривенное введение 2% раствора гексенала или 1% раствора тиопентала натрия. Вводит только врач.
Препараты вводят медленно до прекращения судорог. Обычно для этого бывает достаточно ввести 3—5 мл раствора. При повторении приступа этими препаратами можно пользоваться повторно. Необходимо учесть, что гексенал и тиопентал натрия могут вызвать угнетение дыхания;
д) для быстрого прекращения судорожного приступа иногда применяют закисно-кислородный наркоз в соотношении 3:1 в комбинации с фторотаном. Мы используем данный метод только при отсутствии эффекта от других. Если даже наркоз не снимает судороги, а последние вызывают нарушение дыхания, то на фоне наркоза вводят мышечные релаксанты и проводят искусственную вентиляцию легких.
3. Дегидратационную терапию проводят по общим правилам
Целесообразно начинать ее с введения сульфата магния (25% раствор внутримышечно из расчета 1 мл на год жизни ребенка). В тяжелых случаях магнезию можно вводить и внутривенно. Одновременно внутривенно вводят 10% раствор хлорида кальция из расчета 10 мл на год жизни, а также 10—20 мл 40% раствора глюкозы с витаминами С и группы В.
Лекция №5 Геморрагический и ДВС-синдром.
Определение-Геморрагический синдром- или склонность к кожной геморрагии и кровоточивости слизистых оболочек, возникает как следствие изменений в одном или нескольких звеньях гемостаза.
Определение геморрагических диатезов
Это заболевания, для которых характерна повышенная склонность к кровоизлияниям и кровотечениям, возникающие из – за нарушений в системе гемостаза при сохранении целостности сосуда.
3 звена системы гемостаза
Гемостаз возможен благодаря трем звеньям:
1. сосудистое (стенки сосуда)- при ее повреждении – вазопатии (болезнь Шенлейн –Геноха)
2. тромбоцитарное – 11 факторов, при повреждении снижается количество или качество тромбоцитов (тромбоцитопатия, тромбоцитопения) – болезнь Верльгофа
3. факторы свертывания – 13 факторов, при дефиците их возникают коагулопатии
(нарушения свертывания) – гемофилия А, В, С
Различают 5 типов геморрагического синдрома т.е. кровоточивости:
Гематомный. Типичен для гемофилии А и В, характеризуется возникновением болезненных напряженных кровоизлияний в мягкие ткани и суставы, постепенным развитием нарушений функции опорно-двигательного аппарата.
Петехиально-пятнистый (синячковый). Возникает при тромбоцитопении, тромбоцитопатии.
Смешанный синячково-гематомный. Развивается при ДВС-синдроме, передозировке антикоагулянтов и тромболитиков, характеризуется сочетанием петехиально-пятнистых кожных геморрагии с отдельными большими гематомами в забрюшинном пространстве, стенке кишечника. В отличие от гематомного типа, кровоизлияние в полость суставов возникает крайне редко. Синяки могут быть обширными и болезненными.
Васкулито-пурпурный тип. Наблюдается при инфекционных и иммунных васкулитах, легко трансформируется в ДВС-синдром и характеризуется геморрагией в виде сыпи или эритемы на воспалительной основе, возможным присоединением нефрита и кишечного кровотечения.
Ангиоматозный тип. Развивается в зонах телеангиэктазий, ангиом, характеризуется упорными локальными геморрагиями, связанными с зонами сосудистой патологии.
Следует учитывать, что в последние годы все чаще нарушения гемостаза и, как следствие, геморрагический синдром связаны с приемом лекарственных препаратов, нарушающих агрегацию тромбоцитов (антиагреганты) и свертываемость крови (антикоагулянты)
Отдельные формы ГД.
1. Геморрагический васкулит (болезнт Шенлейн-Геноха, капилляротоксикоз)
Болезнь Ш-Г – острое инфекционно-аллергическое заболевание, характеризующееся поражением сосудистой стенки капилляров с образованием микротромбов (гиперкоагуляция)
2. Этиология и основы патогенеза болезни Ш-Г
- инфекционные антигены (бактерии, вирусы; в анамнезе скарлатина, ангины, ОРВИ)
- лекарственные антигены (вакцины, сыворотки, антибиотики и т.д., после их введения спустя 1-4 недели)
- пищевые антигены (облигатные аллергены, продукты, содержащие консерванты)
Предрасполагающие факторы:
- отягощенный аллергологический анамнез
АГ ® в теч. 1-4 недель сенсибилизация, действует на шоковые органы (эндотелий капилляров)® комплекс АГ+ АТ ®
1.воспаление в сосудистой стенке, клетки приобретают свойства антигена ®аутоиммунный процесс
2. внутрисосудистая агрегация тромбоцитов ®микротромбоз и закупорка капилляров
¯ ¯ ¯ ¯
повышенная проницаемость нарушение микроциркуляции ДВС-синдром некроз
стенки сосудов
3. Клинические формы болезни Ш-Г
- кожно – геморрагическая
- суставная
- абдоминальная
- почечная
- смешанная
- молниеносная
4. Характеристика кожно-геморрагического синдрома при болезни Ш-Г
Характер высыпаний на коже – пятнисто-папулезные геморрагические высыпания
Локализация сыпи – симметрично на разгибательных поверхностях верхних и нижних конечностей.
Сыпь полиморфная (за счет подсыпаний, сливается между собой, располагается на инфильтрированном основании – признак воспаления)
В тяжелых случаях с некрозами, со вторых суток – «цветет» (синюшно-красная ® коричневая ®желтая), может сочетаться с явлениями ангионевротического отека век, губ, стоп, голеней.
5. Характеристика суставного синдрома при болезни Ш-Г
- поражаются крупные суставы
- обратимость процесса - боль, отек, гипофункция держатся несколько дней, затем стихают)
- боли летучего характера
- полное восстановление функции
6. Характеристика абдоминального синдрома
- может быть самостоятельным и тогда труден для диагностики, может сочетаться с кожно-геморрагическим и суставными синдромами
- внезапные, схваткообразные боли без четкой локализации (по всему животу), напоминают «острый живот»
- вынужденное положение - ноги приведены к туловищу
- рвота с примесью крови, в тяжелых случаях –мелена
- желудочно-кишечное кровотечение
Осложнения: инвагинация, перфорация
Данную форму болезни наблюдают совместно хирург и терапевт\ педиатр, т.к.может потребоваться хирургическое вмешательство при осложнениях.
7. Характеристика почечного синдрома
- наблюдается реже
- присоединяется на 2-3 неделе
- появляется в моче микрогематурия и протеинурия, которые исчезают в ходе лечения.
8. Пример формулировки диагноза:
DS: Геморрагический васкулит. Кожно-геморрагическая форма.
9. Диагностика.
- ОАК – признаки воспаления и аллергии (умеренный лекоцитоз, нейтрофилез, эозинофилия, ускоренная СОЭ)
- ОАМ
- Коагулограмма (длительность кровотечения по Дюке и свертываемость по Сухареву не изменены)
- Эндотелиальные пробы (щипка, жгута – отрицательные)
- Подсчет тромбоцитов – из-за опасности развития ДВС-синдрома.
10. Дифференциальная диагностика.
- менингококковая инфекция (геморрагическая сыпь)
- инфекционно-токсический шок (резкое снижение АД)
- острый аппендицит, перитонит (положительные симптомы раздражения брюшины)
ТРОМБОЦИТОПЕНИЧЕСКАЯ ПУРПУРА
1. Заболевание, обусловленное количественной и качественной неполноценностью тромбоцитов.
2. Классификация
А) первичная (идиопатическая) болезнь Верльгофа – врожденная неполноценность тромбоцитарного звена.
Б) вторичная (симптоматическая) при многих заболеваниях – инфекционных, психических травмах, прививках
3. Основы патогенеза
При тромбоцитопении, тромбоцитопатии ® эндотелий сосудов лишен ангиотрофической функции тромбоцитов ® дистрофия стенки сосудов ® повышенная проницаемость ® спонтанные геморрагии
4. Клинические синдромы
Ø Кожно –геморрагический – асимметрично расположенные петехиально –пятнистые геморрагические элементы, полихромные (цвет от ярко-красных до сине –зеленых), полиморфные(от петехий до экхимозов), спонтанно возникающие, особенно по ночам.
Ø Кровоточивость слизистых – носовые кровотечения носят профузный характер ® анемия
- из полости рта (десен, языка, при удалении зуба, при тонзилэктомии
- из внутренних органов (жкт, маточные, легочные)
- увеличение селезенки (на 1-2 см)
5. Диагностика.
- клиника
- ОАК (тромбоцитопения, анемия при кровотечениях)
- Увеличение времени кровотечения по Дюке
- Свертываемость крови нормальная
Положительные эндотелиальные пробы (щипка, жгута)
ГЕМОФИЛИЯ
1. Этиология, механизм развития
Гемофилия – наследственное заболевание, характеризующееся резко замедленной свертываемостью крови и повышенной кровоточивостью из-за недостатка плазменных факторов свертывания.
Наследование происходит по рецессивному типу, сцепленному с полом (Х- хромосомой)
Болеют мужчины, наследующие аномальную Х-хромосому от матери (кондуктора), у которой симптомы заболевания отсутствуют за счет компенсации второй Х-хромосомы (Пример – царевич Алексей из царской семьи императора Николая второго)
2. Виды гемофилии
Гемофилия А – дефицит 8 фактора свертывания (антигемофильный глобулин -АГГ)
Гемофилия В – дефицит 9 фактора свертывания (плазменный тромбопластин)
Гемофилия С – дефицит11 фактора свертывания (предшественник плазменного тромбопластина)
4. Клинические синдромы
Ø кровотечения после нарушения целостности и слизистых – их особенности: длительные, сами по себе не останавливаются, склонны к рецидивам; может быть отсроченный поздний характер- через 6-12 часов после травмы,т.к. первичная остановка кровотечения осуществляется тромбоцитами, а их количество в норме.
Причины кровотечений: - любые медицинские манипуляции (в/м, банки, катетеризация),
- экстракция зубов, тонзилэктомия
Ранние признаки гемофилии:
- кровотечения из пуповины
- кровоизлияния в кожу, пжк
- чаще выявляется после 1 года, когда больше риск травматизации из –за активности ребенка.
Ø Обширные гематомы (иногда могут достигать 3 л) - в мышцы, пжк – после инъекций, ушибов – сдавливают ткани, нервные стволы ® парезы, параличи, некрозы
Ø Гемартрозы – кровоизлияния в суставы, самая частая причина инвалидизации детей, самые характерные проявления гемофилии. Поражаются крупные суставы, сустав увеличивается в объеме, болезненный. При повторных кровоизлияниях полость сустава облитерируется, сустав теряет свою функцию ® анкилоз (тугоподвижность). Для лечения проводят: кратковременная иммобилизация на 2-3 дня, обогревание сустава(компрессы и др.), но ни в коем случае не их охлаждение,пункцию сустава, давящая повязка, ЛФК, массаж, с5-7 дня -электрофорез с кортикостероидами.
5. Диагностика
- анализ родословной
- анемия
- повышенное время свертывания до 15-20 минут (N – 3-5 мин.)
- время кровотечения, эндотелиальные пробы – N.
Лекция №6 Синдром острая боль в животе
Синдром острая боль в животе
Боль является следствием возбуждения рецепторов поврежденной ткани.
Существуют две группы рецепторов:
-соматические болевые механорецепторы (ноцицепторы), которые имеют высокий порог чувствительности, их стимуляция вызывает чувство боли;
-висцеральные рецепторы, которые при слабом раздражении передают информацию о состоянии органа и лишь при сильном дают ощущение боли.
Соответственно различают три типа боли в животе:
-висцеральную (спастическая),
-соматическую
-и отражённую
Соматическая боль (париетальная)
| Висцеральная (спастическая) – возникает непосредственно в поражённом органе- кишечник, жёлчный пузырь, мочеточник | Соматическая боль (париетальная)- -Соматическими рецепторами богато снабжена париетальная брюшина и брызжейка,(поэтому такие боли иногда называют париетальными) |
| Причина: раздражение окончаний вегетативной Н.С. | Причина: раздражение болевых рецепторов спинно-мозговых нервов и серозных оболочек |
| Хар-ка болей: 1.сильная перистальтика, носит тягостный характер 2.спазм гладкой мускулатуры (кишечника, жёлчного пузыря, мочеточника)-колика кишечная,почечная,печёночная. 3.Интенсивные 4.Неясной локализации- по всему животу, хотя и с трудом, может быть локализована в эпигастрии, околопупочной области или над лобковым симфизом. 5.Сопровождаются вегетативными симптомами (тошнота, рвота, потоотделение, резким побледнением кожи.) 6.Вынужденное положение для облегчения боли 7.Иррадиация в руку, ногу, поясницу | Хар-ка болей: 1.боль зависит от иннервации и функции 2. симптом мышечной защиты-дефанс 3.Большая интенсивность 4.Определённой локализации, соответствует расположению органа и больной может хорошо определить её локализацию. 5.Сопровождается симптомами раздражения брюшины (+ симптом Щёткина-Блюмберга) 6.Пациент занимает наиболее покойное положение 7.Боль усиливается при кашле, пальпации, движении |
Отражённая боль в животе
-появляется при очень интенсивном раздражении поражённого органа и наблюдается при заболеваниях головного мозга, мозговых оболочек и многих внутренних органов.
Варианты течения болей в животе
Различают острую, хроническую и рецидивирующую боль.
-Острая боль в животе может быть следствием острой хирургической патологии, травмы или острого инфекционного заболевания, ее временные рамки ограничены сроком 3 месяца.
-Более длительные боли называются хроническими.
- Рецидивирующая. Если боль повторяется на протяжении 3 месяцев не менее 3 раз, то её относят к рецидивирующей. Подобные боли в большинстве случаев обусловлены хроническими заболеваниями органов пищеварения или их функциональными расстройствами.
Острые боли в животе («острый живот»)
В группу заболеваний, объединяемых под общим термином «острый живот», включают:
1. Острые воспалительные заболевания брюшной полости:
Острый аппендицит.
Острый холецистит.
Острый панкреатит.
Перитонит.
2. Острые нарушения проходимости по желудочно — кишечному тракту:
Острая кишечная непроходимость.
Ущемление грыжи.
3. Перфорация полых органов:
Перфорация язв желудка или двенадцатиперстной кишки.
Опухоли.
4. Кровотечения в просвет полых органов или в брюшную полость:
Разрыв селезенки.
Разрыв печени.
Разрыв брюшной аорты.
Разрыв яичника.
5. Нарушение кровообращения в органах брюшной полости.
Успех лечения всех заболеваний, проявляющихся симптомами «острого живота», зависит от правильности и своевременности постановки диагноза.
Клиника
Среди всех клинических признаков следует выделить наиболее значимые
«симптомы тревоги», которые свидетельствуют о высокой вероятности хирургической патологии:
-Возникновение боли, как первого симптома болезни.
-Отказ от еды, изменение поведения (громкий плач у ребёнка, резкое беспокойство или малоподвижность, вынужденное положение).
-Пробуждение от болей или невозможность уснуть.
-Появление рвоты на фоне болей.
-Отсутствие стула и газов.
-Бледность, холодный пот.
-Тахикардия, не соответствующая температуре.
-Напряжение мышц передней брюшной стенки. Последний признак является самым важным. Выявление напряжения мышц передней брюшной стенки свидетельствует в пользу острого хирургического заболевания органов брюшной полости, требующего неотложного оперативного вмешательства.
Дополнительные методы диагностики при острых болях в животе:
Клинический анализ крови (для оценки активности воспалительных изменений).
Обзорный снимок брюшной полости в вертикальной позиции (для исключения кишечной непроходимости, перфорации, диафрагмальной грыжи).
Ультразвуковое исследование брюшной полости (для исключения изменений в почках, желчном пузыре и поджелудочной железе).
Эзофагогастродуоденоскопию (только при подозрении на кровотечение из верхних отделов ЖКТ).
Рецидивирующие боли в животе
У детей первых месяцев жизни рецидивирующие боли в животе (РБЖ) обычно проявляются в виде кишечной колики, которая проявляется беспокойством и плачем. Для диагностики кишечной колики применяют «правило трех»:
-плач в течение 3 и более часов в сутки (обычно не более 1 часа)
-не менее 3 дней в неделю
-на протяжении 3 недель подряд.
С другой стороны, РБЖ у детей первых месяцев жизни могут быть симптомами серьезных заболеваний, среди которых наиболее часты:
Кишечные инфекции (особенно вызванные условно патогенной микрофлорой).
Пищевая аллергия.
Аномалии ЖКТ (кисты, грыжи, стенозы и т. д.).
Подозрение на эти заболевания требует углубленного обследования, включающего:
Микробиологическое исследование кала.
Копрограмму.
Рентгенологическое исследование ЖКТ с барием (пассаж и ирригография).
Эзофагогастродуоденоскопию.
УЗИ брюшной полости.
Суточную рН-метрию.
Причины РБЖ у детей старшего возраста и взрослых многообразны,
С практической целью по локализации болей (и болезненности) и сочетанию диспепсических симптомов РБЖ можно подразделить на 3 группы:
1.Пароксизмальные боли в мезо — и гипогастрии без диспепсических симптомов.
Пароксизмальные боли в мезо — и (или) гипогастрии обычно бывают приступообразными, довольно интенсивными, не связанными с приемом и характером пищи или дефекацией.
Причинами таких болей могут быть:
Заражение паразитами.
Кишечные инфекции.
Рецидивируюшая неполная кишечная непроходимость.
Заболевания почек (пиелонефрит, гидронефроз и т. д.).
Гинекологическая патология.
Синдром раздраженного кишечника (СРК).
Обследование должно включать:
Клинический и биохимический анализ крови.
Клинический анализ мочи.
Посев кала на острую кишечную инфекцию.
Исследование кала на паразиты (яйца гельминтов, лямблии).
Ирригографию.
УЗИ органов брюшной полости и малого таза
Допплерографию сосудов брюшной полости.
2.Боли (или болезненность) в эпигастрии, в том числе с симптомами «верхней диспепсии».Боли в эпигастрии чаще бывают связаны с приемом пиши и проявляются в виде двух основных вариантов функциональной диспепсии: язвенноподобного или дискинетического. Первый характеризуется ноющими болями натощак, которые проходят после приёма пищи, второй — чувством тяжести, переполнения, быстрого насыщения в сочетании с отрыжкой и тошнотой, иногда рвотой, приносящей облегчение. Подобный болевой синдром в 90 % случаев является проявлением хронического гастродуоденита, часто ассоциированного с язвой двенадцатиперстной кишки. У 20 % этих больных обнаруживают ГЭРБ. Язвенноподобный синдром обычно обусловлен гиперсекрецией соляной кислоты в желудке и инфекцией Helicobacter pylori, дискинетический — нарушением гастродуоденальной моторики.
При заболеваниях желчевыводящих путей, поджелудочной железы боли локализутся в эпигастрии и реже в подреберьях.
Причиной эпигастральных болей может быть лямблиоз.
Обследование этой группы пациентов должно включать:
ЭГДС с биопсией из антрального отдела желудка.
Исследование на Helicobacter pylori.
Суточную внутрижелудочную рН-метрию.
УЗИ брюшной полости с оценкой сократительной функции желчного пузыря.
Исследование кала на лямблии.
Определение ферментов печени, амилазы.
Фрагмент суточной рН-граммы пациента с проявлениями боли в животе на фоне повышенной кислотности
3.Боли в мезо — и гипогастрии с нарушением функций кишечника.Боли в средних и нижних отделах живота в сочетании с нарушениями функций кишечника встречаются при многих заболеваниях, имеющих разную природу: инфекционную, воспалительную, анатомическую, функциональную. Они требуют наиболее широкого обследования.
Круг возможных причин подобных болей достаточно широк:
Целиакия.
Пищевая аллергия.
Паразитозы.
Кишечные инфекции (йерсиниозы, кампилобактериоз, сальмонеллез).
Воспалительные заболевания кишечника (болезнь Крона, не специфический язвенный колит)
Аномалии толстой кишки (болезнь Гиршпрунга с ультракоротким сегментом, долихосигма, нарушения фиксации толстой кишки)
Дисахаридазная недостаточность (лактазная, сахаразо-изомальтазная)
Синдром раздражённой кишки.
Обследование должно включать:
Клинический и биохимические анализы крови.
Копрограмму и паразитологическое исследование.
Посев кала на ОКИ.
ЭГДС с биопсией из тонкой кишки и морфологическое исследование биоптатов.
Фиброколоноскопию.
Ирригографию.
Иммунологическое исследование, в том числе антитела к пищевым антигенам
Сахарную кривую с лактозой.
Псевдоабдоминальный синдром (греч. pseudēs ложный + лат. abdominalis; син ложный острый живот) — клинический синдром, условно объединяющий симптоматику заболеваний и патологических состояний, которая имитирует острые хирургические заболевания органов брюшной полости. Однако в отличие от заболеваний, составляющих синдром острого живота, при П. с. не обуется срочного оперативного вмешательства.
Причины
Псевдоабдоминальный синдром может возникать при
- острой плевропневмонии,
-плеврите,
-спонтанном пневмотораксе;
-стенокардии, инфаркте миокарда,
-хронических нарушениях кровообращения в бассейне чревных артерий;
- остром пиелите, пиелонефрите, паранефрите, мочекаменной болезни, почечной колике, острой задержке мочи, хронической почечной недостаточности в стадии ишемии,
-энцефалите, менингиты, опухоли головного мозга, кровоизлиянии в мозг,
-диабетическом коме,
-гриппе, пищевой токсикоинфекции, кори, скарлатине, ветряной оспе, иерсиниозе и др.;
-геморрагических диатезах
Клинически П. с. проявляется
локализованными или разлитыми болями в животе, напряжением мышц передней брюшной стенки, симптомами раздражения брюшины, повышением температуры тела, снижением АД, уменьшением содержания в крови гемоглобина, симптомами желудочной и кишечной диспепсии в различных сочетаниях и разной выраженности.
В формировании болевого синдрома определенную роль имеют:
-общность иннервации грудной клетки и ее органов и органов брюшной полости,
-раздражение диафрагмальных, симпатических и блуждающих нервов,
-застойные явления в органах брюшной полости,
-спазм, растяжение, смещение внутренних органов.
Для П. с. характерна одновременная локализация боли как в брюшной полости, так и в различных отделах грудной клетки, поясничной области, промежности и т.д. например, при нижнедолевой пневмонии, инфаркте миокарда боли могут локализоваться в грудной клетке и верхних отделах передней брюшной стенки. При почечной колике, инфаркте почки отмечают интенсивные боли в поясничной области, боковых отделах передней брюшной стенки по ходу мочеточника с иррадиацией в промежность или бедро. При пищевой токсикоинфекции характерна нелокализованная боль по всему животу.
Помнить!! Сходство П. с. с синдромом острого живота обусловливает необходимость экстренной госпитализации больного.
Диагноз псевдоабдоминального синдрома является предварительным, ориентировочным.
Основу диагностики составляет тщательно собранный анамнез заболевания. Следует обращать внимание на время возникновения болевых ощущений, характер боли и ее иррадиацию, провоцирующие и облегчающие боль факторы.
Общий осмотр больного имеет важное значение для быстрой оценки тяжести заболевания.
- Сознание больного может отсутствовать или быть спутанным (при черепно-мозговой травме, диабетической или гипогликемической коме).
-Бледность, сонливость и холодные цианотичные конечности могут свидетельствовать об угрозе гиповолемического шока.
- Больной может быть возбужден, беспокоен (при почечной колике, спонтанном пневмотораксе).
- Выявленная желтушность кожи и слизистых оболочек требует исключения механической (острый калькулезный холецистит, холедохолитиаз) или паренхиматозной (острый гепатит, цирроз печени) желтухи.
-Повышение температуры тела характерно для воспалительных и инфекционных заболеваний (острой пневмонии, пиелонефрита, паранефрита, менингита, гриппа и др.).
Для исключения заболевания органов грудной полости осуществляют аускультацию сердца и легких, перкуссию грудной клетки, измеряют частоту пульса и АД, выполняют крупнокадровую флюорографию или рентгенографию грудной клетки, электрокардиографию.
При исследовании живота
- обращают внимание на его форму, симметричность,
- проводят пальпацию, перкуссию и аускультацию.
При осмотре брюшной стенки могут выявляться ограничение дыхательной экскурсии (чаще при перитоните), несимметричность живота за счет опухолевидных образований брюшной полости или вздутых кишечных петель, иногда отчетливая пульсация аневризмы аорты.
При пальпации определяют область максимальной болезненности и защитное напряжение мышц, симптом Блюмберга — Щеткина, угнетение или усиление перистальтики кишечника
Перкуссия- можно оценить, является ли причиной увеличения живота скопление жидкости (асцит) или газа (кишечная непроходимость). Исчезновение печеночной тупости означает наличие свободного газа в брюшной полости в результате перфорации полого органа
Важное значение имеет
- обзорная рентгенография брюшной полости, позволяющая выявить или исключить наличие свободного газа, признаки непроходимости кишечника, конкременты желчного пузыря, почек и мочеточников.
- По показаниям проводят рентгенографию черепа и позвоночника.
-Обязательными являются пальцевые ректальное и влагалищное исследования, имеющие важное дифференциально-диагностическое значение. Ректальное исследование позволяют исключить патологию прямой кишки, предстательной железы, выявить слизь и кровь в кале. Бимануальное влагалищное исследование и осмотр с помощью зеркал необходимы в диагностике заболеваний органов малого таза у женщин.
Важное диагностическое значение имеют клинические анализы крови, мочи, время свертывания крови и длительность кровотечения, протромбиновый индекс. Например, увеличение СОЭ, лейкоцитоз со сдвигом лейкоцитарной формулы характерны для воспалительных заболеваний. Анемия, лейкопения или значительный лейкоцитоз могут свидетельствовать о заболеваниях системы крови. Гипергликемия или гипогликемия характерны для нарушений углеводного обмена при сахарном диабете. Уточнить диагноз помогают результаты биохимических исследований крови — содержание билирубина, холестерина, амилазы, мочевины, креатинина и др. При необходимости проводят рентгеноконтрастное исследование, компьютерную томографию, ультразвуковую сонографию. Широкое распространение получили эндоскопические методы исследования: эзофагогастродуоденоскопия, колоноскопия и др. (см. Эндоскопия). Иногда применяют тепловидение, радионуклидные и другие методы. В тех случаях, когда с помощью всего комплекса методов исследования невозможно исключить острое хирургическое заболевание органов брюшной полости, проводят лапароскопию, в редких случаях показана эксплоративная лапаротомия.
Лекция №7 синдром анемии
1. Определение синдрома анемия (А), классификация А
А – патологический синдром, при котором наблюдается снижение гемоглобина ниже 110г/л, эритроцитов ниже 4 *10 /л в единице объема крови.
Помнить!!Норма гемоглобина
Мужчины- 140-160г\л, женщины- 120-140 г\л, дети -110-120 г\л, новорожденные- 170-240 г\л
|
|
|
|
|
Дата добавления: 2014-01-04; Просмотров: 51759; Нарушение авторских прав?; Мы поможем в написании вашей работы!