
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Тактика ведения
ЛЕЧЕНИЕ
Режим • Госпитализация в палату интенсивной терапии
• Постельный режим в течение как минимум 24 ч. Диета. До стабилизации состояния - парентеральное питание, далее - диета с ограничением жиров животного происхождения и соли, в остром и подостром периодах - диета № 10а.
• Обезболивание Морфин 2-6 мг в/в или другие наркотические анальгетики (следует избегать введения в/и). Может вызвать угнетение дыхания, брадикардию, артериальную гипотёнзию. Для снятия брадикардии и гипотёнзии можно ввести атропин 0,5-1 мг в/в дробно (во избежание тахикардии), при угнетении дыхания - налоксон.
• Нитроглицерин (при систолическом АД выше 100 мм рт.ст.).
• Ингаляция увлажнённого кислорода.
• Восстановление коронарного кровотока • Стрептокиназа 1 млн ЕД в/в капельно в течение 1 ч; алтеплаза-(тканевой активатор плазминогена) 15 мг в/в в течение 2 мин, затем 0,75 мг/кг (не более 50 мг) в течение 30 мин, затем 0,5 мг/кг (не более 35 мг) в течение 60 мин. Важно применять тромболитические средства как можно раньше от начала появления острого ИМ. Меры предосторожности. Внутрисосудистый тромболиз следует применять с осторожностью у пациентов с наличием пептической язвы или мелены, кровотечениями или при применении антикоагулянтов, неконтролируемой артериальной гипертёнзии, при наличии стрептококковой или стафилококковой инфекции в течение 6 мес, а также травмы или обширного хирургического вмешательства на протяжении 2 мес до развития ИМ. Показан при ИМ с патологическим зубцом Q, а также при ИМ с подъёмом сегмента S-T. • Гепарин по 5 000 ЕД в/в или п/к 2-3 р/сут. • Аспирин 325 мг внутрь сразу после установления диагноза
и затем по 325 мг/сут.
• Экстренная чрескожная внутрипросветная ангиопластика. • Экстренное аортокоронарное шунтирование - наложение шунтов в обход поражённых участков коронарных артерий. В качестве шунта используют подкожную вену бедра или внутреннюю грудную артерию. Проводят в течение 4 ч после развития ИМ. В связи с этим метод применяют редко.
• Ограничение размеров некроза
• Нитроглицерин в первые 24-48 ч - 0,01 % р-р со скоростью 5 мкг/мин в/в капельно, увеличивая дозу на 5 мкг/мин каждые 5 мин до достижения эффекта. Не следует снижать систолическое АД ниже 80 мм рт.ст. При стабилизации состояния необходимо перейти на приём препарата внутрь или чрескожные формы.
• В-Адреноблокаторы • Метопролол 5 мг в/в, затем по 50 мг внутрь каждые 6 ч, начиная через 15 мин после внутривенного введения. В-Адреноблокаторы противопоказаны при брадиаритмиях, сердечной недостаточности и бронхоспазме • Атенолол 5 мг в/в в течение 5 мин, через 10 мин дозу повторяют, при хорошей переносимости через 10 мин и 12 ч - 50 мг внутрь, в последующие дни - по 50 мг 2 р/сут. При развитии брадикардии или артериальной гипотёнзии дозу В-Адреноблокаторов снижают.
• Предупреждение ранних осложнений - реперфузионных повреждений миокарда • Оксигенотерапия (2-4 л/мин) • Ингибиторы АПФ увеличивают выживаемость.
• При аритмиях
• При желудочковой тахикардии - электроимпульсная терапия, в/влидокаин и/или новокаинамид.
• При фибрилляции желудочков - электрическая дефибрил-ляция, реанимационные мероприятия.
• При фибрилляции предсердий - дилтиазем или верапамил в/в (с осторожностью!). При наличии гемодинамических нарушений - электрическая дефибрилляция или немедленная синхронная кардиостимуляция (чреспищеводная, трансвенозная эндокардиальная).
• При синусовой брадикардии (только при выраженной артериальной гипотёнзии или гемодинамических нарушениях) -атропин; при неэффективности - электрокардиостимуляция.
• При АВ блокаде - атропин 1 мг в/в (может восстановить проводимость и увеличить ЧСС, особенно при заднедиафрагмальном ИМ). При отсутствии ожидаемого результата прибегают к введению препаратов с положительным хронотропным эффектом (например, изадрин) либо в неотложных случаях применяют наружную электростимуляцию сердца. • При недостаточности кровообращения - диуретики (для купирования лёгких проявлений сердечной недостаточности), интрааортальная баллонная контрпульсация. • Транквилизаторы (например, диазепам по 2,5-5 мг внутрь 3 р/сут), слабительные средства (по показаниям).
Осложнения • Сердечная недостаточность • Отёк лёгких • Кардиогенный шок • Разрыв миокарда • Аневризма левого желудочка • Тромбоэмболии (в т.ч. и лёгочной артерии) • Перикардит • Нарушения сердечного ритма • Митральная регургитация • Синдром Дресслера • Остановка сердца.
Задача 24
У больной 52 лет диагностирован острый инфаркт миокарда, на фоне которого развилась частая желудочковая экстрасистолия. На мониторе периодически появляются ранние желудочковые экстрасистолы типа «R» на «Т». В отведениях I, aVL, V1-3 регистрируются зубцы QS и подъём сегмента ST выше изолинии. Какой локализации и глубины поражения инфаркт миокарда? Развитие какого вида нарушения сердечного ритма наиболее вероятно? Тактика обследования больного? Тактика лечения больного?
Ответы:
1) ИБС: острый трансмуральный инфаркт миокарда передне-перегородочной области левого желудочка.
2) Частая, ранняя желудочковая экстрасистолия типа «пируэт» (V класс по Lown) является предвестником жизнеопасных желудочковых аритмий: пароксизмальной желудочковой тахикардии, фибрилляции желудочков.
3) Сердечные тропонины, миоглобин, МВ -КФК (предпочтительно масса, а не активность), электролиты плазмы, ЭКГ, ЭХО-КГ, суточное мониторирование ЭКГ, коронароангиография.
4) Медикаментозная терапия: тромболитическая терапия нитроглицерин в/в; антиагреганты: АСК, клопидогрел; антикоагулянты: гепарин в/в или эноксапарин п/к 1 мг/кг (но не более 100 мг) 2 раза в сутки; β -блокаторы (пропранолол 0,1 мг/кг в/в или метопролол 5 мг в/в – 2-3 раза с интервалом в 2 минуты и последующим переходом на пероральный приём поддерживающей дозы).
Нарушение образования импульса (аномальное образование импульсов в эктопическом очаге по механизму обратной связи):






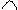





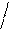
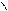







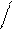
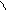


 1.Экстрасистолы (ЭС): суправентрикулярные (предсердные и из AV – соединения) и желудочковые. Одиночные (1 ЭС), парные (2 ЭС рядом находятся), групповые (рядом находятся 3 и более ЭС), 5 и более ЭС – короткий пароксизм суправентрикулярной или желудочковой тахикардии. Бигеминия (каждое 2-ое сокращение – ЭС, после 1-го нормального синусового комплекса), тригеминия (каждое 3-е сокращение – ЭС, после 2-х нормальных синусовых комплексов), квадригеминия (каждое 4-ое сокращение ЭС, после 3-х нормальных синусовых комплексов). Ранние (возникают менее чем через 0,04 сек после нормального предшествующего сокращения – синусового комплекса), средние (возникают более чем через 0,04 сек после нормального предшествующего сокращения – синусового комплекса), поздние (возникают перед нормальным последующим сокращением – синусовым комплексом). Мономорфные, монотопные (импульс из одного и того же очага предсердий, зубцы Р и QRS в экстрасистолах между собой везде одинаковые), полиморфные, политопные (возникают импульсы из разных очагов в предсердиях, зубцы Р и QRS в экстрасистолах разные между собой). Предсердные ЭС: внеочередное сокращение, есть зубец Р «+» везде, обычный, неизмененный; за ним QRS не деформирован, не уширен (не более 0,12 сек), компенсаторная пауза неполная (наибольший R-R в виде компенсаторной паузы не вмещает в себя 2 нормальных R-R из синусовых комплексов).
1.Экстрасистолы (ЭС): суправентрикулярные (предсердные и из AV – соединения) и желудочковые. Одиночные (1 ЭС), парные (2 ЭС рядом находятся), групповые (рядом находятся 3 и более ЭС), 5 и более ЭС – короткий пароксизм суправентрикулярной или желудочковой тахикардии. Бигеминия (каждое 2-ое сокращение – ЭС, после 1-го нормального синусового комплекса), тригеминия (каждое 3-е сокращение – ЭС, после 2-х нормальных синусовых комплексов), квадригеминия (каждое 4-ое сокращение ЭС, после 3-х нормальных синусовых комплексов). Ранние (возникают менее чем через 0,04 сек после нормального предшествующего сокращения – синусового комплекса), средние (возникают более чем через 0,04 сек после нормального предшествующего сокращения – синусового комплекса), поздние (возникают перед нормальным последующим сокращением – синусовым комплексом). Мономорфные, монотопные (импульс из одного и того же очага предсердий, зубцы Р и QRS в экстрасистолах между собой везде одинаковые), полиморфные, политопные (возникают импульсы из разных очагов в предсердиях, зубцы Р и QRS в экстрасистолах разные между собой). Предсердные ЭС: внеочередное сокращение, есть зубец Р «+» везде, обычный, неизмененный; за ним QRS не деформирован, не уширен (не более 0,12 сек), компенсаторная пауза неполная (наибольший R-R в виде компенсаторной паузы не вмещает в себя 2 нормальных R-R из синусовых комплексов).


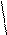
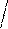




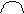











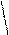




 Экстрасистолы из AV-соединения: внеочередное сокращение, зубец Р всегда «-», т.к. предсердие возбуждается ретроградным путем; QRS не деформирован, не уширен (не более 0,12 сек); (в экстрасистолах) если зубец Р «-» перед QRS – то импульс идет из верхней части AV-соединения, если зубца Р нет – то из средней части AV-соединения, если зубец Р «-» после QRS, но перед зубцом Т – то импульс идет из нижней части AV-соединения; неполная компенсаторная пауза.
Экстрасистолы из AV-соединения: внеочередное сокращение, зубец Р всегда «-», т.к. предсердие возбуждается ретроградным путем; QRS не деформирован, не уширен (не более 0,12 сек); (в экстрасистолах) если зубец Р «-» перед QRS – то импульс идет из верхней части AV-соединения, если зубца Р нет – то из средней части AV-соединения, если зубец Р «-» после QRS, но перед зубцом Т – то импульс идет из нижней части AV-соединения; неполная компенсаторная пауза.



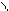








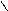









 Желудочковые ЭС: внеочередное сокращение, в ЭС зубцов Р нет, QRS широкий (более 0,12 сек), деформированный с дискордантным сегментом ST и зубцом T (QRS вверх, ST и зубец T вниз);
Желудочковые ЭС: внеочередное сокращение, в ЭС зубцов Р нет, QRS широкий (более 0,12 сек), деформированный с дискордантным сегментом ST и зубцом T (QRS вверх, ST и зубец T вниз);
полная компенсаторная пауза (наибольший R-R в виде компенсаторной паузы вмещает в себя 2 нормальных R-R из синусовых комплексов).
Предсердная блокированная экстрасистола: внеочередное сокращение с появлением только внеочередного зубца Р «+», а комплекс QRS отсутствует; неполная компенсаторная пауза.






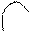

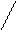

 2.Хронические и пароксизмальные тахикардии (постоянные и в виде приступов – пароксизмов): суправентрикулярные (предсердные и из AV – соединения) и желудочковые с высокой ЧСС. Предсердная тахикардия (ЧСС 150-230/мин, зубец Р «+» нормальный, перед нормальным, неуширенным, недеформированным – не более 0,12 сек комплексом QRS), тахикардия из AV-соединения (если зубец Р «-» перед QRS обычным, узким, недеформированным – то возбуждается предсердие ретроградным путем из верхней части AV – соединения, если зубца Р «-» нет – то из средней части AV – соединения, если зубец Р «-» после QRS обычным, узким, недеформированным, но перед зубцом Т – то возбуждается предсердие ретроградным путем из нижней части AV – соединения), желудочковая тахикардия (зубцов Р нет, QRS широкий (более 0,12 сек), деформированный с конкордантным сегментом ST и зубцом T (QRS вверх, ST и зубец T вверх).
2.Хронические и пароксизмальные тахикардии (постоянные и в виде приступов – пароксизмов): суправентрикулярные (предсердные и из AV – соединения) и желудочковые с высокой ЧСС. Предсердная тахикардия (ЧСС 150-230/мин, зубец Р «+» нормальный, перед нормальным, неуширенным, недеформированным – не более 0,12 сек комплексом QRS), тахикардия из AV-соединения (если зубец Р «-» перед QRS обычным, узким, недеформированным – то возбуждается предсердие ретроградным путем из верхней части AV – соединения, если зубца Р «-» нет – то из средней части AV – соединения, если зубец Р «-» после QRS обычным, узким, недеформированным, но перед зубцом Т – то возбуждается предсердие ретроградным путем из нижней части AV – соединения), желудочковая тахикардия (зубцов Р нет, QRS широкий (более 0,12 сек), деформированный с конкордантным сегментом ST и зубцом T (QRS вверх, ST и зубец T вверх).
Купирование пароксизма суправентрикулярной тахикардии: проба Данини – Ашнера (надавливание на область глазных яблок), проба Чермака (надавливание на область каротидного синуса – нельзя надавливать одновременно с обеих сторон, т.к. может возникнуть рефлекторно остановка сердца!). Аденозин (АТФ) 6 мг, затем 12 мг в/в. Терапия рассматривается в зависимости от комплекса QRS на ЭКГ: если QRS узкий, то при нестабильной гемодинамике (при сниженном АД) сразу проведение электроимпульсной терапии (ЭИТ); если QRS узкий, то при стабильной гемодинамике медикаментозная терапия в виде антагонистов Са++, бета - адреноблокаторов, а при ее неэффективности – ЭИТ; если QRS широкий (при суправентрикулярных тахикардиях с БНПГ): лидокаин, кордарон, новокаинамид.
ЭИТ (синхронизированный импульс – разряд на комплекс, в частности зубец R): экстренная (не проводится гепаринизация, а только проводится премедикация), плановая (в течение 7-10 дней проводится гепаринизация, проводится премедикация). Дефибрилляция – несинхронизированное воздействие на миокард и комплекс QRS.


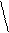
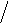






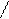

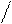


 3.Мерцание (фибрилляция) и трепетание предсердий: мерцание (фибрилляция) предсердий – неритмированное, некоординированное сокращение отдельных мышечных волокон предсердий до 700/мин, волны f вместо зубцов Р, которые отличаются друг от друга по амплитуде и форме (лучше видно в V1 и V2 отведениях), с разными интервалами R-R;
3.Мерцание (фибрилляция) и трепетание предсердий: мерцание (фибрилляция) предсердий – неритмированное, некоординированное сокращение отдельных мышечных волокон предсердий до 700/мин, волны f вместо зубцов Р, которые отличаются друг от друга по амплитуде и форме (лучше видно в V1 и V2 отведениях), с разными интервалами R-R;







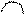


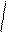
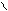
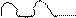
 трепетание предсердий – ритмированное, координированное сокращение отдельных мышечных волокон предсердий с частотой 350-400/мин; вместо зубцов Р волны F пилообразной формы перед QRS. Варианты: а) трепетание предсердий с ритмированным сокращением желудочков (интервалы R-R равны между собой)-
трепетание предсердий – ритмированное, координированное сокращение отдельных мышечных волокон предсердий с частотой 350-400/мин; вместо зубцов Р волны F пилообразной формы перед QRS. Варианты: а) трепетание предсердий с ритмированным сокращением желудочков (интервалы R-R равны между собой)-
т.е. 2:1 и 2:1 или 3:1 и
3:1 и т.д



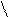

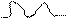
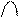






 б)трепетание предсердий с неритмированным сокращением желудочков (интервалы R-R разные, особенно хорошо видно во ІІ, ІІІ и AVF отведениях)- т.е. 2:1 и 3:1 и т.д.
б)трепетание предсердий с неритмированным сокращением желудочков (интервалы R-R разные, особенно хорошо видно во ІІ, ІІІ и AVF отведениях)- т.е. 2:1 и 3:1 и т.д.
 4.Мерцание (фибрилляция) и трепетание желудочков: мерцание (фибрилляция) желудочков – хаотичный ритм с беспорядочными волнами, не похожими друг на друга (разные волны);
4.Мерцание (фибрилляция) и трепетание желудочков: мерцание (фибрилляция) желудочков – хаотичный ритм с беспорядочными волнами, не похожими друг на друга (разные волны);
 трепетание желудочков – ритм с волнами, похожими друг на друга и напоминающими синусоиду:
трепетание желудочков – ритм с волнами, похожими друг на друга и напоминающими синусоиду:
Терапия при фибрилляция желудочков:
1. Прекардиальный удар
2. Дефибрилляция 200 Дж, 300 Дж, 360 Дж
3. 1 мл 1% раствора адреналина в/в или в/с в 4-5 межреберье слева
4. Цикл сердечно-легочной реанимации: 1:5 или 2:15
5. Трехкратная дефибрилляция по 360 Дж
Общее время между 2 и 5 пунктами не более 2 мин.
6. Бета-блокаторы, адреналин
7. Затем следующий цикл, начиная со 2 пункта и так в течение 30 мин.
Время увеличивается до 45 мин для: детей, при обморожении и электротравме.
Задача 25
У больного 45 лет ночью появились интенсивные боли за грудиной с иррадиацией в левую руку, длительность 30 минут, купированы после повторного приема нитроглицерина.
Объективно: состояние средней тяжести. Тоны сердца приглушены, ритмичны. Пульс 82 в минуту, АД 130/80 мм рт. ст.
На ЭКГ: ритм синусовый, подъём сегмента ST в отведениях aVL, V3-5.
На следующий день: сегмент ST регистрируется на изолинии, лейкоциты крови 6,8х109/л, СОЭ 12 мм/ч, МВ -КФК 25 ед/л, тропонин Т 0,1 нг/мл. Какой вид ангинозного приступа можно предположить? Что свидетельствует в пользу данного диагноза Препарат выбора?
Ответы:
1) ИБС: Стенокардия Принцметала.
2) В пользу данного диагноза свидетельствует появление болевого приступа в ночные часы, его продолжительность – до 30 минут, отсутствие лейкоцитоза, подъёма кардиоспецифических ферментов, кратковременный подъём сегмента ST, что не характерно для инфаркта миокарда.Препаратами выбора являются антагонисты кальция.
Механизмы развития вазоспастической стенокардии до конца не выяснены, хотя предполагают, что в их основе лежат гилерреактивность гладкомышечных клеток и сосудистая эндотелиальная дисфункция, что приводит к выраженному спазму коронарных артерий и их кратковременной динамической окклюзии. Кроме того, возможно влияние нескольких предрасполагающих факторов, таких как внутриклеточная прокиназная активность, анормальная АТФ-чувствительность калиевых каналов, нарушение транспорта Na и дисбаланс вегетативной нервной системы, увеличение концентрации эндотелина, развитие дисгормональных изменений вследствие, например, таких состояний, как овариоэктомии. Прекращение или резкое уменьшение коронарного кровообращения приводит к глубокой, часто трансмуральной ишемии миокарда, снижению локальной сократимости левого желудочка, асинергии сокращений и значительной электрической нестабильности миокарда, проявляющейся нарушением ритма и проводимости.
Клинические проявления вариантной стенокардии
Характеристика ангинозных болей Интенсивные болевые приступы возникают в покое, часто ночью во время сна или в ранние утренние часы (от 4 до 6 часов утра). Болевым приступам обычно не предшествуют какие-либо явные провоцирующие факторы, в том числе те, которые сопровождаются повышением потребности миокарда в кислороде (увеличение ЧСС, подъем АД и др.). Боли, как правило, локализуются за грудиной и иррадиируют в левую руку, плечо и лопатку. Продолжительность боли различная - от 5-10 до 20-30 мин. Нередко на фоне болевого приступа возникает брадикардия. Тахикардия может появиться на высоте приступа или в конце его, но лишь как следствие рефлекторной активации симпатической вегетативной нервной системы в ответ на боль, пробуждение или прием нитроглицерина. Боли могут сопровождаться одышкой, слабостью, потливостью, головокружением, что указывает на снижение сократимости ЛЖ и выраженные вегетативные расстройства. Нарушения ритма сердца и проводимости Другие частые проявления вариантной стенокардии - нарушения ритма и проводимости, возникающие во время ангинозного приступа и обусловленные выраженной электрической нестабильностью ишемизированного мишжарда и замедлением проводимости. У больного во время приступа вариантной стенокардии могут развиться преходящие виутрижелудочковые и атриовентрикуляриьте блокады, частая желудочковая экстрасистолия высоких градаций, пароксизмальная тахикардия и даже фибрилляция желудочков. Внезапное формирование AV-блокады 11 или III степени, остановка синусового узла нередко сопровождаются синкоггальными состояниями. Выделяют два клинических варианта течения ИБС у больных с вазоспастической стенокардией.
Клинический вариант 1 У половины больных с наличием диагностированного стеноза коронарных артерий ночные приступы спонтанной стенокардии сочетаются с типичной стабильной стенокардией напряжения. В данном случае приступы стенокардии напряжения возникают в дневные часы и обычно провоцируются физической нагрузкой, психоэмоциональным напряжением, подъемом АД; приступы вариантной стенокардии, обусловленные спазмом коронарных артерий, развиваются спонтанно ночью гиги под утро. Толерантность к физической нагрузке у таких больных может быть существенно снижена из-за наличия стеноза коронарных артерий. Особого внимания требует ситуация, когда у больного, страдающего стенокардией напряжения, впервые появляются приступы спонтанной стенокардии, что обычно указывает на обострение ИБС, вызванное дестабилизацией атеромы.
Клинический вариант II Наблюдается преимущественно у лиц молодого возраста, у которых отсутствует гемодинамически значимая окклюзия коронарных артерий. Спонтанная стенокардия может быть единственным клиническим проявлением ИБС, а стенокардия напряжения отсутствует. Для таких больных, как правило, характерна высокая толерантность к физическим нагрузкам.
Диагностика вариантной стенокардии
Электрокардиография Классическим электрокардиографическим признаком вариантной стенокардии является элевация сегмента ST, свидетельствующая о наличии выраженной трансмуральной ишемии миокарда, обусловленной преходящей динамической окклюзией коронарных артерий. Реже наблюдается ишемическая депрессия сегмента ST, что указывает на отсутствие полной окклюзии крупной коронарной артерии или наличие спазма более мелких артерий и артериол при хорошем развитии коллатералей.
Холтеровское мониторирование ЭКГ С помощью суточного мониторирования ЭКГ можно диагностировать важный отличительный признак вариантной стенокардии: в начале приступа происходит очень быстро, скачкообразно смещение сегмента ST и так же быстро исчезает после окончания спастической реакции. Для стенокардии напряженггя, наоборот, характерно плавное постепенное смещение сегмента ST на фоне увеличении ЧСС и столь же медленное возвращение его к исходному уровню после купирования приступа.
Коронарная ангиография К сожалению, зафиксировать коронароспазм при спонтанной вариантной стенокардии довольно сложно. Вследствие этого целесообразно применение функциональных проб для провокации спазма коронарных артерий. Гипервентиляция и холодовая проба отличаются низкой чувствительностью, поскольку ишемические изменения сегмента ST выявляют примерно у 15-20% больных вазоспастической стенокардией. Во многих коронарографических центрах применяют ацетилхолиновую инъекцию в коронарные артерии и внутрикоронарную пробу с эргометрином. Данные методы считаются золотым стандартом в диагностике вариантной стенокардии. Следует отметить, что внутривенную эргометриновую пробу, которую регистрируют с помощью ЭКГ или сцинтиграфии, по уровню чувствительности и специфичности считают наиболее адекватной.для выявления вазоспастических реакций у больных ИБС, Ацетилхолиновый и эргометриновьтй тесты - безопасны при условии, если препарат избирательно вводится в каждую из трех крупных коронарных артерий. Провокационные тесты без коронарной ангиографии или у пациентов с окклюзией коронарных артерий высокой степени проводить не рекомендуется. После введения эргометрина наблюдается выраженный спазм проксимальной части передней межжелудочковой ветви (ПМЖВ) левой коронарной артерии - динамическая окклюзия.
Лечение вариантной стенокардии
Прежде всего, необходимо рекомендовать больному отказаться от курения. Основой медикаментозной терапии больных вазоспастической стенокардией Принцметала являются блокаторы медленных кальциевых каналов. Эффективными могут быть любые препараты группы: высокие дозы верапамила (до 480 мг/сут), нифедипина (120 мг/сут) или дилтиазема (до 260 мг/сут), в том числе их сочетание, хотя эффективнось данных препаратов достигает лишь 38% Предпочтительнее для использования антагонисты кальция пролонгированного действия (ретардные формы). Данная терапия более эффективна у женщин или пациентов с элевацией сегмента ST во время нагрузочного тестирования. Приступы ночной стенокардии ггокоя обычно купируют нитроглицерином, который в этих случаях выступает как артериолярный вазодилататор, устраняющий спазм коронарных артерий. Его влияние на венозный возврат крови и величину преднагрузки при вариантной стенокардии большого значения не имеет, за исключением случаев, когда динамический стеноз коронарных артерий развивается на фоне существующего фиксированного стеноза вследствие дестабилизации атеромы. Для профилактики приступов вазоспастической стенокардии Принцметала используют нитраты пролонгированного действия. При этом следует помнить, что в большинстве случаев необходимо принимать нитраты в вечернее время, а не утром или днем, как при стабильной стенокардии напряжения. Возможна комбинация ретардных форм нитратов с одним или даже двумя блокаторами медленных кальциевых каналов, например нитраты + нифедипин + верапамил или нитраты + нифедипин + дилтиазем. Несмотря на противоречивасть данных, в некоторых случаях целесообразно применение блокаторов оадренорецепторов, например празозина или доксазозина, иногда блокатора калиевых каналов - яикорандила у больных с рефрактерной стенокардией. Следует помнить, что, в отличие от больных со стабильной стенокардией напряжения, у пациентов с вазоспастической стенокардией бета-адреноблокаторы могут резко ухудшить состояние.
Хирургическое лечение больных со стенокардией Принцметала, как правило, не эффективно. Склонные к спазму коронарные артерии очень чувствительны к различным механическим манипуляциям, поэтому таких пациентов любое оперативное вмешательство может привести к развитию инфаркта миокарда и жизнеопасных желудочковых аритмий. Только в тех случаях, когда органическое сужение коронарных артерий явно преобладает и спазм развивается в области атеросклеротического стеноза, нужно рассматривать вопрос о возможности проведения ангиопластики со стентированием. Сегодня имеются сообщения об успешных случаях стентирования при локальном в&зоспазме, проведение АКШ считается нецелесообразным.
У пациентов с вазоспастической стенокардией без ангиографнческого подтверждения случаи инфаркта миокарда или коронарной смерти нечасты — до 0,5% случаев в год. Если у больного имеют место тяжелые, длительные или впервые возникшие и повторяющиеся приступы стенокардии Принцметала, которые могут быть отнесены к нестабильной стенокардии, прогноз достаточно серьезен: у 20-25% больных в течение тре месяцев развивается ИМ или наступает внезапная сердечная смерть. При стабильном характере вариантной стенокардии редкие и легко купирующиеся болевые приступы под влиянием лечения прекращаются, иногда на многие годы, и прогноз определяется степенью коронарной обструкции и числом пораженных КА. Семилетняя выживаемость таких больных достигает 97%
028.  Больной 48 лет поступил в кардиологическое отделение с жалобами на одышку при ходьбе, увеличение живота, перебои в сердце. Перебои в сердце около года, увеличение живота - 3 месяца. Длительное время злоупотреблял алкоголем. Курит по 1 пачке в день.
Больной 48 лет поступил в кардиологическое отделение с жалобами на одышку при ходьбе, увеличение живота, перебои в сердце. Перебои в сердце около года, увеличение живота - 3 месяца. Длительное время злоупотреблял алкоголем. Курит по 1 пачке в день.
Объективно: субиктеричность склер. Небольшие отеки голеней. Шейные вены не набухшие даже в горизонтальном положении. Дыханий 20 в минуту. В легких хрипов нет. Сердце расширено влево на 2 см, мерцательная аритмия, 88 в минуту, без дефицита, АД - 130/85 мм рт. ст. Живот увеличен в объеме за счет асцита, подкожные вены брюшной стенки несколько расширены. Печень на 8 см ниже края реберной дуги, плотная, с острым краем, не пульсирует. В остальном без особенностей. В отделении поставлен диагноз: ИБС, кардиосклероз, мерцательная аритмия, НК ИБ.
1) Приведите аргументы в пользу этого диагноза?
2) Что противоречит этому диагнозу?
3) Более вероятный диагноз?
4) Какие исследования для подтверждения диагноза?
5) Тактика лечения?
Ответ 028 1) Высокая вероятность ИБС у мужчины среднего возраста, курильщика. Предполагается безболевая форма ИБС. Несомненные признаки поражения миокарда (расширение сердца, мерцательная аритмия) позволяют рассматривать отечно-асцитический синдром и увеличение печени как проявления правожелудочковой сердечной недостаточности.
2) Отсутствие болей в области сердца, малое расширение сердца, нормальное состояние шейных вен. Последнее свидетельствует об отсутствии увеличения венозного давления, что определенно противоречит концепции правожелудочковой декомпенсации. Кроме того, одышка в покое отсутствует, признаков застоя в легких нет.
3) Миокардиодистрофия (интоксикационная). Портальный цирроз печени в стадии декомпенсаций. ИБС, мерцательная аритмия, постоянная форма, нормосистолический вариант. ХСН II Б.
4) ЭКГ, ЭхоКГ, венозное давление, Суточное мониторированиеЭКГ, липидограмма, АСТ, АЛТ, ЛДГ, билирубин. Первые два исследования, главным образом, для исключения ИБС (зубцы Q, QS, ишемическая депрессия интервала S-T на ЭКГ; зоны диссинаргии на ЭхоКГ)-.
5) Малосолевая диета, исключение алкоголя, курения, сердечные гликозиды, витамины группы В, аспирин, фуросемид, верошпирон.
029. Вызов к больному 66 лет. 1 час назад начался приступ инспираторного удушья с ощущением клокотания в груди и кашлем с выделением пенистой кровянистой мокроты. В течение 15 лет артериальная гипертензия до 210/100 мм рт. ст. 3 года назад перенес инфаркт миокарда. Получает каптоприл по 1 таблетке 3 раза.
Объективно: цианоз губ, акроцианоз, холодный пот. Ортопноэ, ЧД - 36 в минуту. В легких повсюду влажные крупнопузырчатые хрипы. Тоны сердца приглушены, ритм галопа. Пульс - 110 в минуту, ритмичный, напряженный. АД - 230/140 мм рт. ст. В остальном без особенностей. На дому начато лечение: дибазол с папаверином в/в, фуросемид 80 мг внутрь, дигоксин 0.5 мл.в/в, кровопускание 200 мл, кислород из подушки. Состояние не улучшается. АД - 210/130 мм рт. ст. Пульс - 130 в минуту.1) Полный диагноз. Основное заболевание, осложнение?2) Оценить проведенное неотложное лечение, Ваши рекомендации?3) Что делать дальше?4) До какого уровня снижать АД?
|
Дата добавления: 2014-01-04; Просмотров: 384; Нарушение авторских прав?; Мы поможем в написании вашей работы!