
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Энтеральное питание
|
|
|
|
Вскармливание недоношенных
Для вскармливания недоношенных детей используют: энтеральное (в т.ч. зондовое кормление, частичное или полное) и парентеральное питание. Потребность в энергии у недоношенных детей представлена в табл. 2.16, 2.17
Табл. 2.16. Рекомендуемое потребление энергии и белка, необходимое для достижения скорости роста плода во внутриутробном периоде (Ziegler E.E., 2006)
| Масса тела в период измерения, г | Энергия, ккал/сутки | Белок/энергия, г/100 ккал | ||
| Парентеральное введение | Энтеральное введение | Парентеральное введение | Энтеральное введение | |
| 500–700 | 3,9 | 3,8 | ||
| 700–900 | 4,1 | 3,7 | ||
| 900–1200 | 3,5 | 3,4 | ||
| 1200–1500 | 3,1 | 3,1 | ||
| 1500–1800 | 2,9 | 2,8 | ||
| 1800–2200 | 2,7 | 2,6 |
Табл. 2.17. Сводные данные по питательным потребностям недоношенных детей (Шабалов Н.П., 2004)
| Условный период | Транзиторный период | Период метаболической и клинической стабилизации | 1-ый год жизни |
| Нутриенты | С 1 по 7 день жизни | С 8 дня до выписки из отделения интенсивной терапии | После выписки из отделения |
| Белки г/кг (9-12% от общего калоража) | 1,0 - 3,0 | 36 - 4,5 (<1000 гр.) | 2,2 |
| 3,0 - 3,6 (>1000 гр.) | |||
| 2,7 - 3,5 (ППП*) | |||
| Жиры г/кг (40-55% от общего калоража при ЭП; 25-40% при ППП* 25-40 % - при ППП*) | 0,5 - 3,6 | 4,5 - 6,8 | 4,4- 7,3 |
| Углеводы (35-55% от общего калоража при ЭП; 50 -60 % - при ППП*) | 5,0 - 20,0 | 7,5-15,5 | 7,5- 15,5 |
* полное парентеральное питание
Проведение энтерального питания (ЭП) возможно при: отсутствии пороков развития, требующих экстренного хирургического вмешательства; отсутствии расстройств со стороны желудочно-кишечного тракта (вздутие живота, желудочное кровотечение, заброс желчи в желудочное содержимое и др.); наличии активной перистальтики; нормальном отхождении мекония.
|
|
|
Организация энтерального питания недоношенного строится на строго индивидуальном подходе с учетом гестационного возраста; особенностей соматического и неврологического статуса, гемодинамических показателей, способности удерживать и усваивать грудное молоко или молочную смесь.
Табл. 2.18. Подходы к организации энтерального питания недоношенных (Н.П. Шабалов., 2005)
| Гестационный возраст | Соматическое состояние, неврологический статус (НС) | Первое энтеральное введение нутриента | Начальный объем первого кормления | Частота кормлений | Методы кормления |
| Более 33-34 недель (зрелый эффективный сосательный рефлекс, скоординированный с глотанием и дыханием) | Стабильное, НС соответствует гестационному возрасту | С первых часов после рождения (1/2-3 часа) | 3-5-7 мл, затем разовый объем увеличиваем каждый день на 3-5 мл | 7 раз /сут | Грудное вскармливание или кормление из чашечки, или из рожка (менее физиологично) |
| 29 - 32 недели | Стабильное, НС соответствует сроку гестации | Через 3 – 12 часов после рождения | 2-3 мл, затем возможно ежедневное увеличение разового объема на 1-3 мл | 8 раз/сут | Оро- или назогастральный постоянный зонд, болюсное (разовое введение молока) или при увеличении объема - продолженное (капельное, микроструйное) |
| 28 недель и менее | Стабильное, НС соответствует сроку гестации | Через 18-26 часов после рождения | 0,5-1 мл, ежедневное увеличение разового не более чем на 1 мл | 8 раз/сут | Орогастральный постоянный зонд, продолженное введение с начальной скоростью 0,5 мл/час или менее |
| Не зависит от срока гестации | Патологический неврологический статус | Индивидуальное решение |
Табл. 2.19. Режимы энтерального питания недоношенных детей (Володин Н.Н., 2007)
| Масса тела | <1000 | 1001-1500 | 1501-2000 | >2000 |
| Первое кормление: грудное молоко или смесь в концентрации 1/4 Рекомендуемый для доношенный детей режим свободного кормления для недоношенных чаще всего неприемлем. | 1-2 мл/кг каждые 1-2 ч или постоянное зондовое введение | 1-3 мл/кг каждые 2 ч | 3-4 мл/кг каждые 2-3 ч | 10 мл/кг (смесь без разведения) каждые 3 ч |
| Последующие кормления: грудное молоко или смесь без разведения | Увеличивать на 1 мл в кормление (каждые 2 ч) максимум до 5 мл | Увеличивать на 1 мл в кормление (каждые 2 ч) максимум до 15 мл | Увеличивать на 2 мл в кормление (каждые 2-3 ч) максимум до 20 мл | Увеличивать на 5 мл в кормление (каждые 3 ч) максимум до 20 мл |
| Окончательный режим, 150 мл/кг: грудное молоко или смесь без разведения | 10-15 мл каждые 2 ч | 20-28 мл каждые 2-3 ч | 28-37 мл каждые 3 ч | 37-50 мл, далее по потребности каждые 3-4 ч |
| Общее время до перехода на полное ЭП | 1-14 дней или более | 7-10 дней | 5-7 дней | 3-5 дней |
|
|
|
Возможные варианты питания ребенка в зависимости от гестационного возраста и наличия заболеваний:
· При достаточном количестве грудного молока:
– грудное вскармливание;
– женское молоко с обогащенным белково-минеральным фортификатором (до достижения массы 3000-4000 г);
– женское молоко + назначение глицерофосфата кальция;
· При недостаточном количестве грудного молока:
– грудное молоко + специализированная смесь для недоношенных детей (а также СЗВУР, недостаточная прибавка массы тела, необходимость уменьшить объем питания);
–специализированная смесь для недоношенных детей.
Специализированные смеси для недоношенных детей, имеют в названии приставку «пре– (premature)». Состав специализированных смесей откорригирован в соответствии с повышенными питательными потребностями по особым ингредиентам.
Для новорожденных, находящихся в очень тяжелом состоянии для начального энтерального питания при отсутствии грудного молока можно использовать смеси на основе полного гидролиза сывороточного белка (около 30% от общего объема питания).
При отсутствии или недостаточности грудного молока в дальнейшем недоношенным детям целесообразно назначение смесей с добавлением пребиотических волокон-олигосахаридов. При необходимости введения дополнительных продуктов питания необходимо проводить расчеты питания на их откорригированный возраст и принимать индивидуальные решения с учетом особенностей состояния ребенка.
|
|
|
Усилители женского молока: «Пре-Семп», Семпер, Швеция, S-26-SMA», Вайет Ледерли, США.
Смеси на основе полного гидролиза белка: «Алфаре» (Нестле, Швейцария), «Нутрилон Пепти ТСЦ» (Нутриция, Голландия).
Зондовое кормление. Показания для проведения зондового питания: отсутствие сосательного и/или глотательного рефлекса вследствие выраженной морфо-функциональной незрелости; тяжелая внутриутробная или постнатальная инфекция, сопровождающаяся интоксикацией; внутричерепная родовая травма, родовая травма шейного отдела позвоночника, спинного и продолговатого мозга; ишемически-гипоксическое поражение центральной нервной системы (внутричерепное кровоизлияние, отек мозга); пороки развития твердого и мягкого неба, верхней губы; тяжелая дыхательная и сердечно-сосудистая недостаточность.
Противопоказания для зондового питания: ближайший послеоперационный период после хирургических операций на желудочно-кишечном тракте; язвенно-некротический энтероколит, парез кишечника, мелена новорожденных, состояние тяжелой гипоксии, некорригируемая ИВЛ, наличие грубых нарушений водно-электролитного и кислотно-основного равновесия, использование миорелаксантов при ИВЛ.
Зонд недоношенному ребенку вводится через нос или рот. Размеры зонда подбираются в зависимости от массы тела ребенка. Необходимо удостовериться, что зонд находится в желудке. Для этого провести оттягивание поршнем шприца желудочного содержимого.
При обычном (дробном) зондовом питании, под действием силы тяжести, длительность кормления должна составлять не менее 10-15 мин. При постоянном зондовом питании объем и скорость введения питания назначается врачом (см. «алгоритм зондового питания»). При дробном кормлении после окончания введения молока постоянный зонд промывают 1-2 мл стерильной воды. Используемые в настоящее время мягкие зонды (силикон, полиуретан, бесфтолатный поливинилхлорид) целесообразно устанавливать не менее, чем на 7-14 дней и дольше, поскольку частое извлечение и установка зонда неприятны для ребенка и могут вызвать осложнения.
|
|
|
После кормления следует поместить ребенка на правый бок или с приподнятым головным концом.
Необходимое количество молока для зондового кормления рассчитывают калорийным методом.
Суточный объем пищи = количество ккал в сутки 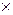 масса тела (кг)
масса тела (кг) 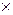 100
100
Выделяют несколько этапов зондового питания.
I. Адаптация к объему питания.
Гастральное дробное (7-8 раз в сутки) питание: недоношенным с ОНМТ в первые 2 кормления дают стерильную воду или 5% раствор глюкозы, далее половинное грудное молоко. Детям с ЭНМТ, как правило, можно начинать энтеральное питание с этапа гастрального непрерывного питания с начальной скоростью инфузии 1 мл/кг/час. Объем первых 2-3 кормлений определяется исходной массой тела (табл. 4-13). В дальнейшем объем питания увеличивают.
При появлении признаков замедленного опорожнения желудка дробное кормление заменяют непрерывным, оставляя объем и темп его увеличения прежним. Одновременно начинают стимуляцию деятельности кишечника: медикаментозную (прозерин 0,05% 0,05-0,1 мл 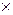 1-3 раза в сутки, мотилиум 0,5-1 мг/кг
1-3 раза в сутки, мотилиум 0,5-1 мг/кг 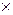 2-3 раза в сутки, кальция пантетонат 0,025
2-3 раза в сутки, кальция пантетонат 0,025 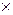 4 раза в сутки, KCl и др.), физиотерапевтическую (лекарственный электрофорез, импульсные токи), механическую (газоотводная трубка, клизма).
4 раза в сутки, KCl и др.), физиотерапевтическую (лекарственный электрофорез, импульсные токи), механическую (газоотводная трубка, клизма).
Показание к переводу на непрерывное дуоденальное питание – сохраняющиеся 12 часов признаки дисфункции желудочно-кишечного тракта. Суточный объем и темп его увеличения прежние. Если на фоне указанных мероприятий в течение 12 часов сохраняются явления дисфункции кишечника, следует начинать непрерывное дуоденальное питание минимальным объемом, сочетая его с парентеральным. Возможен перевод на полное парентеральное питание в течение нескольких суток.
При появлении признаков непереваривания грудного молока или энтеритного синдрома дробное кормление заменяют на непрерывное с добавлением медикаментов (панкреатин 0,1 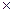 3 раза в сутки).
3 раза в сутки).
При отсутствии положительной динамики грудное молоко частично заменяют элементной смесью. Суточный объем и темп его увеличения – по схеме.
Сохраняющиеся указанные нарушения служат показателем для «разгрузки» энтерального питания на 1–2 сут. с переводом больного на сочетанное зондовое или полное парентеральное питание.
В настоящее время даже детям с ОНМТ или ЭНМТ пытаются организовать грудное вскармливание. При наличии грудного молока этапы полного зондового питания и отмены зондового питания необходимо проводить с учетом Протокола грудного вскармливания недоношенных (цит. по Шабалову Н.П.), который предусматривает 4 этапа. На 1-м этапе – во время с зондового кормления сцеженным грудным молоком (этап полного зондового питания) ребенку дают сосать пустышку.
1. Начальный этап зондового питания

На 2-м этапе – у младенца с глотательным рефлексом (этап отмены зондового питания) осуществляют непитательное прикладывание к груди на 5-10 минут наряду с продолжающимся зондовым кормлением. На 3-м этапе – ребенок сосет и трубочку для кормления и сосок грудной железы одновременно. На 4-м этапе – ребенок высасывает норму молока из груди, таким образом, осуществляется переход не к искусственному, а к грудному вскармливанию.
Рис. 2.2. Алгоритм зондового питания критически больных новорожденных (А.К. Любшис, 1987)
|
|
|
|
|
Дата добавления: 2014-11-08; Просмотров: 1042; Нарушение авторских прав?; Мы поможем в написании вашей работы!