
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Семейно-наследственные дистрофии роговицы. 2 страница
Лечение направлено на восстановление кровотока в артериальном русле. Всем больным показана неотложная врачебная помощь в соответствии со следующим алгоритмом:
- ввести внутривенно 1-5 мл 1% раствора никотиновой кислоты, а ретробульбарно - 0,5 мл 0,1% раствора сульфата атропина;
 Рис. 9-1. Непроходимость центральной артерии сетчатки, симптом «вишневой косточки»
Рис. 9-1. Непроходимость центральной артерии сетчатки, симптом «вишневой косточки»
- положить больному под язык таблетку валидола или нитроглицерина либо кусочек сахара, смоченный 1-2 каплями его раствора;
- одновременно дать вдыхать амилнитрит (2-3 капли на ватке);
- ввести внутримышечно 10 000 ЕД гепарина;
- дать больному внутрь 1-2 таблетки никошпана, дротаверина (но-шпы), галидора или папаверина;
- немедленно направить больного в глазной стационар. Дальнейшее лечение заключается в назначении сосудорасширяющей, антикоагулянтной, антисклеротической терапии.
Тромбоз центральной вены сетчатки (тромбоз ЦВС). Тромбоз ЦВС встречается чаще у лиц среднего и пожилого возраста, больных атеросклерозом, гипертонической болезнью, сахарным диабетом. Причинами тромбообразования служат нарушение микроциркуляции и артериальный спазм.
Тромбоз ЦВС развивается медленнее, чем острая непроходимость ЦАС, и тоже сопровождается резким падением зрения. Офтальмоскопически изменения на глазном дне напоминают картину «раздавленного помидора» (рис. 9-2). Вены темные, расширенные, извилистые, артерии сужены. В центре и на периферии глазного дна видны многочисленные кровоизлияния, напоминающие языки пламени. Диск зрительного нерва отечный, темно-красный, его контуры стушеваны.
Всем больным требуется неотложная врачебная помощь в соответствии со следующим алгоримом:
- ввести внутривенно 5-10 мл 2,4% раствора аминофиллина (эуфиллин) или внутримышечно 0,5-1,0 мл его 24% раствора;
 Рис. 9-2. Тромбоз центральной вены сетчатки, симптом «раздавленного помидора»
Рис. 9-2. Тромбоз центральной вены сетчатки, симптом «раздавленного помидора»
- сделать внутримышечную инъекцию 10 мл 25% раствора сульфата магния и 2 мл 0,5% раствора бендазола (дибазола);
- ввести внутримышечно через 1 ч после внутривенного вливания аминофиллина 10 000 ЕД гепарина;
- срочно направить больного в глазной стационар. В стационаре применяют лечение, направленное на растворение тромба и восстановление нарушенного кровообращения.
ДИСТРОФИЧЕСКИЕ ИЗМЕНЕНИЯ СЕТЧАТКИ
Дистрофия - деструктивный процесс, развивающийся в тканях глаза вследствие нарушения их питания на клеточном уровне. Дистрофические изменения сетчатки могут возникать в детском и юношеском возрасте. Часто они бывают семейно-наследственными (абиотрофии). У лиц среднего и пожилого возраста обнаруживаются старческие дистрофии сетчатки, в развитии этих дистрофий большое значение имеет атеросклероз. Патологические изменения могут развиваться в центральном и периферических отделах сетчатки.
Пигментная дистрофия сетчатки (тапеторетинальная абиотрофия сетчатки). Заболевание обоих глаз неизвестной этиологии с тенденцией к семейно-наследственной передаче. Придают значение генетическим факторам, эндокринным расстройствам, авитаминозу, токсическим влияниям. Начинается в молодом возрасте, течение длительное, прогрессирующее.
Заболевание имеет 4 симптома:
- отложение пигмента в сетчатке;
- атрофию зрительного нерва;
- концентрическое сужение поля зрения;
- гемералопию1 - ночную слепоту (нарушается палочковый аппарат сетчатки, происходит ослабление или потеря зрения с наступлением сумерек).
Центральная острота зрения сохраняется долго, но постепенно падает. Прогноз для зрительных функций неблагоприятный.
Все наследственные дистрофии, как правило, малочувствительны к проводимой терапии.
Лечение заключается в улучшении питания сетчатки, в стимулировании метаболизма ее сохранившихся элементов для замедления патологического процесса.
Возрастная макулодистрофия. Старческие дистрофии сетчатки обнаруживаются у лиц старше 60 лет. Тяжесть заболевания обусловлена центральной локализацией процесса и двусторонним поражением. Различают сухую и влажную форму возрастной макулодистрофии.
Клиническая картина. Сухая форма. На глазном дне в области желтого пятна происходит смещение пигмента, появляются друзы (скопления коллоидного вещества) в виде желтовато-розовых очажков (рис. 9-3), иногда отмечаются мелкие кровоизлияния и отек сетчатки. Острота зрения падает, нарушается цветовосприятие.
Лечение сухой формы. Применяют препараты, содержащие лютеин (профилактически - не менее 6 мг в день, лечебная доза более 12 мг). Дополнительно назначают комбинированные препараты, содержащие каротиноиды, ликопин, микроэлементы (селен, медь, цинк). Это комплексные средства (лютеин-комплекс, фокус, стрикс), препараты, содержащие экстракт черники (миртилене форте), применяют также ретиналамин, антикоагулянты, кортикостероиды, ангиопротекторы, лазерную коагуляцию сетчатки.
 Рис. 9-3. Сухой тип макулодистрофии с большим количеством друз и хориоретинальной атрофией
Рис. 9-3. Сухой тип макулодистрофии с большим количеством друз и хориоретинальной атрофией
Гемералопия - понижение темновой адаптации.
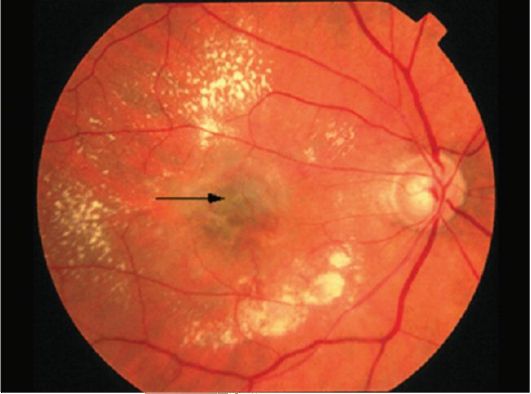 Рис. 9-4. Влажный тип макулодистрофии с формированием неоваскулярной мембраны
Рис. 9-4. Влажный тип макулодистрофии с формированием неоваскулярной мембраны
Клиническая картина. Влажная форма. В макулярной области сетчатки на фоне отечности с помощью оптической когерентной томографии или флюоресцентной ангиографии выявляется формирование неоваскулярной субретинальной мембраны (рис. 9-4). Отмечается резкое снижение остроты зрения до 0,1-0,3.
Лечение влажной формы. Используют интравитреальное введение препарата люцентис, который является ингибитором новообразования сосудов на глазном дне. Первоначальный курс - 1 инъекция ежемесячно в течение 3 мес, затем поддерживающий курс по необходимости.
ОТСЛОЙКА СЕТЧАТКИ
Отслойка сетчатки может возникнуть при травмах, высокой близорукости, гемофтальмах. Все эти изменения могут быть причиной разрывов сетчатки, которые и приводят к отслойке. Через разрыв под сетчатку из стекловидного тела проникает жидкость, которая отслаивает сетчатку.
Клиническая картина. При отслойке сетчатки неожиданно ухудшается зрение, появляется темная пелена перед глазом. Такому состоянию могут предшествовать жалобы на фотопсии (вспышки, огненные круги, искры в глазу).
Отслойку сетчатки диагностируют при офтальмоскопическом исследовании и УЗИ. При осмотре в проходящем свете на фоне красного рефлекса видна вуалеподобная пленка серого цвета, которая при движении глазного яблока колышется подобно парусу на ветру, сосуды сетчатки становятся извитыми, темно-лилового цвета, как бы перегибаются через отслоенную зону сетчатки. Вскоре отслоенная сетчатка мутнеет, утолщается, становится складчатой и приобретает вид сероватых тяжей. Прогноз отслойки сетчатки зависит от вида и причины отслойки, от своевременности лечения.
Лечение отслойки сетчатки хирургическое. Наиболее эффективна операция в ранние сроки после отслойки (до 1-2 мес). Во время операции создают условия для слипчивого асептического воспаления между сосудистой оболочкой и сетчаткой в области разрыва. Операции разнообразны: лазероили фотокоагуляция, циркулярное вдавление склеры по всей окружности, введение в стекловидное тело силикона, газа, криопексия
НОВООБРАЗОВАНИЕ СЕТЧАТОЙ ОБОЛОЧКИ
Ретинобластома сетчатки -врожденная злокачественная опухоль эмбрионального типа, развивается из нервных элементов сетчатки. Наиболее часто эта опухоль встречается у детей до 3-4 лет. В 25-30% случаев заболевание двустороннее. В возникновении заболевания большое значение имеет наследственность.
Клиническая картина. Сначала в сетчатке появляется серый очаг с нечеткими контурами, он увеличивается, начинается некроз опухоли, в области очага появляются желтоватые включения (отложения извести и холестерина). Зрачок расширен, виден желтый рефлекс - «амавротический кошачий глаз», может быть монолатеральное косоглазие - постоянное отклонение пораженного глаза. При дальнейшем росте опухоли появляется застойная инъекция глазного яблока (в результате воспаления оболочек глаза), часто повышается ВГД. Затем опухоль прорастает через склеру или в ретробульбарное пространство, возникает экзофтальм. Опухоль может прорастать по зрительному нерву в полость черепа и метастазировать в другие органы.
Лечение комбинированное: хирургическое, лучевое, фотокоагуляция, химиотерапия. При односторонней ретинобластоме - энуклеация (удаление глаза) с последующей рентгенотерапией, при двусторонней - энуклеация худшего глаза, рентгенотерапия и химиотерапия - лучшего.
Вопросы
1. Какова неотложная помощь при остром нарушении кровообращения в центральной артерии и центральной вене сетчатки?
2. Каковы симптомы пигментной дистрофии сетчатки?
3. Каково лечение отслойки сетчатки?
Тестовые задания
1. Симптом «вишневой косточки» возникает при:
а) тромбозе ЦВС;
б) диабетической ретинопатии;
в) острой непроходимости ЦАС;
г) гипертонической ангиопатии.
2. Офтальмоскопическая картина «раздавленного помидора» возникает при:
а) тромбозе ЦВС;
б) острой непроходимости ЦАС;
в) диабетической ретинопатии;
г) гипертонической ангиопатии.
3. Неотложная помощь при тромбозе ЦВС включает:
а) внутривенное введение эуфиллина;
б) внутримышечное введение сульфата магния;
в) внутримышечное введение гепарина;
г) все перечисленное.
ГЛАВА 10 ЗАБОЛЕВАНИЯ ЗРИТЕЛЬНОГО НЕРВА
Воспалительный процесс в зрительном нерве может локализоваться на разных уровнях. Воспаление внутриглазной части зрительного нерва называют невритом. Воспаление зрительного нерва за пределами глазного яблока - ретробульбарный неврит, поражение интракраниальной части зрительного нерва - оптико-хиазмальный арахноидит.
Заболевания зрительного нерва включают в себя врожденные аномалии, застойные диски, воспаления, токсические поражения, атрофии и сосудистую патологию.
ВОСПАЛЕНИЕ ЗРИТЕЛЬНОГО НЕРВА - НЕВРИТ
Выделяют 5 групп заболеваний, которые могут вызвать воспаление зрительного нерва:
- воспалительные заболевания головного мозга;
- острые и хронические инфекции (туберкулез, малярия, грипп, сифилис);
- фокальные очаги воспаления (заболевания уха, горла, носа, зубов);
- заболевания внутренних органов (почек, крови), сахарный диабет, гипертоническая болезнь;
- воспалительные заболевания глазного яблока и глазницы.
 Рис. 10-1. Неврит зрительного нерва
Рис. 10-1. Неврит зрительного нерва
Заболевание начинается остро. При невритах болевых ощущений нет, так как зрительный нерв не содержит чувствительных волокон. Внешне глазное яблоко выглядит интактным, и все патологические изменения можно выявить только при офтальмоскопии. Рано нарушаются функции: снижается центральное зрение, сужается поле зрения. Процесс заканчивается частичной или полной атрофией зрительного нерва.
Офтальмоскопическая картина зависит от интенсивности воспалительного процесса. Диск зрительного нерва гиперемирован, его границы нечеткие, сосуды расширены (рис. 10-1). Отек диска зрительного нерва может сопровождаться мелкими кровоизлияниями вокруг диска.
Лечение должно быть экстренным, в условиях стационара его проводят офтальмолог совместно с неврологом. Назначают:
- противовоспалительную и десенсибилизирующую терапию;
- дегидратационную терапию;
- дезинтоксикационную терапию;
- сосудорасширяющую, сосудоукрепляющую терапию;
- витаминотерапию.
ЗАСТОЙНЫЙ ДИСК ЗРИТЕЛЬНОГО НЕРВА
Застойный диск зрительного нерва - это невоспалительный отек зрительного нерва. К развитию застойного диска зрительного нерва приводят опухоли, воспаления и травмы головного мозга, заболевания почек, гипертоническая болезнь, у маленьких детей причиной развития застойного диска могут быть гидроцефалия и родовая травма. Развитие застойного диска обусловлено повышением внутричерепного давления.
Больные жалуются на головную боль, иногда может быть кратковременное затуманивание зрения.
Офтальмоскопическая картина: диск зрительного нерва увеличен, сероватый, грибовидно выбухает в стекловидное тело, его
 Рис. 10-2. Застойный диск зрительного нерва
Рис. 10-2. Застойный диск зрительного нерва
границы размыты, вены резко расширены, извиты, артерии сужены (рис. 10-2). На диске и в прилегающей к нему сетчатке множественные кровоизлияния. При застойном диске зрительные функции сохраняются долго. Как правило, процесс двусторонний. Длительно существующий застойный диск зрительного нерва в конечном итоге приводит к развитию вторичной атрофии зрительного нерва с полной потерей зрения.
Лечение направлено на устранение причины основного заболевания.
АТРОФИЯ ЗРИТЕЛЬНОГО НЕРВА
Атрофия - грубая деструкция ткани с существенной или полной потерей ее функции, возникающая на конечной стадии дистрофии.
Развитие атрофии зрительного нерва (замещение нервных волокон соединительной тканью) происходит в результате повреждения аксонов зрительного нерва и является следствием различных патологических процессов. Общие причины: опухоли, абсцессы головного мозга, энцефалиты, рассеянный склероз, сифилис, заболевания крови, сахарный диабет, гипертоническая болезнь, авитаминозы, атеросклероз, травмы черепа, алкогольное отравление, отравление хинином. Атрофия зрительного нерва может возникнуть как исход заболевания и повреждения зрительного нерва.
Больные жалуются на снижение зрения вплоть до слепоты, изменение восприятия цветов, нарушение периферического зрения.
Офтальмоскопическая картина: сужение сосудов сетчатки, побледнение части или всего диска зрительного нерва.
Лечение атрофии зрительного нерва - очень сложная задача, проводится с учетом этиологии процесса.
Кроме патогенетической терапии применяют витаминотерапию, сосудорасширяющие, ноотропные и противосклеротические средства; ультразвуковую терапию, магнито-, лазеро- и электростимуляцию зрительного нерва.
Вопросы
1. Какие причины вызывают воспаление зрительного нерва?
2. Каков конечный исход невритов и застойного диска зрительного нерва?
3. По какому принципу проводят лечение атрофии зрительного нерва?
Тестовые задания
1. Причины воспаления зрительного нерва:
а) воспалительные заболевания зрительного нерва;
б) фокальные очаги воспаления;
в) воспалительные заболевания глазницы;
г) все перечисленное.
2. Какой симптом нехарактерен для воспаления зрительного нерва?
а) слезотечение;
б) снижение центрального зрения;
в) сужение поля зрения;
г) гиперемия диска зрительного нерва.
ГЛАВА 11 ПАТОЛОГИЯ ХРУСТАЛИКА. ПАТОЛОГИЯ СТЕКЛОВИДНОГО ТЕЛА
Хрусталик - составная часть аккомодационного аппарата глаза и важная оптическая структура. Патология хрусталика может быть врожденной и приобретенной.
Врожденные изменения хрусталика - аномалии и помутнения.
Аномалии хрусталика проявляются изменением размеров, формы и локализации:
- микрофакия (маленький хрусталик);
- макрофакия (большой хрусталик);
- колобома (дефект экваториального края хрусталика в его нижнем отделе);
- лентиглобус, лентиконус (изменение сферичности хрусталика);
- эктопия, дислокация (смещение хрусталика).
Помутнения хрусталика. Всякое помутнение хрусталика называется катарактой1.
Врожденные катаракты могут быть различного происхождения: одни из них наследственно обусловлены, другие возникают вследствие внутриутробной патологии. Причиной врожденных катаракт могут быть нарушения обмена веществ у беременных (гипокальциемия, гипотиреоз), тяжелая форма сахарного диабета, токсоплазмоз, вирусные
1 Термин «катаракта» происходит от греч. слова cataractos, которое описывает бурлящую воду. Бурлящая вода становится белой, как и зрелые катаракты.
инфекции (краснуха, грипп). Катаракта задерживает свет, к сетчатке поступает мало световых лучей, поэтому возникают недоразвитие сетчатки, снижение зрения вплоть до светоощущения. Низкое зрение, как правило, ведет к развитию нистагма, косоглазия и амблиопии. Как правило, врожденные катаракты стационарные, но при некоторых условиях (возрастные изменения, контузии) прогрессируют.
Лечение врожденных катаракт хирургическое. Сроки операции зависят от степени снижения зрения, интенсивности и локализации помутнения, односторонности или двусторонности поражения. У пациента с двусторонней катарактой и предполагаемой остротой зрения менее 0,1 операцию необходимо делать в первые месяцы жизни, не позднее чем в 2 года (чтобы не развилась амблиопия). Если зрение 0,1-0,2, то операцию можно делать и в более поздние сроки (в возрасте 2-5 лет).
Приобретенные катаракты. Из всего многообразия приобретенных катаракт наиболее часто встречается старческая катаракта. С возрастом нарушаются процессы обмена в хрусталике, меняется его химический состав, что приводит к возникновению катаракты.
Приобретенные катаракты обычно бывают прогрессирующими.
Классификация приобретенных катаракт:
- возрастные (старческие, сенильные);
- травматические (при контузиях, проникающих ранениях);
- лучевые (при воздействии рентгеновских, ультрафиолетовых лучей, при ударе молнии, радиационных воздействиях);
- при общих инфекционных заболеваниях;
- при эндокринных расстройствах (сахарный диабет);
- в результате интоксикации (токсическое воздействие нитрокрасителей, ртути);
- вследствие заболеваний глаз (высокая близорукость, увеиты, отслойка сетчатки, пигментная дегенерация сетчатки, глаукома).
Старческая катаракта развивается в возрасте 50-60 лет и старше на обоих глазах, большей частью не одновременно.
В развитии старческой катаракты различают 4 стадии: начальную, незрелую, зрелую, перезрелую.
При начальной катаракте (рис. 11-1) одни больные могут ни на что не жаловаться, другие отмечают появление «летающих мушек» перед глазами, третьи замечают, что зрение при рассматривании далеких предметов ухудшилось. У одних людей начальная катаракта сохраняется десятилетиями, у других через 2-3 года наступает стадия незрелой катаракты (рис. 11-2). Больные жалуются на резкое
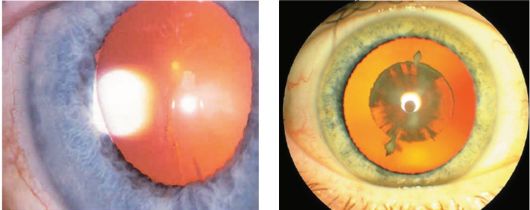 Рис. 11-1. Начальная катаракта
Рис. 11-1. Начальная катаракта
 Рис. 11-2. Незрелая катаракта
Рис. 11-2. Незрелая катаракта
 Рис. 11-3. Зрелая катаракта
Рис. 11-3. Зрелая катаракта
снижение зрения. Хрусталик становится серо-белого цвета с перламутровым оттенком. Предметное зрение сохранено. При зрелой катаракте (рис. 11-3) предметное зрение исчезает, определяется лишь светоощущение с правильной проекцией света. При перезрелой катаракте полностью рассасывается ядро хрусталика, остается лишь капсула, больной вновь обретает способность видеть. Однако самостоятельное рассасывание хрусталика бывает исключительно редко, ему предшествуют долгие годы слепоты, наслаиваются тяжелые осложнения (факолитическая глаукома, факолитический иридоциклит).
Лечение возрастных катаракт. В начальной стадии целесообразна консервативная терапия. Используют:
- средства, улучшающие процессы метаболизма в хрусталике: цитохром С + натрия сукцинат + аденозин + никотинамид (офтан катахром), азапентацен (квинакс), витафакол, витайодурол в каплях 2-3 раза в день.
Однако основным методом лечения катаракты остается хирургический - удаление мутного хрусталика (экстракция катаракты). В настоящее время показанием к операции является не ее зрелость, а степень снижения зрения. Существуют 2 основных способа удаления мутного хрусталика: интракапсулярная экстракция (хрусталик удаляют с капсулой) и экстракапсулярная экстракция (удаляют переднюю капсулу, ядро и хрусталиковые массы, а заднюю прозрачную капсулу оставляют). В настоящее время наиболее щадящим и эффективным методом удаления катаракт стала ультразвуковая факоэмульсификация через тоннельный самогерметизирующийся разрез.
Состояние глаза без хрусталика называется афакией. Очки для дали назначают через 3-4 нед после операции (от +9,0 дптр до +12,0 дптр). Возможна контактная коррекция.
В настоящее время коррекция афакии производится в основном искусственным хрусталиком (интраокулярной линзой - ИОЛ), который имплантируют сразу после удаления помутневшего хрусталика во время операции. Состояние глаза с ИОЛ называется артифакией.
Вторичная катаракта развивается после экстракапсулярной экстракции катаракты и приводит к снижению зрения. Лечение хирургическое или лазерное (капсулотомия, капсулэктомия).
ПАТОЛОГИЯ СТЕКЛОВИДНОГО ТЕЛА
Патологические изменения стекловидного тела выражаются в различных помутнениях (деструкция, кровоизлияния). Больные жалуются на появление «летающих мушек» перед глазами, которые плавно двигаются при движении глаз, на остроту зрения они не влияют. При незначительной деструкции стекловидного тела лечение не требуется. Нужно помнить, что «летающие мушки» могут быть и первым сигналом серьезного глазного заболевания. Помутнения стекловидного тела бывают при заболеваниях сетчатки, сосудистой оболочки, при кровоизлияниях, нарушениях обмена, высокой миопии. Изменения стекловидного тела, связанные с нарушением обмена веществ, носят название «золотого» или «серебряного» дождя в зависимости от характера помутнений.
Кровоизлияния в стекловидное тело (гемофтальм) могут быть следствием травмы, общих болезней организма (анемия, гипертоническая болезнь, атеросклероз, болезни почек, сахарный диабет). Стекловидное тело может быть полностью заполнено кровью, в
результате чего зрение падает до светоощущения. Кровь в стекловидном теле может организоваться в соединительнотканные тяжи, которые часто являются причиной вторичной отслойки сетчатки. Лечение помутнений стекловидного тела медикаментозное (вобензим, ферменты) или хирургическое (витреоэктомия).
Вопросы
1. Как классифицируется патология хрусталика?
2. Как проводится лечение врожденных катаракт?
3. Какие стадии развития возрастной катаракты вы знаете?
4. Какие средства применяются для консервативного лечения катаракт?
5. Что такое афакия, артифакия?
Тестовые задания
1. К приобретенным заболеваниям хрусталика относятся:
а) помутнения хрусталика;
б) воспаления хрусталика;
в) опухоли хрусталика;
г) помутнение и воспаление хрусталика.
2. Обычная жалоба при зрелой катаракте на:
а) отсутствие предметного зрения;
б) выделения из глаза;
в) боль в глазу;
г) слезотечение.
3. Наиболее эффективный метод введения препаратов для профилактики прогрессирования катаракты:
а) закапывание в глаз;
б) прием внутрь;
в) внутримышечное введение;
г) физиотерапевтические методы.
4. Медицинское средство, не применяемое для лечения катаракты:
а) цикломед;
б) катахром;
в) таурин;
г) квинакс.
5. Оптимальный вид оптической коррекции афакии:
а) очковая коррекция;
б) контактная коррекция;
в) интраокулярная коррекция;
г) очковая и контактная коррекция.
6. Предпочтительный вид коррекции при односторонней афакии:
а) очковая;
б) контактная;
в) интраокулярная;
г) очковая и контактная.
7. Кровоизлияние в стекловидное тело - это:
а) гифема;
б) гемофтальм;
в) гипопион;
г) панофтальмит.
ГЛАВА 12 НАРУШЕНИЯ ГИДРОСТАТИКИ И ГИДРОДИНАМИКИ ГЛАЗА. ГЛАУКОМА
ГИДРОДИНАМИКА ГЛАЗА И МЕТОДЫ ЕЕ ИССЛЕДОВАНИЯ
Гидродинамика глаза (циркуляция водянистой влаги) играет важную роль в создании оптимальных условий для функционирования органа зрения. Нарушение гидродинамики глаза вызывает повышение или понижение внутриглазного давления, что губительно сказывается на зрительных функциях и может повлечь за собой грубые анатомические изменения глазного яблока.
Внутриглазное давление (ВГД) - давление, оказываемое содержимым глазного яблока на стенки глаза. Величина ВГД зависит от ригидности (упругости) оболочек, объема водянистой влаги и от кровенаполнения внутриглазных сосудов. ВГД (офтальмотонус) имеет максимальную величину в ранние утренние часы, снижается вечером и достигает минимума ночью. Относительное постоянство величины ВГД у здоровых лиц обусловлено правильным взаимоотношением продукции и оттока внутриглазной жидкости.
Внутриглазная жидкость вырабатывается отростками цилиарного тела, поступает в заднюю камеру, через зрачок переливается в переднюю камеру, затем через дренажную систему в углу передней камеры оттекает наружу в эписклеральные сосуды.
Второй путь оттока - увеосклеральный - из угла передней камеры в супрахориоидальное пространство, затем наружу через склеру.
Исследование внутриглазного давления проводится ориентировочным и тонометрическим методами.
При ориентировочном методе внутриглазное давление определяют пальпаторно через закрытые веки. Исследующий указательными пальцами обеих рук прикасается к верхнему веку пациента выше хряща и слегка надавливает на глаз попеременно каждым пальцем. Эти толчки подушечками пальцев дают ощущение упругости глазного яблока, что зависит от плотности глаза - ВГД; чем оно выше, тем глаз плотнее.
Для точного измерения офтальмотонуса пользуются специальными приборами - тонометрами. В ряде стран и в нашей стране используют отечественный тонометр Маклакова, устроенный на принципе сплющивания роговой оболочки. Измерение ВГД называют тонометрией (рис. 12-1). Для этого на глаз накладывают груз - полый металлический цилиндр высотой 4 см и массой 10 г. Основания цилиндра расширены и снабжены площадками диаметром 1 см из молочно-белого фарфора. В наборе есть также ручкадержалка, с помощью которой при измерении ВГД удерживают цилиндр в вертикальном положении, и подушечка для краски, которой окрашивают площадки тонометра перед измерением ВГД.
ВГД измеряют после инстилляционной анестезии роговой оболочки 0,5-1% раствором тетракаина (дикаином) или 0,4% раствором оксибупрокаина (инокаином) либо 2% раствором лидокаина. После наступления поверхностной анестезии раскрывают глазную щель, придерживая верхнее и нижнее веки большим и указательным пальцами левой руки. Если больной сильно сжимает веки, для разведения век целесообразно использовать векорасширитель. Больной должен смотреть прямо вверх, чтобы центр роговицы находился в середине раскрытой глазной щели. Правой рукой за ручку-держалку тонометр (цилиндр) осторожно вертикально опускают на центр роговицы исследуемого глаза на 1 с и снимают. Затем тонометр переворачивают и устанавливают на роговицу второй площадкой. В результате давления тонометра на глаз роговица сплющивается. Предварительно нанесенная на площадки тонометра краска (колларгол с глицерином) остается на роговице в области сплющивания. Соответственно этому на площадках тонометра получается светлое пятно с четкими краями, которое отпечатывают на бумагу, слегка смоченную спиртом. Диаметры кружков сплющивания на бумаге измеряют с точностью до 0,1 мм при помощи специальной прозрачной линейки-измерителя Поляка.
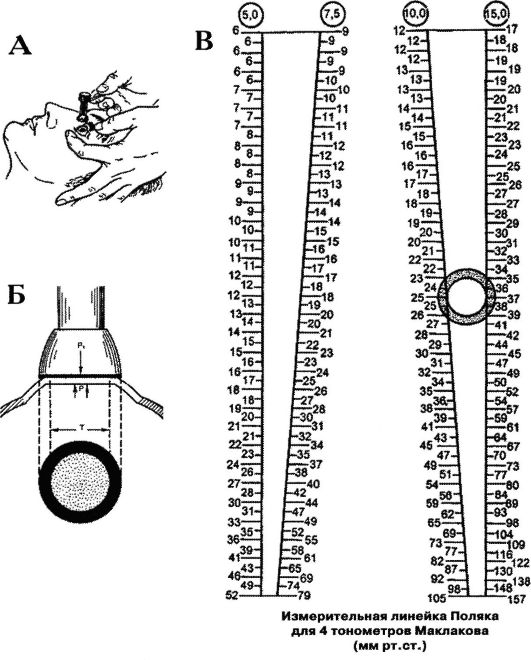 Рис. 12-1. Тонометрия по Маклакову (а), сплющивание роговицы при тонометрии (б), определение внутриглазного давления по отпечатку тонометра (в)
Рис. 12-1. Тонометрия по Маклакову (а), сплющивание роговицы при тонометрии (б), определение внутриглазного давления по отпечатку тонометра (в)
Нормальные границы ВГД, измеренного тонометром Маклакова (массой 10 г), у здоровых людей составляют 16-25 мм рт.ст. ВГД обычно одинаково в обоих глазах, иногда может быть разница в 1-2 мм рт.ст. У детей грудного и раннего возраста ВГД измеряют под наркозом. ВГД подвержено суточным колебаниям в пределах
±4 мм рт.ст., обычно оно выше утром и в 11-12 ч дня, а после 16 ч несколько понижается.
В настоящее время имеются бесконтактные воздушные тонометры, позволяющие определить примерный уровень ВГД без прикосновения к глазу. Исследование проводят с помощью дозированной воздушной струи, направляемой на передний отрезок глаза.
ГЛАУКОМА
Глаукома - это группа заболеваний глаз с постоянным или периодическим повышением ВГД с последующим развитием дефектов поля зрения, атрофией зрительного нерва и снижением центрального зрения. В России насчитывается 1 млн 25 тыс. больных глаукомой. 30% инвалидов по зрению потеряли его от глаукомы. Различают три основных типа глаукомы: врожденную, первичную и вторичную.
ВРОЖДЕННАЯ ГЛАУКОМА
Врожденная глаукома является следствием неправильного развития дренажной системы глаза, инфекционных заболеваний матери в период беременности, облучения беременной при рентгенодиагностике, авитаминозов, эндокринных расстройств, алкоголя. В возникновении врожденной глаукомы играют роль и наследственные факторы.
|
|
Дата добавления: 2014-11-20; Просмотров: 1607; Нарушение авторских прав?; Мы поможем в написании вашей работы!