
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Показання до спленектомії
|
|
|
|
Гіпоспленізм
Гиперспленізм
Термін «гіперспленізм» застосуємо для ряду станів, при яких в селезінку надходить надмірна кількість еритроцитів, гранулоцитів і тромбоцитів із загального кровотоку.
До основних критеріїв, що дозволяє діагностувати гіперспленізм, відносяться:
1) спленомегалія;
2) руйнування в селезінці однієї або більше клітинних ліній периферичної крові;
3) не змінений кістковий мозок на тлі дефіциту клітинного складу в судинному руслі,
4) варіабельна продукція значної кількості клітин - попередників, що призводить до ретикульозу, збільшення числа паличкоядерних нейтрофілів або юних форм тромбоцитів.
Лікування при гіперспленізмі передбачає корекцію основного захворювання або патофізіологічного процесу. Якщо це завдання не розв'язне, показана спленектомія.
Терміни «гіпоспленія» або «аспленія» використовують для позначення дисфункції селезінки. Причини гіпоспленізма:
· спленектомія,
· вроджена відсутність селезінки,
· серповидно-клітинна анеміа у дитини у віці старше 5 років (з явищами аутоспленектоміі, зумовленої повторними інфарктами)
· опроміненням селезінки.
Після спленектомії або при функціональній аспленія у хворих відзначають схильність до бактеріальних інфекцій, часто агресивних, особливо це відноситься до інфекцій, викликаних інкапсульованими мікроорганізмами (пневмококи, нейсерії, кишкова і гемофільна палички). Тяжкість захворювання обумовлена зниженням або відсутністю фільтруючої функції селезінки, спрямованої на елімінацію опсонізованих бактерій, а також зниженням продукції антитіл, необхідних для зв'язування бактерій. Хворих з гіпоспленізмом у віці старше 2 років рекомендується імунізувати пневмококовою вакціною до проведення операції спленектомії. Зміни периферичної крові (тільця Жолли), що представляють собою прояв гіпоспленізму, на тлі нормального або збільшеного розміру селезінки припускають інфільтративне захворювання, наприклад ангіосаркому селезінки.
|
|
|
1. Травма селезінки,
2. Поетапна лапаротомія з спленектомією залишається основною діагностичною процедурою на ранній стадії лімфогранульоматоза (хвороба Ходжкіна)
3. Деяким хворим з ідіопатичною формою спленомегалії проводять спленектомію, однак і в цьому випадку необхідні серйозні обгрунтування.
4. При синдромі Фелти (ревматоїдний артрит і гіперспленізм) і хвороби Гоше спленектомія показана, якщо збільшення селезінки призводить до симптоматичної нейтропенії або інших ускладнень гіперспленізма.
5. Імунна тромбоцітопенічна пурпура, персистуюча на тлі медікаментозної терапії, може змінитися після спленектомії поліпшенням стану хворого. Гемолітична анемія, вроджений сфероцитоз, спадковий елліптоцітоз, імунна гемолітична анемія з тепловими реактогенними IgG-антитілами і недостатність піруваткінази можуть проявити позитивну динаміку після спленектомії.
Іноді важливим для постановки діагнозу є не самі клінічні прояви хвороби, а чутливість захворювання до певного лікування. Необхідність у тривалому використанні антибіотиків для лікування інфекції (до 2-х місяців і більше), а також потреба у їх внутрішньовенному введенні можуть свідчити на користь хвороби імунної системи.
Анамнестичні дані. Для адекватної оцінки імунного статусу необхідно з’ясувати дані щодо перебігу пологів та особливостей постнатального розвитку. Всі виявлені клінічні ознаки на момент огляду необхідно інтерпретувати в світлі зібраних анамнестичних даних. Оскільки методика збору анамнезу в імунології охоплює не всі питання щодо стану здоров’я особи, а лише забезпечує збір імунологічно орієнтованих даних, запропоновано називати такий анамнез імунологічним.
|
|
|
Антенатальний імунологічний анамнез включає питання:
щодо перенесених вірусних і бактеріальних захворювань матері протягом першого триместру вагітності,
щодо застосування протягом вагітності медикаментів (зокрема, препаратів глюкокортикоїдів і статевих гормонів, деяких антибіотиків, сульфаніламідів, антигістамінних і нестероїдних протизапальних засобів), які чинять імуносупресорну дію.
щодо перебування вагітної під впливом несприятливих екологічних факторів, шкідливих чинників виробництва і побуту.
Щодо загострення хронічних захворювань матері під час вагітності,
чи супроводжувалась вагітність значними стресовими навантаженнями.
При збиранні анамнезу життя дитини слід звернути увагу на факт виникнення захворювань з раннього віку, ранню появу рецидивних інфекцій: бронхолегеневих (бронхіти, пневмонії), гнійних отитів, синуїтів, діареї, екземи, фурункульозу, абсцесів, герпетичної висипки, остеомієліту, піурії нез’ясованої етіології, що може свідчити про спадковий або природжений характер ІДЗ. Цінну інформацію можуть надати дані про тяжкість та маніфестність захворювань, тривалий субфебрилітет, схильність до генералізованих процесів та реакцій, неефективність застовування традиційної терапії, що може свідчити про скомпрометованість імунної системи. До уваги слід брати розвиток аутоімунних та неопластичних захворювань, побічні реакції на вакцинацію, алергійні реакції на медикаменти і алергійні захворювання, в основі яких, без сумніву, лежать імунопатологічні процеси. Цінну інформацію про генез наявних імунних розладів можуть надати дані про тривале застосування хворим глюкокортикоїдів, цитостатиків, сульфаніламідів, антигістамінних препаратів, особливо у ранньому дитячому віці.
Генеалогічні дані. За рахунок генеалогічних даних можна з’ясувати спадковий характер наявного ІДЗ або спадкову схильність до розвитку захворювань імунної системи. Схема генеалогічного дерева, яка застосовується в клінічній імунології, відрізняється від класичної, що використовується в генетиці. Імунологічне дерево має скринінговий характер і з’ясовує не характер спадкування певної патології, а факт наявності у родичів пробанда в кількох найближчих поколіннях певних станів і хвороб, в основі розвитку яких провідну роль відіграють імунологічні розлади (рис. 1).
|
|
|
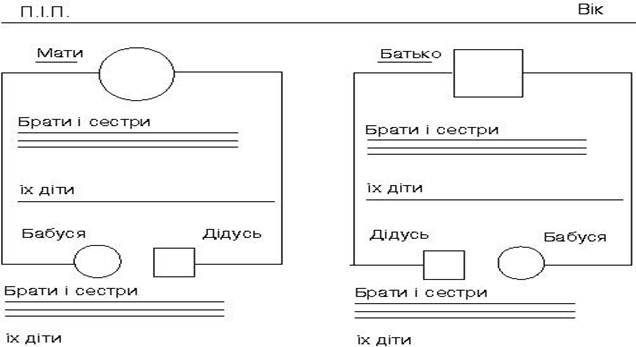
Рис 1. Родовід обстежуваної дитини. Стан здоров’я батьків.
Імунологічний анамнез. Часті інфекційні захворювання у дитинстві, часті випадки ГРВІ останнім часом; факт видалення аденоїдів, мигдаликів, апендикса; наявність хронічного тонзиліту і гаймориту, респіраторних захворювань (бронхіти, пневмонії, бронхоектази), серцево-судинних захворювань (ІХС, артеріальна гіпертензія, міокардит, ревматизм), психічних захворювань, захворювань органів травлення (гастрит, виразка, холецистит, ЖКХ, панкреатит, гепатит); захворювань нирок (пієлонефрит, СКХ, гломерулонефрит), патології системи крові (анемії, геморагічний синдром); ендокринопатій (цукровий діабет, патологія щитовидної залози), туберкульозу, мігрені; наявність онкологічних захворювань, патології статевої сфери, автоімунних хвороб, шкідливих звичок (паління, алкоголізм) та шкідливостей виробництва; випадки мертвонародження або смерті дитини у ранньому віці.
Алергологічний анамнез. Наявність алергічних захворювань: дерматит, екзема, бронхіальна астма, поліноз, кропивниця, набряк Квінке, харчова алергія; побічні реакції на певні ліки, харчові інгредієнти та побутові речовини.
Лабораторні дані. При проведенні загального аналізу крові про наявність ІДЗ може свідчити лейкопенія, лімфоцитопенія (кількість лімфоцитів менше 1,0х109/л) або немотивований лімфоцитоз, нейтропенія, тяжка гемолітична або апластична анемія, тромбоцитопенія, еозинопенія (кількість еозинофілів нижче 0,1х109/л), сповільнена ШОЕ при бактеріальних інфекціях. Із біохімічних аналізів слід звернути увагу на наявність гіпоглобулінемії, особливо за рахунок γ-фракції, до якої, як відомо, належать антитіла (імуноглобуліни). Оскільки активовані імунокомпетентні клітини і фагоцити синтезують цитокіни, що регулюють проліферацію і дозрівання клітин крові у червоному кістковому мозку (ІЛ-1β, ГМ-КСФ, М-КСФ, Г-КСФ та інші), всі хворі з лейкемоїдними реакціями мають бути проконсультовані клінічним імунологом.
|
|
|
|
|
Дата добавления: 2014-12-17; Просмотров: 760; Нарушение авторских прав?; Мы поможем в написании вашей работы!