
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Ситуационные задачи 3 страница
|
|
|
|
Основная анатомическая особенность порока заключается в смещении трехстворчатого клапана в полость ПЖ по направлению к верхушке сердца, обычно до места соединения приточной и трабекулярной его частей. Степень дисплазии, деформация створок, их структур варьируют в широких пределах. Во всех случаях в полость желудочка смещена задняя створка и довольно часто – перегородочная, местом наибольшего смещения является комиссура между ними. Смещенные створки часто резко деформированы, истончены, хорды их укорочены, сосочковые мышцы гипоплазированы. К фиброзному кольцу прикрепляется только малоизмененная передняя створка, являющаяся чаще всего единственной функционирующей створкой трехстворчатого клапана, она значительно увеличена в размерах, нередко является парусообразной, иногда свободный ее край прикрепляется в выводном отделе ПЖ и вызывает стенозирование путей оттока. Патология трехстворчатого клапана сопровождается расширением фиброзного кольца, что приводит к выраженной недостаточности клапана.
Смещенные створки делят полость ПЖ на две функциональные части: большая (верхняя) часть, расположенная над смещенным клапаном, являетяс «атриализованной» частью ПЖ и образует с ПП общую, большую по объему полость. Меньшая (нижняя) часть располагается под смещенным клапаном и вместе с трабекулярным и выходным отделом функционирует собственно как ПЖ.
|
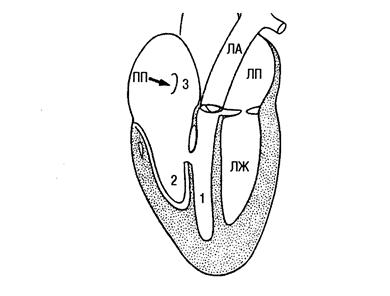
Нарушения гемодинамики. Изменения гемодинамики определяются степенью смещения и дисплазии трехстворчатого клапана, наличием или отсуствием межпредсерднго сообщения. Анатомические изменения приводят к дефициту легочного кровотока, недостаточности трехстворчатого клапана, сбросу крови справо налево через межпредсердное сообщение. Уменьшение легочного кровотока обусловлено тем, что функционирующий ПЖ, расположенный дистальнее смещенного трехстворчатого клапана, имеет небольшую полость и выбрасывает соответственно меньший, чем в норме, ударный объем крови. Кроме того, наблюдается ограничение притока крови в дистальный отдел ПЖ и в период диастолы: во время систолы ПП «атриализованная» камера ПЖ находится в фазе диастолы, из-за чего продвижение крови в дистальную камеру ПЖ задерживается и эффективность систолы предсердия снижается. В результате давление в ПП повышается, что обуславливает его дилатацию и гипертрофию. При выраженных изменениях возникает неспособность ПП к дальнейшему расширению, что создает препятствие оттоку крови из полых вен.
|
|
|
При значительном смещении створок трехстворчатоко клапана и отсутствии или небольшом размере межпредсердного сообщения возникает резкое расширение ПП, которое вместе с «атриализованной» частью ПЖ образует огромную полость, вмещающую до 2-2,5 л крови.
Клиника. Больных беспокоят: одышка, низкая толерантность к физической нагрузке, приступы пароксизмальной тахикардии, приводящие к потере сознания. При осмотре выявляется: цианоз, набухание шейных вен, расширение границ относительной сердечной тупости влево и вправо, «сердечный горб», обусловленный гигантскими размерами ПП и верхней частью ПЖ, симптомы правожелудочковой сердечной недостаточности. При аускультации: тоны сердца ослаблены, у мечевидного отростка справа у грудины выслушивается систолический шум трикуспидальной недостаточности и диастолический шум трикуспидального стеноза той же локализации, раздвоение I тона, II тон ослаблен, расщеплен, наличие III и IV тонов, создающих ритм галопа.
|
|
|
Инструментальная диагностика. На ЭКГ признаки гипертрофии ПП. Нередко наблюдается синдром Вольфа-Паркинсона-Уайта с пороявлениями пароксизмальной желудочковойэкстрасистолии и предсердной тахикардии, трепетание и мерцание предсердий, полная или неполная блокада правой ножки пучка Гиса, увеличение интервала PQ.
На рентгенограмме грудной клетки выявляется повышенная прозрачность легочных полей (за счет обеднения легочного рисунка), увеличение размеров сердца за счет расширения правых отделов.
Правильный диагноз позволяет установить ДЭХОКГ, где выявляют: смещение книзу от фиброзного кольца створок трехстворчатого клапана, запаздывание закрытия трехстворчатоко клапана, деформация эхо-сигнала от створок, объемное увеличение размеров ПП, идентификация «атриализованной» части ПЖ, оценка степени трикуспидальной недостаточности, шунтирующего потока справа налево через дефект межпредсердной перегородки.
При катетеризации полостей сердца определяется повышение давления в ПП, при проведении катетера в выходной отдел ПЖ нередко регистрируется диастолический градиент, который связан со смещением и дисплазией трехстворчатого клапана или обусловлен относительным стенозированием правого атрио вентрикулярного отверстия по сравнению с резко расширенным ПП. Систолическое давление в ПЖ и ЛА обычно нормальное или несколько снижено. Введение контрастного вещества в полость ПЖ выявляет резкое расширение пути притока и снижение пути оттока.
Показания к оперативному лечению: цианоз, признаки сердечной недостаточности, нарушения ритма сердца, рефрактерные к медикаментозной терапии. Радикальная операция состоит в пластической реконструкции трехстворчатого клапана, при невозможности ее выполнения проводят протезирование клапана. При сочетании аномалии Эбштейна с синдромом Вольфа-Паркинсона-Уайта одномоментно выполняют пластику трехстворчатого клапана и деструкцию дополнительных путей проведения импульса.
Медикаментозная терапия направлена на лечение сердечной недостаточности и устранение нарушений ритма сердца.
Прогноз. Заболевание характеризуется прогрессирующим течением. К 20 годам при естественном течении погибает 59%, к 30 – 79%. У неоперированных больных прогностически неблагоприятными факторами и причиной смерти обычно являются кардиомегалия, прогрессирующая сердечная недостаточность и нарушения ритма сердца.
|
|
|
Глава 12. Тетрада Фалло
Тетрада Фалло относится к наиболее распространенным «синим» порокам сердца. Частота его составляет 12-14% всех ВПС. В 1888 году E.-L.A. Fallot впервые описал этот порок как самостоятельную нозологическую форму и дал его анатомическую характеристику.
Основу порока составляет недоразвитие выходного отдела ПЖ и смещение конусной перегородки кпереди и влево, что обуславливает стеноз выходного отдела ПЖ, как правило, с нарушением развития фиброзного кольца легочного ствола, клапанного аппарата и очень часто ствола и ветвей (рис.24). Нередко наблюдается двухстворчатый клапан ЛА.
В комплекс тетрады Фалло входят четыре аномалии:
1) высокий ДМЖП
2) декстрапозиция аорты (одновременное отхождение аорты от ПЖ и ЛЖ)
3) стеноз или атрезия ЛА
4) гипертрофия ПЖ
Характерно развитие коллатерального кровообращения в сосудах малого круга кровообращения, изменение сосудов легких, которые претерпевают значительную перестройку: некоторые сосуды склерозируются, облитерируются, в просвете иногда образуются многоствольные сосуды.
|
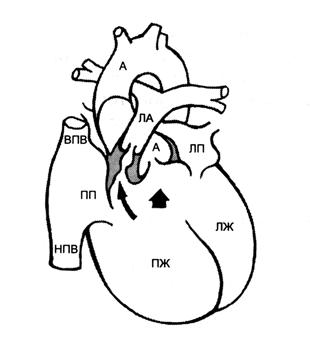
Нарушение гемодинамики определяется выраженностью стеноза ЛА и ДМЖП. Сужение ЛА приводит к перегрузке ПЖ давлением, кроме того, в большом круге кровообращение увеличен МОК, так как кровь в аорту поступает из обоих желудочков. Повышенный возврат крови в ПЖ вызывает одновременно и перегрузку его объемом. Возникает гипертрофия миокарда ПЖ. В случае умеренного стеноза ЛА, когда сопротивление выбросу крови в легкие ниже, чем в аорту, сброс крови через ДМЖП происходит слева направо, и легочный кровоток становится увеличенным, что клинически проявляется так называемой бледной (ацианотичной) формой тетрады Фалло. По мере увеличения выраженности стеноза возникает перекрестный, а затем стабильный сброс крови справо налево (веноартериальный), что клинически обозначается переходом в цианотичную («синию») форму порока.
|
|
|
Клиника. Клинические проявления зависят от степени сужения выходного отдела ПЖ и ЛА и степени гипоксемии. Уже с раннего детства отмечается диффузный цианоз, полицитемия и сгущение крови. Наиболее характерным симптомом являются приступы одышки с появлением цианоза, которые возникают вследствие спазма мышц в выходном отделе ПЖ, в результате чего кровь из него поступает в аорту, при этом увеличивается кислородное голодание и может наступить потеря сознания. Больные не в состоянии переносить физическую нагрузку, так как во время нее увеличивается сброс венозной крови, усиливается гипоксемия, что ведет к усугублению гипоксии тканей. Типичны одышка при небольшом напряжении, резкая слабость после нагрузки, головокружение, тахикардия, усиление цианоза. При осмотре выявляются: «часовые стекла», «барабанные палочки», цианоз слизистых и кожи, снижение АД, уменьшение пульсового давления, перкуторно незначительное расширение правой границы сердца, грубый систолический шум и систолическое дрожание во втором-третьем межреберье слева у грудины, II тон над ЛА ослаблен.
Инструментальная диагностика. На ЭКГ определяются признаки гипертрофии ПП и ПЖ. Может регистрироваться блокада правой ножки пучка Гиса.
На рентгенограмме грудной клетки в переднезадней проекции в большинстве случаев отмечается нерезкое выпячивание нижней части правого контура за счет гипертрофии ПЖ. Аорта чаще смещена вправо, пищевод отклонен влево. Форма сердца напоминает деревянный башмак. Легочные поля повышенной прозрачности, в более поздних стадиях может быть усиление рисунка корней легких за счет развившихся коллатералей.
При ДЭХОКГ выявляют все признаки порока: подаортальный ДМЖП, расширение корня арты, «сидящая верхом аорта», гипертрофия миокарда ПЖ, клапанный и субклапанный стеноз ЛА, увеличение скорости кровотока и его турбулентный характер в ЛА.
При катетеризации полостей обнаруживают значительное повышение давления в ПЖ, равное системному градиенту давления между ПЖ и ЛА. Характерным гемодинамическим признаком порока является одинаковое систолическое давление в ПЖ и аорте. При введении контрастного вещества в полость ПЖ отмечается одновременное его поступление в ЛА и аорту. Определяется также дефект наполнения в инфундибулярной части ПЖ или клапана ЛА, что позволяет определить степень ее стеноза.
Показания к хирургическому лечению: постановка диагноза. Радикальная коррекция порока включает устранение легочного стеноза и закрытие ДМЖП.
Прогноз определяется степенью стеноза выходного отдела ПЖ. При естественном течении 25% умирает в течение первого года жизни, 40% - к 3 годам, 70% - к 10 годам, 95% - к 40 годам.
Глава 13. Аномалии расположения сердца
Аномалии расположения сердца (мальпозиция сердца) – это аномальное положение и локализация сердца в целом или его отдельных частей относительно расположения в грудной клетке и по отношению к внутренним органам. Различают декстрокардию, декстропозицию, левокардию, мезокардию (рис.25).
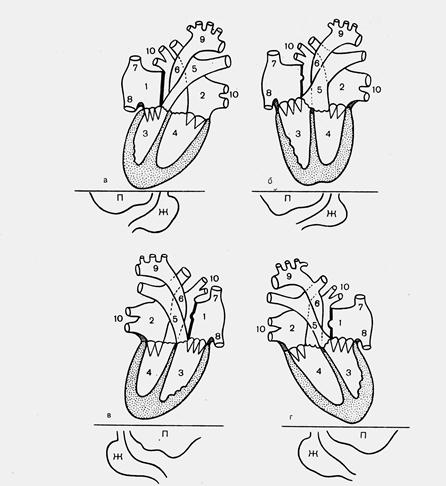
Рис. 25. Анатомические взаимоотношения при различных вариантах аномалий внутригрудного расположения сердца. а – правосформированное праворасположенное сердце; б – правосформированное срединно расположенное сердце; в – левосформированное праворасположенное сердце; г- левосформированное леворасположенное сердце. 1 –ПП; 2- ЛП; 3- ПЖ; 4- ЛЖ; 5- ЛА; 6- аорта; 7- ВПВ; 8- НПВ; 9- дуга аорты; 10- легочные вены; П- печень; Ж- желудок.
Декстрокардия – расположение сердца в правой половине грудной клетки с направлением верхушки вправо. Частота 1,5% среди всех ВПС. Декстрокардия возникает в результате внутренних дефектов развития сердечной петли или в результате смешения из-за наличия других аномалий диафрагмы, легких или грудной клетки. Из сопутствующей кардиальной патологии при декстрокардии наиболее часто встречается транспозиция магистральных сосудов. Кроме того, возможны практически все врожденные аномалии сердца. Сопутствующая экстракардиальная патология: синдром Картагенера – situs inversus, транспозиция магистральных сосудов, бронхоэктазия и хронический синусит. Прогноз связан с сопутствующей аномалией внутрисердечных структур.
Декстропозиция означает смещение сердца вправо под воздействием внесердесных факторов, таких как левосторонняя диафрагмальная грыжа, отсутствие правого легкого.
Левокардия – нормальное расположение сердца с инверсией органов брюшной полости. Возможна левокардия с инверсией камер сердца и без инверсии камер сердца. Левокардии обычно сопутствуют все наиболее сложные ВПС. Из сопутствующей экстракардиальной патологии следует отметить аномалии селезенки, скелетные аномалии, аномалии мочеполовой системы.
Мезокардия характеризуется срединным расположением сердца и направлением верхушки вверх.
Само по себе существование аномального положения сердца не сопровождается расстройствами гемодинамики. Хирургическому лечению подлежат лишь больные с сопутствующими пороками сердца.
Глава 14. Врожденные пороки сердца и сосудов и беременность
Гемодинамические изменения во время беременности могут усугубить нарушения при ВПС и сосудов. Исход зависит от выраженности сердечной недостаточности, природы заболевания и предшествующих хирургических вмешательств. Вне зависимости от причины с высоким риском связано наличие СН III и IV ФК по NYHA, свидетельствующее об отсутствии сердечно-сосудистого резерва.
Легочная гипертензия. Тяжелая легочная гипертензия с наличием септальных дефектов или без них связана с наивысшим риском беременности (материнская смертность 30–50%), преимущественно из-за угрожающего жизни дальнейшего увеличения гипертензии вследствии тромбоза и фибриноидного некроза легочных сосудов. Особенно быстро эти изменения происходят в околородовые и послеродовый периоды. При синдроме Эйзенменгера из-за периферической вазодилатации и перегрузки левого желудочка объемом увеличивается сброс справа налево с нарастанием цианоза и снижением кровотока в ЛА.
Тяжелая обструкция выносящего тракта ЛЖ препятствует увеличению сердечного выброса и может приводить к сердечной недостаточности с низким сердечным выбросом и застоем в легких.
Цианотические пороки сердца. Материнская смертность составляет около 2% при том, что риск осложнений высокий (до 30%) – инфекционный эндокардит, аритмии, сердечная недостаточность. Прогноз для плода тоже очень плохой – риск спонтанного аборта 50%, преждевременных родов 30–50%, возможна гипотрофия плода. При врожденных пороках с высоким риском беременность не рекомендуется. При возникновении ее рекомендуют прервать (что тоже может быть опасным из-за вазодилатации и снижения сократимости миокарда при анестезии). Необходимо уменьшить физическую активность, при появлении симптомов показан постельный режим. При наличии гипоксемии используют оксигенотерапию. Больных следует госпитализировать в конце II триместра и назначить низкомолекулярный гепарин для профилактики тромбоэмболических осложнений, особенно при наличии цианоза. Показано плановое кесарево сечение.
При цианотическом пороке сердца очень важно мониторировать степень насыщения крови кислородом. Оценка уровней гемоглобина и гематокрита не подходит для оценки выраженности гипоксемии из-за гемодилюции, возникающей при беременности. При наличии тяжелой гипоксемии и отказе матери прервать беременность рекомендуют обеспечить оксигенацию крови с помощью внешних приспособлений (после имплантации специального шунта).
При тяжелом аортальном стенозе важно мониторировать АД и ЭКГ, поскольку их изменения могут указывать на появление или усугубление перегрузки ЛЖ. В симптоматических и тяжелых случаях может использоваться баллонная вальвотомия. Наилучший срок ее выполнения – II триместр, когда эмбриогенез уже закончен. При наличии противопоказаний (кальцификация клапана, существенная регургитация в нем) производят замену клапана. Поскольку применение искусственного кровообращения связано с высокой смертностью плода (20%), надо приложить максимальные усилия, чтобы отсрочить вмешательство до того, как плод станет жизнеспособным, и до операции на сердце выполнить кесарево сечение.
Больные низкого риска. При незначительном и умеренном шунтировании крови без ЛГ или при легкой и умеренной клапанной регургитации снижение системного сосудистого сопротивления при беременности может оказаться полезным. Хорошо переносят беременность также больные с легкой и умеренной обструкцией выносящего тракта левого или правого желудочков. То же относится и к большинству больных без искусственных клапанов сердца, оперированных в раннем возрасте. Вместе с тем у них следует оценить наличие остаточного дефекта (2–50% случаев) клинически и с помощью ЭХОКГ. Целесообразно успокоить больных и проводить обследование каждый триместр. В большинстве случаев возможно естественное родоразрешение с использование эпидуральной анестезии, чтобы избежать стресса, связанного с болью, а также уменьшить степень нарастания сердечного выброса в родах.
У больных с ВПС и сосудов во время родов необходимо мониторировать параметры гемодинамики, а также газы крови. Для уменьшения риска для матери и ребенка важен мультидисциплинарный подход с участием кардиологов, кардиохирургов, анестезиологов, акушеров, неонатологов и генетиков.
Обструкция выносящего тракта ПЖ обычно хорошо переносится во время беременности, однако при тяжелом стенозе могут возникнуть правожелудочковая недостаточность, предсердные аритмии, трикуспидальная регургитация. Выраженный стеноз желательно устранить до зачатия; при правожелудочковой недостаточности во время беременности средство выбора – баллонная вальвотомия.
У неоперированных больных с тетрадой Фалло риск осложнений у матери и плода зависит от степени цианоза (высокий при насыщении крови кислородом менее 85%). При родах необходимы тщательное мониторирование АД и газов крови, а также отказ от вазодилататоров. При хорошей хирургической коррекции до беременности ее риск низкий. Во всех случаях необходимо генетическое консультирование для оценки риска аналогичного порока у ребенка.
КоА надо устранить до беременности. У неоперированных больных трудно справиться с артериальной гипертензией. Плод обычно развивается нормально и в отличие от эссенциальной артериальной гипертензии преэклампсия не развивается. Однако чрезмерное снижение АД может вызвать ишемию дистального сегмента, приводящую к аборту или смерти плода. Наиболее опасные осложнения – разрыв аорты или аневризмы артерии виллизиева круга. Поскольку провоцирующим фактором является увеличение сердечного выброса во время беременности, необходимо назначить бета-адреноблокаторы. Очень важно ограничить физическую активность. Хирургическая коррекция показана очень редко, когда систолическая артериальная гипертензия не контролируется или имеется сердечная недостаточность. Баллонная ангиопластика противопоказана из-за риска диссекции или разрыва аорты; можно ли избежать этого риска с помощью стентирования, не известно.
Есть сведения о более 100 случаях беременности после внутрипредсердной коррекции транспозиции крупных артерий. Смертельных исходов не было, у 10% насосная функция сердца ухудшилась во время или вскоре после беременности. При СН I–II ФК по NYHA беременность обычно хорошо переносится; необходимо частое повторное обследование.
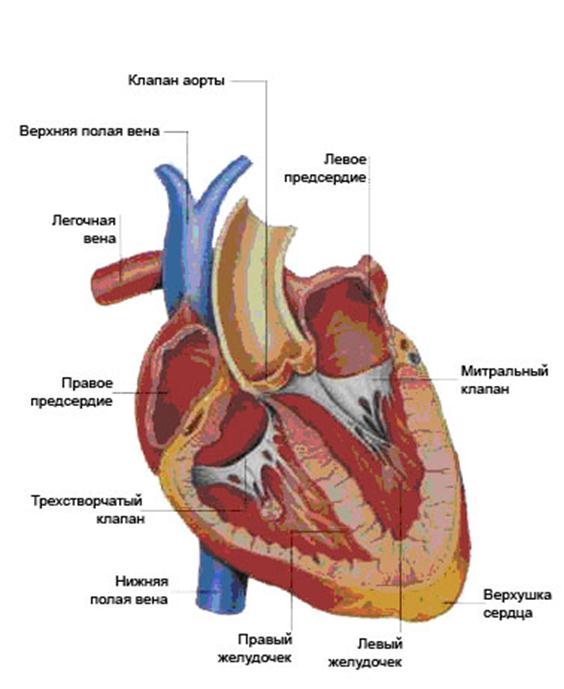
Приложение №1. Анатомия сердца
Приложение №2. Схема кругов кровообращения
Контрольные вопросы
1. Какой смысл вкладывается в понятие «врожденный порок сердца»? (с. 5)
2. Что известно об этиологии ВПС? (с. 7)
3. Какие ВПС наиболее часто встречаются у взрослых? (с. 5)
4. Какие морфологические типы ДМПП встречаются? (с. 12)
5. Чем определяется клиника ДМПП? (с. 14)
6. Какие дополнительные методы исследования используются для подтверждения диагноза ДМПП? (с. 15-17)
7. Каковы показания к оперативному лечению при ДМПП? (с. 17)
8. Какие дополнительные методы исследования применяются для подтверждения диагноза ОАП? (с. 29-30)
9. Каковы показания и противопоказания к оперативному лечению при ОАП? (с. 30)
10. Какова клиническая картина КоА? (с. 33)
11. Какие дополнительные методы исследования используются для подтверждения диагноза КоА? (с. 34-35)
12. Какие гемодинамические нарушения происходят при клапанном стенозе ЛА? (с. 36-37)
13. Какие методы диагностики применяются для подтверждения диагноза ИСЛА? (с. 38-39)
14. Какие показания к оперативному лечению существуют при ПМК? (с. 51)
15. В чем заключается анатомическая особенность аномалии Эбштейна? (с. 52)
16. Какие аномалии входят в комплекс тетрады Фалло? (с. 56)
17. Какие виды аномалий расположения сердца вы знаете? (с. 60)
18. Что включает в себя понятие «декстрокардия»? (с. 60)
Тестовые задания
1. Наиболее частой причиной рождения ребенка с ВПС является:
А) хромосомные нарушения
Б) мутации гена
В) воздействие ионизирующей радиации на организм матери
Г) мультифакториальное наследование
Д) правильно А) и Б)
2. Какой признак характерен для хронической гипоксемии у больных ВПС:
А) полиглобулия
Б) анемия
В) снижение ОЦК
Г) уменьшение фибринолитической активности крови
3. Укажите ВПС, относящийся к ВПС бледного типа с артериовенозным шунтом:
А) открытый артериальный проток
Б) атрезия трехстворчатого клапана
В) коарктация аорты
Г) изолированный стеноз легочной артерии
4. Выберите правильное утверждение относительно ДМЖП:
А) чем громче шум, тем больше размер дефекта
Б) чем громче шум, тем меньше размер дефекта
В) между громкостью шума и величиной дефекта нет связи
Г) чем слабее шум, тем меньше размер дефекта
5. Наиболее информативным неинвазивным методом диагностики небольшого ДМЖП считают:
А) аускультацию
Б) двухмерную ЭХОКГ
В) левую ветрикулографию
Г) рентгенологическое исследование
6. Показаниями к оперативному лечению при стенозе устья аорты является все перечисленное, кроме:
А) среднего градиента давления более 50 мм рт ст
Б) площади аортального отверстия менее 0,75 см2
В) грубого систолического шума
7. Вторичный центральный ДМПП располагается в:
А) в области овальной ямки
Б) в области венозного синуса
В) в нижней части межпредсердной перегородки
8. Наиболее характерный аускультативный признак ДМПП незначительных размеров:
А) систолический шум во II м/р слева
Б) акцент II тона во II м/р слева
В) акцент II тона во II м/р справа
Г) характерный признак отсутствует
9. У больного во втором межреберье слева от грудины выслушивается непрерывный систолодиастолический шум. Ваш диагноз?
А) стеноз легочной артерии
Б) ДМПП
В) открытый артериальный проток
Г) коарктация аорты
Д) ДМЖП
10. Какой из инструментальных методов исследования безусловно подтверждает открытый артериальный проток?
А) рентгенография
Б) ЭКГ
В) ДЭХОКГ
Г) аортография
11. У больного с ВПС выслушивается систолический шум во втором межреберье слева от грудины. Это изолированный стеноз легочной артерии, если:
А) акцентирован второй тон над легочной артерией
Б) ослаблен второй тон над легочной артерией
12. Показанием к оперативному лечению при коарктации аорты является:
А) градиент давления на верхних и нижних конечностях 20 мм. рт. ст.
Б) градиент давления на верхних и нижних конечностях 50 мм. рт. ст.
В) артериальная гипертензия
13. В повышении артериального давления при коарктации аорты участвуют следующие механизмы:
А) снижение сердечного выброса
Б) увеличение активности ренина
В) повышение венозного давления
Г) увеличение продукции катехоламинов
14. У 20-летнего мужчины с детства выслушивали систолический шум на основании сердца. АД=150/100 мм рт.ст. На рентгенограмме груной клетки: увеличениелевого желудочка, неровные, зазубренные нижние края 57 ребер с обеих сторон. Диагноз?
А) аортальный стеноз
Б) открытый артериальный проток
В) коарктация аорты
Г) аномалия Эбштейна
15. При каком заболевании может выслушиваться среднесистолический щелчок?
А) митральный стеноз
Б) аортальный стеноз
В) пролапс митрального клапана
Г) трикуспидальный стеноз
16. Для какого из следующих пороков характерен систолический шум по левому краю грудины с эпицентром в 3-4-м межреберье слева?
А) ДМПП
Б) ДМЖП
В) открытый артериальный проток
Г) стеноз легочной артерии
17. Систолический шум во втором межреберье слева у грудины при ДМПП обусловен:
А) сбросом крови справа налево
Б) относительным стенозом устья легочной артерии
В) недостаточностью клапана легочной артерии
Ответы к тестам:
| 1-г | 6-в | 11-б | 16-б |
| 2-а | 7-а | 12-б | 17-б |
| 3-а | 8-а | 13-а | |
| 4-б | 9-в | 14-в | |
| 5-б | 10-г | 15-в |
Задача № 1
Больной В., 20 лет. Жалобы на быструю утомляемость, одышку при обычной ходьбе. Данные жалобы беспокоят в течение последних 5 лет. В детстве отмечает частые ОРЗ.
Объективно: состояние относительно удовлетворительное. Пульс –92 уд. в мин., ритмичный. АД – 120/70 мм.рт.ст. Дыхание везикулярное, хрипов нет. Печень по краю реберной дуги.
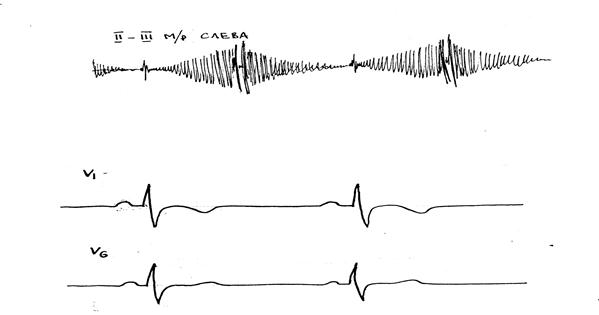
1. Выделите основные синдромы, определите ведущий.
2. Сформулируйте клинический диагноз согласно существующей классификации.
3. Составьте план обследования.
4. Тактика ведения.
Решение задачи:
Синдромы: 1) нарушения внутрисердечной гемодинамики – ведущий; 2) поражение миокарда; 3) легочной гипертензии; 4) сердечной недостаточности
Диагноз: Врожденный порок сердца: Открытый артериальный проток. Легочная гипертензия. ХСН III, НК IIa.
План обследования: рентгенография грудной клетки, ДЭХОКГ, консультация кардиохирурга, ангиография.
Больному показано оперативное лечение.
Задача №2
Больной Н., 25 лет. Жалобы на одышку при быстрой ходьбе. Одышка беспокоит в течение 7-10 лет. Ранее ничем не болел.
Объективно: состояние удовлетворительное. Кожные покровы бледные. Пульс –84 в мин., ритмичный. АД 120/80 мм. рт. ст. Во II м/р слева определяется систолическое дрожание. Дыхание везикулярное, хрипов нет. Печень не увеличена.
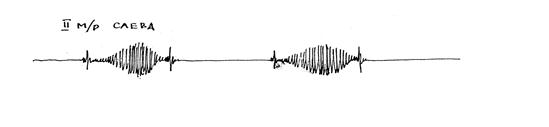
Общий анализ крови: Эр.-5,2х1012л; Нв-124гл; Ле-5,6х109л; СОЭ-4 мм/час.
1. Выделите основные синдромы, определите ведущий.
2. Сформулируйте клинический диагноз согласно существующей классификации.
3. Составьте план обследования.
4. Тактика ведения.
Решение задачи:
Синдромы: 1) синдром поражения эндокарда – ведущий; 2) поражение миокарда; 3) сердечной недостаточности
Диагноз: Врожденный порок сердца: Изолированный стеноз легочной артерии. ХСН II, НК I.
План обследования: рентгенография грудной клетки, ДЭХОКГ, консультация кардиохирурга.
При градиенте давления более 50 мм. рт. ст. больному показано оперативное лечение.
Задача №3
Больной К., 22 года. Жалобы на одышку и сердцебиение при быстрой ходьбе, быструю утомляемость. В детстве частые ОРЗ, дважды болел пневмонией.
Объективно: состояние удовлетворительное, умеренная бледность кожных покровов. Пульс –84 уд. в мин., ритмичный. АД –110/80мм.рт.ст. Дыхание везикулярное, хрипов нет. Печень не увеличена.
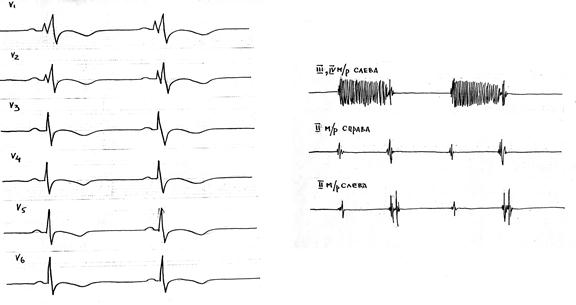
Рентгенограмма грудной клетки: усиление легочного артериального рисунка, выбухание второй дуги по левому контуру, «пульсация» корней легких.
1. Выделите основные синдромы, определите ведущий.
2. Сформулируйте клинический диагноз согласно существующей классификации.
3. Составьте план обследования.
4. Тактика ведения.
Решение задачи:
Синдромы: 1) синдром нарушения внутрисердечной гемодинамики – ведущий; 2) поражение миокарда; 3) легочной гипертензии; 4) сердечной недостаточности; 5) нарушение проводимости
Диагноз: Врожденный порок сердца: Дефект межжелудочковой перегородки. Легочная гипертензия. Блокада правой ножки пучка Гисса. ХСН II, НК I.
|
|
|
|
|
Дата добавления: 2014-12-27; Просмотров: 3909; Нарушение авторских прав?; Мы поможем в написании вашей работы!