
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
В основе управления качеством лежит управление процессом производства медицинских услуг
Как показали проведенные нами наблюдения за региональными системами здравоохранения в 2000-2012 гг., плохо организованное управление производственным конвейером здравоохранения того или иного региона проявляется во многих симптомах неблагополучия, в частности в неадекватном использовании персонала, в низкой его продуктивности, несбалансированности структуры персонала с потребной структурой производства медицинских услуг. Все это чревато экономическими потерями, снижением эффективности капиталовложений в ЛПУ, которые и без того достаточно ограничены. Управление ЛПУ становится наиболее эффективным, если определяющим принципом является экономическая эффективность принимаемых решений.
Между тем, основным механизмом реализации программ охраны здоровья населения является взаимодействие «врач – пациент», а всё остальное (органы управления, учреждения, оснащение и т.д.). является лишь надстройкой, обеспечивающей это взаимодействие. По мнению известного отечественного организатора здравоохранения, проф. Ю.М. Комарова, в общей врачебной практике не менее 75-80% объемов работ и затрат времени должно отводиться на всю профилактическую и координирующую деятельность, для чего ОВП должна поддерживать постоянные контакты с местными органами власти, социальной службой, санэпидслужбой, аптечной сетью, центрами медицинской профилактики и другими ЛПУ.
В различных странах существует различные модели организации медицинской помощи первичного уровня (рис. 8.1.). В Алма-Атинской декларации 1978 г. было записано, что первичная медико-санитарная помощь – это зона первого контакта отдельных лиц и семьи с системой охраны здоровья. Она максимально приближает ПМСП к месту жительства и работы людей и нацелена на решение медико-санитарных проблем, а также обеспечивает производство медицинских услуг стандартного уровня качества с максимальной доступностью. Тем не менее, в современном здравоохранении существуют ЛПУ, которые оказывают преимущественно специализированную, т.е. медицинскую помощь следующего, второго уровня и преимущественно медицинскую помощь с применением высоких технологий, т.е. третьего уровня. Таким образом, трехуровневая модель медицинского обслуживания реализуется во многих странах мира.
Рис. 8.1. Система медицинского обслуживания на первичном уровне населения в Великобритании, США и России
Деятельность ЛПУ на каждом уровне стандартизована, и объединяет их один весьма немаловажный фактор, заключающийся в том, что при производстве медицинских услуг решающую роль имеет медицинский персонал. Следовательно, при производстве медицинских услуг существуют определенные ограничения в применении конвейерного производства, робототехники, варианты калибровки технологического конвейера по времени и качеству результатов и т.п. Эти ограничения препятствуют применению индустриальных подходов к управлению производством медицинских услуг.
Страны бывшего СССР, в том числе и Россия, унаследовали такую систему здравоохранения, в которой доминировали больницы. Последние группировались по административному принципу, по характеру специализации, по уровню предоставляемой помощи и по роду занятий и социальному положению обслуживаемых больных. Из-за повышенного внимания к больницам остальные компоненты системы здравоохранения продолжают финансироваться недостаточно. Вся система медицинской помощи населению работает так, чтобы койки не простаивали.
Сложность систем по производству медицинских услуг (ЛПУ) обусловлена тем, что внутри производственного конвейера пациенты движутся между различными уровнями и типами лечения. Соответственно в настоящее время при формировании системы управления качеством значительное внимание уделяется связующим звеньям (интерфейсам), которые указывают на то, как и где различные уровни лечения пересекаются, и в каких точках происходит переход пациентов от одного типа лечения к другому. В контексте управления системами ЛПУ это внимание сосредоточено на точках перехода от первичной медицинской помощи к вторичной медицинской помощи и от госпитального лечения к лечению после выписки из больницы. ЛПУ выполняют разнообразные функции; поэтому в них есть множество различных связующих звеньев.
Например, больница является местом концентрации врачей и медицинских сестер – узких специалистов и специального оборудования; ЛПУ может служить своего рода организационным узлом для поставщиков медицинских услуг, базирующихся вне стен ЛПУ; больница служит также местом обучения и подготовки врачей и медицинских сестер.
Связующие звенья между различными поставщиками медицинских услуг. Понятие связующего звена (интерфейса) имеет два аспекта. Во-первых, любое связующее звено - это своего рода граница между различными поставщиками медицинских услуг, т.е. между двумя различными этапами производственной системы оказания медицинской помощи. Благодаря наличию таких границ ЛПУ получает возможность фильтрации пациентов и снижения уровня неподходящего спроса (или спроса, который по тем или иным причинам не может быть удовлетворен). Наличие связующих звеньев позволяет запустить в действие механизмы фильтрации пациентов, не требующих срочного лечения.
Интерфейс системы производства медицинских услуг характеризуются тем, что он служит средоточием разнообразных взаимодействий, потоков и механизмов, с помощью которых больные могут двигаться от одного уровня лечения к другому. В центре этого понятия - поток информации, от которого зависит плавность и правомерность сдвигов между различными уровнями лечения. Прогресс информационных технологий упрощает передачу информации меду ними. Культура протоколирования медицинских процедур способствует более тесному взаимодействию между врачами и формализации требований к потокам информации на различных этапах лечения.
Перед отраслью здравоохранения в последние десятилетия стоит проблема ликвидации дисбаланса между организацией лечения пациента в условиях круглосуточного стационара и в условиях ПМСП. Анализ взаимоотношений между ПМСП и госпитальными клиниками при организации производства медицинских услуг показывает трем основные направления деятельности:
- совершенствование координации лечения между врачами амбулаторных и стационарных ЛПУ;
- сближение организационных границ между различными уровнями лечения;
- организация производства медицинских услуг с целью перемещения из круглосуточного стационара в условия поликлиники или врача ПМСП.
Такой подход формирует ключевые связующие звенья (интерфейсы) между больными амбулаторных ЛПУ и круглосуточных стационаров (рис. 8.2.).

Рис. 8.2. Связующие звенья между потоками пациентов амбулаторного и стационарного этапов оказания медицинской помощи.
Амбулаторное лечение (включая хирургию в амбулаторных условиях, эндоскопию и др.) занимает ведущее место в структуре деятельности большинства ЛПУ. Как уже было отмечено, несмотря на огромную значимость амбулаторных услуг, организационные и функциональные аспекты амбулаторного лечения исследованы недостаточно. Рост объема амбулаторных услуг в России за последние годы был медленным, но неуклонным.
Регулирование взаимоотношений ВОП и врачей узких специальностей. Следует отметить, что в мировой практике системы, предоставляющие больному возможность непосредственного обращения к узкому специалисту (Франции, Германии, Швеции и США), обнаруживают тенденцию к более высоким издержкам, чем те системы, в которых между больным и врачом специалистом существует связующее звено в лице врача общей практики (Дании, Финляндии, Нидерландах и Великобритании).
При этом внедрение объединений врачей общей практики в Великобритании привело только к замедлению количественного роста направлений (по сравнению с направлениями от врачей, не состоящих в объединениях), но не к фактическому сокращению числа направлений (Surender et al. 1995). Так или иначе, системы, предусматривающие выдачу направлений, чреваты пробелами в обслуживании больных и задержками в лечении. «Благодаря системе направлений создается ситуация, при которой основную часть медицинской помощи оказывают врачи общей практики, а при наличии необходимости в специализированной помощи больные направляются к самым подходящим специалистам. Вместе с тем система направлений носит ограничительный характер. Она была внедрена первоначально ради того чтобы защитить интересы врачей; такая система предоставляет врачам общей практики монополию над первичной медицинской помощью и ограничивает свободу выбора больных» (Coulter, 1998).
В странах Восточной Европы и в системах, где первичная помощь развита слабо или имеет низкий статус по сравнению со специализированными клиническими или больничными услугами, связующие звенья поставки больничных услуг контролируется в меньшей степени. Это создает заметные трудности в связи с хроническими случаями, которые, при наличии квалифицированного персонала и диагностической поддержки, могут лечиться в условиях первичной помощи (таковы сердечная недостаточность, гипертония, диабет, ишемическая болезнь сердца, бронхиальная астма и ХОБЛ).
Врач, выдающий направления, врач-специалист и больной часто совершенно по разному понимают смысл направлений, что чревато различными недоразумениями. Больной может ждать от лечения чего-то совершенно иного, чем врач общей практики выдавший направление, и врач-специалист. В этом контексте полезную роль могут сыграть финансовые стимулы и протоколы; они не только проясняют природу и смысл направлений, но и снижают вероятность дублирования диагностических тестов. Многие ЛПУ все еще не отказались от достаточно бесполезной практики вызова больных для повторных консультаций. Общение между амбулаторным врачом-специалистом и врачом общей практики, выдающим направления, все еще чревато различного рода осложнениями и взаимным раздражением.
Вероятно, самым удивительным свойством «интерфейса» между специализированным амбулаторным лечением и первичной помощью в Великобритании является очень высокий уровень различий в количестве направлений; для одних и тех же групп населения число направлений может различаться не менее чем в 4 раза (Coulter, 1998).
Это можно объяснить действием ряда факторов, среди которых — стремление врачей общей практики передать часть своей работы больницам, неодинаковый уровень компетентности и диагностической проницательности, социально-демографические особенности тех или иных групп населения, недостаточно продуманное управление процессами и неспособность правильно использовать клинические протоколы. Принято считать, будто врачи общей практики, выдающие большее число направлений врачам вторичного уровня, не всегда соблюдают разумную меру, однако сравнительные исследования не подтверждают это предубеждение; поэтому более активное использование клинических протоколов может не повлиять на число выдаваемых направлений.
В последние годы системы по производству медицинских услуг претерпевают изменения, которые концентрируются на нескольких направлениях.
- Снижение уровня необоснованной госпитализации пациентов за счет формирования альтернативных организационных технологий в виде стационаров на дому, дневных стационаров, диагностических стационаров одного дня и амбулаторных хирургических центров.
- Снижение общих сроков стационарного лечения за счет внедрения современных медицинских и организационных технологий, клинических протоколов.
- Повышение эффективности функционирования ЛПУ за счет внедрения системы управления качеством, которая позволяет снизить уровень отклонений от стандартных технологий.
Повышения роли внедрения современных технологий производства медицинских услуг. Клиническая роль ЛПУ сводится к скринингу, диагностике, лечению, наблюдению за хроническими больными и паллиативным мерам (временному облегчению страданий). Появляются новые технологии скрининга для широкого круга генетических заболеваний, для ряда показателей опухолей и для других болезней. Многие скрининговые тесты осуществляются при исследовании различных биологических сред. Многие ЛПУ ныне располагают разнообразными технологиями скрининга, такими, как маммография и выявление патологии сосудов с помощью ультразвукового исследования.
Предугадать перспективы влияния современных технологий «Hi tech» на конечную деятельность ЛПУ трудно. В настоящее время щадящие хирургические оперативные вмешательства вытесняют отдельные формы рутинных хирургических операций, а некоторые достаточно сложные в прошлом процедуры, такие, как эндоскопическая диагностика и хирургия, могут быть осуществлены в амбулаторных условиях. Для лечения рака и сосудистых заболеваний могут использоваться новые, специфичные для определенных тканей формы генной терапии и новые лекарства, действующие на определенные клеточные рецепторы; в итоге отпадает необходимость хирургического вмешательства в условиях круглосуточного стационара. Развиваются новые формы терапии клеток и тканей, предполагающие замену хирургического лечения поврежденной ткани имплантацией искусственно выращенных клеток и тканей.
Эти технологические новшества указывают на возможное снижение роли стационарного лечения. Однако с другой стороны, развитие высоких технологий сочетается с использованием дорогостоящего оборудования, что требует пребывание пациента в круглосуточном стационаре. Так, быстро развивающаяся интервенционная рентгеноскопия с ее высокотехнологичным оборудованием для получения изображений способствует развитию щадящих методов, которые могут служить заменой хирургии, однако значительная часть пациентов, скорее всего, будет концентрироваться в стационарах. Таким образом, по мере развития новых технологий роль стационарных ЛПУ в системе производства медицинских услуг не столько снижается, сколько меняется.
Благодаря прогрессу информационных технологий, в частности телемедицины, стало проще наблюдать за хроническими больными на базе поликлиник. До недавнего времени больные с хроническими расстройствами (например, с диабетом) или больные, чье лечение связано с приемом токсичных медикаментов (например, больные с аутоиммунными нарушениями), проходили лечение преимущественно в круглосуточных стационарах. Однако быстрая компьютеризированная передача результатов непосредственно поликлиникам позволяет сделать так, чтобы наблюдение осуществляли врачи общей практики, работающие строго на основе протоколов и, по необходимости, имеющие доступ к консультациям врачей узкого профиля из круглосуточных стационаров или из консультативных поликлиник.
Наконец, что касается паллиативных мер, то новые методы обучения среднего и вспомогательного медицинского персонала, новые системы введения лекарств, новые формы организации услуг и новые информационные технологии позволяют создать ряд специализированных служб по облегчению страданий неизлечимо больных. Хотя благодаря подобным службам уход за неизлечимо больными выводится за пределы стационаров, на интенсивность их использования серьезно влияют культурные факторы, к числу которых относится рост технической оснащенности учреждений ПМСП. Подобный подход имеет определенные положительные стороны.
Управление взаимоотношениями потребителей и производителей. С точки зрения доступа к информации больной и врач находятся в неравном положении, а их общение нередко отягощается невысказанными подтекстами. Таким сложным процессом, как общение больного с врачом, невозможно во всех деталях управлять со стороны. Как показывает отечественный опыт организации производства медицинских услуг, любая попытка мелочного контроля в виде различных вариантов административного управления, системы непрерывных экспертиз и т.п., приводит к снижению мотиваций к высококачественной работе. Мелочная опека отрицательно влияет на профессиональный уровень медицинского персонала и, в конечном счете, приводит к ухудшению результатов лечения.
С точки зрения формирования взаимовыгодных отношений потребителей и производителей медицинских услуг весьма важным фактом является определения концепции управления качеством и положения клиента/потребителя/пациента в здравоохранении, сопоставив их с другими областями деятельности. Для того, чтобы сделать возможным такое сравнение здравоохранения с другими областями деятельности, следует использовать общую терминологию по управлению качеством, разработанную ISO – Международной организацией по стандартизации (The International Standard Organization). В стандарте ISO 8402 содержится общая терминология по управлению качеством, которая не характерна для каких-либо других методов контроля качества или систем управления.
В центре управления качеством находится пациент, который надеется получить услуги хорошего качества. В ISO 8402 приводится следующее определение качества: «Совокупность признаков какого-либо объекта (продукции или услуги), которая влияет на его (ее) способность удовлетворять установленные или предполагаемые потребности». В ISO 8402 дается весьма интересное определение клиента, рассматриваемого с точки зрения системы здравоохранения: «Получатель продукта, предоставленного поставщиком»
В европейских стандартах применяется своеобразный подход к трактовке концепции «пациент-клиент» (эта концепция содействует непрерывности медицинских услуг), при этом подходе пациент рассматривается в качестве субъекта медицинских услуг: «Лицо или определенная группа лиц, получившая, получающая или собирающаяся получить медицинскую помощь»
Во многих европейских странах в рамках здравоохранения используется концепция «пациент», а не «клиент». Концепция «клиент» считается слишком рыночной и ее не следует использовать вместо концепции «пациент» или параллельно с ней. В науке о качестве и общей системе управления качеством используется концепция «клиент». Нет необходимости, по крайней мере на общем уровне, связывать эти концепции друг с другом. Представляется важным различать типы клиентов системы здравоохранения. Это поможет понять своеобразие механизмов, которые ориентируют систему здравоохранения на удовлетворение потребностей клиента. Клиенты могут быть разделены на внешних и внутренних.
Внешние клиенты. Работа высокого качества предполагает должное удовлетворение потребностей клиента. В секторе здравоохранения существуют много групп клиентов. Самым важным клиентом является пациент, но клиентами являются и покупатели медицинских услуг. Другими клиентами являются семья пациента и страховые компании. Предварительным условием оказания высококачественной медицинской помощи является определение потребностей различных клиентов и их удовлетворение. У пациента существуют различные потребности. Удовлетворение потребностей пациента (функциональное качество) охватывает только часть его потребностей в секторе здравоохранения. Кроме того, пациенты рассчитывают получить высококачественное медицинское обслуживание, которое улучшит их состояние здоровья (техническое качество), хотя они не в состоянии самостоятельно определить показатели уровня качества, полученного ими медицинского обслуживания.
Две трети всех ресурсов, направляемых на социальную помощь и здравоохранение, расходуются на предоставление услуг. На простые и разовые услуги приходится восемьдесят процентов ежегодных потребностей людей, на что уходит двадцать процентов наличных ресурсов. Двадцать процентов людей нуждаются в услугах, которые требуют наличие опыта в нескольких областях, в частности это социальная защита и здравоохранение. На эти потребности уходит восемьдесят процентов всех наличных ресурсов, что требует высокого уровня координации между различными службами обеспечения населения медико-социальной помощью.
Внутренние клиенты. В рамках организаций, занимающихся социальным обеспечением и здравоохранением, важно определить различных внутренних клиентов и соответствующие услуги, такие как диагностика и услуги вспомогательных служб, которые требуются для реализации процесса предоставления услуг. Крупные организации часто состоят из независимых подразделений, которые предоставляют услуги друг другу. Эти центры покупают услуги, после того как они проведут соответствующие переговоры и придут к соглашению относительно их цены и качества.
Субподрядчики. Покупатели услуг здравоохранения и различные органы власти все в большей степени приобретают услуги у частных поставщиков. Многие вспомогательные службы были переведены на работу с частными поставщиками, но и услуги здравоохранения Европы все чаще приобретаются в частном секторе. Что же относительно России, то в последней редакции закона об ОМС и в других нормативно-правовых актах введен регламент участия негосударственных ЛПУ в производстве медицинских услуг в рамках исполнения государственного (муниципального) заказа. Поставщики услуг должны обеспечить их высокое качество и управление качеством в отношении этих услуг. Все чаще поставщики должны доказывать высокое качество своей работы на основе внешнего обеспечения качества.
Таким образом, в обеспечении высокого уровня функционирования производственного конвейера в здравоохранении важную роль играет оптимальное регулирование взаимоотношений между клиентами/пациентами, производителями и субподрядчиками. В этой сложной схеме взаимоотношений большое значение имеют требования и уровень удовлетворенности потребителей медицинских услуг и других заинтересованных сторон, которые являются основой системы всеобщего управления качеством. Вполне естественно, что именно в здравоохранении следует использовать определенный набор механизмов управления в виде: лидерства и заинтересованности руководства ЛПУ, управления всеми группами ресурсов, обеспечения высокого уровня точности измерения и анализа улучшений, а также прогрессирования системы улучшения менеджмента качества (рис. 8.3.)
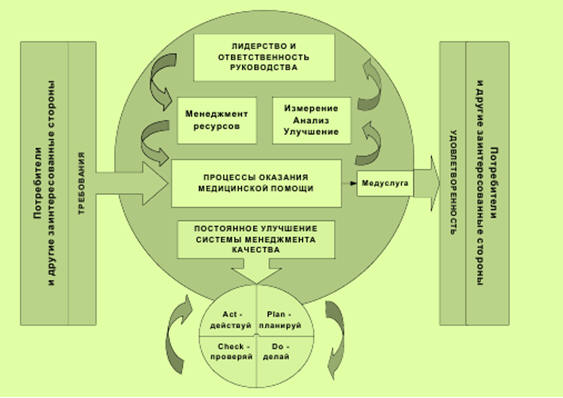
Рис. 8.3. Механизмы удовлетворения потребителей/пациентов качеством медицинских услуг
Роль среднего медицинского персонала в управлении качеством. Конечной целью реформы здравоохраненияРоссии на ближайшее десятилетие является улучшение уровня доступности, качества и безопасности медицинской помощи. При сегодняшней ограниченности всех категорий ресурсной базы отрасли на первый план должны выходить методы наиболее рационального использования имеющихся средств. В первую очередь требуется пересмотр структуры оказания медицинской помощи. Как ни парадоксально это звучит, но в отечественном здравоохранении уже многие годы наблюдается избыток штатных врачебных должностей, а не избыток физических лиц, и чрезмерное число коек в стационарных ЛПУ. Отсюда – высокая затратность и неэффективность системы производства медицинских услуг на фоне рассуждений «специалистов» по поводу недостаточного уровня финансирования отрасли.
Необходимые права по модернизации системы здравоохранения делегированы действующим законодательством РФ каждому губернатору и мэру городского округа или муниципального района, но большинство из них пассивно ждет инициирования механизма повышения связи уровня оплаты труда медицинских работников с количественными и качественными характеристиками результатов от федерального центра. Непринятие соответствующих решений в субъектах РФ и муниципальных образованиях формирует новые блоки проблем в обеспечении качественной и доступной медицинской помощи населению.
Следует отметить, что пути оптимизации профессионально-квалификационной структуры персонала ЛПУ направлены в большей мере на расширение роли среднего медицинского персонала − медицинских сестер и фельдшеров. И действительно роль последних во всех развитых странах в последние годы существенно возросла. Фактически в большинстве экономически развитых стран они ведут первичный прием пациентов в амбулаторных условиях, осуществляют массовую и индивидуальную профилактическую работу на дому, проводят вакцинацию, выполняют вызовына дом и т.п. Только в случае необходимости эти специалисты приглашают врача к пациенту, ведут группы (школы) здоровых пациентов и группы пациентов, страдающих диабетом, артериальной гипертензией, остеохондрозом, бронхиальной астмой, различными зависимостями и т.п. Специализированные школы готовят пациентов жить с наличием хронической болезни, организуют работу по восстановлению здоровья и трудоспособности.
Очень многое в профилактической и лечебной помощи в современном мире зависит от среднего медицинского персонала. Данные прогресса в расширении и замещении функций медсестер в Германии, Греции, Ирландии, Нидерландах, Словакии, Соединенном Королевстве и Швеции обобщаются ниже.
- Соединенное Королевство является единственной страной, сообщающей о том, что оно в настоящее время существенно повысило роль медсестер в практике оказания медицинской помощи, в частности, предоставив им полномочия назначать лекарственные средства.
- Греция, Ирландия, Нидерланды и Словакия сообщают о том, что в настоящее время в этих странах проводятся соответствующие пилотные проекты или рассматривается вопрос об их проведении.
- Германия планирует уделять больше внимания вопросам междисциплинарного сотрудничества.
- В Швеции ведется работа по повышению компетентности медсестер в таких областях, как анастезиология и оказание помощи больным диабетом и астмой.
Следует отметить, что в различных странах мира оптимальная профессионально-квалификационная структура определяется по-разному, и в зависимости от конкретных условий соответствующие инициативы реализовывались различными путями. Иногда инициативы по оптимизации профессионально-квалификационной структуры основывались на потребности или желании изменить профессиональные роли традиционных медицинских профессий или внедрить новые профессиональные роли.
Среди европейских стран с различными видами систем здравоохранения и социальной защиты наиболее широкое развитие такие инициативы получили в Соединенном Королевстве, за которым следует Финляндия. В Германии, Испании и Российской Федерации прогресс в этой области был значительно меньше. Благодаря разработке и внедрению в Соединенном Королевстве модели высококвалифицированных медсестер накоплен полезный опыт, который может быть использован системами здравоохранения других стран.
При значительной поддержке со стороны правительства и без значительной оппозиции со стороны врачей эта инициатива была реализована. Следует, однако, отметить, что относительный успех данной инициативы в этой стране во многом зависел от способствующих контекстуальных факторов. Эти факторы влияют на осуществление инициатив по оптимизации профессионально-квалификационной структуры, и включают степень чувствительности в отношении существующих профессиональных ролей, характера потребностей системы здравоохранения, а также наличие поддержки со стороны правительства и соответствующих профессиональных ассоциаций. Инструменты политики оптимизации профессионально-квалификационной структуры отрасли здравоохранения должны сформировать изменения по следующим направлениям:
- изменить существующие или внедрить новые профессиональные роли с помощью различных организационных и нормативных мер;
- обеспечить поддержку выполнению новых или расширенных профессиональных ролей через коллективное финансирование и изменение финансовых стимулов;
- создать образовательную базу (компетентность и потенциал), необходимую для выполнения новых и расширенных профессиональных ролей.
Изменение парадигмы кадровой структуры ЛПУ и качество. Предложения относительно новых профессиональных ролей персонала ЛПУ относятся к тем инициативам по оптимизации профессионально-квалификационной структуры, которые связаны с формированием системы TQM. Это касается и врачей общей практики и практикующих медсестер, а также различных профессиональных вариантов этих профессий. В России из-за нехватки врачей общей практики особенно острой в сельской местности, почти 10% среднего медицинского персонала являются фельдшерами, что требует новых подходов к управлению качеством. Расширение роли среднего медицинского персонала в кадровой структуре ЛПУ сельской местности не является уникальным процессом. Расширяя функции среднего медицинского персонала, управляющие структуры делают попытку повышения доступности и качества первичной медицинской помощи широким слоям населения не только в городах, но и в сельской местности. В конечном итоге в условиях современного здравоохранения значительная часть эффективности усилий по управлению качеством зависит от укомплектования производственных систем квалифицированными и профессионально подготовленными кадрами.
В докладе ВОЗ о состоянии здравоохранения в мире 2006 года говорилось, что в настоящее время ощущается хроническая нехватка хорошо подготовленных медицинских работников, которая носит глобальный характер. Помимо обеспечения образования кадров, отмечалась необходимость дальнейшей их поддержки для предупреждения расширения масштабов миграции. Сегодня не существует «единого мнения о том, каким образом решать кризисную ситуацию». В то же время в начале XXI века сформировались достаточно четкие отличия парадигмы кадровой структуры ЛПУ от предыдущего периода развития (табл. 8.1.).
Таблица 8.1. Изменения парадигмы кадровой структуры ЛПУ
| Составляющие | ХХ век | XXI век |
| Отношение к проблеме кадровых ресурсов | Кадровые ресурсы отрасли здравоохранения пользуются уважением общества | Кадровые ресурсы здравоохранения переходят в разряд не престижных профессий |
| Культура, ритуалы и процедуры | Государство ответственно за состояние здоровья населения Кадровые проблемы решаются в основном в медицинской сфере | Формирование потребности быть здоровым у каждого человека Участие различных социальных институтов в решении кадровых проблем |
| Методология | Решение кадровых проблем на локальном уровне | Системный (целостный) подход по кадрам отрасли |
Основное отличие кадровой политики здравоохранения настоящего времени заключается в том, что кадровые ресурсы здравоохранения переходят в разряд не престижных профессий, а решение кадровых вопросов переходит в разряд задач различных социальных институтов, что требует формирования системного подхода в обеспечении медицинскими кадрами отрасли здравоохранения на глобальном уровне. Вполне естественно, что управление кадрами и управление качеством – это два взаимосвязанных и взаимообусловленных процесса управления ЛПУ в современных условиях. Этот процесс определяется как набор средств, с помощью которых медицинские организации обеспечивают предоставление качественной медицинской помощи путем вменения в обязанность отдельным специалистам устанавливать, поддерживать и контролировать соответствие утвержденным стандартам производимых медицинских услуг.
Улучшение качества должно быть основано на фактических данных, поэтому важнейшим видом деятельности управляющих структур в здравоохранении является разработка системы критериев для определения приоритетов и оценки достигнутых результатов. Поскольку, качество определяется как удовлетворение требований потребителей/пациентов, то важно дать количественную оценку этих требований и зафиксировать их в письменной форме, чтобы медицинские работники знали, соответствуют ли результаты их деятельности этим требованиям. Определенные количественные критерии оценки должны быть установлены для каждого подразделения ЛПУ и каждого руководителя высшего и среднего звена медицинского учреждения.
Реальный уровень качества медицинских услуг в значительной степени зависит от профессиональных знаний, опыта, чуткости и душевной теплоты врача, медицинской сестры и другого персонала медицинских учреждений к каждому, кто нуждается в помощи. В то же время научно-технический прогресс, совокупность современных общественных отношений в отечественной медицине предъявляют все более высокие профессиональные, морально-этические и правовые требования к медицинским работникам. Сегодня невозможно решить все проблемы обеспечения качества продукции только за счет модернизации производства, замены людей робототехникой.
В то же время следует отметить, что повышая уровень технологий производства медицинских услуг, наращивая их сложность, не следует забывать о том, что параллельно растет уровень риска нанесения вреда пациентам. Еще в марте 2000 года Британский медицинский журнал выпустил специальный номер, посвященный этим вопросам. По мнению авторов его публикаций ежегодно число жертв медицинских ошибок превосходит общее число погибших и пострадавших в автомобильных и авиационных катастрофах, в результате самоубийств, падений с высоты, отравлений, а также утонувших.
В настоящее время в отечественном здравоохранении только притупили к проблеме управления рисками, наступающими в результате производства медицинских услуг, а уж том более уровень предотвращения и контроля за ошибками при оказании медицинской помощи пока недостаточен. В последние годы предпринимаются усилия, направленные на улучшение деятельности системы здравоохранения в отношении случаев оказания медицинской помощи с негативными последствиями. Однако следует указать на то, что существует проблема недостатка фактического материала по ошибкам медицинского персонала при производстве медицинских услуг. Исследования, проведенные в США, говорят о том, что предоставляемые сотрудниками медицинских учреждений оптимистичные отчеты включают только половину случаев оказания медицинской помощи с негативными последствиями и совсем не обязательно, что это самые плохие данные по этому вопросу.
|
|
Дата добавления: 2015-05-26; Просмотров: 1294; Нарушение авторских прав?; Мы поможем в написании вашей работы!