
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Другие ионы
Натрий
Влияние многих факторов на уровень АД полностью или частично связано с изменениями реабсорбции натрия в почках. Увеличение реабсорбции натрия и его содержания в организме сопровождается повышением АД. Механизм гинертензнвного действия натрия до конца не выяснен, хотя не вызывает сомнений его сложное влияние на уровень АД. Прежде всего, увеличение содержания натрия в плазме сопровождается увеличением объема циркулирующей плазмы с увеличением СИ н повышением АД. В этих условиях увеличиваются диурез и натрийурез, что приводит к нормализации или даже уменьшению объема циркулирующей плазмы с нормали-
зацией содержания в ней натрия и экскреции натрия с мочой. Таким образом, вновь устанавливается равновесие между поступлением и экскрецией натрия. Не менее существенным в плане регуляции АД является изменение содержания внутриклеточного натрия, в значительной мере определяемое скоростью транспорта натрия через мембраны гладкомышечных клеток. Этот процесс также контролируется гормонами и многими биологически активными веществами. Изменения концентрации натрия в цитоплазме гладкомышечных клеток изменяют концентрацию кальция и, следовательно, степень взаимодействия актина и миозина. Кроме того, натрий изменяет степень активности симпатической нервной системы, влияет на скорость синтеза многих гормонов и биологически активных веществ.
Возможные механизмы действия натрия на уровень АД:
• увеличение сердечного выброса из-за увеличения объема циркулирующей плазмы;
• повышение концентрации свободного кальция в гладкомышечных клетках;
• активизация ганглнонарной передачи импульсов;
• стимуляция освобождения норадреналнна в нервных окончаниях;
• торможение обратного захвата норадреналина нервными окончаниями;
• повышение активности симпатической нервной системы из-за стимуляции центральных нейрогенных механизмов регуляции кровообращения;
• увеличение содержания воды в сосудистой стенке с уменьшением внутреннего радиуса артернол и повышением сопротивления кровотоку;
• повышение чувствительности сосудов к норадреналину и другим вазопрессорным воздействиям;
• стимуляция секреции гипоталамического натрнйуретическо-го фактора;
• стимуляция секреции вазопрессина;
• частичная деполяризация мембран гладкомышечных клеток.
Роль других ионов в регуляции АД изучена менее детально. Изменения концентрации абсолютного большинства из них в пределах физиологических значений в плазме крови не сказываются на уровне АД. Более существенное значение имеет изменение содержа-
ния некоторых ионов в гладкомышечных клетках. В частности, уменьшение концентрации свободного кальция в цитоплазме гладкомышечных клеток снижает степень взаимодействия актина и миозина и приводит к дилатации сосудов сопротивления со снижением АД. Аналогичное действие вызывает увеличение содержания калия, что обусловлено гиперполяризацией мембраны гладкомышечных клеток и снижением их чувствительности к различного рода вазо-констрикторным воздействиям.
Таким образом, регуляция АД - это сложный многофакторный процесс. В физиологических условиях наиболее существенными факторами его регуляции являются нервная система, ренин-ангио-тензиновая система, почки, а также механизмы ауторегуляции кровообращения- Однако при патологических условиях существенно возрастает роль и других факторов, а при вторичных артериальных гипертензиях нередко доминирующее значение в повышении АД может принадлежать одному из механизмов, участвующих в регуляции АД.
ГИПЕРТОНИЧЕСКАЯ БОЛЕЗНЬ (ЭССЕНЦИАЛЬНАЯ АРТЕРИАЛЬНАЯ ГИПЕРТЕНЗИЯ)
Артериальная гипертензия - основной клинический синдром гипертонической болезни, в значительной мере определяющий исход заболевания и прогноз больного. В основе повышения АД при гипертонической болезни лежат сложные нарушения регуляции кровообращения, детали которых еще далеко не выяснены. Однако несомненно, что патогенетические механизмы, определяющие возникновение патологического состояния, и факторы, поддерживающие АД на постоянно высоком уровне у больного с длительно существующей гипертонической болезнью, далеко не одинаковы.
Механизмы, определяющие
повышение артериального давления
на этапе возникновения гипертонической болезни
Результаты клинических и экспериментальных исследований свидетельствуют о том, что возникновение гипертонической болезни обусловлено сочетанием генетических нарушений и изменений регу-
ляции кровообращения, возникающих при жизни человека. Сегодня патогенез гипертонической болезни рассматривается как многофакторный процесс, при этом роль различных факторов в повышении АД у различных больных далеко не одинакова. Эти различия проявляются даже в особенностях изменения системной гемодина-мики у больных с начальными проявлениями гипертонической болезни (так называемая "мягкая" или "легкая" артериальная гипертензия). В целом у больных этой группы отмечается наклонность к увеличению сердечного выброса, обусловленная увеличением числа сокращений сердца при отсутствии существенных изменений объема циркулирующей крови. Пери4)ерическое сопротивление кровотоку имеет тенденцию к снижению, но это снижение не может рассматриваться как адекватное применительно к высоким значениям сердечного выброса (рис. 4). Одной из особенностей гемодина-мики на этом этапе является увеличение центрального (кардио-пульмонального) объема крови из-за повышения тонуса вен большого круга кровообращения с уменьшением их емкости.
Однако даже в пределах этой стадии заболевания у лиц с одинаковыми значениями АД отмечается значительный диапазон колебаний основных показателей системной гемодинамики. У большей части пациентов в основе повышения АД лежит преимущественное увеличение сердечного выброса (гиперкинетическпй тип), у меньшей - умеренное повышение как сердечного выброса, так и сосудистого сопротивления кровотоку (эукинетический тип) или же изолированное увеличение сосудистого сопротивления кровотоку (гипокинетический тип). Характерным для больных даже с начальными стадиями заболеваниями является повышение сосудистого сопротивления в почках с уменьшением эффективного почечного кро-вотока при отсутствии существенных изменений скорости гломеру-лярной фильтрации. У больных с начальными проявлениями гипертонической болезни увеличение сердечного выброса связано с возрастанием влияний симпатической нервной системы на сердечно-сосудистую систему. Это проявляется в увеличении числа сокращений сердца и сократительной активности миокарда. Уже в этот период наблюдается уменьшение вагусных воздействий на сердце. Третьим фактором, определяющим высокие значения сердечного индекса, является увеличение венозного возврата крови к сердцу с увеличением центрального объема кровообращения.
Среди различных генетических факторов, определяющих возникновение гипертонической болезни, наиболее широко обсуждается роль нарушений клеточных мембран (Ю.В.Постнов, С.Н.Орлов). У больных гипертонической болезнью выявлены различные
мембранные дефекты, такие как увеличение пассивного входа натрия в клетку, увеличение скорости противотранспорта "натрий-натрий" и, наконец, уменьшение способности натрий-калиевого насоса выводить натрий из клетки.

Рис. 4. Показатели системной гемодинамики у больных ГБ. Светлые столбики - здоровые лица, серые столбики - ГБ 1 ст. (мягкая АГ), темные столбики - ГБ 2 ст. (умеренная АГ).
• - достоверность отличия от величин у здоровых лиц при р<0,05.
Изменения клеточных мембран могут сказываться также на состоянии симпатической нервной системы и эффекторных органов (почки, гладкомышечные клетки). В последние годы получены данные о значении и других генетических нарушений, определяющих предрасположенность к развитию гипертонической болезни (изменения активности симпатической нервной системы, системы
ренин-ангиотензнн и др.). Генетические нарушения могут рассматриваться как фон, на котором те или иные изменения регуляции кровообращения быстрее приводят к повышению АД.
Среди нарушений регуляции кровообращения, ответственных за повышение АД на этапе формирования гипертонической болезни, наиболее детально изучен вклад нервной системы и почек.
Представление о роли нарушений непрогенной регуляции кровообращения в патогенезе гипертонической болезни было выдвинуто клиницистами (Г-Ф.Ланг, А.Л.Мясников). В последние годы эти идеи нашли и экспериментальное подтверждение. Характерным для большинства больных с начальными проявлениями заболевания является повышение активности симпатической нервной системы. Для пациентов с начальной стадией гипертонической болезни характерно уменьшение ингибирующнх активность симпатической нервной системы влияний от барорецепторов, что может быть обусловлено как изменениями ("перестройкой") самих рецепторов, так и нарушениями центральных симпатоингнбпруюших влияний. Одновременно уменьшается и парасимпатический контроль хроно-тропной функции сердца.
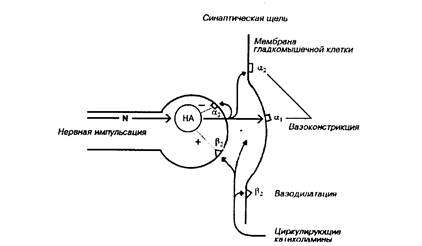
Рис. 5. Схема адренергического синапса.
Повышение влияний симпатической нервной системы на сердечно-сосудистую систему может быть связано не только с изменениями импульсной активности симпатических нервов. К такому же результату могут приводить изменения метаболизма норадреналина на уровне "нервное окончание — синаптпческая щель" (рис. 5).
К числу этих изменении относятся возможное увеличение выделения норадреналина в синаптическую щель во время симпатической стимуляции и нарушение механизма его обратного захвата (геир-
take).
В основе этих нарушении может лежать как уменьшение количества пресинаптических (Хз-адренорецепторов, которые по механизму обратной связи регулируют выброс норадреналина, так и уменьшение чувствительности мускариновых рецепторов, ингиби-рующих освобождение норадреналина из нервных окончаний. На регуляцию выделения норадреналина может влиять состояние пресинаптических р-адренорецепторов, а также активность натрий-калиевого насоса, поскольку его ингибиция способствует облегчению выделения норадреналина из нервных терминален.
Значительное влияние на выраженность гемодннамического ответа при стимуляции симпатической нервной системы оказывает функциональное состояние адренергическнх рецепторов, расположенных на мембранах гладкомышечных клеток сосудов и сердца. Эти рецепторы взаимодействуют с норадреналнном, выделяющимся из нервных окончаний, поэтому увеличение их числа или чувствительности может быть одним из ведущих факторов повышения реактивности гладких мышц сосудов и возрастания сопротивления
кровотоку.
Что же касается концентрации катехоламннов в крови, то
большинство исследователей не выявили ее существенных изменений, но для больных с начальными проявлениями гипертонической болезни характерен больший по сравнению с нормой подъем концентрации норадреналнна и адреналина в крови в ответ на эмоциональные и физические нагрузки.
Конечным результатом повышения влияния симпатической нервной системы на сердечно-сосудистую систему является увеличение сердечного выброса и общего периферического сопротивления. В основе повышения сердечного выброса может лежать увеличение числа сокращений сердца, усиление сократительной активности миокарда и увеличение венозного возврата крови к сердцу из-за
повышения тонуса вен.
Повышение сопротивления кровотоку на начальных этапах заболевания обусловлено увеличением тонуса гладкомышечных клеток при отсутствии органических изменении сосудистой стенки. Отмечаемые при симпатикотонии изменения сердечно-сосудистой системы могут быть обусловлены и опосредованными воздействиями, среди которых наиболее существенными являются влияния на почки.
Изменения функционального состояния почек на этапе формирования гипертонической болезни, прежде всего, характеризуются снижением натрнйуретической функции почек приблизительно у 1/3 пациентов (так называемые сольчувствительные лица). Хотя в базальных условиях у всех пациентов содержание натрия в плазме и эритроцитах, равно как и его суточная экскреция с мочой, не отличаются от нормы, у сольчувствнтельных лиц отмечается замедленное выведение натрия при солевых нагрузках.
Активность ренина плазмы имеет тенденцию к повышению, хотя диапазон ее значений колеблется в широких пределах. На этапе формирования заболевания у абсолютного большинства больных активность ренина плазмы оказывается нормальной (норморенино-вые формы гипертонической болезни), у меньшей части - повышенной (гиперрениновые) или пониженной (гипореннновые формы). Характерным для больных гипертонической болезнью является большой прирост активности ренина на различные "провокационные" нагрузки (велоэргометрня, прием днуретиков). Менее закономерно изменяется концентрация альдостерона.
У большинства пациентов с начальной стадией заболевания отмечается активация гуморальных депрессорных систем (усиление активности кининовой системы почек, усиление синтеза вазодилата-торных простагландинов), что может расцениваться как компенса-торная реакция в ответ на повышение АД.
Изменения других гормонов и биологически активных веществ, имеющих отношение к регуляции АД, менее закономерны.
Механизмы, определяющие стабилизацию артериального давления и его сохранение на высоких цифрах
Больных с постоянно высокими цифрами АД отличает значительно меньшая вариабельность величин показателей как гемоди-намнкн, так и факторов, имеющих отношение к регуляции АД, по сравнению с пациентами с лабильной артериальной гипертензией. Наиболее характерным изменением гемодннамнкн является значительное увеличение сопротивления кровотоку, обусловленное не столько функциональными, сколько органическими изменениями мелких артерий и артернол большого диаметра (гипертрофия мышечного слоя, увеличение содержания соединительной ткани, увеличение жесткости артерий), приводящими к уменьшению их внутреннего диаметра. Сердечный индекс и объем циркулирующей крови имеют тенденцию к уменьшению. Типичным для больных этой
группы является резкое увеличение регионарного сопротивления кровотоку в почках со снижением эффективного почечного крово-тока и плазмотока, почечной фракции сердечного выброса. По мере прогрессирования артериальной гипертензии снижается скорость гломерулярной фильтрации и увеличивается количество больных, задерживающих натрий при солевых нагрузках.
Органические изменения в сосудах и являются основной причиной, определяющей стабилизацию АД на высоких цифрах. По мере прогрессирования морфологических изменений в почках и снижения их натрийуретической способности возрастает и роль почек в поддержании артериальной гипертензии (так называемая
ренопривная артериальная гипертензия).
Определенный вклад в поддержание величин АД на высоких цифрах могут вносить и регуляторные нарушения. Наиболее существенными из них являются уменьшение чувствительности бароре-цепторов, снижение активности деп рессорных гуморальных систем (кинины, вазодилататорные простагландины, эндотелиальный фактор релаксации) при относительном превалировании - прессорных (альдостерон).
Патогенетическая гетерогенность гипертонической болезни
Как уже неоднократно указывалось, для больных гипертонической болезнью на этапе становления заболевания характерны значительные индивидуальные колебания величин основных показателей гемодннамикн и факторов, регулирующих кровообращение. Эти данные явились основой для (р0!^*"?01^111^ представления о гетерогенности патогенеза заболевания (Пейдж) и попыток выделения его различных вариантов.
К настоящему времени достаточно четко очерчен один вариант
(форма) - гипореннновая артериальная гипертензия. Характерным для больных этой группы является гннодпнампческий вариант изменений гемодинамики. наклонность к увеличению массы внеклеточной жидкости (объемозависимая артериальная гипертензия) и содержания натрия, низкая активность ренина плазмы крови при нормальных или слегка повышенных значениях альдостерона. При гистологическом исследовании нередко выявляется мелкоузелковая гиперплазия надпочечников. Пациентов этой группы отличает повышенная чувствительность к поваренной соли. Наиболее часто этот вариант течения гипертонической болезни отмечается у женщин в периодах менопаузы и постменопаузалыюм. Кроме того, не-
редко при прогрессированим артериальной гипертензни она принимает черты типичной гнпореннновой. Особенности патогенеза гипо-рениновой формы гипертонической болезни до настоящего времени не выяснены. Некоторые исследователи связывают ее с первичным дефектом почек (неспособность к выведению адекватных количеств натрия из организма), другие - с усилением минералокортикоид-ной функции надпочечников или же с синдромом инсулинорезис-тентности.
Решение всех этих вопросов, равно как и целесообразность выделения различных патогенетических вариантов гипертонической болезни, будет возможно лишь при расширении знаний о механизмах регуляции кровообращения.
СИМПТОМАТИЧЕСКИЕ АРТЕРИАЛЬНЫЕ ГИПЕРТЕНЗИИ
Симптоматические (вторичные) артериальные гипертензии встречаются при многих заболеваниях (более 50). Наличие артериальной гипертензни является одним из синдромов заболевания, далеко не обязательным, и патогенез повышения АД при этих заболеваниях, как правило, известен (табл. 2). Так, артериальная гипертензия при эндокринных заболеваниях обычно связана с усилением продукции того или иного гормона. При синдроме Конна (первичный альдостеронизм) - альдостерона, при синдроме Ицен-ко-Кушинга - кортизола, при феохромоцитоме - катехоламинов и т.д. Более сложным является патогенез артериальной гипертен-зни при сахарном диабете, где в ее основе лежит развитие органических изменений в почках (диабетический гломерулосклероз). Определенное значение в повышении АД может иметь и гнперинсули-немия, наиболее часто встречающаяся при так называемом инсу-линнезависимом сахарном диабете. Гппертензшшое действие инсулина может быть обусловлено его способностью стимулировать симпатическую нервную систему, а также непосредственно увеличивать реабсорбцпю натрия в почках.
При гемодпнамических артериальных гнпертензпях повышение АД обусловлено изменением гемодинамнкп - перераспределением кровотока с резким его увеличением и верхней половине тела (ко-арктация аорты).
Ятрогенные артериальные гппертензпн связаны с приемом тех или иных препаратов (глюкокортпкопды, противозачаточные гор-монсодержащие препараты и др.).
Таблица 2 Основные группы симптоматических артериальных гипертензии
| Группа | Заболевания |
| Нефрогенные гипертензии • паренхиматозные заболевания почек • вазоренальные (нарушение кровотока в магистральных почечных артериях) • нарушения оттока мочи | • гломерулонефрит • пиелонефрнт • поликистоз • диабетический гломерулосклероз • опухоли • туберкулез • атеросклероз • фибромускулярная дисплазия • тромбоэмболия • аневризмы, фистулы • гипоплазия • не4фоптоз» гидронефроз, уретерогидроне41роз, гидрокаликоз (сдавленно мочевыводящих путей) • рефлюксная нефропатия |
| Эндокринные гипертензии | » первичный гиперальдостеронизм (синдром Копна) • болезнь и синдром М цепко-Кушинга • феохромоцитома • акромегалия • тиреотоксикоз • синдром избыточной продукции дезоксикортикостерона |
| Гемодинамические гипертензии | • атеросклероз аорты • коарктация аорты • аортит • атриовентрикулярная блокада |
| Гипертензии при органических поражениях нервной системы | • днэнцефальный синдром • опухоли головного мозга • энце4)алнты • менингиты • полиневриты |
| Гипертензии, обусловленные приемом медикаментозных препаратов (ятрогенные) | • глюкокортикоиды • пропшозачаточные гормоисолержащнс препараты • эрнтропоэтин • циклоспорнн |
Не до конца выяснен патогенез артериальной гипертензии при органических поражениях нервной системы. По-видимому, решающим механизмом здесь является активация симпатической нервной системы.
Более сложным является патогенез артериальной гипертензии при патологии почек. При стенозе почечной артерии на начальных этапах заболевания главным фактором повышения АД является активация системы ренин-ангиотензин, обусловленная резким увеличением продукции ренина ишемизированнои почкой. В дальнейшем, по мере развития морфологических изменений в почках, в том числе и контрлатеральной, начинает формироваться рено- привный механизм (уменьшение массы функционирующих нефро-нов) и резко снижается депрессорная функция почки (нарушение синтеза кининов, почечного допамина и вазодилататорных проста-гландинов). Все это приводит к нарушению экскреции натрия и повышению его содержания в организме.
Не до конца изученным является патогенез артериальной гипертензии при паренхиматозных заболеваниях почек. Повышение артериального давления при них связывают со стимуляцией вну-трипочечной системы ренин-ангиотензин и снижением депрессор-нои функции почек. По мере прогрессирования иефросклероза все большее значение в поддержании АД на высоких цифрах приобретает ренопривный механизм.
ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА
В основе ишемии миокарда лежит дисбаланс между потребностью миокарда в кислороде и его доставкой. Недостаточное кровоснабжение миокарда может возникать при целом ряде патологических состояний, сопровождающихся резким уменьшением ударного и сердечного индекса (острая кровопотсря, шок), v пациентов с выраженной гипертрофией миокарда, также нередко сопровождающейся снижением ударного выброса (гипертрофическая кардиомио-патия, аортальный стеноз), при выраженном малокровии, "циано-тических" врожденных пороках сердца. Причиной ишемии может быть и резкое увеличение потребности миокарда в кислороде у людей с интактными коронарными артериями (значительные физические нагрузки, различного рода тахисистолические нарушения ритма). Во всех этих случаях, как правило, развивается'генерализо-ванная ишемия миокарда.
При ишемической болезни сердца (ИБС) возникает локальная ишемия миокарда, обусловленная нарушениями кровотока в бассейне той или иной коронарной артерии. Морфологическим субстратом ишемической болезни сердца является коронарный атеросклероз.
Физиология коронарного кровообращения
У человека в условиях покоя коронарный кровоток составляет 60-90 мл в мин на 100 г миокарда, что не превышает 5% минутного объема кровообращения. В то же время на долю сердца приходится около 12% кислорода, утилизируемого организмом. При увеличении потребности миокарда в кислороде она компенсируется не столько возрастанием экстракции кислорода из крови, сколько нарастанием коронарного кровотока. Поэтому величина коронарного кровотока является основным фактором, определяющим адекватность кровоснабжения миокарда.
Потребность миокарда в кислороде в решающей мере обусловлена его сократимостью. Увеличение напряжения стенки миокарда и его сократимости, возрастание частоты сокращений сердца сопровождается значительным усилением потребления кислорода и расширением коронарных артерий.
Величина коронарного кровотока, как и локального кровотока в любом другом органе, в конечном итоге определяется двумя составляющими - перфузионным давлением и сопротивлением, оказываемым кровотоку сосудами. Но в отличие от всех других органов в сердце оба эти параметра постоянно изменяются в зависимости от фазы сердечного цикла. Так, во время систолы интрамио-кардиальные артерии суживаются из-за сдавления сокращающимся миокардом, что создает неблагоприятные условия для кровоснабжения субэндокардиальных слоев миокарда. В то же время именно эти зоны испытывают максимальное напряжение во время систолы. Одновременно в период быстрого изгнания крови в аорту и присасывающего действия струи (venturi эффект) перфузионное давление в коронарных артериях уменьшается. Поэтому наиболее благоприятные условия для перфузии миокарда имеются в диастоличе-скую фазу сердечного цикла. Укорочение диастолы (тахикардия) существенно ухудшает возможности адекватной перфузии миокарда, сочетающиеся со значительным увеличением потребности миокарда в кислороде. Но у здорового человека даже при значительной тахикардии не развивается ишемия субэндокардиальиых слоев миокарда из-за дилатации субэндокардиальных артерий, что и обе-
спечивает одинаковую величину перфузии субэиикардиальных и субэндокардиальных слоев миокарда применительно к каждому сердечному циклу. Однако эти же факторы определяют и меньший резерв вазоднлатации в субэндокардиальиых участках миокарда.
Величина сопротивления коронарному кровотоку зависит не только от напряжения и расслабления миокарда во время сердечного цикла. Многочисленные нейрогенные, гормональные, метаболические и многенные факторы оказывают существенное влияние на тонус коронарных артерий. Экспериментальные исследования свидетельствуют о выраженном вазоконстрикторном действии нор-адреналнна, реализуемом через стимуляцию постсинаптических р2- и (Xi-адренорецепторов. Вазоконстрикция отмечается при непосредственной стимуляции иннервирующих сердце симпатических нервов и при их барорецепторной активации. В то же время раздражение эфферентных волокон вагуса, иннервнрующих коронарные артерии, вызывает вазодилатацшо. Активацией парасимпатического отдела автономной нервной системы обусловлена вазодилата-ция при стимуляции кардиопульмональных механорецепторов и хе-морецепторов.
Способность вызывать вазоконстрикцню присуща ангиотензи-ну-П и вазопрессину, вазоднлатацию ~ предсердному натрийурети-ческому фактору, однако их роль в регуляции коронарного кровотока в физиологических условиях сомнительна.
Существенное влияние на тонус коронарных артерий оказывают биологически активные вещества, синтезируемые в сосудистой стенке, преимущественно, эндотелиальными клетками. Так, вазоднлатацию вызывают простагландины Ез и Ь (простациклин), релак-снрующий фактор (оксид азота), киннны. В то же время синтезируемый в эндотелии эндотелнн и в тромбоцитах тромбоксан являются мощными вазоконстрикторами.
Вазодилатнрующее действие оказывают и большинство метаболитов, возникающих в ишемизированном миокарде, в том числе и выделяющихся из кардиомиоцитов при их ишемии. Наиболее мощным из них является аденозин. Наступающая под влиянием аденозина вазодилатация обусловлена как его непосредственным расслабляющим действием на гладкомышечные клетки, так и анти-адренергическим влиянием, в частности, торможением освобождения норадреналина из нервных окончаний. Кроме того, аденозин тормозит агрегацию тромбоцитов и, следовательно, освобождение тромбоксана.
Установлено влияние на тонус коронарных артерий и кислорода. В физиологических условиях молекулярный кислород, поступа-
ющий в сосудистую стенку, вызывает повышение тонуса прекапил-лярных сфинктеров, уменьшение же напряжения кислорода в тканях вызывает вазодилатацию.
Не менее существенным в плане регуляции сосудистого тонуса является состояние самих гладкомышсчных клеток сосудов. К вазо-констрикции приводит увеличение в цитоплазме гладкомышечных клеток кальция, к вазодилатации - калия и магния. По-видимому, именно изменения концентрации катионов в цитоплазме гладкомышечных клеток являются конечной точкой приложения действия большинства экстраклеточных факторов, регулирующих тонус сосудов.
Наконец, стимулирует сокращение гладкомышечных клеток их растяжение (напряжение), возникающее при повышении перфузи-онного давления в коронарных артериях (миогенный тонус). Это обусловлено как повышением чувствительности актомнозиновых нитей к кальцию при их растяжении, так и образованием при перерастяжении актомиозинового комплекса большего количества активных связей (мостиков) между актином и миозином.
Таблица 3
|
|
Дата добавления: 2015-06-04; Просмотров: 393; Нарушение авторских прав?; Мы поможем в написании вашей работы!