
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Методика обстеження живота 1 страница
|
|
|
|
Топографо-анатомічні дані
Межі живота
Зовнішньою верхньою межею живота є: спереду – мечоподібний відросток грудини, край реберних дуг; ззаду – край ХІІ ребер, ХІІ грудний хребець. Зовнішня нижня межа живота утворена лінією, що проведена від симфізу лобикових кісток до лобикових пагорбків, далі до передніх верхніх остяків здухвинних кісток, по їх гребенях та основі крижової кістки.
Черевна порожнина обмежена: спереду, з боків та ззаду черевними стінками; зверху діафрагмою; знизу переходить у порожнину малого таза.
Черевна порожнина має два підрозділи: черевинна порожнина (обмежена очеревиною) та заочеревинний простір.
Черевинна порожнина має два поверхи: верхній та нижній (межею між ними є брижа попереково-ободової кишки).
Стінки живота ділять на два відділи: передньобоковий та задній (поперекові ділянки). Межею між ними є права та ліва задні пахвові лінії. Для діагностики захворювань органів черевної порожнини доцільно мати уяву про просторові взаємовідносини органів та їх проекцію на черевну стінку, використовуємо поділ передньобокової стінки живота на ділянки, утворені пересіченням ліній:
а) нижньої реберної (l.costalis interior seu bicostalis) – з’єднує найбільш низькі точки реберних дуг;
б) гребінцевої (l.biiliaca seu cristarum) – проведена через найвищі точки гребенів здухвинних кісток.
Таким чином, виділяють три ділянки: верхню – надчеревну (regio epigastricum), середню – черевну (regio mesogastricum) та нижню – підчеревну (regio hypogastricum).
Двома вертикальними лініями, вздовж зовнішніх країв прямих м’язів живота, ділять наведені вище ділянки ще на три, кожну:
– надчеревну на: власне надчеревну та праве й ліве підребер’я;
– черевну на: пупову та праву і ліву бокові ділянки;
– підчеревну на: надлобкову та праву і ліву здухвинно-пахові ділянки.
Розглянемо проекції органів черевної порожнини на передньо-бокову стінку живота (рис. 30) в кожній із виділених вище шести ділянках:
|
|
|

Рис. 30. Ділянки передньо-бокової стінки живота та проекції на них деяких органів черевної порожнини: 1 – праве підребер’я; 2 – ліве підребер’я; 3 – надчеревна ділянка; 4 – права бокова ділянка; 5 – ліва бокова ділянка; 6 – пупова ділянка; 7 – права здухвинна пахова ділянка; 8 – ліва здухвинна пахова ділянка; 9 – надлонна ділянка.
– власне черевна ділянка (reg.epigastrica) (шлунок, верхня горизонтальна і нисхідна частини дванадцятипалої кишки, верхні частини головки і тіла підшлункової залози, частина правої та ліва частка печінки, аорта, черевна артерія з її гілками, ворітна вена, нижня порожниста вена;
– праве підребер’я (reg. hуpochondriaca dextra) (частина правої частки печінки, жовчний міхур, печінковий згин ободової кишки, верхній відділ правої нирки);
– ліве підребер’я (reg. hуpochondriaca sinistra) (частина тіла та дно шлунка, селезінка, хвіст підшлункової залози, селезінковий згин ободової кишки, верхній відділ лівої нирки);
– пупова ділянка (reg. umbilicalis) (нижня частина головки та тіла підшлункової залози, велика кривина шлунка при його наповненні, попереково-ободова кишка, петлі тонкої кишки, великий чепець, аорта, верхня брижова артерія та її гілки, нижня порожниста вена);
– права бокова ділянка (reg.lateralis dextra) (висхідна ободова кишка, частина петель тонкої кишки, права нирка із сечоводом);
– ліва бокова ділянка (reg.lateralis sinistra)(нисхідна ободова кишка, частина петель тонкої кишки, ліва нирка із сечоводом;
– надлобкова ділянка (reg.pubica) (петлі тонкої кишки, сечовий міхур, матка);
– права здухвинно-пахова ділянка (reg.inguinalis dextra) (сліпа кишка з червоподібним відростком, кінцевий відділ здухвинної кишки, правий сечовід, праві додатки матки, праві здухвинні судини);
– ліва здухвинно-пахова ділянка (reg.inguinalis sinistra) (сигмо-подібна кишка, лівий сечовід, ліві додатки матки, ліві здухвинні судини).
Виділені проекції залежать від тілобудови та віку обстежуваного.
Для більш точного визначення локалізації у наведених ділянках використовують продовження вертикальних пізнавальних ліній передньої та бокової поверхонь грудної клітки: передньо-серединної (біла лінія живота); грудинної, білягрудинної, середньо-ключичної; передньої, середньої та задньої пахвових аксілярних. Перетин передньої серединної та пупової (горизонтальної) ліній поділяє пупову ділянку на 4 квадрати: праві (верхній і нижній) та ліві (верхній і нижній).
Дослідження черевної порожнини
Огляд 
Живіт оглядають у вертикальному та горизонтальному положенні при прямому та боковому освітленні. Усі частини тіла хворого повинні бути доступними огляду. Найчастіше використовують положення хворого “лежачи на спині”, нижні кінцівки напівзігнуті і трохи розведені, руки – вздовж тулуба. Лікар сидить справа (зліва) від обстежуваного (правша, лівша), живіт якого оголений, включаючи пахові ділянки та верхню третину стегон. При необхідності використовують поліпозиційний огляд хворого в положеннях: “на боці”, “на животі”, “стоячи” тощо. Звертають увагу на форму, розміри живота, симетричність його ділянок, наявність рубців, вип’ячувань, видимої перистальтики, поширення підшкірної венозної сітки.
Рівномірне збільшення живота може бути при: ожирінні, метеоризмі, наявності вільної рідини (асцит), пізній вагітності. Асиметрія живота за рахунок вибухання передньої черевної стінки в певній ділянці є ознакою збільшення органу чи його кісти, або пухлини черевної порожнини.
Локальні вип’ячування передньої черевної стінки частіше зустрічаються при килах у типових ділянках, в (біля) післяопераційних рубцях або свідчать про наявність доброякісних пухлин (фібром, ліпом) чи віддалених метастазів злоякісних пухлин органів черевної порожнини (шлунка).
Рівномірне западання передньої черевної стінки характерне при різкому виснаженні та зневодненні організму, а спастичні скорочення її м’язів може бути ознаками правця, менінгіту, свинцевої коліки. Різке втягнення пупка нерідко викликається метастазом у нього злоякісної пухлини.
Бокове освітлення в положенні “лежачи” дозволяє виявити перистальтичні хвилі, що свідчать про перешкоду для просування харчових мас по шлунково-кишковому тракту (при стенозі вихідника).
Підшкірна венозна сітка в нормі не помітна, а її поява свідчить про портальну гіпертензію через цироз печінки, тромбоз або стиснення ззовні ворітної вени, а також тромбоз печінкових вен, що впадають у нижню порожнисту вену (хвороба Бадда-Кіарі).
Поширення вен передньої черевної стінки вище пупка – свідчення анастомозування з верхньою порожнистою веною, а нижче пупка – характерне для колатералей із системою нижньої порожнистої вени. Застій у ворітній вені іноді призводить до появи звивистих вен, які радіарно поширюються від пупка, через відновлення прохідності облітерованої в нормі пупкової вени. Такий малюнок отримав назву “caput medusae”.
Наявність на шкірі живота післяопераційних рубців, їх локалізація, форма дають уяву про характер перенесеного оперативного втручання, ймовірних його ускладнень, таких, як злукова хвороба очеревини.
Виявлення в певних ділянках черевної стінки гіперпігментації через використання грілки (в результаті відкладення гемосидерину з гемолізованих еритроцитів) є свідченням наявності у хворого тривалого больового синдрому.
Оглядаючи передню черевну стінку, необхідно зазначити її участь у дихальних рухах. Звичайно у чоловіків тип дихання – черевний, а у жінок – грудний або змішаний. При явищах подразнення очеревини черевна стінка не бере участь у дихальних рухах.
Р е с п і р а т о р н е (активне) зміщення пухлин.
При наявності у ділянці передньої черевної стінки пухлини зверніть увагу, чи зміщується вона при диханні. Не зміщуються пухлини, які не мають злук із передньою черевною стінкою (шлунок, кишечник), з іншого боку, пухлини печінки, жовчного міхура, селезінки при диханні зміщуються.
Для визначення діастазу прямих м’язів живота треба запропонувати хворому, лежачи на спині, трохи підняти тулуб, при цьому виникає килеподібне випинання в місці дефекту по середній лінії.
Пальпація
Поверхнева пальпація живота 
Пальпаторне дослідження живота починають із поверхневої (орієнтовної) пальпації, якою визначають тонус м’язів передньої черевної стінки, ступінь їх опору дослідженню, болючі ділянки, наявність діастазу прямих м’язів та стан пупкового кільця.
Обстеження проводять у такому положенні хворого, як “лежачи на спині”, руки простягнуті вздовж тулуба, ноги випрямлені, злегка зігнуті в кульшових та колінних суглобах (для зменшення натягу передньої черевної стінки). Лікар (правша) сідає правим боком біля ліжка хворого на стілець, сидіння якого розміщує на рівні таза хворого і на висоті ліжка.
Особливе значення для проведення поверхневої пальпації має стан рук лікаря: кисті повинні бути обов’язково теплими, а нігті коротко обрізані.
Бажано поверхневу пальпацію проводити натще, після випорожнення кишечника. Перед початком пальпації для зменшення напруженості черевного пресу треба на короткий термін покласти одну (дві) долоні на черевну стінку хворого, щоб він звик до руки лікаря. Під час цього одночасно перевіряють вміння хворого дихати з участю діафрагми: на вдиху долоня лікаря, що лежить на животі, повинна підніматися, на видоху – опускатися. Зверніть увагу на рівномірність рухів різних ділянок живота при диханні.
Поверхневу пальпацію проводять правою рукою або одночасно обома руками на симетричних ділянках черевної стінки: долоню із замкнутими та випрямленими пальцями кладемо на досліджувану ділянку, кисть при цьому повина бути м’якою, гнучкою, м’язи її розслаблені; плавно, не проникаючи глибоко в черевну порожнину, роблять обережні ковзні та погладжуючі рухи пальцями разом зі шкірою черевної порожнини по м’язах, трохи натискуючи на них і обмацуючи м’якушем кінцевих фаланг. У пальпації бере участь тільки долоня. Переміщуючи її з одного відділу живота на інший, поступово досліджують усю передню черевну стінку. Проводячи поверхневу пальпацію, потрібно дивитися не на живіт, а на обличчя хворого, щоб вчасно побачити його реакцію на появу болю у відповідь на пальпацію.
Послідовно пальпують спочатку парні ділянки живота – здухвинно-пахові, бокові, підреберні, а потім непарні – епігастральну, пупову, надлобкову. Болючі ділянки досліджують в останню чергу. Звертають увагу на: а) тонус м’язів черевного преса; б) наявність болючості; в) ступінь м’язового опору.
Передня черевна стінка при поверхневій пальпації в нормі м’яка, піддатлива, неболюча, черевний прес добре розвинутий. При наявності болючості визначаємо: а) її поширеність; б) супутню реакцію м’язів передньої черевної стінки на поверхневу пальпацію. З метою виявлення локальної болючості можна використати тест легкої перкусії (ділянок черевної стінки) зігнутим ІІ (ІІІ) пальцем (проба – симптом Менделя).
Після цього рекомендують хворому “припідняти голову, вдихнути і напружитися”. Водночас ставлять кінчики зімкнутих та трохи зігнутих пальців правої руки вздовж передньої серединної лінії передньої черевної стінки, пальпуючи білу лінію живота від мечоподібного відростка до лобка. У нормі напружені валики прямих м’язів черевної стінки та пупкове кільце не пропускають кінці пальців.
З метою виявлень грижових вип’ячувань проводять поверхневу пальпацію білої лінії живота, пупкового кільця, пахових ділянок. Обстеження бажано проводити у вертикальному положенні хворого з напруженою передньою черевною стінкою.
Якщо в певному відділі живота є болючість при поверхневій пальпації та у відповідь на неї безпосередньо під час обмацування в певній ділянці з’являється помірний перехідний місцевий опір м’язів, то це є локальна резистентність на поверхневу пальпацію. Ця реакція зникає або зменшується при відволіканні уваги хворого тривалим поглажуванням черевної стінки і вона пов’язана з патологією внутрішніх органів, що розміщені в проекції болючої ділянки, рідше – патологією самої передньої черевної стінки. Біль при локальній резистентності тупий, якого хворий може довго терпіти, характеризуючи його іноді як “ підвищену чутливість” або “дискомфорт”.
Поверхнева пальпація передньої черевної стінки часто дозволяє визначити причину асиметрії чи обмеженого вип’ячування (при значному збільшенні печінки, селезінки поверхнева пальпація дозволяє їх намацати вже на цьому етапі дослідження). При канцероматозі іноді очеревина настільки ущільнюється та потовщується, що поверхнева пальпація дозволяє промацати її у вигляді панцира під витонченими в’ялими м’язами черевної стінки.
Глибока пальпація та інші допоміжні методи дослідження органів черевної порожнини
Глибокою пальпацією досліджуємо органи черевної порожнини, визначаючи їх положення, розміри, форму, консистенцію, стан поверхні, наявність болючості. Крім цього, можемо знайти додаткові патологічні утвори (кісти, пухлини). Умови проведення глибокої пальпації аналогічні для поверхневої пальпації. У деяких випадках глибоку пальпацію проводять у положенні хворого “стоячи”.
Для уточнення меж органів поряд із глибокою пальпацією доцільно використати перкусію та аускультацію. У хворих з асцитом доцільно використати метод балотуючої пальпації (див. далі).
Перед початком глибокої пальпації нагадайте проекції органів черевної порожнини на передній черевній стінці (рис. 30).
Доцільно дотримуватись наступної послідовності глибокої пальпації органів черевної порожнини: товста кишка, шлунок, підшлункова залоза, печінка, жовчний міхур, селезінка. Орган, в проекції якого поверхнева пальпація дає болючість, досліджують в останню чергу через можливість виникнення дифузного захисту м’язів передньої черевної стінки.
Глибоку пальпацію товстої кишки, шлунка та підшлункової залози проводять за В.П.Образцовим (глибока, ковзна, методична, топографічна пальпація).  Суть методики: на вдиху проникнути кистю в глиб черевної порожнини та, ковзаючи по задній стінці живота, намацати досліджуваний орган і, перекачуючись через нього пальцями, визначити його властивості.
Суть методики: на вдиху проникнути кистю в глиб черевної порожнини та, ковзаючи по задній стінці живота, намацати досліджуваний орган і, перекачуючись через нього пальцями, визначити його властивості.
Праву долоню кладуть на передню черевну стінку (ПЧС) в ділянці досліджуваного органа так, щоби кінчики зімкнутих та трохи зігнутих пальців були на одній лінії і паралельно поздовжній осі досліджуваної кишки чи краю органа (великий палець участі в глибокій пальпації не бере). Хворий водночас дихає вільно, глибоко, через рот, використовуючи діафрагмальний тип дихання. Просять хворого зробити вдих. У цей момент кінчиками пальців зсувають шкіру живота вперед (шкірна складка перед пальцями). Це – запас шкіри, що полегшить подальше просування руки. Потім, на видиху, під час опускання та послаблення ПЧС пальці плавно занурюють вглиб живота через опір м’язів, намагаючись досягнути задньої стінки черевної порожнини. (Увага! у деяких хворих це вдається досягнути не одразу, а протягом кількох дихальних рухів. Тому, в таких випадках під час вдиху кисть затримуйте в животі на глибині, яку досягнули попередньо. З кожним наступним вдихом намагайтесь проникнути ще глибше).
У кінці кожного видиху кінчиками пальців ковзають у напрямі, перпендикулярному довжині кишки (краю органа) до дотику з утвором, який пальпуєте. (Увага! Пальці при цьому повинні рухатись разом із шкірою під ними, а не ковзати по ній).
Виявлений орган притискають до задньої стінки живота та, перекачуючись поперек нього, обмацують його кінчиками пальців.
Для більш повної уяви про властивості органа повторюють наведене вище протягом 3-5 дихальних циклів.
Товсту кишку досліджують у наступній послідовності: сигмоподібна, сліпа, висхідна, нисхідна та попереково-ободова. У нормі вдається промацати сигмоподібну, сліпу, попереково-ободову кишки, а інші відділи – незавжди.
Пальпуючи відділи товстої кишки визначають: її діаметр, щільність, характер поверхні, рухомість, наявність перистальтики, вурчання, плескіту, болючості.
Сигмоподібна кишка розміщена в лівій здухвинній ділянці, йде косо і майже перпендикулярно пересікає пупковоосну лінію на межі зовнішньої і середньої її третини. 
У нормі сигмоподібна кишка пальпується по довжині 15 см у вигляді гладкого, помірно щільного тяжа діаметром 1,5 -2 см. Вона не болюча, не вурчить, перистальтує мляво та зрідка, зміщується легко в межах до 5 см.
При подовженні брижі чи самої кишки (доліхосигма) вона може пальпуватись значно медіальніше, ніж зазвичай.
Сліпа кишка знаходиться в правій здухвинній ділянці, має також косий хід, перетинаючи під прямим кутом праву пупково-осну лінію на межі зовнішньої і серединної її третини. 
У нормі сліпа кишка має форму гладкого, м’якоеластичного валика (циліндра) діаметром 3- 5 см. Вона дещо розширена донизу, де навсліп закінчується закругленим дном, не болюча, помірно рухома, вурчить при натисканні.
Інколи в правій здухвинній ділянці можливо пропальпувати також термінальний відділ здухвинної кишки, що впадає з внутрішньої сторони в сліпу кишку в напрямі знизу навскіс. Якщо цей відділ кишки в скороченому стані та доступний для пальпації, то він визначається у вигляді гладкого, щільного, рухомого, неболючого тяжа довжиною 10-15 см та діаметром не більше ніж мізинець. Цей відділ кишки періодично розслаблюється, видаючи голосне вурчання, при якому немов би зникає під рукою.
Висхідний та нисхідний відділи товстої кишки розміщені поздовжньо, відповідно у правій та лівій бокових ділянках (фланках) живота. У черевній порожнині вони розміщені на м’якій основі, що заважає їх пальпації. Тому необхідно попередньо зробити щільну основу, до якої можна притиснути кишку при її обмацуванні (бімануальна пальпація). Для цієї мети використовують підкладання під поперекові ділянки долоні лівої руки. 
Нисхідний та висхідний відділи товстої кишки, якщо їх вдається визначити, являють собою рухомі, трохи щільні, неболючі циліндри діаметром близько 2 см.
Попереково-ободову кишку пальпують в пупковій ділянці одночасно обома руками (білатеральна пальпація). 
У нормі попереково-ободова кишка має форму циліндра, що лежить поперечно, дугоподібно зігнутий, помірно щільний діаметром близько 2,5 см. Вона неболюча, легко зміщується доверху і донизу. У випадку, коли попереково-ободову кишку знайти не вдалося, то треба повторити пальпацію після знаходження великої кривини шлунка, яка розміщена на 2-3 см вище кишки.
Треба мати на увазі, що при вісцероптозі попереково-ободова кишка може досягати рівня таза.
Виявлення певних патологічних змін товстої кишки характерне для деяких захворювань. Наприклад, локальне розширення, ущільнення та горбистість поверхні обмеженої ділянки товстої кишки частіше всього свідчить про пухлинне її ураження.
У хворих на асцит наявність навіть невеликої кількості вільної рідини в черевній порожнині суттєво заважає пальпації товстої кишки.
Тонка кишка зазвичай не доступна для пальпації, тому що лежить глибоко в черевній порожнині та вкрай рухома, що не дозволяє притиснути її до задньої черевної стінки. Але при запальному її ураженні (ентериті) іноді можливо знайти роздуті газом (тонкокишкові петлі) та визначити шум плескоту.
Окрім цього, у хворих з тонкою черевною стінкою глибока пальпація в пупковій ділянці дає можливість знайти збільшені мезентеріальні (брижові) лімфатичні вузли при їх запаленні (мезаденіт) чи ураженні метастазами раку.
Шлунок пальпують за В.П.Образцовим. Послідовно обмацують велику кривизну та пілоричний відділ шлунка.Інші відділи його в нормі не доступні пальпації.
Велика кривизна шлунка розміщена у верхній частині пупкової ділянки і обернена опуклістю донизу. Пальпації доступна тільки та ділянка великої кривизни, що лежить на хребті. Методика пальпації: праву долоню кладуть повздовж живота по передній серединній лінії так, щоб кінчики пальців були спрямовані в бік мечоподібного відростка і розміщувались на 2-4 см вище пупка. Шкірну складку зсувають перед пальцями. На видиху занурюють кисть вглиб живота, досягають хребта і ковзають по ньому кінчиками пальців у напрямі зверху вниз (рис. 31). Промацати велику кривизну шлунка при цьому можливо в 50 % випадків. 
|
|
|
|
|
|
|
|
|

Рис. 31. Пальпація великої кривизни шлунка.
У нормі при пальпації складається враження скочування з м’якого, гладкого валика, що йде поперечно до хребта по обидва боки від нього. Рухомість великої кривизни обмежена, пальпація неболюча, можливе вурчання.
Пілоричний відділ шлунка пальпувати вдається значно рідше. Він розміщений дещо нижче мечоподібного відростка, правіше серединної лінії, має косий напрям: зліва та знизу – направо та догори. Методика пальпації: пальпуючу долоню кладуть на правий прямий м’яз живота вздовж правої реберної дуги так, щоби кінчики пальців розміщувалися на 3-4 см вище пупка, були спрямовані вбік лівої реберної дуги та лежали в проекції пілоричного відділу шлунка. Зсуваючи перед пальцями шкірну складку, проводять обмацування в напрямі зліва та зверху – направо і донизу (рис. 32).

Рис. 32. Пальпація пілоричного відділу шлунка.
У нормі пілоричний відділ шлунка має форму гладкого, помірно щільного, малорухомого, неболючого тяжа діаметром не більше мізинця. Його пальпація супроводжується періодичним розслабленням, а іноді своєрідним вурчанням, що нагадує “писк миші”.
Аналогічно пальпують ці відділи шлунка в положенні хворого “стоячи”.
Іноді пальпація шлунка дозволяє виявити ракову пухлину, яка виходить з його стінки (у вигляді округлого чи подовгастого щільного утвору, який мало зміщується, що свідчить про поширення пухлини на оточуючі органи).
Наявність стійкого ущільнення пілоричного відділу шлунка є ознакою одного з різновидів раку вихідного відділу шлунка – скіру, хоча може бути і інша причина – пілороспазм або рубцевий стеноз воротаря. Пухлини кардіального відділу шлунка, як правило, не доступні для пальпації. Нижня межа шлунка відповідає великій кривизні, що виявляють пальпаторно.
Аускультативний метод визначення нижньої межі шлунка.  Положення хворого “лежачи на спині”. Лівою рукою фонендоскоп ставлять на лівий прямий м’яз живота безпосередньо нижче правої реберної дуги. Кінцем вказівного (чи середнього) пальця правої руки роблять легкі відривчасті штрихоподібні рухи (по шкірі черевної стінки) в поперечному напрямку, починаючи від фонендоскопа та поволі віддаляючись від нього донизу (рис.33). При цьому над шлунком чути голосний шурхотящий звук, який за межами шлунка різко слабшає чи зникає.
Положення хворого “лежачи на спині”. Лівою рукою фонендоскоп ставлять на лівий прямий м’яз живота безпосередньо нижче правої реберної дуги. Кінцем вказівного (чи середнього) пальця правої руки роблять легкі відривчасті штрихоподібні рухи (по шкірі черевної стінки) в поперечному напрямку, починаючи від фонендоскопа та поволі віддаляючись від нього донизу (рис.33). При цьому над шлунком чути голосний шурхотящий звук, який за межами шлунка різко слабшає чи зникає.
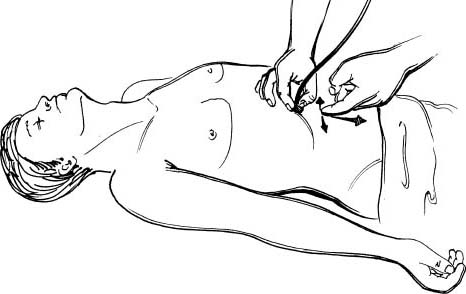
Рис. 33. Визначення нижньої межі шлунка аускультативним методом.
У нормі нижня межа шлунка є вище пупка: в чоловіків – на 3-4 см, а у жінок – на 1-2 см. Опущення її свідчить на користь значного розширення шлунка (стеноз воротаря, або атонія гладкої мускулатури органа) чи гастроптозу.
Метод сукусії (струсу) дозволяє визначити наявність рідини в шлунку.  Методика: хворий лежить на спині, дихаючи рівно і глибоко з участю м’язів передньої черевної стінки. Лікар притискає епігастральну ділянку ліктьовим краєм випрямленої лівої долоні поперечно безпосередньо нижче мечоподібного відростка. Праву долоню кладе вздовж епігастральної ділянки зліва від серединної лінії так, щоб кінчики зімкнутих та трохи зігнутих пальців розміщувались біля краю лівої долоні. Потім чотирма пальцями правої руки (великий участі не бере), ледь відриваючи їх від шкіри, роблять струс передньої черевної стінки, завдаючи по лівому прямому м’язу живота поштовхоподібні удари середньої сили (рис. 34).
Методика: хворий лежить на спині, дихаючи рівно і глибоко з участю м’язів передньої черевної стінки. Лікар притискає епігастральну ділянку ліктьовим краєм випрямленої лівої долоні поперечно безпосередньо нижче мечоподібного відростка. Праву долоню кладе вздовж епігастральної ділянки зліва від серединної лінії так, щоб кінчики зімкнутих та трохи зігнутих пальців розміщувались біля краю лівої долоні. Потім чотирма пальцями правої руки (великий участі не бере), ледь відриваючи їх від шкіри, роблять струс передньої черевної стінки, завдаючи по лівому прямому м’язу живота поштовхоподібні удари середньої сили (рис. 34).

Рис. 34. Виявлення шуму плескіту в шлунку методом сукусії.
При наявності в шлунку рідини такий струс викликає шум плескоту. Якщо протягом 7-8 год хворий не вживав їжу і сукусія виявляє шум плескоту, це свідчить на користь порушення евакуаційної функції шлунка (рубцевий, пухлинний стеноз воротаря, атонія шлунка), рідше – про гіперфункцію шлункових залоз.
Підшлункова залоза розміщена позаду шлунка і лежить на задній черевній стінці поперек першого поперекового хребця. При цьому справа від хребта знаходиться головка залози, а зліва її хвіст. Діаметр тіла і хвоста залози не перевищує 2 см. Послідовно пальпують ділянку локалізації головки та хвоста залози. Головка підшлункової залози проектується на передню черевну стінку в зоні Шоффара (рис. 35), яка має форму прямокутного трикутника, що знаходиться в правому верхньому квадраті пупкової ділянки (вершина цього трикутника – пупок, один із катетів – серединна лінія, а гіпотенуза – внутрішня третина лінії, що сполучає пупок з правою реберною дугою та утворює із серединною лінією кут в 450). 
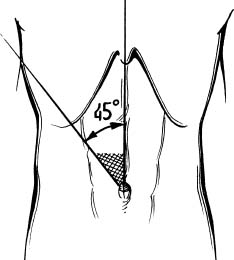
Рис. 35. Зона Шоффара (заштрихована).
Методика пальпації: праву долоню кладуть поздовжньо на живіт справа від серединної лінії так, щоб пальці були спрямовані в бік реберної дуги та покривали зону Шоффара. При цьому кінці зімкнутих і трохи зігнутих пальців повинні знаходитись на 2-3 см вище, раніше знайденої, великої кривини (нижньої границі) шлунка. Далі, зсуваючи шкірну складку перед пальцями, проводять на видиху пальпацію головки залози в напрямі зверху донизу за методом Образцова. Якщо вдається намацати нормальну підшлункову залозу, виникає відчуття перекачування кінчиків пальців через поперечний, м’який, гладкий, неболючий валик діаметром 1,5-2 см. Залоза нерухома, не вурчить, не перистальтує, чим відмінна від розміщених поряд великої кривини шлунка та попереково-ободової кишки. Якщо головка залози не промацується, то спостерігають наявність (чи відсутність) болючості в її проекції. 
Хвіст підшлункової залози пальпують наступним чином – праву долоню кладуть вздовж зовнішнього краю прямого м’яза живота, щоб кінці пальців знаходились на рівні лівої реберної дуги. Методика пальпації така сама, як при дослідженні головки залози. Але для зручності необхідно використовувати метод бімануальної пальпації (ліву долоню заводять з правого боку під спину хворого і підкладають в поперечному напрямі під ліву поперекову ділянку безпосередньо нижче ребер). Під час пальпації ліва рука піддає задню черевну стінку в напрямку до обмацуючої правої руки. 
У нормі підшлункова залоза недоступна пальпації (розміщена глибоко, має м’яку консистенцію). Пальпувати її можливо при значному збільшенні та ущільненні (при пухлинному ураженні). При знаходженні пухлиноподібного утвору чи болючості в зоні Шоффара треба враховувати його можливий зв’язок з дванадцятипалою кишкою та її фатеровим пиптиком чи холедохом.
Болючість, пов’язана з підшлунковою залозою, різко поширюється при переході з горизонтального у вертикальне положення хворого.
Печінка розміщена в черевній порожнині під куполом діафрагми в поперечному напрямку, займає праве підребер’я, епігастральну ділянку і частково ліве підребер’я. Її більша частина закрита кістковим скелетом грудної клітки.
Перед пальпацією треба попередньо визначити локалізацію нижнього краю печінки за допомогою перкуторного чи аускультативного методів.
Використовуючи перкуторний метод палець-плесиметр ставлять в правій половині живота на рівні здухвинної кістки таким чином, щоб середня фаланга пальця лежала на правій середньо-ключичній лінії перпендикулярно до її напрямку. Зберігаючи таке положення пальця-плесиметра та використовуючи тихі перкуторні удари, перкутують по вказаній лінії знизу догори в напрямку правої реберної дуги до виявлення межі зміни тимпаніту в характерний для печінки тупий звук (рис.36). Ця межа і є нижньою границею печінки. 

Рис. 36. Початкове положення пальця-плесиметра та напрямок його переміщення при перкуторному визначенні нижньої межі печінки по правій середньо-ключичній лінії.
При аускультативному методі встановлюють стетоскоп на VIII ребро по правій середньо-ключичній лінії, а вказівним пальцем вільної руки роблять штрихоподібні рухи по правій половині живота на рівні гребеня здухвинної кістки. Поволі зміщують стетоскоп донизу – до рівня, нижче якого шум від дотику пальця зі шкірою різко посилюється (рис. 37).  На цьому рівні – нижня межа печінки.
На цьому рівні – нижня межа печінки.

Рис. 37. Визначення нижньої межі печінки аускультативним методом.
|
|
|
|
|
Дата добавления: 2015-07-13; Просмотров: 11074; Нарушение авторских прав?; Мы поможем в написании вашей работы!