
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Методика обстеження живота 2 страница
|
|
|
|
У нормі печінка не виступає з-під реберної дуги і не пальпується. Але при вісцероптозі, а також при опущенні печінки, зумовленому іншими причинами, під час пальпації, особливо у вертикальному положенні тіла, можна промацати тонкий, трохи загострений чи закруглений, рівний, м’який та неболючий її край, виступаючий з-під реберної дуги не більше ніж на 1-1,5 см.
В інших випадках край печінки, що доступний пальпації, свідчить про її збільшення. Причиною цього можуть бути хвороби самої печінки (цироз,рак, гепатит) та патологія зовнішніх жовчних шляхів, стани, які утруднюють відток жовчі тощо).
Гострий, трохи хвилястий, щільний, неболючий край характерний для цирозу печінки. У хворих на рак печінки край її стає потовщеним, нерівним, поверхня бугриста, консистенція тверда (“кам’янистої щільності”), неболюча.
Нерівна поверхня печінки у вигляді локального випуку буває при вогнищевому ураженні (ехінококоз, абсцес). Найбільш значне збільшення печінки (гепатомегалія) свідчить на користь цирозу, раку, серцевої недостатності. При цьому нижній її край досягає крила здухвинної кістки.
Якщо гепатомегалія – наслідок серцевої недостатності, то поштовхоподібне натискання на праве підребер’я викликає набухання шийних вен через гепатоюгулярний рефлюкс (позитивний симптом Плеша).
Перкусія розмірів печінки проводиться за Курловим і відображається в історії хвороби записом: 10-9-8 см (норма). 
Рівномірне збільшення всіх трьох розмірів печінки свідчить про дифузне ураження органа. Як правило, при цьому змінюється (опускається) тільки нижня межа печінки, бо цей орган у черевній порожнині фіксований зв’язками.
Суттєве збільшення якогось одного розміру може свідчити про наявність у печінці локального патологічного процесу (пухлини, абсцесу). Поширення верхньої межі печінкової тупості при нормальному положенні нижньої її межі частіше буває уявне і викликане такими причинами, як велика пневмонічна інфільтрація в нижній частці правої легені, випіт у праву плевральну порожнину чи піддіафрагмальний абсцес.
Зменшення всіх трьох розмірів печінки може зустрітись при атрофічному варіанті цирозу печінки.
Одночасне помірне зміщення вниз верхньої та нижньої меж печінки може бути викликане опущенням печінки, правобічним пневмотораксом. Рівномірне зміщення догори нижньої та верхньої меж печінки може бути зумовлене причинами, що підвищують внутрічеревний тиск (асцит, метеоризм, вагітність), рідше – після рубцевого зморщування чи резекції правої легені.
Жовчний міхур розміщений на нижній поверхні печінки, має м’яку консистенцію і тому в нормі не доступний пальпації. Його проекція (точка Кера) на передню черевну стінку відповідає місцю перетину зовнішнього краю правого прямого м’яза живота з правою реберною дугою (чи нижнім краєм печінки при її збільшенні).
Промацати вдається лише значно збільшений жовчний міхур при його розтягненні внаслідок атонії стінок, переповненні камінцями, гнійному запаленні (емпіємі), водянці та, рідше, при пухлинному ураженні.
Розміри жовчного міхура, його форма, консистенція, зміщуваність та наявність болючості залежать від характеру патологічного процесу. Наприклад, збільшення міхура при атонії його стінок, емпіємі та жовчнокам’яній хворобі зазвичай буває помірне, а пальпація такого міхура, як правило, болюча (див.розділ “Гострий живіт”). Водяницю жовчового міхура викликає стійке порушення відтоку жовчі в результаті стиснення термінального та інтрапанкреатичного відділів холедоха пухлиною головки підшлункової залози чи дуоденального (фатерова) пиптика. При цьому пальпаторно міхур збільшений, грушоподібний, з гладкими напруженими стінками, неболючий, рухомий при диханні та легко зміщується (позитивний симптом Курвуаз’є-Тер’є).
Селезінка розміщена в глибині лівої підреберної ділянки, латерально від шлунка безпосередньо під лівим куполом діафрагми і тому, як і печінка, має дихальну рухомість. Її форма – овоїдна. Селезінка проектується на ліву бокову поверхню грудної клітки між ІХ та ХІ ребрами, причому поздовжня вісь органа майже відповідає ходу Х ребра.
Методика пальпації в основному аналогічна пальпації печінки. Пальпацію спочатку проводять у положенні хворого “лежачи на спині”. Долоню пальпуючої правої руки розміщують у лівому фланку живота назовні від краю прямого м’яза таким чином, щоб основа долоні була спрямована до лобка, а кінчики зімкнутих і трохи зігнутих пальців знаходились на одному рівні біля краю лівої реберної дуги. При цьому кінчик середнього пальця повинен лежати в куті між нижнім краєм Х ребра та вільним кінцем ХІ ребра. Великий палець лівої руки участі в пальпації не бере. Долоню лівої реки кладуть у поперечному напрямку на бокову ділянку лівої половини грудної клітки вздовж реберної дуги, щоб під час пальпації обмежувати її бокові рухи при диханні та створювати умови для збільшення дихальних екскурсій лівого купола діафрагми, а відповідно і селезінки. Під час пальпації лікар регулює дихання хворого (рис. 38). 
|
|
|
|
|
|
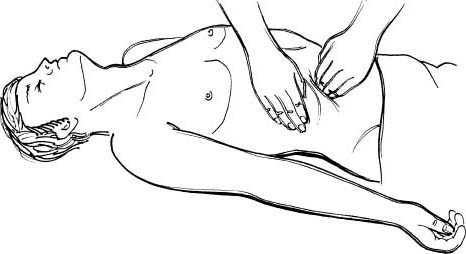
Рис. 38. Бімануальна пальпація селезінки (положення хворого – “лежачи на спині”).
Спочатку лікар пропонує хворому вдихнути животом, а саме в цей момент пальцями правої руки зміщує шкіру черевної стінки на 3-4 см в напрямі долоні, тобто в бік, що протилежний до реберної дуги. Таким чином утворюється запас шкіри під пальцями, щоб полегшити їх подальше просування вглиб черевної порожнини. Після цього хворий робить видих, а лікар, слідкуючи за черевною стінкою, що опускається, повільно занурює пальці правої кисті вглиб живота та фіксує в цьому положенні руку до кінця наступного вдиху. Між реберною дугою та тильною поверхнею пальців повинна залишатись достатня кількість простору, щоб пропустити нижній полюс селезінки. Після цього хворому знову пропонують глибоко вдихнути “животом”. Разом із тим лікар лівою долонею натискає на ліву реберну дугу, щоб обмежити її рухомість, а пальці правої руки затримує нерухомо в глибині живота, створюючи цим опір виштовхуючому руху черевної стінки (рис. 38). Діафрагма на вдиху опускається, лівий її купол зміщує селезінку донизу. Якщо селезінка доступна для пальпації, її нижній полюс при цьому, опускаючись, проникає між пальцями та реберною дугою в кишеню, утворену від тиснення пальців на черевну стінку, а потім, виковзуючи з неї, обходить кінці пальців і таким чином обмацується. Іноді селезінка не попадає в кишеню, а лише наштовхується своїм нижнім полюсом на кінці пальців. У цьому випадку для того, щоб намацати її, необхідно на вдиху трохи посунути праву руку допереду, випрямляючи пальці в зігнутих фалангах і роблячи ними погладжуючі зверху чи піддіваючі знизу (як при пальпації печінки) рухи. Проте пальпувати селезінку треба дуже обережно, щоб не пошкодити її.
Крім цього, проводять пальпацію в положенні хворого на правому боці (за Салі). При цьому права нога хворого повинна бути випрямлена, а ліва – зігнута в коліні і трохи приведена до тулуба. Обидві руки, складені разом, хворий кладе під праву щоку. Лікар опускається біля ліжка хворого на праве коліно і проводить пальпацію селезінки, використовуючи ті ж самі прийоми, що при пальпації хворого в положенні “на спині” (рис. 39).
|
|
|
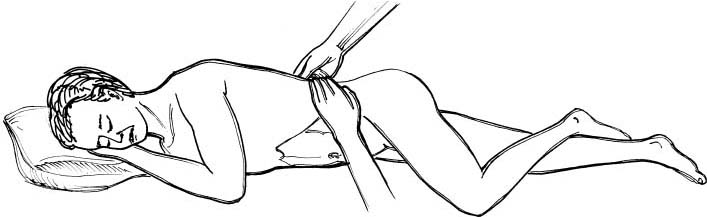
Рис. 39. Пальпація селезінки за Салі (положення хворого – “лежачи на правому боці”).
При виявленні селезінки вивчають ступінь її збільшення, консистенцію, характер поверхні, наявність болючості.
У нормі селезінка не пальпується. Якщо ж вдалося її промацати, вона збільшена.
Для того,щоб збільшену селезінку відрізнити від збільшеної лівої нирки треба додатково провести пальпацію в положенні “стоячи” (селезінка при цьому відходить назад і не пальпується, а нирка опускається вниз і тому стає більш доступною для обмацування). Окрім того, при спленомегалії на передньому краї селезінки пальпуються характерні вирізки, тоді як нирка при обмацуванні має свої специфічні особливості (див. вище).
Після пальпації селезінки визначають її перкуторні розміри за Курловим.  Для цього спочатку знаходять верхню та нижню межі селезінки, а потім її передній та задній краї. Дослідження проводять у положенні хворого “лежачи на правому боці, як і при пальпації за Салі. Палець-плесиметр розміщують паралельно до межі органа, яку визначають. Перкусію роблять від ясного (тимпанічного) звуку до більш тупого, використовуючи тихі перкуторні удари. Після кожної пари ударів палець-плесиметр зміщують на 0,5-1 см. Знайдену межу зазначають по краю пальця-плесиметра, оберненого в бік ясного (тимпанічного) звуку. Треба мати на увазі, що при нормальних розмірах селезінки над нею визначається не тупий, а помірно притуплений перкуторний звук з тимпанічним відтінком внаслідок близького розміщення повітряного “міхура” шлунка (простір Траубе) і кишок, які містять газ.
Для цього спочатку знаходять верхню та нижню межі селезінки, а потім її передній та задній краї. Дослідження проводять у положенні хворого “лежачи на правому боці, як і при пальпації за Салі. Палець-плесиметр розміщують паралельно до межі органа, яку визначають. Перкусію роблять від ясного (тимпанічного) звуку до більш тупого, використовуючи тихі перкуторні удари. Після кожної пари ударів палець-плесиметр зміщують на 0,5-1 см. Знайдену межу зазначають по краю пальця-плесиметра, оберненого в бік ясного (тимпанічного) звуку. Треба мати на увазі, що при нормальних розмірах селезінки над нею визначається не тупий, а помірно притуплений перкуторний звук з тимпанічним відтінком внаслідок близького розміщення повітряного “міхура” шлунка (простір Траубе) і кишок, які містять газ.
Спочатку визначають верхню та нижню межі селезінки. Для цього палець-плесиметр встановлюють у поперечному напрямку на ліву бокову поверхню грудної клітки на рівні V ребра. Середня фаланга пальця повинна лежати на середній аксілярній лінії та перепендикулярно до неї. Перкутують вздовж цієї лінії по ребрам та міжребер’ям, зберігаючи поперечне положення пальців-плесиметра, в напрямку крила лівої здухвинної кістки до виявлення межі переходу ясного легеневого звуку в притуплений. Ця межа відповідає верхній границі селезінки і в нормі розміщена на ІХ ребрі (рахунок ребер ведуть від вільного кінця ХІІ ребра). Відзначивши знайдену границю дермографом чи фіксувавши її мізинцем лівої руки, встановлюють палець-плесиметр безпосередньо вище (проксимальніше) крила лівої здухвинної кістки та перкутують по середній аксілярній лінії в протилежному напрямку (рис. 40 а, б). Межа переходу тимпаніту в притуплення відповідає нижній границі селезінки і в нормі є на ХІ ребрі. Вимірюють відстань між верхньою та нижньою межами селезінки. У нормі вона становить 4-7 см та називається шириною притуплення.
|
|
|

Рис. 40. Схема перкуторного визначення розмірів селезінки (за Курловим): а – напрями перкусії при визначенні ширини притуплення та переднього краю (передньо-нижнього полюса); б – напрям перкусії при визначенні заднього краю (задньоверхнього полюса).
При визначенні переднього краю (передньо-нижнього полюса) селезінки палець-плесиметр ставлять поздовжньо по передній серединній лінії живота так, щоб середня фаланга пальця знаходилась на пуповій лінії і була перпендикулярна до неї. Перкутують у напрямку селезінки по лінії, що з’єднує пупок та точку перетину Х лівого ребра зліва із середньою аксілярною лінією (рис. 40 а).
Межа переходу тимпанічного звуку в притуплений відповідає передньому краю селезінки. В нормі він не виходить за межі передньої аксілярної лінії.
Для визначення заднього краю (передньо-верхнього полюса) селезінки необхідно спочатку намацати Х ребро і знайти його задній кінець біля хребта. Потім встановлюють палець-плесиметр вздовж лівої навколохребтової лінії так, щоб його середня фаланга лежала на Х ребрі та була перпендикулярна до нього. Перкутують по Х ребру в напрямку до селезінки, зберігаючи таке ж положення пальця-плесиметра (рис. 40 б). Перехід тимпанічного звуку в притуплений відповідає задній границі селезінки. Відзначають це місце дермографом. У нормі задній край селезінки не виступає за межі лівої лопаткової лінії. Вимірявши відстань між переднім та заднім краями селезінки, знаходять довжину притуплення, яка в нормі дорівнює 6-8 см. При значному збільшенні селезінки передній її край може виступати з-під реберної дуги. В такому випадку додатково вимірюють цю частину селезінки.
Розміри селезінки за Курловим реєструють в історії хвороби у вигляді дробу, наприклад: 6. 19/10, де ціле число відповідає розміру частини селезінки, яка вийшла за межі лівої реберної дуги, чисельник – довжині притуплення, а знаменник – ширині притуплення.
Можливо також використати ще один простий спосіб виявлення збільшення розмірів селезінки. Так, якщо в положенні хворого за Салі (див.вище) при перкусії в місці перетину Х ребра зліва із середньою пахвовою лінією визначається тупий звук, схожий на печінкову тупість, це свідчить про значне збільшення селезінки (позитивний симптом Рагози). Збільшення селезінки може бути при сепсисі, цирозі печінки, тромбозі селезінкової чи ворітної вени, її пухлині та кисті, інших патологічних процесах.
При асциті пальпація печінки і селезінки нерідко буває утруднена. У цьому випадку обмацування печінки треба проводити в положенні хворого “лежачи на лівому боці” і “стоячи з невеликим нахилом тулуба допереду”, а селезінку краще пальпувати в положенні “лежачи на правому боці” – за Салі.
При вираженому асциті для виявлення гепато- та спленомегалії використовують метод балотуючої пальпації (хворий лежить на спині, лікар кінчиками зімкнутих і трохи зігнутих пальців правої руки, не відриваючи їх від шкіри, робить короткі відривчасті поштовхоподібні удари по передній черевній стінці перпендикулярно уявленому нижньому краю досліджуваного органа, намагаючись наштовхнутись на нього; це робиться у відповідній половині живота на рівні гребінцевої лінії і поволі зміщуючи пальці в напрямку до реберної дуги до отримання відчуття удару об тверде тіло, яке при цьому відходить вглиб черевної порожнини, а потім спливає і знову вдаряється об кінчики пальців – симптом “плаваючої крижинки”, в цей момент поверхня органа може бути досліджена).
Додаткові патологічні утвори
Під час глибокої пальпації органів черевної порожнини інколи вдається виявити додаткові патологічні утвори (пухлини, кісти тощо). У таких випадках треба визначити місце локалізації цього утвору в черевній порожнині, його форму, розміри, консистенцію, наявність флюктуації, характер поверхні, рухомість (зміщуваність), зв’язок із сусідніми органами, болючість. Утвір, безпосередньо зв’язаний із передньою черевною стінкою, звичайно помітний вже при огляді, пальпується як при послабленні, так і при напруженні м’язів черевного преса, а при дихальних екскурсіях живота зміщується в передньо-задньому напрямку разом із черевною стінкою.
Внутрічеревний утвір візуально визначається, якщо має великі розміри, при вольовому напруженні м’язів черевного пресу його пальпація утруднена, а при послабленні може визначатись рухомість такого утвору і його зміщення у верхньо-нижньому напрямку при диханні. Але треба враховувати, що зміщуваність такого утвору залежить від природньої рухомості органа, з якого він виходить, а якщо це пухлина, то від її поширення на інші органи.
Заочеревинний утвір відрізняється глибоким розміщенням у черевній порожнині і тісним зв’язком з її задньою стінкою, малорухомістю. Він, як правило, вкритий органами черевної порожнини (шлунком чи кишкою тощо).
Дослідження живота при асциті методом перкусії
Перкусія поряд із уже наведеними вище сферами використання для дослідження органів черевної порожнини дозволяє визначити причину загального збільшення живота і, зокрема, для визначення ознак асциту.
Над місцем скупчення вільної рідини в черевній порожнині перкуторно визначається тупий звук і зона притуплення при зміні положення тіла швидко зміщується. Тому для визначення асциту перкусію живота проводять у різних положеннях хворого: лежачи на спині і на боці, стоячи, а токож у колінно-ліктьовому. Перкутують від ділянки тимпанічного звуку, розміщуючи палець-плесиметр паралельно уявному рівню рідини, використовуючи тихі перкуторні удари.
При перкусії живота в положенні “лежачи на спині” палець-плесиметр ставлять поздовжньо по передній серединній лінії так, щоб середня фаланга його була на пупку. Перкутують по пупковій лінії по черзі в напрямку правого та лівого бокових відділів (фланків) живота до переходу тимпаніту в тупий звук (рис. 41а). В нормі з обох боків межа переходу тимпанічного звуку в тупий проходить по передніх пахвових лініях. Більш медіальне розміщення такої лінії свідчить про накопичення вільної рідини в черевній порожнині. У цьому випадку при проведенні перкусії аналогічним чином в положенні хворого як на правому, так і на лівому боках (рис. 41 б), межа притуплення над рідиною в нижчележачому фланці буде відповідати її нормальному положенню.
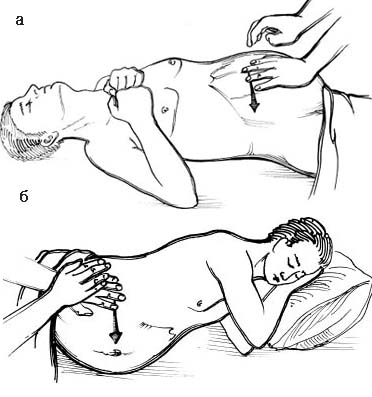
Рис. 41. Визначення наявності асциту перкуторним методом в положенні хворого: а – “лежачи на спині”; б – “лежачи на боці”.
При переводі хворого у вертикальне положення рідина зміститься в нижню частину черевної порожнини. Тому в бокових відділах живота буде тимпаніт, а перкусія по вертикальних лініях у напрямку зверху вниз в нижній половині живота визначить ділянку тупого звуку з горизонтальною верхньою межею (рис. 42 а).
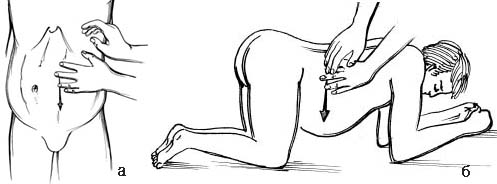
Рис. 42. Визначення наявності асциту перкуторним методом у положенні хворого: а – вертикальному; б – коліно-ліктьовому.
У колінно-ліктьовому положенні ділянка тупого звуку переміститься в пупкову ділянку, а в інших відділах буде тимпаніт. Перкусію в цьому випадку роблять у напрямку до пупка, починаючи її послідовно від правого та лівого бокових фланків живота, мечоподібного відростка і лобка (рис. 42 б). У цьому положенні можна виявити навіть невелику кількість рідини в черевній порожнині.
Метод ундуляції можна використати в сумнівних випадках для визначення вільної рідини в черевній порожнині. Для цього з однієї сторони живота розміщують долоню, з протилежної зігнутими пальцями іншої руки роблять невеликий відривчастий поштовх черевної стінки, який при наявності рідини чітко визначається “слухаючою” долонею. Для виключення передачі поштовху по шкірі та, в зв’язку з цим, помилкового заключення просять асистента покласти кисть ребром по середній лінії живота. Якщо після цього поштовх передається, то наявність вільної рідини в черевній порожнині доведена.
Крім асциту, збільшення живота може бути викликане метеоризмом, при якому над усіма відділами живота перкусія буде давати тимпанічний звук.
Аускультація
У нормі аускультація живота виявляє періодично виникаючі звуки перистальтики кишківника у вигляді вурчання та переливання рідини. У хворих з явищами перівісцериту над відповідними ділянками може бути чути шум тертя очеревини. При атеросклеротичному ураженні аорти та стенозуванні мезентеріальних артерій аускультативно чути систолічний шум в епігастральній та пупковій ділянках.
Вимірювання живота
Визначення обводу живота треба робити при наявності вільної чи осумкованої рідини в черевній порожнині, особливо в тих випадках, коли треба слідкувати за збільшенням або зменшенням об’єму живота (після пункції, операцій з приводу асциту). Сантиметрову стрічку при цьому проводять на рівні пупка.
Обстеження нирок та сечового міхура
Нирки розміщені в заочеревинному просторі і прилягають до задньої черевної стінки з обох сторін від хребта на рівні ХІ-ХІІ грудних та І-ІІ поперекових хребців. При цьому ХІІ ребро проходить приблизно посередині нирки. Обидві нирки мають помірну дихальну рухомість.
Анамнез
Збираючи скарги та анамнез лікар може отримати враження про стан нирок. Насамперед він повинен визначити локалізацію та іррадіацію больових відчуттів.
Нирковий біль (colica renalis, пієліт тощо) локалізується в поперековій ділянці, іррадіює по ходу сечоводів вниз до сечового міхура, в пахові ділянки, в сечовипускний канал, в статеві органи, в промежину, в стегна.
За характером біль може бути гострим (ріжучий, пекучий, рвучий, переймистий) і тупий (ниючий, тиснучий, тягнучий). За інтенсивністю – сильний, незначний. Починатись він може раптово, гостро, поступово. Причинами його появи чи посилення часто є фізичне напруження, тривала ходьба, біг, стрибки, тряська їзда, гостра, солона їжа, вживання алкоголю, переохолодження. Зникає чи зменшує інтенсивність такий біль у спокої, від вимушеного положення тіла, від застосування тепла, від знеболюючих ліків та спазмолітиків. Інколи він зникає після раптового виділення великої кількості сечі.
У разі переймистого болю (приступ ниркової коліки) треба уточнити чи супроводжувався він дрижаками, нудотою, блюванням, підвищенням температури, покликами до сечовипускання, що не припиняються, дизуричними явищами. Часом після таких приступів хворі можуть спостерігати відходження із сечею камінців.
Крім болю, інколи такі хворі відчувають неприємні відчуття (важкість, тиснення) в ділянці попереку, набряки повік, головний біль, послаблення зору.
Ще важливо вияснити стан функції сечовипускання. Дизурія – розлад цієї функції – може проявлятись чи затримкою, чи почащенням сечопуску.
Для того, щоб дати хворому зорієнтуватись в цьому питанні, доцільно спитати, скільки разів хворий робить сечопуск вночі, бо здорова людина вночі не мочиться.
Огляд
Оглядаючи поперекову ділянку можливо виявити набряклість і почервоніння шкіри, що може бути ознакою паранефриту. Локальний ріст волосся на попереку звичайно вказує на наявність уродженого незарощення дужки поперекового чи крижового хребця (spina bifida), яке часто поєднується з аномаліями нирок. Крім цього, при болю в нирках хворі згинають тулуб у бік ураження, водночас як при гострому радикуліті – в протилежний бік.
Пальпація нирок
Пальпація нирок проводиться в положенні хворого на спині, після випорожнення кишечника методом глибокої бімануальної пальпації (аналогічно пальпації селезінки).
У нормі, як правило, нирки не пальпуються. Вони стають доступні пальпації головним чином при нефроптозі, патологічній рухомості (блукаюча нирка) або при збільшенні розміру органа не менш чим в 1,5-2 рази. Проте в астеніків деколи вдається намацати нижній полюс правої нирки, котра в нормі розміщена нижче лівої нирки. Нефроптоз та “блукаюча нирка” можуть бути одно- та двобічними. Нирки в цьому випадку краще пальпувати в положенні хворого “стоячи з трохи нахиленим допереду тулубом”. Лікар пальпує, сидячи перед хворим на стільці (рис. 43). Методика пальпації така ж сама.
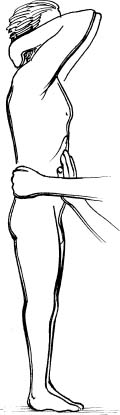
Рис. 43. Бімануальна пальпація правої нирки при вертикальному положенні хворого.
При рухомій нирці треба визначити ступінь її зміщуваності. Тут можливі три градації.
1. Ren palpabilis – коли промацується тільки нижній полюс нирки та її зміщення можливе тільки у верхньо-нижньому напрямку.
2. Ren mobilis – коли при пальпації можливо зайти за верхній полюс і зміщення можливе догори, донизу та в сторони.
3. Ren migrans – блукаюча нирка, яка відносно вільно зміщується при пальпації на значну відстань.
При пальпації в двох останніх випадках (2,3 ступінь) доцільно додати прийом Гленара (Glenard).
Лівою рукою (рис. 44) охоплюють правий фланк таким чином, щоб великий палець розміщувався під реберною дугою, а інші – в поперековій ділянці. Після того, як під час вдиху правою рукою вдається зайти за верхній полюс нирки, великий палець притискає передню черевну стінку, заважаючи захопленій нирці виковзати зворотньо.
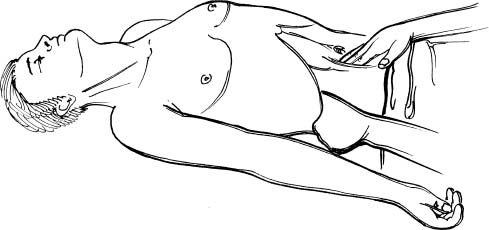
Рис. 44. Прийом Гленара.
Якщо нирки не змінені, то їх форма округла, бобовидна, з гладкою поверхнею, щільноеластичної консистенції, не болючі.
Збільшення розмірів однієї з нирок може свідчити на користь її пухлини чи водяниці (гідронефрозу). Горбиста поверхня нирки, підвищена щільність свідчать про її ракове ураження (гіпернефрому), а гладка поверхня та м’яка консистенція з флюктацією – на користь гідронефрозу.
Одночасне збільшення обох нирок характерно для кистозного переродження (полікістоз нирок), при якому поверхня органа нерівна, консистенція – м’якоеластична.
На відміну від спленомегалії збільшена нирка розміщена ме- діальніше та глибше, бобовидної форми, має вирізку посередині внутрішнього краю, легко зміщується догори, балотує при пальпації. Крім того, над нею перкуторно – тимпаніт (лежить заочеревинно і вкрита кишкою), її легше пальпувати у вертикальному положенні хворого.
Балотуюча пальпація нирок використовується при ожирінні, метеоризмі та асциті (коли важко пройти рукою вглиб черевної порожнини). Дослідження роблять у положенні хворого на спині. Пальцями правої руки лікар робить поштовхоподібні швидкі рухи по передній черевній стінці в напрямку згори до низу, ліва рука робить поштовхоподібні рухи в попереку у напрямку правої руки, (іноді), збільшену чи опущену нирку іноді таким чином вдається наблизити до передньої черевної стінки і промацати.
Проникаюча пальпація нирок дозволяє виявити болючість у проекції нирок і сечоводів. Больові точки (рис. 45 а) спереду промацують у положенні лежачи на спині – почергово глибоко та вертикально занурюють вказівний (чи середній) палець у симетричних точках. Спочатку обстежують ниркові точки (безпосередньо під реберними дугами біля переднього кінця Х ребра), а потім верхні та нижні сечовідні точки (в місці перетинів зовнішніх країв прямих м’язів живота відповідно з пуповою та гребінцевою лініями). Задні ниркові точки промацують в іншому положенні – сидячи. При цьому по черзі інтенсивно натискають пальцем у симетричних точках в місці перетину нижнього краю ХІІ ребра та зовнішнього краю довгих м’язів спини (рис. 45 б).
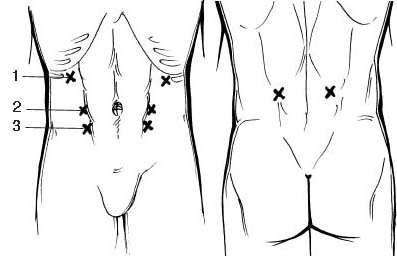
Рис. 45. Точки проникаючої пальпації нирок та сечоводів: а – передні ниркові (1) та сечовідні (2 – верхні, 3 – нижні); б – задні ниркові.
У нормі болючості у даних точках немає. ЇЇ наявність свідчить про патологію нирок, сечоводів, частіше запального походження.
Постукування (в попереку) роблять з метою визначення болючості в проекції нирок (рис. 46). Положення хворого – стоячи (сидячи). Ліва долоня лікаря лежить поздовж попереку в ділянці ХІІ ребра. По тилу її поверхні ульнарним краєм правої кисті роблять не дуже сильні удари. Болючість у цій ділянці свідчить на користь сечокам’яної хвороби, пієло- чи паранефриту (симптом Пастернацького – позитивний). Однак ця ознака не є специфічна і може бути позитивна при міозиті м’язів попереку чи радикуліті.
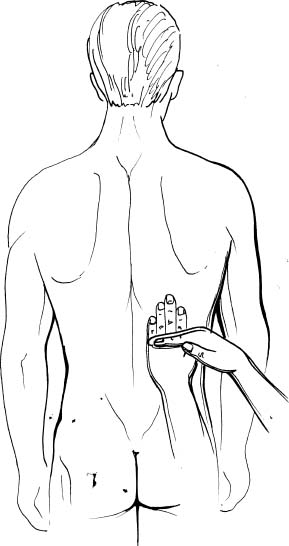
Рис. 46. Методика визначення симптому Пастернацького.
Сечовий міхур у нормі не пальпується (розміщений в порожнині малого таза) і стає досяжним для дослідження тільки при переповненні внаслідок затримки сечі. У таких випадках, коли хворий лежить на спині, в надлобковій ділянці візуально є вибухання передньої черевної стінки, яке при пальпації еластичне, флюктуює, округле, перкуторно над ним притуплення.
Методика пальпації (аналогічна – для товстої кишки): долоню кладуть поздовжньо в надлобковій ділянці на вибухання, спрямовуючи пальці до пупка; шкірну складку зміщують перед пальцями і на видиху роблять обмацування (рис. 47).
Рис. 47. Пальпація сечового міхура.
При перкусії палець-плесиметр встановлюють поперечно на рівні пупка так, щоб середня фаланга була на середній лінії і перпендикулярно до неї. Тихими перкуторними ударами перкутують по цій лінії вниз, прямуючи до лобка. На межі переповненого міхура тимпанічний звук переходить у притуплення. Зміна положення хворого не змінює верхньої межі тупості.
У жінок, щоб відрізнити збільшений міхур від збільшеної матки (вагітної чи ураженої пухлиною), треба випустити сечу та повторно провести пальпацію, перкусію.
|
|
|
|
|
Дата добавления: 2015-07-13; Просмотров: 6526; Нарушение авторских прав?; Мы поможем в написании вашей работы!