
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Лекция №5
|
|
|
|
В послеоперационном периоде могут развиться 3 вида нарушений в свертывающей и антисвертывающей системах крови:
1. Тромбозы и тромбоэмболии – являются причиной летальных исходов после операции в 11,5% случаев.
2. Коагулопатические кровотечения – развиваются у 13% больных в послеоперационном периоде.
3. ДВС-синдром – синдром диссеминированного внутрисосудистого свертывания.
Свертывающая система крови – сложный биохимический и физиологический комплекс, в котором объединены свертывающий и антисвертывающий механизмы, находящиеся в динамическом равновесии. Большинство авторов придерживается ферментативной теории свертывания крови АА Шмидта. В основу этой теории положено представление о том, что процесс свертывания крови под влиянием ферментов состоит из определенных фаз и находится под воздействием нейрогуморальной регуляции. В процессе свертывания крови участвуют факторы свертывания, которые находятся в форменных элементах крови, в плазме и эндотелии сосудов.
| Плазменные и сывороточные факторы свертывания крови. | |
| Наименование фактора. | Основное назначение. |
| Фактор I, фибриноген. | Под влиянием тромбина превращается в фибрин. Необходим также для агрегации и адгезии тромбоцитов. |
| Фактор II, протромбин. | Под влиянием протромбокиназы превращается в тромбин. |
| Фактор III, тромбопластин. | Принимает участие в образовании протромбокиназы по внешнему механизму гемостаза. |
| Фактор IV, Ca2+. | Необходим для образования протромбокиназы, превращения протромбина в тромбин и фибриногена в фибрин. |
| Фактор V-VI, проакцелерин. | Необходим для образования протормбокиназы по внешнему и внутреннему механизму гемостаза. |
| Фактор VII, проконвертин. | Необходим для образования протромбокиназы по внешнему механизму гемостаза. |
| Фактор VIII, антигемофильный глобулин А. | Необходим для образования протромбокиназы по внутреннему механизму гемостаза. |
| Фактор IX, фактор Кристмаса, антигемофильный глобулин В. | Необходим для образования протромбокиназы по внутреннему механизму гемостаза. |
| Фактор X, фактор Стюарта-Прауэра. | Необходим для образования протормбокиназы по внешнему и внутреннему механизму гемостаза. |
| Фактор XI, предшественник плазменного тромбопластина. | Необходим для образования протромбокиназы по внутреннему механизму гемостаза. |
| Фактор XII, фибринстабилизирующий фактор, фибриназа. | Необходим для образования протромбокиназы по внутреннему механизму гемостаза. Активирует фибринолиз. |
Свертывание крови осуществляется в 3 фазы:
· I фаза – образование тромбопластина. Самая продолжительная фаза, занимает 3-5 мин. Здесь происходят две параллельные реакции:
Å образование тканевого тромбопластина (внешняя система гемостаза)
Å образование кровяного тромбопластина (внутренняя система гемостаза).
· II фаза – под влияние тканевого и кровяного тромбопластина происходит переход протромбина в тромбин.
· III фаза – образование из фибриногена фибрина под влиянием тромбина происходит в 3 этапа:
- образование профибрина.
- образование фибрина-мономера после отщепления пептидов А и В.
- образование фибрина-полимера под действием Ca 2+.
I и II фазы свертывания длятся 2-5 с. Через 20-30 мин происходит ретракция сгустка под влияние XII фактора и факторов тромбоцитов.
Если бы в крови протекал только вышеописанный процесс, то существовала опасность, что вся кровь в сосудистом русле может свернуться. Но это не происходит из-за наличия антисвертывающей системы. Она обеспечивает лизис образовавшегося сгустка фибрина (фибринолиз), а также содержит ингибиторы плазменных факторов гемостаза. Фибринолиз происходит благодаря переходу плазминогена в плазмин под действием плазменного активатора. К ингибиторам плазменных факторов гемостаза относятся гепарин и антитромбин III.

Выделяют следующие методы исследования свертывания крови:
1. Экспресс-методы – помогают быстро оценить общую коагуляционную активность крови и степень фибринолиза, хотя они менее точны.
- Определение свертывания крови по Ли-Уайту – в норме 5-10 мин. Пробирку с кровью помещают под мышку больного и засекают время до образования сгустка. Укорочение времени свертывания свидетельствует о гиперкоагуляции, удлинение о гипокоагуляции.
- Оценку фибринолиза можно дать, наблюдая сгусток крови в пробирке, помещенной на водяную баню при t 370C. В этих условиях через 60 мин отмечается четкая ретракция (сокращение) сгустка крови с выделение сыворотки. При усилении фибринолиза за это время происходит полное растворение сгустка.
2. Методы, характеризующие I фазу гемостаза.
- время рекальцификации плазмы – 80-120 сек.
3. Методы, характеризующие II фазу гемостаза.
- протромбиновый индекс по Квику – 75-100%.
- определение свободного гепарина – основано на способности толуидиновой сини связывать свободный гепарин. Норма 5-7 ЕД.
4. Методы, характеризующие III фазу гемостаза.
- определение фибриногена плазмы – 2,2-6,4 г/л.
- определение фибринолитической активности крови – 15-25%.
5. Тромбоэластография – метод графической регистрации процессов свертывания крови и фибринолиза. Исследование осуществляется на приборе тромбоэластографе.
1. Тромбозы и тромбоэмболии – могут возникнуть у любого больного после операции. Предсказать опасность тромбообразования помогают:
· Оценка результатов коагулограммы до операции.
· Использование для выявления больных, склонных к тромбозу, эмпирической схемы Доминига.
Факторы, влияющие на свертывающую систему:
| Возраст от 20 до 50 лет | 2 балла |
| Возраст от 51 до 90 лет | 3 балла |
| Мужской пол | 1 балл |
| Женский пол | 2 балла |
| Астеническая конституция | 1 балл |
| Нормостеническая конституция | 2 балла |
| Гиперстеническая конституция | 3 балла |
| Легкая степень заболевания | 1 балл |
| Средняя степень заболевания | 2 балла |
| Тяжелая степень заболевания | 3 балла |
| Варикозное расширение вен нижних конечностей | 2 балла |
| Абдоминальная операция | 1 балл |
| Торакальная операция | 2 балла |
Если сумма баллов равна 11 и выше, то есть опасность тромбоза.
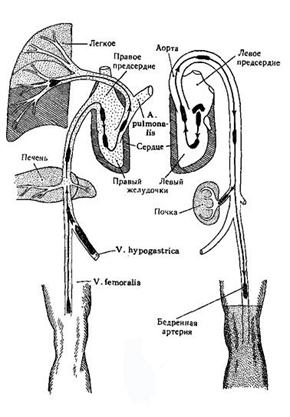 Тромбозом могут поражаться поверхностные и глубокие вены, а также и артерии.
Тромбозом могут поражаться поверхностные и глубокие вены, а также и артерии.
Схема переноса эмбола
из периферической вены в легкие и из сердца в периферические артерии.
Выделяют:
1. Неспецифические методы профилактики тромбоза:
- Бинтование ног эластическим бинтом до операции, если у больного имеется варикозное расширение вен нижних конечностей. В послеоперационном периоде заставляют больных в течение дня сгибать стопы, предпринимают как можно ранее вставание больного после операции с кровати.
- До операции проводят лекарственную терапию, направленную на нормализацию АД и сердечной деятельности.
- Бережное обращение с тканями во время операции – грубые манипуляции, оставленные длинные культи сосудов в операционной ране способствуют образованию тромбов и эмболов.
- Борьба с инфекцией, т.к. при гнойных осложнениях в ране частота тромбообразования значительно больше.
- Борьба с болевым синдромом – запускается САС, через которую запускается гемостаз.
2. Специфические методы профилактики тромбоза – с этой целью используют:
- Антикоагулянты прямого действия (гепарин).
- Антикоагулянты непрямого действия (фенилин, синкумар).
Гепарин тормозит переход протромбина в тромбин, активизирует фибринолиз. Антикоагулянты непрямого действия нарушают синтез протромбина в печени.
При тромбозе поверхностных вен используется гепаринновая мазь, которая тонким слоем наносится на поверхность кожи. При глубоких тромбозах и используют фибринолитики – стептокиназу вводят в/в по 250 тыс. ЕД в 50 мл 0,9% раствора NaCl со скоростью 30 капель в мин. Через 6 ч вводят еще 750 тыс. ЕД в 400 мл 0,9% раствора NaCl. Такую же дозу вводят еще через 6 ч.
Отдельно выделяют тромбоэмболию легочной артерии:
Среди причин послеоперационной летальности ТЭЛА составляет 0,3-0,9% случаев.
Источники ТЭЛА:
· Вены нижних конечностей (43,5%).
· Вены таза (41%).
· Правые отделы сердца (10,4%).
· Система верхней полой вены (0,4%).
Классификация:
1. По течению заболевания выделяют (НА Рзаев):
v Молниеносная ТЭЛА – смерть больного наступает в течение первых 10 минут от острой асфиксии или остановки сердца.
v Острая ТЭЛА – внезапное начало в виде сильных болей за грудиной, затруднения дыхания и коллапса. Больные умирают в течение первых суток.
v Подострая ТЭЛА – развивается постепенно в виде инфаркта легкого. Исход при этом зависит от основной причины заболевания.
v Хроническая ТЭЛА – не имеет внезапного начала и проявляется симптомами легочно-сердечно недостаточности. Проявляется инфарктом легкого. Исход также зависит от основной причины заболевания.
2. По объему поражений:
Ø Массивная ТЭЛА – эмболия ствола и главных ветвей легочной артерии.
Ø Субмассивная ТЭЛА – эмболия долевых ветвей легочной артерии с выключением 45% сосудистого русла легких.
Ø Эмболия ветвей легочной артерии – вызывает суммарное уменьшение перфузии в объеме меньше чем одно легкое.
Клиническая картина:
Внезапно появляются одышка, затем сильные боли в области сердца или грудной клетки и «чугунный» цианоз верхней части туловища. При развитии инфаркта легкого возможен кашель с кровохарканием. При осмотре видны набухшие шейные вены, характерна тахикардия, снижение АД, повышение ЦВД. При пальпации определяется острое увеличение границ печени, а при аускультации акцент II тона над легочной артерией.
Дополнительные методы исследования:
1. Рентгенологическое исследование – выявляет обеднение легочных полей сосудистым рисунком, наличие патологических теней из-за инфаркта легкого с незначительным выпотом в плевральной полости.
2. Изменения на ЭКГ – изменение электрической оси сердца из-за острой перегрузки правых отделов, острая БПНПГ.
3. Ангиопульмонография – при этом выявляется дефект наполнения ствола или ветвей легочной артерии.
Лечение:
ü При закупорке долевых, сегментарных и мелких ветвей легочной артерии показана консервативная терапия: антикоагулянты (гепарин, реополиглюкин) и тромболитики (фибринолизин, аспиргилин, стрептокиназа).
ü При субмассивной и массивной ТЭЛА – показана хирургическая операция (прямая эмболэктомия в условиях искусственного кровообращения).
2. Коагулопатические кровотечения – могут развиться как во время операции, так и в послеоперационном периоде. Они связаны с:
· Врожденными заболеваниями крови – нарушение гемостаза при гемофилии А и В, болезни Виллебрандта, всех видах тромбоцитопений, гипофебриногенемиях, дефиците V, VII, X, XII факторов свертывания крови.
Эти заболевания должны быть выявлены анамнестически, необходимо тщательное лабораторное исследование крови. Только после этого возможно целенаправленное лечение с восполнением недостающих факторов гемостаза (антигемофильная сыворотка, антигемофильный криопреципитат, концентрат фактора VIII).
При срочных операциях вводят свежую кровь, СЗП, тромбоцитарную массу.
· Нарушениями в системе гемостаза, возникающими в ходе различных заболеваний:
- Заболевания печени (цирроз, гепатит) – кровотечения развиваются в результате снижения протромбина, фибриногена, вит. К в крови.
- При операциях на почках, легких, простате – эти органы содержат много активаторов фибринолиза.
- Гнойные осложнения в ране – активаторами фибринолиза являются продукты жизнедеятельности микроорганизмов (стрептококкокиназа).
- Травматичные операции и неадекватная анестезия.
3. ДВС-синдром ( тромбогемморагический синдром) – такое нарушение свертывания крови, когда при избытке тромбина в крови трансформация фибриногена в фибрин прерывается на стадии растворимого фибринмономера с образованием сгустков на уровне капилляров.
В развитии ДВС-синдрома участвуют все компоненты гемостаза. Пусковым механизмом в развитии этого синдрома является повышение содержания тромбопластина. Активация внешней системы гемостаза происходит при избыточном поступлении тканевого тромбопластина из эндотелия сосудов травмированных тканей, что возможно при синдроме длительного сдавливания, рассасывания гематом. Активация внутренней системы гемостаза происходит через фосфолипазы, выделяющиеся в избытке при инфекционно-аллергических процессах, токсемии, анафилактическом шоке.
Фосфолипазы активируют факторы контакта XI и XII.
Далее запускаются 4 стадии ДВС-синдрома:
· 1 стадия – гиперкоагуляция – в острых ситуациях эта стадия очень кратковременна. Из-за высокой концентрации тромбопластина происходит быстрое превращение фибриногена в фибрин.
При лабораторных исследованиях обнаруживается укорочение времени рекальцификации, уменьшение числа тромбоцитов.
· 2 стадия – коагулопатия потребления – характеризуется уменьшением концентрации протромбина и фибриногена из-за включения их в образование множественных тромбов. Кровь совсем перестает свертываться.
При лабораторных исследованиях обнаруживается низкое содержание протромбина, отсутствие фибриногена, тромбоцитопения.
· 3 стадия – фибринолиз – развивается как защитная реакция при множественном рассеянном внутрисосудистом тромбообразовании. Начинаются массивные кровотечения из полых органов и поврежденных тканей. При лабораторных исследованиях обнаруживается повышенный уровень продуктов деградации фибрина, снижается уровень тромбоцитов и свободного гепарина.
· 4 стадия – восстановительный период – характеризуется постепенной нормализацией показателей свертывания крови, но в эту стадию развиваются нарушения функций всех органов из-за множественных тромбозов их сосудов (ОПН, ОНМК, ОДН), что и обуславливает дальнейшую клиническую картину.
Симптомокомплекс ДВС-синдрома:
b Геморрагические проявления (кожные петехиальные кровоизлияния в местах инъекций, в склере глаз, в слизистых оболочках).
b Профузные кровотечения из матки.
b Тромботические проявления (ишемия конечностей, инфарктные пневмонии, тромбозы магистральных сосудов).
b Нарушение функции ЦНС (дезориентация, оглушенность, кома).
b Нарушение функций внешнего дыхания (одышка, цианоз, тахикардия).
Таблица экспресс-диагностики ДВС-синдрома:
| Показатель | Норма | I фаза | II фаза | III фаза | IV фаза |
| Время свертывания | 5-12 мин | Менее 5 мин | 5-12 мин | Более 12 мин | Более 60 мин |
| Лизис сгустка | нет | нет | нет | Быстрый | Сгусток не образуется |
| Число тромбоцитов | 175-425 | 175-425 | Менее 120 | Менее 100 | Менее 60 |
Лечение ДВС-синдрома:
В 1 стадию ДВС-синдрома – рекомендуется введение гепарина 10-12 тыс. ЕД/сутки вв капельно в изотоническом растворе NaCl (не более 500 ЕД/ч) и антитромбина III, содержащегося в СЗП. Эти мероприятия разрывают порочный круг ДВС-синдрома. Одновременно для улучшения микроциркуляции рекомендуется вводить реополиглюкин из расчета 10 мл/кг в течение суток, трентал. Так же корригируют гиповолемию, гипоксию, ацидоз.
Во 2 стадии ДВС-синдрома – замещают утраченные факторы свертывания введением СЗП, тромбоцитарной массы, криопреципитата, теплой донорской крови. Восстанавливают коагулирующие свойства крови введением децинона, CaCl2.
В 3 стадию ДВС-синдрома – применяют ингибиторы фибринолиза (аминокапроновую кислоту, трентал, контрикал).
В 4 стадию ДВС-синдрома – интенсивная терапия направлена на коррекцию последствий гипоксии, ацидоза, гипертермии; вводят антибиотики, тромболитические средства при образовании тромбов.
|
|
|
|
Дата добавления: 2014-01-20; Просмотров: 429; Нарушение авторских прав?; Мы поможем в написании вашей работы!