
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Врожденные пороки сердца бледного типа
|
|
|
|
Дефект межжелудочковой перегородки (ДМЖП) – врожденный дефект перегородки, возникший вследствие недоразвития межжелудочковой перегородки (МЖП) на различных её уровнях, в результате чего формируется сообщение между левым и правым желудочками.
Эпидемиология. ДМЖП встречается в 1,5–3,5 случаев на 1000 доношенных новорожденных и в 4,5–7 случаях у недоношенных новорожденных. Среди ВПС частота ДМЖП составляет 15-20%. Перимембранозные (в мембранозной части перегородки) дефекты составляют примерно 80% всех ДМЖП. Мышечные дефекты составляют 5-20% изолированных ДМЖП.
Этиология. ДМЖПимеет мультифакториальное происхождение. Генетические факторы риска: высокая частота кардиальных аномалий в генеалогическом анамнезе у родителей. Материнские факторы риска: диабет, фенилкетонурия, алкоголизм матери.
Механизм формирования ДМЖП изучен недостаточно. Полагают, что перимембранозный дефект возникает из-за нарушенного слияния отделов сердца вследствие транзиторного нарушения кровообращения в развивающейся перегородке; мышечные дефекты – следствие гибели  клеток в перегородке.
клеток в перегородке.
Гемодинамика зависит от величины ДМЖП, количества, расположения,
Рис. 1.33. Схема ДМЖП продолжительности заболевания, степе-
ни легочной гипертензии, степени компенсаторной гипертрофии миокарда правого и левого желудочков сердца, соотношения сосудистых сопротивлений большого и малого кругов кровообращения.
После рождения, при малых дефектах (0,2–1,0 см) и физиологически высоком сопротивлении сосудов малого круга кровообращения, сброс крови слева-направо небольшой, и осуществляется только в систолу, легочный кровоток превышает системный только в 1,2–1,5 раза. Диастолическая перегрузка левого желудочка, вызывает его гипертрофию.
При средних и больших дефектах (2–3 см) величина сброса крови зависит от разницы сопротивлений в большом и малом кругах кровообращения. Обычно развивается гипертрофия левого желудочка. Повышение давления в левом предсердии и легочных венах благодаря нейрогуморальному механизму (рефлекс Китаева) ведет к спазму легочных сосудов, предохраняющего легкие от «затопления» их кровью. Увеличение легочного сосудистого сопротивления вызывает систолическую перегрузку правого желудочка. Правый желудочек, позже и правое предсердие гипертрофируются.
Анамнез, к линика. При малых дефектах МЖП физическое развитие ребенка не страдает. Систолический шум выслушивается при интеркурентных заболеваниях или случайно в III-IV межреберьях слева от грудины, иррадиирует вправо и влево от грудины, и на спину.
При средних и больших дефектах дети отстают в физическом развитии, у них возникает гипотрофия; у большинства пациентов в анамнезе затяжные и рецидивирующие пневмонии, бронхиты. С первых недель жизни отмечаются признаки недостаточности кровообращения: затруднения при сосании, возникновение одышки, бледности, потливости (за счет выделения кожей задержанной жидкости), перорального цианоза.
У детей с большим ДМЖП (из-за гиперволемии малого круга кровообращения) возникает постоянная одышка, усиливающаяся при кормлении, плаче, перемене положения тела.
При физикальном обследовании визуально определяется сердечный «горб», за счет увеличения правого желудочка (грудь Дэвиса). Верхушечный толчок разлитой, усиленный, определяется патологический сердечный толчок, у 2/3 больных - систолическое дрожание в 3-4 межреберье слева от грудины, свидетельствующее о сбросе крови в правый желудочек. Границы относительной сердечной тупости расширены в обе стороны, особенно влево. Выслушивается грубый скребущего тембра интенсивный систолический шум, максимально в 3-4 межреберье слева от грудины и у мечевидного отростка. Характерна иррадиация шума влево и вправо от грудины и на спину. Спонтанное закрытие дефекта наблюдается часто у детей до года и значительно реже после двух лет.
Диагноз ДМЖП основывается на выявлении органического шума максимально в 3-4 межреберье слева от грудины и у мечевидного отростка, признаков недостаточности кровообращения, кардиомегалии, наличия рецидивирующих бронхолегочных заболеваний.
Лабораторные исследования
ЭКГ. Определяется отклонение ЭОС вправо, признаки комбинированной гипертрофии желудочков.
Рентгенологически выявляется гиперволемия по малому кругу кровообращения, увеличение размеров сердца за счет обоих желудочков и предсердий. Отмечается выбухание дуги легочной артерии по левому контуру сердца.
ДЭхоКГ. Двухмерная ДЭхоКГ с цветовым картированием позволяет определить размер и локализацию ДМЖП. С помощью допплерографии дополнительно получают гемодинамические показатели: давление в правом желудочке, давление в легочной артерии, межжелудочковый градиент.
Дифференциальный диагноз ДМЖП необходимо проводить с пороками, протекающими с обогащением малого круга кровообращения: с первичным ДМПП, АВК, ОАП с легочной гипертензией.
Лечение. Лечение недостаточности кровообращения проводится по общим принципам (см. выше).
Показаниями к хирургической коррекции порока являются сердечная недостаточность, задержка физического развития, повторные респираторные инфекции. В этих случаях операцию проводят, начиная с первого полугодия жизни. У детей старше года хирургическое вмешательство показано при соотношении легочного и системного кровотоков 2:1 и более.
При больших дефектах без сердечной недостаточности, но с повышением легочного артериального давления по данным допплерографии необходима как можно более ранняя радикальная операция в возрасте до 1-го года.
Проводится пластика заплатой из ксеноперикарда. В последние годы при мышечных, особенно множественных и в некоторых случаях при перимембранозных дефектах используется методика чрезкатетерного закрытия ДМЖП с помощью окклюдера Amplatzer.
Паллиативная операция по сужению легочной артерии проводится только в случае сопутствующих пороков и аномалий, затрудняющих радикальную коррекцию ДМЖП.
Осложнения. При средних и больших дефектах МЖП гиперволемия малого круга кровообращения сопровождается компенсаторным спазмом сосудов легких и повышением давления в легочной артерии. Длительная легочная гипертензия и гиперволемия малого круга кровообращения приводит к морфологическим изменениям в стенке легочных артериол, сосудов мелкого и среднего калибра. Развивается хронический артериит, фиброз и склероз стенок сосудов, их запустевание. В конечной склеротической стадии легочной гипертензии происходит расширение ствола легочной артерии, давление в легочной артерии может превышать 60-70% от системного артериального давления. Давление в правом желудочке повышается и становится больше, чем в левом. Сброс крови через дефект становится перекрестным, а затем право-левым, развивается синдром Эйзенменгера – осложнение терминальной фазы течения ДМЖП средних и больших размеров в перимембранозной части. Для него характерны:
- тяжелая легочная гипертензия с высоким общелегочным сопротивлением;
- веноартериальный сброс крови через дефект («смена шунта») с появлением цианоза;
- расширение ствола легочной артерии и запустевание периферических сосудов малого круга кровообращения; обеднение периферического легочного рисунка на рентгенограмме органов грудной полости в прямой проекции («синдром ампутации»), выбухание дуги легочной артерии;
Клинически – исчезновение систолического шума и систолического дрожания в третьем-четвертом межреберьях слева от грудины; появление диастолического шума недостаточности клапана легочной артерии (шум Грехема–Стилла); акцент II тона на легочной артерией – признак высокой легочной гипертензии. Появляются признаки хронической гипоксии - деформация фаланг пальцев («барабанные палочки») и ногтей («часовые стекла»).
При небольших дефектах в мышечной части МЖП сброс крови в правый желудочек небольшой и гемодинамической перегрузки малого круга кровообращения не наступает.
Осложнения после операции. Атриовентрикулярные блокады, блокады ножек пучка Гиса. Также возможна недостаточность трикуспидального клапана, реканализация дефекта, остаточная легочная гипертензия, инфекционный эндокардит.
Профилактика. При малых хирургических манипуляциях (удаление зуба, аденотомия, тонзиллэктомия) у непрооперированных больных и после паллиативной и радикальной коррекции порока проводится профилактика инфекционного эндокардита.
|
Дефект межпредсердной перегородки (ДМПП) – врожденное аномальное сообщение между двумя предсердиями.
Эпидемиология. Частота ДМПП – 0,1-0,53/1000 новорожденных. Преобладают пациенты женского пола (2:1). Среди всех ВПС ДМПП выявляется у 10-12%.
В зависимости от характера и степени недоразвития первичной и вторичной межпредсердных перегородок и эндокардиальных валиков, выделяют первичные, вторичные дефекты и полное отсутствие межпредсердной перегородки (единственное общее предсердие, трёхкамерное сердце).
Этиология. Первичный ДМПП возникает из-за недоразвития первичной межпредсердной перегородки и сохранения первичного сообщения между предсердиями; это, как правило, большой по размеру дефект (1/3-1/2 часть перегородки), который локализуется в нижней части перегородки. Данный порок наиболее часто сочетается с синдромом Дауна (трисомия 21).
Вторичный ДМПП возникает в результате недоразвития вторичной межпредсердной перегородки и в большинстве случаев находится в центре межпредсердной перегородки. Данный порок часто сочетается с клапанным стенозом легочной артерии. Изолированный вторичный ДМПП часто наследуется по аутосомно-доминантному типу.
Возможны комбинации первичных и вторичных ДМПП. В некоторых случаях происходит формирование единственного предсердия.
Открытое овальное окно (ООО) является межпредсердной коммуникацией, через него во время внутриутробного развития кровь из нижней полой вены направляется непосредственно в левое предсердие.
При рождении давление в левом предсердии выше, чем в правом, клапан овального окна прижимается к овальному окну и возникает его физиологическое закрытие. К концу первого месяца жизни ООО при недоразвитии клапана овального отверстия или его дефекте сохраняется у 7-3%, к году у 2%. ООО обнаруживается у 15% взрослых пациентов.
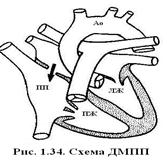 Гемодинамика. Основой нарушения гемодинамики является сброс крови через дефект слева-направо, из-за большего давления в левом предсердии, чем в правом. Это вызывает объемную перегрузку правого желудочка в диастолу и гиперволемию малого круга кровообращения. У детей раннего возраста направление шунта может легко меняться из-за преходящего повышения давления в правом предсердии (при заболевании органов дыхания, крике, сосании) с возникновением преходящего цианоза.
Гемодинамика. Основой нарушения гемодинамики является сброс крови через дефект слева-направо, из-за большего давления в левом предсердии, чем в правом. Это вызывает объемную перегрузку правого желудочка в диастолу и гиперволемию малого круга кровообращения. У детей раннего возраста направление шунта может легко меняться из-за преходящего повышения давления в правом предсердии (при заболевании органов дыхания, крике, сосании) с возникновением преходящего цианоза.
Длительная объемная перегрузка правых камер сердца приводит к их дилатации и постепенному развитию умеренной гипертрофии правого желудочка.
При ДМПП легочная гипертензия развивается достаточно редко, так как отсутствует прямое влияние нагнетающего эффекта левого желудочка.
Анамнез, к линика. У детей с небольшим первичным дефектом межпредсердной перегородки порок протекает бессимптомно и выявляется только по наличию шума. Физическое развитие детей нормальное, они занимаются спортом, удовлетворительно переносят нагрузки. Во втором десятилетии жизни могут появиться одышка после физической нагрузки, повышенная утомляемость, головокружения, обмороки. Легочная гипертензия и сердечная недостаточность формируются к 20 годам.
У грудных детей выслушивается небольшой систолический шум изгнания слева от грудины. В более старшем возрасте выслушивается расщепление II тона на легочной артерии и небольшой систолический шум во втором-третьем межреберье слева от грудины. Шум связан с функциональным стенозом легочной артерии, возникающим из-за увеличенного кровотока при неизмененном фиброзном кольце легочной артерии.
При большом или среднем по размеру первичном дефекте манифестация порока возможна как в периоде новорожденности (одышка, тахикардия), так и в возрасте 1-2 лет. Отмечается бледность, гипотрофия, умеренное отставание в физическом развитии. Характерна склонность к частым ОРИ, бронхитам и пневмониям.
При осмотре выявляется кардиомегалия с расширением границ относительной сердечной тупости вправо и вверх, реже – влево. Возможна деформация грудной клетки в виде центрального сердечного горба из-за дилатации и гипертрофии правого желудочка. Аускультативно I тон усилен, II тон усилен и расщеплен над легочной артерией, систолический шум средней интенсивности и продолжительности выслушивается во втором-третьем межреберье слева от грудины. У детей старшего возраста дополнительно может выслушиваться короткий диастолический шум относительного стеноза трикуспидального клапана (шум Кумбса), в связи с увеличенным кровотоком через трикуспидальный клапан.
Дети со вторичным ДМПП не имеют клинической симптоматики. У подростков отмечается снижение толерантности к физическим нагрузкам.
У взрослых при ООО возможно формирование право-левого шунта при легочной гипертензии или при сочетании ООО с гипоплазией правого желудочка, со стенозом трикуспидального клапана. При этом через право-левый шунт может возникать парадоксальная эмболия сосудов головного мозга с развитием нарушений зрения, гемиплегией, нечленораздельной речью у больных с тромбозом глубоких вен или повышенной свертываемостью крови.
Первичный ДМПП не подвергается спонтанному закрытию. Спонтанное закрытие небольшого (чаще до 3 мм) вторичного дефекта межпредсердной перегородки возможно как у детей до 1 года, так и в более поздние сроки. ООО может спонтанно закрыться у детей до 2-х лет или может сохраняться в течение всей жизни без каких-либо симптомов заболевания.
Диагноз ДМПП устанавливается при наличиикардиомегалии, наличия систолического шума средней интенсивности и продолжительности во втором-третьем межреберье слева от грудины. В анамнезе частые бронхолегочные и простудные заболевания.
Лабораторные исследования
ЭКГ. ЭОС отклонена вправо, признаки гипертрофии правого желудочка, гипертрофия правого предсердия; у 2/3 больных – неполная блокада правой ножки пучка Гиса.
Рентгенологически выявляется усиление легочного рисунка. При больших дефектах в прямой проекции сердце увеличено за счет правого желудочка, талия сердца сглажена за счёт выбухания легочной артерии, в косых и левой боковой выявляется увеличение правых камер сердца.
ДЭхоКГ. Двухмерная ЭхоКГ выявляет перерыв эхосигнала в зоне межпредсердной перегородки, градиент давления между предсердиями; цветное допплеровское картирование определяет направление шунта.
Дифференциальный диагноз необходимо проводить с изолированным стенозом легочной артерии, триадой Фалло, ДМЖП, аномальным дренажом легочных вен, аномалией развития трехстворчатого клапана Эбштейна.
Очень часто возникает вопрос, есть ли отличия между открытым овальным окном (ООО) и ДМПП? В настоящее время детские кардиологи небольшие дефекты межпредсердной перегородки (до 5-6мм), локализующиеся в области овальной ямки обозначают как «ООО», а дефекты более 6мм или при других локализациях – как ДМПП.
Лечение. Показания к хирургической коррекции порока: сердечная недостаточность, отставание в физическом развитии, легочные заболевания. Гемодинамическое показание к операции – соотношение легочного кровотока к системному более чем 2:1. При эффективности консервативной медикаментозной терапии операцию можно отложить до 3-5-летнего возраста (максимально – до 8-10 лет).
Вторичные дефекты закрываются ушиванием; первичные ДМПП закрывают заплатой из аутоперикарда или синтетической ткани с использованием торакотомии и искусственного кровообращения. Эндоваскулярная пластика дефекта с помощью окклюдеров возможна только при вторичном ДМПП размером до 25-40 мм, вокруг которого имеется кайма перегородки, шириной до 10 мм.
Осложнения ДМПП появляются на склеротической стадии легочной гипертензии в виде синдрома Эйзенменгера (легочная гипертензия, с расширением ствола легочной артерии и сменой шунта справа-налево, с появлением постоянного цианоза). Характерным для этого состояния является сочетание расширенного ствола легочной артерии и формирование относительного функционального стеноза легочного клапана на фоне возросшего ударного объема правого желудочка. На поздних стадиях ДМПП с синдромом Эйзенменгера происходит дистрофия и склероз миокарда правого желудочка, что приводит к развитию сначала правожелудочковой, а затем тотальной сердечной недостаточности.
Осложнения после операции: острая сердечная недостаточность, нарушения ритма сердца, инфекционный эндокардит, резидуальный шунт.
Возможные осложнения при катетерной окклюзии дефекта: перфорация стенки сосуда, окклюзия сосуда, неполное закрытие дефекта, инфекционный эндокардит.
|
Открытый артериальный проток (ОАП) – наличие аномального сосудистого сообщения, при котором кровь из аорты поступает в легочную артерию.
Эпидемиология. Частота ОАП – 0,14-0,3/1000 живорожденных. Среди всех ВПС ОАП встречается в 6-7% случаев. ОАП страдают преимущественно девочки. В 5-10% ОАП сочетается с другими ВПС. В одних случаях он рассматривается как компенсирующий порок (при тетраде Фалло, стенозе легочной артерии, предуктальной коарктации аорты, атрезии аорты); в других случаях как порок, усиливающий гемодинамические нарушения: при постдуктальной коарктации аорты, ДМЖП, ДМПП.
Этиология. В норме ОАП обеспечивает фетальное кровообращение. Обычно проток отходит от дуги аорты, дистальнее отхождения левой подключичной артерии и впадает в легочную артерию в области её бифуркации или вблизи места отхождения левой легочной артерии. Закрывается проток в первые 2 недели жизни. Если этого не происходит, говорят о пороке сердца.
У недоношенных детей формирование ОАП связано с незрелостью дуктальной ткани и повышенной концентрацией простагландинов. У доношенных детей это предположительно связано с хронической гипоксией, внутриутробной задержкой развития.
Гемодинамика. После первого вдоха и раскрытия легочных сосудов давление в легочной артерии быстро снижается при одновременном увеличении давления в большом круге кровообращения. Право-левый сброс крови резко уменьшается. По мере падения общего легочного сопротивления возникает двунаправленный, а затем лево-правый поток крови через ОАП. У новорожденных «перекрестный» сброс крови может возникать при плаче, натуживании, сосании, из-за высокого давления в легочной артерии. В первые месяцы жизни лево-правый сброс осуществляется только в систолу, в дальнейшем, когда и диастолическое давление в аорте превышает давление в легочной артерии, лево-правый шунт приобретает постоянный систолодиастолический характер, что приводит к той или иной степени легочной гиперволемии.
При длинном и узком протоке сброс крови небольшой, гиперволемия малого круга кровообращения умеренная. Развивается умеренная дилатация левого желудочка, длительно отсутствует легочная гипертензия. 
При коротком и широком протоке сброс крови значительный, что приводит к выраженной гиперволемии малого круга кровообращения. «Балластный» объем крови, циркулирующий в малом круге кровообращения, возвращаясь в левые отделы сердца, вызывает перегрузку объемом и дилатацию левого предсердия, левого желудочка и расширение восходящей аорты. Эффективный ударный объем, поступающий на периферию большого круга кровообращения уменьшен на величину сброса в легочную артерию. Кровоток в аорте и большом круге кровообращения имеет «пульсирующий» характер, напоминает кровоток при недостаточности аортального клапана. В сонных артериях в систолу кровоток нормальный, а в диастолу существенно снижается, происходит «диастолическое обкрадывание» мозгового кровотока.
|
|
|
|
|
Дата добавления: 2014-11-08; Просмотров: 740; Нарушение авторских прав?; Мы поможем в написании вашей работы!