
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Главные экономические проблемы российского здравоохранения
|
|
|
|
Реформирование российского здравоохранения в 1990-е гг. оказалось незавершенным и привело к неоднозначным результатам. С экономической точки зрения главными проблемами системы здравоохранения являются:
■ несбалансированность государственных гарантий предоставления гражданам бесплатной медицинской помощи и их финансового обеспечения;
■ неудовлетворительная координация действий различных субъектов системы общественного финансирования здравоохранения;
■ отсутствие очевидных позитивных результатов внедрения рыночных институтов в общественное финансирование здравоохранения и деятельности новых субъектов системы финансирования, прежде всего страховых медицинских организаций;
■ сохранение институциональных условий воспроизводства затратного хозяйствования на уровне медицинских организаций, отсутствие у них стимулов к повышению эффективности использования финансовых и материальных ресурсов.
В переходный период значительно сократились возможности государства финансировать бесплатное предоставление населению медицинской помощи, вследствие чего резко уменьшилась ее доступность для широких слоев населения. По минимальной оценке объем государственного финансирования здравоохранения (из бюджетов всех уровней и средств обязательного медицинского страхования) уменьшился за последнее десятилетие в реальном выражении на треть. Значительное сокращение общественного финансирования здравоохранения не повлекло тем не менее пересмотра обязательств государства по предоставлению бесплатной медицинской помощи населению. Статья 41 Конституции России, принятой в 1993 г., определяет, что "медицинская помощь в государственных и муниципальных учреждениях здравоохранения оказывается гражданам бесплатно".
Существующие государственные обязательства в сфере здравоохранения носят декларативный характер. Объем государственного финансирования здравоохранения составляет в последние годы около 3% ВВП. Страны развивающегося мира с аналогичным уровнем государственных расходов на здравоохранение гарантируют населению только самые минимальные "пакеты" медицинских услуг, концентрируясь преимущественно на обеспечении медико-социального благополучия (борьба с инфекционными заболеваниями и проч.). Государства в странах с высокоразвитой экономикой тратят на здравоохранение в среднем 6–7% ВВП, но практически ни в одной стране не гарантируется бесплатность всех видов медицинской помощи всем гражданам.
Рисунок 2.5 дает представление о соотношении между размерами государственного финансирования здравоохранения и минимальными размерами требуемых затрат на предоставление медицинской помощи населению в Российской Федерации. Формально степень финансовой обеспеченности государственных гарантий составила в 2000 г. 84%. Но эта оценка получена на основе рассчитанных Минздравом России и Федеральным фондом ОМС нормативов стоимости медицинской помощи, в которых занижены затраты, необходимые на медикаменты, а также зафиксирован существующий относительно низкий уровень заработной платы медицинских работников, получающих в реальности часть доходов за счет теневых платежей пациентов. В основу расчетов значений стоимостных нормативов были положены нормативные показатели интенсивности использования мощностей лечебно-профилактических учреждений (показатели среднегодовой занятости больничных коек и т.д.). Фактические показатели интенсивности использования мощностей ЛПУ ниже нормативных. Соответственно фактические потребности средств на оплату хозяйственных расходов существующей сети ЛПУ и на оплату труда их персонала выше расчетных федеральных нормативов. В итоге приведенная выше оценка финансовой обеспеченности государственных гарантий бесплатного медицинского обслуживания является завышенной. Дефицит финансовых средств на выполнение государственных гарантий оценивается территориальными органами здравоохранения в размере 40–50%.
Длительное сохранение дисбаланса между государственными обязательствами и реальными финансовыми потоками оказывает разрушительное влияние на всю систему здравоохранения. Сокращаются масштабы профилактики заболеваний, уменьшается доступность качественной медицинской помощи для широких слоев населения, повышается степень платности медицинской помощи и расширяется практика неформальных платежей.
В нашей стране расходы населения на здравоохранение складываются из оплаты лекарств, приобретаемых в розничной сети, затрат на медицинские услуги, легально предоставляемые медицинскими организациями на платной основе, взносов по добровольному медицинскому страхованию и неформальных платежей за медицинскую помощь, которая по закону должна предоставляться бесплатно. Данные государственной статистики свидетельствуют о высоких темпах роста взносов физических и юридических лиц на добровольное медицинское страхование (ДМС) и объемов предоставления населению платных медицинских услуг. При этом добровольное медицинское страхование не стало основной формой частного финансирования здравоохранения. В 2000 г. объем платных медицинских услуг более чем вдвое превышал взносы на ДМС. Объем платных медицинских услуг увеличился за период с 1993 по 2000 г. со 105 млн. руб. (в деноминированных ценах) до 27506 млн. руб., или в 7,3 раза в реальном выражении с учетом индекса цен на платные медицинские услуги*. Эта впечатляющая динамика вряд ли может быть объяснена растущим спросом на медицинские услуги со стороны лишь высокодоходных слоев населения.
* Российский статистический ежегодник, 2001. М.: Госкомстат России, 2001. С. 494–496, 587. Здравоохранение в России: Стат. сборник. М.: Госкомстат России, 2001. С. 318.
Согласно данным государственной статистики соотношение расходов государства на здравоохранение и расходов населения на приобретение лекарств и оплату медицинских услуг составляло в 1995 г. 83: 17, а в 2000 г. – 68: 32 (см. рис. 2.6). Но государственная статистика не учитывает размеров теневой экономики в сфере здравоохранения. Если экстраполировать на все население данные социологических исследований о расходах населения на приобретение лекарств и оплату (легальную и теневую) медицинских услуг в 1998 г., то соотношение расходов государства и населения можно оценить как 55: 45*.
* Шишкин С.В. Реформа финансирования российского здравоохранения. М.: ИЭПП: ТЕИС, 2000. С. 143.
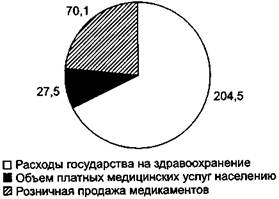
Источник: Здравоохранение в России: Стат. сборник. М,: Госкомстат России, 2001. С. 260-261, 316-318.
Рис. 2.6. Расходы государства и населения на здравоохранение в 2000 г., млрд. руб.
В ситуации, когда за получение формально бесплатной медицинской помощи приходится платить, в худшем положении оказываются менее обеспеченные слои населения и семьи, живущие вне крупных городов. Они вынуждены тратить на лечение большую долю своих семейных бюджетов и чаще отказываться от медицинских услуг и приобретения нужных лекарств. Политика игнорирования факта замещения бесплатного медицинского обслуживания платным ведет к усилению социальной несправедливости.
Вследствие децентрализации государственного управления, происшедшей в Российской Федерации после распада СССР, была ликвидирована вертикаль административного подчинения органов управления здравоохранением и тем самым разрушена прежняя административная система управления здравоохранением. Государственная система здравоохранения оказалась разделенной на федеральную, региональные и муниципальные системы. При этом разграничение компетенции между федеральными, региональными и муниципальными органами власти было в силу политических условий поспешным, непродуманным и не вполне четким. В сочетании с непоследовательным и незавершенным внедрением системы ОМС это привело к появлению проблемы недостаточной координации деятельности различных субъектов финансирования и управления здравоохранением.
Деятельность страховых медицинских компаний в системе ОМС подвергается сильной критике. Не менее половины страховых компаний являются пассивными посредниками между фондами ОМС и медицинскими учреждениями: они фактически лишь перечисляют последним финансовые средства, получаемые от территориального фонда ОМС, оставляя себе посреднические проценты на ведение дел, и не занимаются ни контролем за расходованием средств и качеством медицинских услуг, ни защитой прав пациентов.
Центральной проблемой организации финансирования ЛПУ стала двойственность источников и методов их финансирования за предоставление населению медицинской помощи, предусмотренной базовой программой ОМС. Такие виды помощи должны были оплачиваться только за счет средств ОМС, но на практике продолжают финансироваться как из нового источника – системы ОМС, так и из прежнего – бюджета. Согласно федеральным рекомендациям бюджетные и страховые средства должны использоваться для покрытия разных статей расходов. На практике же нередко отдельные статьи расходов ЛПУ покрываются одновременно из двух указанных источников финансирования.
Финансирование медицинских организаций из двух источников по разным статьям расходов или даже по пересекающимся перечням статей расходов производится на основе разных принципов. В системе ОМС применяются методы оплаты, увязывающие размер финансирования с объемами оказываемой медицинской помощи. А бюджетное финансирование отдельных статей расходов ЛПУ производится по общему правилу как финансирование содержания этих учреждений безотносительно к реальным объемам и качеству оказываемой медицинской помощи. Такое сочетание элементов страхового и бюджетного финансирования снижает эффект новых методов оплаты, действующих в системе ОМС, и не создает стимулов у медицинских организаций к поиску путей экономии расходов по отдельным статьям и вариантов более рационального перераспределения средств между расходными статьями. Существующая организация государственного финансирования лечебно-профилактических учреждений не обеспечивает ощутимого давления, побуждающего их к повышению эффективности своей деятельности, а содействует воспроизводству сложившегося затратного типа хозяйствования.
|
|
|
|
|
Дата добавления: 2014-12-24; Просмотров: 1033; Нарушение авторских прав?; Мы поможем в написании вашей работы!