
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Исходы травм мягких тканей и костей лица 2 страница
|
|
|
|
Развитие абсцессов и флегмон соответствующей повреждению локализации и вовлечение регионарного лимфатического аппарата могут быть одним из видов проявления острого травматического остеомиелита на поздней стадии и перед переходом в хроническую форму.
Если развитию травматического остеомиелита не предшествовали нагноительные изменения мягких тканей, процесс протекает медленно, формируются свищи с гнойным отделяемым; если отсутствуют зубы (удаленные или утраченные при травме), гной выделяется и из их лунок. Такая картина имеет затяжной характер. Рентгенологически через 2—3 нед обнаруживаются очаги деструкции и мелкие секвестры.
Травматический остеомиелит
легко диагностируется в хронической стадии, когда нарастают про-лиферативные и деструктивные процессы в костной ткани. В полости рта также появляются свищи с гнойным экссудатом. Зачатки постоянных зубов, находящиеся в патологическом очаге, гибнут.
Рентгенологически выявляются периоститы, выражающиеся в построении избытка молодой кости, муфтой, охватывающей место перелома. Линия перелома теряет четкие границы, в этой области возникает зона разрежения кости. Крупные секвестры у детей встречаются редко. Зона роста погибшего зачатка постоянного зуба теряет четкие контуры, и в этой области нарастает деструкция кости, исчезает за-мыкательная пластинка вокруг фолликула зуба.
При рентгенологическом исследовании можно выявить признаки консолидации перелома, но при диффузно протекающем остеомиелите они могут отсутствовать, что является плохим прогностическим признаком. Это больше свойственно ослабленным детям и подросткам, имеющим сопутствующую патологию, а также бывает при множественных и сочетанных травмах.
Следует отметить, что огнестрельные остеомиелиты, наблюдаемые в старшем школьном возрасте, сопровождаются дефектом кости и наличием множественных фрагментов, связанных и свободно лежащих. Мы наблюдали таких детей, которые получили огнестрельную травму при неумелом обращении с оружием, чаще охотничьим. Это были преимущественно мальчики старше 11 лет.
Лечение. Принцип лечения острого и хронического травматического остеомиелита такой же, как и одонтогенного процесса. Особое внимание следует обращать на тщательную фиксацию костных фрагментов. Погибшие зачатки зубов подлежат удалению.
Благоприятный исход огнестрельной травмы и остеомиелита зависит от качества первичной хирургической обработки, фиксации фрагментов и комплексной терапии.
В детском возрасте после огнестрельного остеомиелита остаются дефекты, деформации и недоразвитие челюсти, но не образуются ложные суставы, что объясняется активностью эндо- и периостально-го костеобразования.
Устранение неблагоприятных исходов проводят в плановом порядке
через 6—8 мес. Осуществляют реконструкцию костей лица посредством костно-пластических операций, при недоразвитии челюсти — дистракционный остеосинтез. Проводят систематическую коррекцию прикуса и ортодонтическое лечение, включая ортодонтическую подготовку к костной пластике.
При вторичной адентии обязательно раннее протезирование съемными протезами до 16—18-летнего возраста с последующим решением вопросов о более рациональном протезировании несъемными конструкциями.
Исходами травматических остеомиелитов у детей и подростков могут быть:
• вторичная адентия, вызванная утратой зубов в результате травмы или при удалении по необходимости при решении вопроса о выборе способа фиксации фрагментов;
• травматические гиперостозы, проявляющиеся деформацией челюсти (преимущественно нижней), вторично деформирующие остеоартрозы, анкилозы ВНЧС.
Профилактика травматического остеомиелита заключается в ранней диагностике, постановке точного топического диагноза места перелома, в своевременном и надежном закреплении отломков при травме; проведении полноценного комплекса фармакологических и нефармакологических мероприятий с целью профилактики остеомиелита.
10.3.3. Диагностика переломов костей лица
Обследование ребенка, получившего травму любой тяжести, нужно проводить в полном объеме и немедленно. При этом должно быть предусмотрено рациональное обезболивание, так как травма, сопровождающаяся болевой реакцией
(часто не ожидаемой ребенком), является фактором, резко нарушающим психоэмоциональное состояние больного, а неосторожные действия могут усиливать эту реакцию и провоцировать развитие или усугубление болевого шока.
При обследовании ребенка, получившего травму, необходимо:
• установить изменения, вызванные травмой костей лица, черепа, зубов, мягких тканей;
• правильно оценить его общее состояние (особенно важно при первичном осмотре).
Своевременное и полноценное обследование пациента позволит выполнить все необходимые манипуляции по борьбе с шоком, кровотечением, устранить угрозу асфиксии, предупредить распространение инфекции из полости рта и снизить условия ее проникновения в полость черепа, что особо важно при черепно-мозговой травме, когда инфекция из полости рта при переломах верхней челюсти среднего и верхнего уровня распространяется в полость черепа, мозговые оболочки.
Постановка точного диагноза позволяет оказать квалифицированную помощь ребенку, получившему травму, что существенно влияет на качество лечения и его исход.
Клинический осмотр и пальпация помогают диагностировать повреждения только при полных переломах костей, протекающих с выраженным смещением костных фрагментов, их подвижностью, нарушениями прикуса, функции жевания, глотания, речи. Поднадко-стничные переломы, переломы по типу «зеленой ветки» и отраженные переломы диагностируются у детей только рентгенологически.
Наиболее информативны обзорные рентгенограммы костей лица, выполненные в прямой проекции, ортопантомограммы, позволяющие
одновременно анализировать состояние обеих челюстей и большинства костей лица. Особое значение придают выявлению черепно-мозговой травмы, перелома основания черепа.
Рентгенологические исследования относятся не только к информативным, но и доступным к выполнению в любом лечебном подразделении. Важным условием является обеспечение визуализации исследуемой области не менее чем в двух проекциях.
В некоторых ситуациях, в частности при повреждениях ВНЧС, эффективно выполнение рентгенографии нижней челюсти и томографии ВНЧС — в прямой и боковой проекциях.
КТ в аксимальной и сагиттальной проекциях дает исчерпывающую информацию о локализации, протяженности, характере переломов костей лица на всем протяжении и их сочетании с переломами других костей (головы, лица, шеи).
МРТ позволяет определить изменения всех структур (мягкоткан-ных, сосудов и др.) и является одним из наиболее точных способов исследования анатомо-топографи-ческих особенностей различных повреждений головы, лица, шеи.
Предлагаемая контрастная арт-рография ВНЧС [Сысолятин П.Г., Арсенова И.А., 2001] с целью исследования состояния поврежденного сустава в детской практике широкого применения не нашла.
При переломах нижнего, среднего и верхнего уровня верхней челюсти наиболее исчерпывающая информация может быть получена при КТ, в то же время зонография, ортопантомография и томография не утратили своего значения. Эти методы четко обеспечивают диагностику переломов нижнего уровня верхней челюсти, что позволяет установить характер повреждения верхнечелюстных пазух, когда
они вовлекаются в зону повреждения.
Рентгенодиагностика исхода травмы костей лицевого черепа требует четкого выявления размера, положения и характера оставшихся дефектов и деформаций, что наиболее информативно при выполнении трехмерной КТ, проведении стереоли-тографического моделирования дефекта. Это дает возможность получить точное представление о сложных дефектах и деформациях челюстей и других костей лицевого черепа после травмы и планировать реконструктивно-восстановительное лечение детей и подростков. Эффективно использование телерентгенографии, цефалометрии для расчета перспективы роста ребенка в соответствии с его биологическим и хронологическим возрастом при проведении восстановительных операций.
Контактные внутриротовые рентгенограммы необходимы при диагностике травм альвеолярного отростка и зубов. Однако при травмах альвеолярного отростка их нужно сочетать с обзорной рентгенографией, зонографией, ортопантомо-графией, томографией и др.
При травмах мягких тканей, особенно при ушибах, кровоизлияниях и гематомах, эффективным методом распознавания распространенности, анатомо-топогра-фического положения области травмы, соотношения последней с другими анатомическими образованиями остается эхография. Она уместна как метод диагностики и контроля этапов лечения ребенка и установления исхода повреждения.
Во всех представленных вариантах исходов травм мягких тканей и костей лица наблюдается деформация прикуса. У детей на долгий период остается стойкое нарушение психоэмоционального состояния.
1. В области волосистой части го
ловы (независимо от этиологии):
• алопеция;
• атрофический рубцовый массив разной площади и формы;
• дефекты покровных костей черепа (чаще после электротравм, флегмоны новорожденного).
2. В области мягких тканей лица
(в зависимости от этиологии):
• обширные бытовые травмы — рубцы и их атрофические массивы разной формы и площади, подвижные. У естественных отверстий вывороты или атрезии могут сочетаться с дефектами носа, век, губ и других отделов лица;
• после ожога, химических повреждений — рубцы и рубцовые массивы (келоидные и гипертрофические, атрезии естественных отверстий, в области век вывороты);
• в области шеи — келоидные рубцы, деформации — костей лица и челюсти, шейного отдела позвоночника.
3. Исходы повреждений костей
лицевого черепа:
• вторичная адентия — ретенция постоянного зуба, близко расположенного от линии перелома, или задержка его прорезывания;
• деформации и недоразвитие костей лица;
• ВДОА, анкилоз, неоартроз, ВНЧС.
10.3.4. Лечение костных повреждений
В основе лечения детей с повреждениями челюстей лежат те же принципы оказания помощи, что и у
взрослых. Цель — восстановление анатомической целости и функции поврежденной кости. Основные этапы: 1) сопоставление смещенных отломков (репозиция); 2) закрепление отломков в правильном положении (фиксация); 3) иммобилизация челюстей; 4) предупреждение осложнений (травматический остеомиелит, гайморит, флегмоны, абсцессы и др.).
Виды лечебной помощи — неотложная хирургическая и ортопедическая. Первую помощь оказывают непосредственно на месте происшествия в порядке взаимопомощи. Место оказания квалифицированной и специализированной врачебной помощи зависит от тяжести повреждения: при переломах альвеолярного отростка лечение, как правило, проводят в специализированной поликлинике, при переломах лицевых костей — в детских стационарах. Дети с обширными повреждениями челюстей должны быть обследованы невропатологом с целью исключения черепно-мозговой травмы (при необходимости больного направляют в специализированное неврологическое отделение).
Пострадавшим с открытыми повреждениями профилактически вводят противостолбнячный анатоксин согласно действующей инструкции.
Репозицию и фиксацию костных фрагментов у детей следует проводить после предварительного надежного и полного обезболивания, включая современные методы пре-медикации.
Различают временные транспортные (бинтовая повязка, подподбо-родочная праща, косыночная те-менно-подподбородочная повязка и др.) и постоянные методы иммобилизации — назубные стандартные и гнутые проволочные шины, зубона-десневые — шины и аппараты лабораторного изготовления.
В детском возрасте в связи с особенностями строения зубов, недо-
статком зубов в период их смены и особенностями строения растущих костей противопоказаны многие методы фиксации костных отломков, которые широко применяются у взрослых. При молочном прикусе и в период смены зубов нельзя использовать назубные ленточные и проволочные шины. При переломах альвеолярного отростка верхней челюсти или альвеолярной части нижней челюсти, которые всегда сопровождаются полным и неполным вывихом зубов и трудно рентгенологически диагностируются, надежным методом фиксации является индивидуальная пластмассовая назубная шина-каппа. С ее помощью можно фиксировать вывихнутые или сломанные зубы и удерживать отломанный участок альвеолярного отростка.
При наличии не менее двух зубов с каждого края от поврежденного альвеолярного отростка фиксацию можно проводить при помощи шины-скобы из ортодонтической проволоки. Для этой цели после репозиции зубы, входящие в поврежденные участки альвеолярного отростка, и не менее 2 соседних зубов по краям от линии перелома тщательно высушивают. Проводят протравливание эмали кислотой, смывают ее остатки, участок высушивают и осуществляют фиксацию проволочной шиной-скобой при помощи композитного пломбировочного материала химического или светового отверждения. Для шинирования, помимо проволоки, можно использовать стекловолоконные или полиэтиленовые ленты («Ribbond», «Fiber Splint» и др.), выпускаемые многими фирмами.
Фиксацию можно проводить с помощью ортодонтической брекет-системы с неактивной дугой.
При переломах альвеолярного отростка верхней или нижней челюсти надежным методом иммобилизации является индивидуальная пластмассовая назубная шина-
каппа. С ее помощью можно фиксировать вывихнутые или сломанные зубы и удерживать отломанный участок альвеолярного отростка.
Шина-каппа из быстротвердею-щей пластмассы обеспечивает надежную фиксацию отломков, однако она неэстетична, негигиенична, под ней часто возникает воспаление десны, что осложняет контроль за состоянием поврежденного альвеолярного отростка; снятие такой шины затруднено. Другие виды шин лишены этих недостатков, однако они требуют определенных технических навыков хирурга и оснащенности кабинетов необходимыми материалами.
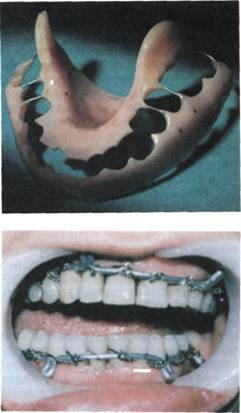
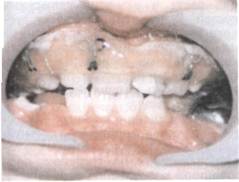
При переломах челюстей используют индивидуальные пластмассовые зубонадесневые шины (рис. 10.21), которые по показаниям могут быть изготовлены в форме моноблока. Такие шины хорошо фиксируются на челюстях при наличии молочных зубов, малом числе зубов и надежно удерживают костные отломки челюстей в физиологическом прикусе. При переломах верхней челюсти зубонадесневые шины применяют в сочетании с шинами-ложками, которые фиксируют к головным повязкам. Наложение этих шин можно сочетать с тугой круговой повязкой, помогающей удерживать отломки верхней челюсти с помощью нижней челюсти. Доступным и малотравматичным методом является фиксация назубной или зубонадесневой индивидуальной шины обвивным материалом.
Пластмассовые шины в виде моноблока может изготовить хирург из самотвердеющей пластмассы. Шины лучше изготавливать лабораторным путем, так как при длительном использовании такие шины меньше повреждают твердые ткани зубов.
Гнутые назубные шины С.С. Ти-герштедта, гладкая шина-скоба,
|
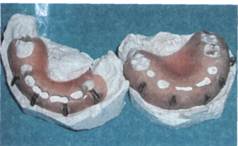
Рис. 10.21. Виды назубных и зубона-десневых шин, применяемых для лечения переломов нижней челюсти у детей в период молочного и сменного прикуса.
шина с распорочным изгибом, а также транспортные шины Васильева в детской практике не применяются.
Хирургическое лечение переломов должно проводиться строго по показаниям: при безуспешности правильного сопоставления челюстей в физиологическом соотношении, грубых функциональных нарушениях и повреждениях сустава, многооскольчатых переломах. Для этой цели в последнее время применяют мини-пластины, винты-са-морезы различной формы и диаметра, изготовленные из биоинертных материалов — титана, стали, циркония и др. Методика фиксации аналогична таковой у взрослых, однако имеются и особенности. Для фиксации отломков кос-
ти применяют монокортикальные винты-саморезы, так как при использовании б и кортикального фиксирующего элемента возникает риск повреждения зачатков зубов. Обязательное снятие фиксирующих элементов, состоящих из мини-пластин и винтов-саморезов, у детей является еще одной отличительной особенностью применения данного способа фиксации. Прежде всего это связано с ростом челюстных костей лицевого скелета. По мнению М. Champi (1993), мини-пластины должны обязательно удаляться независимо от возраста пациента, так как очень часто обнаруживаются следы их коррозии и даже переломы. Остеосинтез при помощи мини-пластин и саморезов обеспечивает прочную и надежную
фиксацию отломков и обладает преимуществом по сравнению со швом кости.
Формирование первичной соединительнотканной и остеоидной мозолей при заживлении переломов у здоровых детей происходит в более короткие сроки, чем у взрослых. Однако переход таких мозолей в костную мозоль и эволюция последней протекают у детей в такие же сроки, как и у взрослых. Поэтому в детском и юношеском возрасте нельзя допускать сокращения срока фиксации костных фрагментов.
Преждевременное снятие шин может привести к вторичной деформации кости, так как плохо оссифицированная мозоль не в состоянии противостоять тяге жевательных мышц.
Срок срастания ускоряется, если перелом не проходит через зубной фолликул, и, наоборот, затягивается, если зачаток находится в линии перелома: возможен разрыв зубного мешочка и течение перелома осложняется остеомиелитом, а зачаток гибнет. Зубы, расположенные в линии перелома, у детей удаляют только в двух случаях: если зуб поражен кариесом или если он препятствует репозиции костных фрагментов.
У детей до 7—9 лет консолидация перелома происходит быстрее, чем в более старшем возрасте. Сроки консолидации удлиняются у ослабленных детей, страдающих рахитом, туберкулезом, а также с открытыми повреждениями, так как ре-паративные процессы в указанных случаях замедлены.
В целях лучшей консолидации и более быстрого срастания переломов следует заботиться об общем состоянии больного.
При лечении пациентов с травмами ЧЛО могут возникать ближайшие и отдаленные осложнения. Ближайшие осложнения при открытых переломах челюстей — раз-
витие травматического остеомиелита, неправильное сращение отломков, вторичная адентия.
При травматическом остеомиелите проводят лечение осложнений. При неправильном сращении отломков костей в детском возрасте на ранних стадиях можно исправить положение костных отломков за счет особенностей репаративного регенерата в линии перелома при помощи различных ортодонтиче-ских аппаратов с использованием тяг. При частичной адентии протезирование проводят съемными пластинчатыми протезами до окончания роста и развития челюстных костей. В дальнейшем дефект зубного ряда замещается современными эстетическими несъемными конструкциями. Одиночные дефекты в зубном ряду уже после 14— 15 лет можно замещать коронками на имплантатах.
Для замещения костных дефектов челюстей проводят костную пластику с использованием ауто-трансплантатов из гребешка подвздошной кости, ребер и др.
Отдаленные осложнения в виде деформации костей лицевого скелета (особенно после травмы в активных зонах роста челюстей), дефектов костей, посттравматических деформирующих остеоартрозов требуют комплексного подхода в лечении с привлечением других специалистов — ортодонтов, терапевтов-стоматологов, ЛОР-врачей. Все пациенты после травмы нуждаются в диспансерном наблюдении и при необходимости им проводят послеоперационное этапное лечение. При развитии деформации зубных рядов назначают ортодонтическое лечение. При деформациях зубных рядов и челюстей, кроме ортодон-тического лечения, применяют современные методы компрессион-но-дистракционного остеогенеза с использованием как внутрирото-вых, так и внеротовых дистрак-ционных аппаратов с последую-
щей контурной пластикой различными композитными материалами. При посттравматическом ВДОА или анкилозе ВНЧС по показаниям проводят хирургическое лечение (см. рис. 10.11) — остеотомию мыщелкового отростка с одномоментной костной пластикой, совре-
менными эндопротезами из композитных материалов на основе полиметилметакрилата в сочетании с гидроксиапатитом, а также из углепластика. Титановые эндопро-тезы мыщелкового отростка в детском возрасте применять не рекомендуется.
| Раздел 11 |
|
|
|
|
|
Дата добавления: 2015-03-29; Просмотров: 1245; Нарушение авторских прав?; Мы поможем в написании вашей работы!