
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Киста Бейкера. Эндопротезирование. 2 страница
|
|
|
|
Вопрос: Врач-ревматолог поставил мне диагноз: первичный гонартроз коленных суставов 3—4-й степени. Возможно ли лечение по вашей методике?
Ответ: Вопросы про боли в коленях можно решить лишь одним путем: сначала проанализировать снимки, провести функциональную диагностику суставов на тренажере МТБ, то есть степень их подвижности, и только потом можно поставить диагноз относительно их состояния. Заключение только на основании жалоб пациента и снимков без функциональной диагностики считаю некорректным. В данном случае диагноз поставлен некорректно: 3—4-я степень – это уже не первичный артроз. Впрочем, не в этом даже дело. Существует множество классификаций, и каждый врач может по-своему интерпретировать состояние сустава, поставив диагноз гонартроз той или иной степени. Это важно понимать. От диагноза же зависит, как лечить? Оперировать или обойтись без операции?
Вопрос: То есть нельзя верить каждый раз, когда ставят диагноз «артроз»?
Ответ: У нас врачи, как показывает практика, не придают значения точности терминологии и зачастую там, где артрит, говорят «артроз», не понимая разницы между артритом и артрозом. Хотя это два абсолютно разных заболевания. Очень часто диагноз не соответствует истинному состоянию сустава. Подчеркиваю – истинному. Потому что сейчас артрозом стали называть любую боль в суставе, хотя зачастую это артрит. Между тем, артрит (arthr – «сустав», itis – «воспаление») – заболевание сустава воспалительного или дистрофического характера – лечится без операции в отличие от артроза…
Заключение только на основании жалоб пациента и снимков без функциональной диагностики считаю некорректным.
Сейчас артрозом стали называть любую боль в суставе, хотя зачастую это артрит.
Как видите, диагноз важен. Поэтому я всегда на вопрос, «можно ли при артрозе делать то-то и то-то», говорю: «Сначала придите на консультацию со снимками» и «собственными» суставами. Проверим, уточним и назначим лечение.
Вопрос: А какие-то анализы крови при артритах и артрозах надо сдавать?
Ответ: Минимально – это тройка: СОЭ (скорость оседания эритроцитов), эритроциты, лейкоциты. Значения СОЭ выше 12 могут свидетельствовать о наличии таких аутоиммунных заболеваний, как ревматоидный артрит или болезнь Бехтерева. Нормальная СОЭ снимает подозрение на аутоиммунное заболевание. Я лично считаю, что любая диагностика, ориентированная только на жалобы пациента, рентгеновские снимки, снимки МРТ, УЗИ, является неполноценной без функциональной диагностики сустава, в которую входит изучение подвижности сустава в различных позициях, силовая составляющая мышц и связок сустава, и к тому же важно понимать функциональное состояние «соседних» суставов и позвоночника (поясничный отдел). Так получается, что сегодня все это изучает и исследует только современная кинезитерапия на лечебных тренажерах МТБ.
Вопрос: Как долго больному суставу противопоказаны упражнения с осевой нагрузкой? Что является критерием для разрешения осевой нагрузки (в виде упражнений и каких)? Ведь гонартроз не вылечишь, а по улице мы ходим, по лестнице вынуждены подниматься и т. д.
Ответ: Интересный вопрос. Относительное продолжение предыдущего. Прежде чем дать ответ на него, необходимо разобраться – артроз или артрит коленного сустава?
Допустим, у вас действительно гонартроз (деформирующий остеоартроз коленного сустава). Это значит, что на рентгеновском снимке суставные поверхности деформированы и как бы изъедены «ржавчиной». При этом деформирован сустав и внешне. То есть такой сустав как бы разросся в стороны, и его поверхность выглядит неровной, как будто под кожей много мелких неровных камешков. При этом мышцы вокруг сустава «деревянные» и очень болезненные. Такой сустав, как правило, не сгибается более чем на 45° или не разгибается. Часто нога в коленном суставе выгнута наружу, «косолапая», «вальгусная деформация». Сустав отечный.
Людям пожилым я рекомендую телескопическую ортопедическую трость с упором в предплечье и даже две трости, позволяющие снимать именно осевую нагрузку на позвоночник и суставные поверхности при ходьбе.
Это, конечно, совсем крайний случай, запущенный деформирующий гонартроз. Порой достаточно и наличия деформированных суставных поверхностей, чтобы назвать состояние сустава артрозом. В 90 % случаев – это прямое показание к замене сустава на имплант или эндопротез. В 10 % случаев больные по разным причинам отказываются от операции и терпят боль на каждом шаге всю оставшуюся жизнь. Но в любом из названных случаев необходимо принимать максимальные меры предосторожности против болей при ходьбе. Для этого, безусловно, надо пользоваться тростью. Людям пожилым я рекомендую телескопическую ортопедическую трость с упором в предплечье и даже две трости, позволяющие снимать именно осевую нагрузку на позвоночник и суставные поверхности при ходьбе.
Как ни странно, но большинство женщин, даже пожилых, стесняются ходить «с палочкой». Они психологически боятся этого «символа старости».

Рис. 71
По этому поводу мне вспоминается случай из собственной жизни в тот период, когда я пользовался тростью при ходьбе. Как-то иду по парку Сокольники к своему центру. Обгоняю мамочку с ребенком лет шести. Ребенок спрашивает маму: «А почему дяденька с палочкой идет?» Мама отвечает: «Чтобы ходить быстрее». Мне понравился ее ответ ребенку. И действительно. Пользуясь тростью, я ходил всегда быстро, и мне даже казалось (а это так и было), что меньше хромал при этом. Дело в том, что при такой ходьбе, когда человек с больным суставом (коленным или тазобедренным) наступает на больную ногу (например, правую), опора туловища перемещается на противоположную руку (рис. 71). Получается, ходьба «матроса по палубе», то есть враскачку. Снижается опора на больной сустав, и ходьба благодаря трости ускоряется.
При истинных артрозах крупных суставов я настраиваю своих пациентов на замену больного сустава.
Чуть позже, когда возникла необходимость пользоваться двумя костылями, я ими пользовался, попеременно опираясь на костыли, как на лыжные палки (попеременный двухшажный ход), и благодаря этому ходил очень быстро. Сумка-рюкзак за спиной. Кстати, именно быстрая ходьба на костылях позволила мне быстро восстановиться после операции по поводу замены сустава. Сейчас ни трость, ни костыли, к счастью, не нужны. Как правило, при истинных артрозах крупных суставов я настраиваю своих пациентов на замену больного сустава при деформирующем артрозе, то есть на эндопротезирование. Но все время до операции следует пользоваться дополнительными опорами. Это же временно?! Так и говорите своим знакомым, чтобы не думали, что вы состарились и не можете из-за этого ходить без трости или костылей. При правильной реабилитации после эндопротезирования полноценная осевая нагрузка возможна через 2–4 недели (без дополнительной опоры).
Дома рекомендую снимать боли с помощью приема ванны с холодной водой, опускаясь в нее только на колено на несколько секунд, опираясь руками в края ванны (рис. 72).
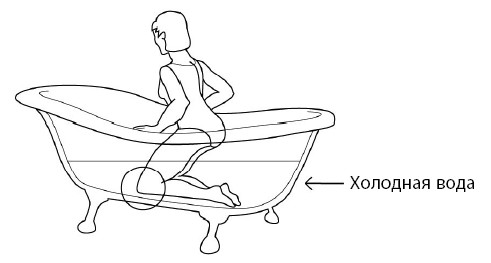
Рис. 72
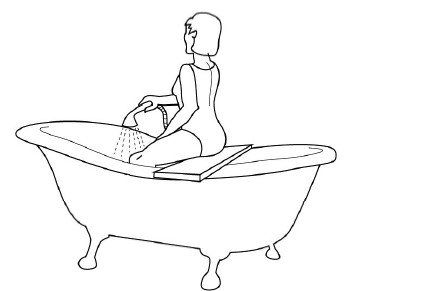
Рис. 73
Если трудно, то можно сесть на доску-сиденье, лежащую на краях ванны, опустить ноги в ванну и поливать колени холодной водой через душевую насадку или из крана-смесителя. Тоже несколько секунд (рис. 73). После этого надо сделать упражнения с резиновыми амортизаторами на полу, закрепив его в проеме двери (рис. 74–76): по 20 и больше повторений.

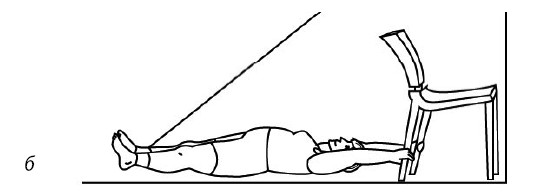
Рис. 74

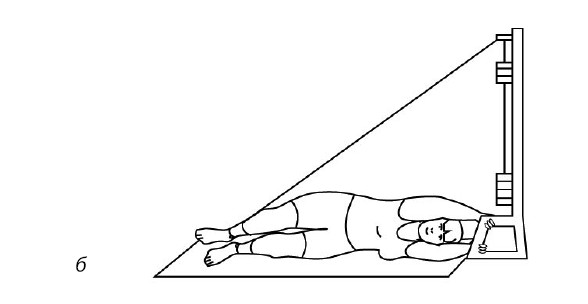
Рис. 75

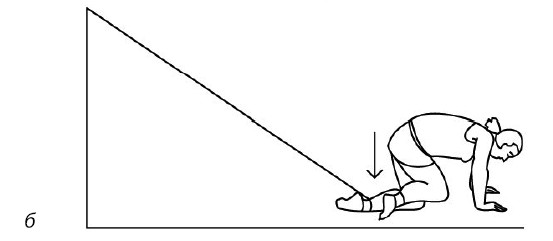
Рис. 76
Благодаря этим действиям – холодной воде и упражнениям – снимается отечность сустава, улучшается микроциркуляция в мышцах и связках больного сустава и резко снижается боль в нем.
Вопрос: Сколько делать и как долго?
Подсказываю. При выполнении упражнения в рабочей зоне сустава вы должны почувствовать жжение мышц. Это является показателем достаточного кровообращения в зоне больного сустава.
Обычно это ощущение возникает после 20–25 повторений. Соответственно, резиновый амортизатор (или два или три) должен позволить выполнить необходимое количество упражнений. Если 20–25 повторений делаете очень легко, добавьте второй (третий) амортизатор. На нижней трети голени должна быть широкая манжета с кольцом и карабином, с помощью которой и крепится амортизатор к ноге.
Если вы ходите в магазин, то сумка должна быть на колесиках (больших), или пользуйтесь рюкзаком.
В сельской местности можно пользоваться велосипедом без рамы, но только для перемещения, а не для спортивно-туристической нагрузки.
К сожалению, многие врачи при больных коленных и тазобедренных суставах рекомендуют велотренажер. Это ошибка! При такой «оздоровительной нагрузке» ухудшается состояние суставных поверхностей намного быстрее и тяжелее, чем происходит восстановление.
Многие врачи при больных коленных и тазобедренных суставах рекомендуют велотренажер. Это ошибка!
Многие люди ошибочно думают, что если во время оздоровительных упражнений (ЛФК) коленные суставы активно работают, например упражнение «велосипед» лежа на полу, то это полезно для них. Дело в том, что я говорю о декомпрессионных упражнениях (упражнения 1, 2, 3, см. рис. 74–76), при которых суставные поверхности интактны, то есть нет трения. Эти упражнения мы называем декомпрессионными или упражнениями «вне сустава». «Велосипед», ходьба и даже плавание – упражнения «внутри сустава», то есть суставные поверхности трутся в контакте друг с другом.
Значит, сразу после выполнения подобных упражнений усиливается воспаление, за которым следует боль, хотя создается иллюзия движения.
Этим подчеркивается правило, существующее в кинезитерапии: «Само по себе движение не лечит! Лечит правильное движение!»
Вопрос: Двухсторонний коксартроз. Можно ли кататься на горных лыжах?
Ответ: Люди с поражением тазобедренного сустава недооценивают коксартроз. Бывает и коксартроза нет, просто боль в области тазобедренных суставов, и то следует для начала разобраться с помощью специальных диагностических приемов с причиной этой боли. На самом деле при коксартрозе, то есть деформации головки самого крупного и опорного сустава туловища, вертикальные нагрузки и очень большое напряжение, такое, каким для коленных и тазобедренных суставов являются горные лыжи, может привести к усилению болей и даже перелому шейки бедра. Поэтому я, конечно, не советую с коксартрозом, с гонартрозом, а также с плохими связками крупных суставов заниматься горными лыжами. Это может привести к сложным проблемам, которые трудно будет исправить даже хирургически. Если есть коксартроз, – надо заменить сустав, восстановить его мышцы, а уж затем думать о горных лыжах.
При длительном покое (сон, однообразная поза) снижается продвижение жидкости в этих межклеточных пространствах сухожилий и мышц.
В основном любители горных лыж, имеющие проблемы с суставами и позвоночником, даже примерно не представляют, что их ждет в будущем, какой будет расплата за это опасное увлечение (см. книгу «Правда о тазобедренном суставе, или Жить без боли»).
Вопрос: Чем можно объяснить хруст суставов? Что в этом случае нужно делать?
Ответ: Хочу напомнить, что анатомическая формула строения сустава включает в себя мышцы, связки, которые «отвечают» за выработку синовиальной (суставной) жидкости. То есть выработка достаточного количества суставной жидкости («смазки» сустава) зависит от активной работы мышц и связок самого сустава. Работают мышцы – сустав «смазывается». Не работают – связки сохнут. То есть вода без насосной функции мышц сустава не перемещается в капсуле сустава. Мышцы, в том числе и мелкие, крепятся к костям с помощью сухожилий. Связки удерживают сустав. И сухожилия, и связки – это плотная соединительная ткань, состоящая из коллагеновых (белковых) линейно расположенных (для прочности) волокон. Между коллагеновыми волокнами всегда есть небольшое количество межклеточного вещества, соединительно-тканные прослойки, кровеносные сосуды, капиллярные сети, лимфатические сосуды.
Вообще человек хрустит весь, только не слышит своих хрустов.
При длительном покое (сон, однообразная поза) снижается продвижение жидкости в этих межклеточных пространствах сухожилий и мышц. Те, в свою очередь, временно как бы высыхают, обезвоживаются (дегидратация). Поэтому первые движения после нахождения в одной позе вызывают своеобразный хруст. Это трещат «сухие» связки, сухожилия. Обратите внимание, что подобный хруст в суставах возникает только один раз (суставы кисти, позвоночника, коленные). При дальнейших движениях хруст пропадает. Суставы «смазываются». Чем сложнее строение сустава (например, коленный), тем больше «хрустов».
А вообще человек хрустит весь, только не слышит своих хрустов. Все дело в микроциркуляции жидкости по капиллярам внутри мышц.
Поэтому мы слышим хруст в основном в наиболее часто используемых суставах, о которых я уже упомянул выше, и эти хрусты возникают при движении. Бояться их не надо, и придавать им значение не стоит.
Физиологи говорят, что человек в среднем на 60 % (отдельные органы – до 85 %) состоит из воды – основной «жидкой» соединительной ткани, с помощью которой органы и ткани получают питание (трофика). Как вы понимаете, жидкость перемещается по телу с помощью мышц (насосная функция), поэтому нельзя допускать атрофии мышц и последующего их обезвоживания. Малая (недостаточная) работа мышц снижает транспорт жидкостей, и человек превращается в живую «мумию». Обратите внимание, что подавляющее число пожилых людей имеют слабые, а часто атрофированные мышцы и сухую дряблую, провисающую во многих местах кожу. При этом пожилых людей отличает малоподвижность в суставах, позвоночнике из-за малого количества воды в организме, от них исходит запах залежалой ткани.
У них хруст в суставах, в отличие от молодых людей, похож на звуки сломанной палки. К тому же у пожилых этот хруст вызывает болезненность.
Чтобы не допустить этого, надо приучать себя регулярно (ежедневно) делать гимнастику (минимальное количество упражнений составляет «триада здоровья» – отжимания, приседания, пресс) и соблюдать соответствующий питьевой режим (3 литра в течение дня – вода, чай, арбузы, дыни). Хруст все равно будет, но безболезненный и достаточно естественный.
Поэтому скандинавская ходьба – это не такое простое занятие, как кажется на первый взгляд, потому что требует большой физической выносливости.
Поэтому не надо «сушить» себя бездействием, ибо бездействие и малоподвижность быстро приводят к старению (высыханию) мягких тканей, состоящих из воды, а вместе с этим – к дряхлости! Но прежде чем выполнять «триаду здоровья», обратитесь за консультацией к врачу центра современной кинезитерапии, чтобы он составил правильную программу для начинающих (40 или 70 лет – не имеет значения) (рис. 77). А для пожилых важно соблюдать другую триаду – терпение, труд, послушание.
Вопрос: Можно ли заниматься скандинавской ходьбой при артрите?
Ответ: Скандинавская ходьба – это аэробная программа, позволяющая тренировать сосуды сердца и лёгких для предотвращения и профилактики гипертонической и ишемической болезней прежде всего. Эта ходьба на самом деле очень интенсивная, при которой человек идет по земле в ботинках с лыжными палками в руках. Этими палками он должен интенсивно толкаться, только тогда это будет скандинавская ходьба. То, что я вижу на улицах, в парках, – это ходьба с палками, которые человек тащит в руках. На самом деле пенсионеры ухватились за эту ходьбу потому, что вместо костыля для передвижения они используют лыжные палки, которые здесь должны использоваться для упражнения – толкания руками. Для этого надо иметь хорошие мышцы плечевого пояса. Поэтому скандинавская ходьба – это не такое простое занятие, как кажется на первый взгляд, потому что требует большой физической выносливости.


Рис. 77
У людей при ходьбе обычно задействованы только ноги. Руки у них «бездельничают». А тут руками надо толкаться так, как будто идешь на лыжах, но не по снегу, а по земле. Лыжи-то – сложная аэробная нагрузка, если к ней правильно относиться, а уж скандинавская ходьба – тем паче. Когда я занимаюсь скандинавской ходьбой, мне хватает 15–20 минут, и я весь мокрый, уставший, с бьющимся сердцем иду домой. Считаю, что это хорошие нагрузки, правильные, адекватные, полезные, но только когда у тебя здоровые суставы. Суставы, прежде всего, нижних конечностей. Но и плечевые суставы тоже должны быть в порядке. Поэтому если у вас артрит или артроз коленных или голеностопных суставов, а тем более если артроз тазобедренных суставов, вам сначала необходимо пройти консультацию в нашем центре на предмет того, что можно, а чего нельзя.
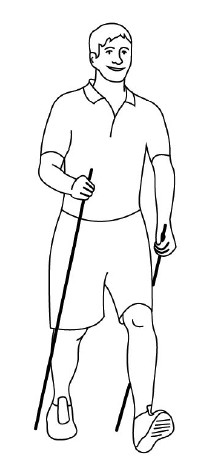
Рис. 78
Постараться восстановить силу и эластичность мышц ног, а потом уже заняться скандинавской ходьбой. Поэтому скандинавская ходьба – это занятие для здоровых людей (рис. 78).
Вопрос: У нас с братом (мы близнецы) заболевания схожие: болит правый тазобедренный сустав. Всю жизнь занимаемся спортом. И у нашей ближайшей родственницы заболевание правого тазобедренного сустава. Может ли заболевание сустава передаваться по семейной линии?
Ответ: Заболевания суставов – это не генетические болезни. Но семейные болезни могут являться предрасположенностью к схожим болезням. Если человек знает, что его ближайшие родственники страдают заболеваниями суставов и вовремя примет профилактические меры, обратится к специалистам, которые научат его делать правильную гимнастику, тогда он может избежать тех заболеваний, которыми страдают его ближайшие родственники (рис. 79).
Рис. 79
Вопрос: Перенесла операцию по эндопротезированию обоих тазобедренных суставов. Можно ли мне рожать?
Ответ: Более подробно об эндопротезировании суставов я написал в книге «Правда о тазобедренном суставе. Жизнь без боли», но не упоминал в ней о роли импланта при родах.
Поясню. Дело в том, что замена сустава является необходимостью при коксартрозе (болезни тазобедренного сустава), так как со временем при этой болезни жизнь становится невыносимой. Каждый шаг сопровождается болями в паху, в пояснице и в коленном суставе. При этом нога в области больного сустава не отводится в сторону – один из признаков коксартроза (деформирующего остеоартроза тазобедренного сустава или диспластического артроза или асептического некроза тазобедренного сустава – клинические признаки (боли) одинаковы).
Если таких суставов два, то, соответственно, обе ноги не разводятся. У молодой девушки причиной коксартроза, видимо, явилась дисплазия, то есть недоразвитие вертлужной впадины тазобедренного сустава, но это сути не меняет. Видимо, именно этот клинический признак заставляет врачей говорить о невозможности нормальных естественных родов. Разве что через кесарево сечение.
Но не учитывается очень важный феномен эндопротезирования тазобедренного сустава – восстановление полной подвижности после подобной операции!..
Важный феномен эндопротезирования тазобедренного сустава – восстановление полной подвижности после подобной операции!..
То есть родовая деятельность после замены суставов и восстановления мышц паховой области становится полноценной. Но хотелось бы сделать поправку. Я считаю, что к подобной операции необходимо готовиться – и физически, и психологически. Так, если подготовка не проводилась, то есть не выполнялся комплекс обязательных дооперационных упражнений на тренажерах, и больная сразу пошла на операцию, то это может помешать полноценно восстановить мышцы указанной зоны до начала родов, и тогда – кесарево сечение. Наши пациентки, особенно молодые и подготовленные к операции по эндопротезированию, пройдя послеоперационную реабилитацию, возвращают способность полной подвижности суставов с имплантами (эндопротезами), силу и эластичность мышц бедра, промежности и нижней части спины. Это позволяет уверенно настроиться на беременность и прохождение плода по естественным родовым путям, то есть без кесарева сечения. Если же кто-то не прошел подобную реабилитацию в Центре современной кинезитерапии, то рекомендую пройти ее, а уж затем готовиться к беременности и родам.
К сожалению, как показывает практика, оперирующие хирурги не знают про возможности подобной реабилитации до и после эндопротезирования и не направляют таких пациенток к нам, поэтому спустя 2–3 года боли могут вернуться, а мышцы указанной области тела, не восстановленные с помощью реабилитационной кинезитерапии, так и остаются ригидными, жесткими и неэластичными. По этой причине, когда встает вопрос родов, хирурги настаивают на кесаревом сечении. А жаль… Особенно когда сами эндопротезы поставлены хорошо…
Вопрос: Можно ли делать глубокие приседания после эндопротезирования?
Ответ: Начните с реабилитации в тренажерном зале по специальной программе кинезитерапии, так как занятия на тренажерах позволяют контролировать угол сгибания, в отличие от приседаний (рис. 80–81). К сожалению, хирурги не предупреждают пациентов, которым заменили сустав, о необходимости обратиться к профессиональным реабилитологам в Центр кинезитерапии – единственным, обладающим методикой современной реабилитации после тотального эндопротезирования на тренажерах. Без должной реабилитации одно неловкое движение может привести к вывиху элементов эндопротеза и новой операции.

Рис. 80
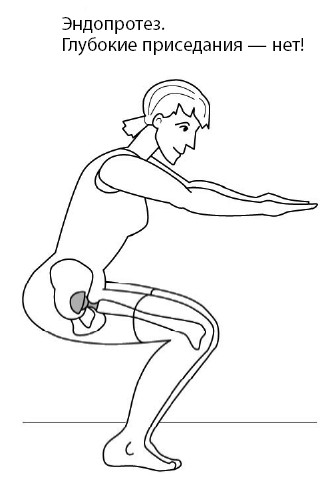
Рис. 81
В то же время долгое невыполнение упражнений на тренажерах приводит к контрактурам, и со временем разработать имплантированный сустав будет очень сложно из-за запущенности мышц, окружающих имплант.
Вопрос: То есть со своим весом тела лучше заниматься только после того, как прошла реабилитация и пациент стал ходить без опоры?
Ответ: На первом этапе нельзя заниматься упражнениями со свободными отягощениями, собственным весом, разве что можно подтягиваться и отжиматься на брусьях или на опоре.
Потому что оперированная конечность достаточно долго не слушается команд, так как исчезли старые нервные связи. Чтобы имплант вжился в тело, его надо научить работать заново. Эта работа требует осторожности, но ни в коем случае не промедления! Я считаю, тренажеры на этом этапе, после стационара, заменить невозможно. Более подробно о реабилитации после эндопротезирования я написал в книге «Правда о тазобедренном суставе – жить без боли».
Глава V
|
|
|
|
|
Дата добавления: 2015-04-24; Просмотров: 1671; Нарушение авторских прав?; Мы поможем в написании вашей работы!