
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Проявления подагры
|
|
|
|
Доказано, что полное парентеральное питание при устойчивом торможении анаболических процессов у больных в состоянии стрессорного голодания вызывает ряд патологических сдвигов метаболизма и служит фактором приобретенного иммунодефицита.
Функции белков
• Каталитическая функция
• Структурная функция
• Защитная функция
• Регуляторная функция
• Сигнальная функция
• Транспортная функция
• Запасная (резервная) функция белков
• Рецепторная функция
• Моторная (двигательная) функция
Азотистый баланс — суточная разница между поступающим и выделяемым азотом.
Виды азотистого баланса.
• Нулевой
• количество поступающего и выводящегося азота совпадает
• Положительный
• количество поступающего в организм азота больше, чем выводящегося). Наблюдается как в норме (например, при регенерации тканей или беременности), так и в условиях патологии (например, при гиперпродукции соматотропного гормона
• Отрицательный
• количество поступающего в организм азота меньше, чем выводящегося. Наблюдается, например, при голодании, стрессе, тяжёлом течении сахарного диабета, гиперкортицизме.
Интегративный параметр обмена белков и нуклеиновых кислот в организме — содержание небелкового (остаточного) азота крови. Аммиак обладает наиболее цитотоксическими свойствами из всех компонентов остаточного азота. Он беспрепятственно проникает через мембраны клеток, оказывая повреждающее действие на ферменты, компоненты цитозоля и мембран. В норме аммиак инактивируется внутриклеточно, вовлекаясь в реакции аминирования кетокислот с образованием нетоксических веществ. Мочевина сама по себе не обладает токсическим действием. Большая часть мочевины образуется в печени и выводится почками и потовыми железами. При почечной недостаточности большое количество мочевины удаляется из организма через кишечник, где она подвергается катаболизму кишечной флорой с образованием внеклеточного аммиака. Уровни креатина и креатинина в крови и моче, как правило, существенно меняются при почечной недостаточности, гипотрофии мышц, миозитах и миастении, длительном голодании, сахарном диабете. Мочевая кислота является финальным метаболитом обмена пуринов и образуется, главным образом, в гепатоцитах и энтероцитах с участием ксантиноксидазы, а разрушается в кишечнике при участии бактерий с образованием глиоксалевой кислоты и аммиака.
Типовые нарушения белкового обмена
• Несоответствие потребностям организма количества и аминокислотного состава поступающего белка
• недостаточное поступление белка
• избыточное поступление белка
• нарушения аминокислотного состава потребляемого белка
• дефицит незаменимых аминокислот
• Нарушения расщепления белка в желудке
• гипоацидные состояния, снижение содержания или активности пепсина, резекция части желудка
• Нарушения переваривания белка в тонком кишечнике
• расстройство полостного и пристеночного расщепления белка в кишечнике, а также нарушение всасывания (синдромы мальабсорбции)
• Нарушения трансмембранного переноса аминокислот
• обусловлены мембранопатиями различного генеза, которые приводят к расстройствам транспорта аминокислот на нескольких этапах: из кишечника в кровь, из крови в гепатоциты, из первичной мочи в кровь, из крови в клетки органов и тканей. Примеры: синдром Фанкони, иистинурия, цистиноз нефролэтический, отравления солями тяжёлых металлов (меди, кадмия, свинца, ртути), эндотоксинемии (например, при избытке соединений меди).
• Расстройства метаболизма аминокислот
• первичные (наследственные, н-р фенилкетонурия, тирозинопатии (альбинизм, тирозинемии, тирозинозы), алкаптонурия)
• вторичные (приобретённые)
• Нарушение содержания белков в плазме крови
• Уровень протеинемии является результатом соотношения процессов протеосинтеза и протеолиза в различных тканях и органах. В норме содержание белков в плазме крови составляет около 7% её массы. Белок крови представлен альбуминами (около 56%) и глобулинами (примерно 44%).
Диспротеинемии
Гиперпротеинемии:
• Гиперсинтетическая (истинная). Наблюдается гиперпродукция либо нормального белка (например, Ig), либо парапротеинов (н-р, при миеломной болезни);
• Гемоконцентрационная (ложная) развивается в результате гемоконцентрации без усиления протеосинтеза (н-р, при ожоговой болезни, диарее, повторной рвоте, длительном усиленном потоотделении).
Гипопротеинемии:
• Гипосинтетическая (истинная): первичная (наследственная или врождённой; н-р, гипопротеинемия при болезни Брутона) и вторичная (приобретённая; н-р, при печёночной недостаточности, белковом голодании, почечной недостаточности, ожоговой болезни).
Гемодилюционная вызвана гиперволемией (н-р, при гиперальдостеронизме или почечной недостаточности).
Парапротеинемии наблюдают при миеломной болезни (опухолевые плазмоциты продуцируют аномальные лёгкие или тяжёлые цепи молекул Ig), лимфомах (лимфомы синтезируют аномальные IgM, обладающие повышенной агрегируемостью).
Расстройства финальных этапов катаболизма белка характеризуются нарушением образования и дальнейших изменений мочевины, аммиака, креатинина, индикана, а также их выведения из организма.
Диспротеинозы патологические состояния, характеризующиеся изменением физико-химических свойств белков и расстройством их функций. По преимущественной локализации патологического процесса различают клеточные и внеклеточные (амилоидоз, гиалиноз, мукоидное и фибриноидное набухание) диспротеинозы.
Нарушения обмена нуклеиновых кислот характеризуются расстройствами синтеза и деструкции пиримидиновых и пуриновых оснований.
• Пиримидиновые основания: урацил, тимин, цитозин, метил- и оксиметил цитозин.
• Пуриновые основания: аденин, гуанин, метиладенин, метилгуанин. Они являются составной частью макроэргических соединений — аденинди- и трифосфата, гуанинди- и трифосфата. Финальный метаболит обмена пуринов — мочевая кислота.
Подагра -типовая форма патологии пуринового обмена, характеризующаяся хроническим повышением содержанием в крови мочевой кислоты (N 176-476 мкмоль/л), отложением избытка ее солей в органах, тканях, суставах, уратной нефропатией, нефро- и уролитиазом.
n Постоянно повышенная концентрация мочевой кислоты в плазме крови и моче.
n Воспаление различных суставов (чаще моноартриты).
n Сильная боль в зоне накопления уратов (может иметь характер длительных эпизодов: до 2-3 сут).
n Повторное появление тофусов.
n Признаки почечной недостаточности.
n Нефро- и уролитиаз, рецидивирующие пиелонефриты.
n Изменения в почках завершаются нефросклерозом, почечной недостаточностью, уремией.
Патогенез подагры
• Под влиянием избытка уратов в плазме крови и межклеточной жидкости происходит повышение активности системы комплемента, сопровождающееся образованием факторов хемотаксиса С5а и СЗа;
• В местах отложения кристаллов мочевой кислоты (в коже, почках, хрящах, в околосуставных тканях) под влиянием хемотаксических веществ наблюдается накопление лейкоцитов;
• Лейкоциты фагоцитируют кристаллы мочевой кислоты. В процессе фагоцитоза происходит высвобождением биологически активные вещества, инициирующие асептическое воспаление;
• Медиаторы воспаления и непосредственно ураты повреждают клетки и неклеточные элементы. В результате повреждения образуются антигенные структуры, что в итоге активирует реакции иммунной аутоагрессии;
• В зоне отложения уратов развитие отмечается хроническое пролиферативное воспаление, образование подагрических гранулём и подагрических «шишек» — tophi urici, обычно вокруг составов.
Типовые нарушения липидного обмена
По этиологии:
Первичные:
Моногенные (напр. дефицит липопротеинлипазы);
Полигенные (сахарный диабет, алкоголизм).
Вторичные:
1. Алиментарные (жир в сутки →70 г)
2. Эндогенные:
Нарушения переваривания и всасывания липидов (при ахолии, панкреатической ахилии, мальабсорбции);
Увеличение перемещения жира из депо в печень – «транспортная форма» (при голодании, гиперкортицизме, сахарном диабете, гипертиреозе).
Задержка липидов в крови – «ретенционная форма» (при нефротическом синдроме, холемии → блок липопротеинлипазы).
По критерию содержания липопротеинов в крови:
n Гиперлипидемии (↑ общее содержание липидов в плазме > 8 г/л);
n Гиполипидемии (↓ общее содержание липидов в плазме < 4 г/л);
n Дислипопротеидемии (изменения соотношения между отдельными классами липопротеинов, появление их аномальных форм).
По характеру расстройств:
n Ожирение (избыточное накопление липидов в жировой ткани,↑ массы тела);
n Липидозы – избыточное накопление липидов в различных клетках, кроме адипоцитов.
Нарушения всасывания жиров
Причины:
n Недостаток липазы, который возникает при заболеваниях поджелудочной железы, а также дефицит желчных кислот (обтурационная желтуха, цирроз) → содержание жира в кале резко↑, наблюдается стеаторея.
n Использование некоторых антибиотиков (неомицинового и тетрациклинового ряда), которые подавляют липолиз → стеаторея.
n Избыток в пище кальция и магния → при этом образуются нерастворимые в воде соли жирных кислот (мыла), которые выводятся через кишечник.
n Нарушение фосфорилирования (при отравлении ядами) и недостаточность коркового вещества надпочечников.
n Поражение эпителия тонких кишок инфекционными и токсическими агентами.
n Авитаминозы А и В.
Жировая инфильтрация и дистрофия
n Жировая инфильтрация → накапливание липидов происходит вне клеток жировой ткани.
n Жировая дистрофия → сочетание инфильтрации с нарушением структуры протоплазмы жировых клеток.
n Чаще всего жировая инфильтрация наблюдается в печени.
Причины:
o ↑печеночный липогенез;
o ↓процессов окисления жирных кислот;
o ↑липолиз жировой ткани;
o замедление выделения липопротеинов очень низкой и низкой плотности.
Продукция ЛПОНП в печени требует сочетания процессов липидного и белкового синтеза. Нарушение любого из этих процессов приводит к аккумуляции жира в печени.
Факторы, влияющие на обмен жира в жировой ткани
n Жировая ткань характеризуется интенсивным метаболизмом, обильным кровоснабжением и является саморегулирующимся «энергетическим аккумулятором».
n Накопление энергии в виде нейтральных жиров происходит в ней после каждого приема пищи, а мобилизация энергии — в любое время под влиянием импульсов, освобождающих жирные кислоты.
n Липолиз активируется адреналином, кортикотропином и глюкагоном. Жиромобилизующим эффектом обладают СТГ,ТТГ и тироксин.
n Роль ЦНС в регуляции жирового обмена → длительное эмоциональное напряжение (и активация симпатической НС) приводит к мобилизации жира из жировых депо и похуданию. Активация парасимпатических нервов, напротив, сопровождается усиленным отложением жира.
n Если в течение длительного времени накопление жира в жировой ткани превышает расход энергии — развивается ожирение.
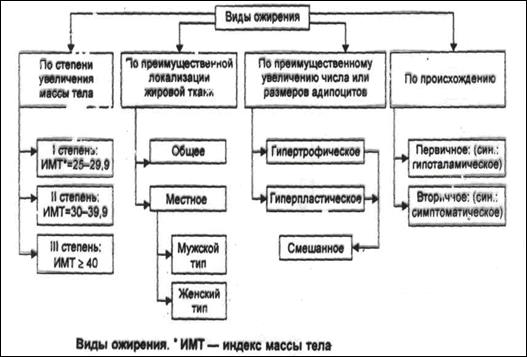
Ожирение - это патологическое состояние, которое характеризует аномальное увеличение массы тела за счет избыточного отложения жира в жировой ткани и является следствием расстройств гомеостаза энергетического обмена.
Критерии патологических сдвигов массы тела
n Индекс массы тела — отношение массы тела к росту тела в квадрате. Нормальный показатель→ около 21 кг/м2 (18,5–24,9).
n Показатель Брока — рост в сантиметрах минус 100 → нормальный вес обследуемого в килограммах. Пользуются в пределах роста 155–165 см. При росте 165–175 вес умножают на 1,05, при росте 176–186 — на 1,1.
n Степень ожирения → отношение должной к измеренной массе и умноженной на 100 %:
1-я степень —15–29 %; 2-я — 30–49 %; 3-я — 50–99 %; 4-я — 100 % и выше.
n Большую роль в генезе ожирения играет наследственный фактор.
n Ожирение — это не жестко детерминированный фенотипический признак. Доказано, что избыточное питание в первые три месяца жизни через усиление дифференциации адипобластов до адипоцитов вызывает ожирение, от которого человек страдает на всех этапах онтогенеза.
n Рациональное питание и двигательный режим могут предотвратить реализацию наследственной предрасположенности к ожирению.
Типы ожирения
n Андроидный тип, чаще у мужчин, жир аккумулируется в основном в жировых клетках туловища (жировые подушки в области живота, в подмышечной области и т.д.) и сальника. У женщин с андроидным типом ожирения существует прямая связь между массой тела и концентрацией андрогенов в крови. Показатель накопления жира в адипоцитах туловища и висцеральных жировых клетках → отношение длины окружности талии к длине окружности нижней конечности в области верхней трети бедра. При андроидном ожирении оно растет. Велика вероятность сахарного диабета, гиперлипидемии, АГ.
n При гиноидном ожирении (чаще свойственно женщинам) жир откладывается в нижней части живота и на бедрах. Риск атеросклероза меньше, чем при андроидном.
n Висцеральное ожирение это фактор риска наиболее частых болезней человека. Мобилизация свободных жирных кислот при патогенном стрессе происходит в основном через липолиз в висцеральных адипоцитах. Это патогенно действует на печень. Возникают гипергликемия, дислипидемия и гиперинсулинемия.
В зависимости от механизма развития ожирения на уровне жировой ткани выделяют два вида:
• Гиперплазический (за счет роста числа адипоцитов)
• Гипртрофический (за счет увеличения размеров адипоцитов и содержания в них жира).
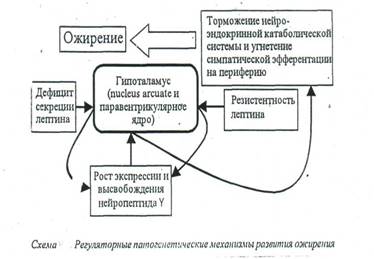
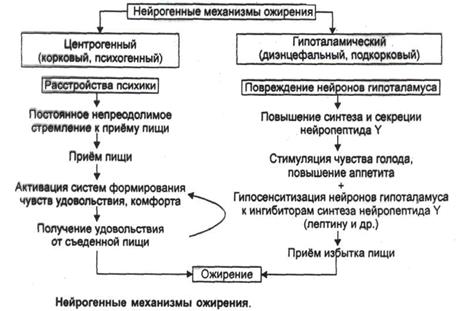
Гипоталамическое ожирение
n Повреждение вентромедиального гипоталамуса ведет к развитию синдрома гипоталамического ожирения. Он характеризуется: усиленным потреблением пищи, ростом секреции инсулина, снижением двигательной активности, эмоциональной неустойчивостью.
n Ожирение может быть результатом расстройств нейроэндокринной регуляции.
n Установлено, что мутация гена ожирения обусловливает дефицит фактора анорексии, циркулирующего с кровью.
n Этот ген кодирует полипептидный гормон, названный лептином. Он синтезируется в жировых клетках и секретируется в кровь. Лептин — это гуморальный переносчик обратной афферентации в системе удержания массы жира в организме на одном уровне.
n Ожирение может быть следствием или дефицита экспрессии гена лептина, или резистентности лептина (недостаточной реакции клеток-мишеней.
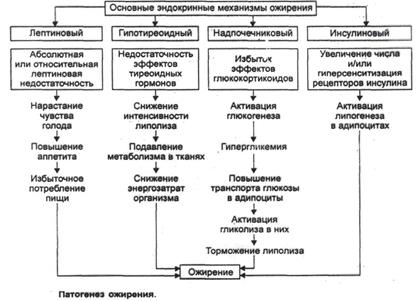
Нарушения эндокринной регуляции обмена веществ при ожирении
n Наиболее частое из нарушений → повышенная активность в крови инсулина — гиперинсулинемия (в основе избыточное поступление с пищей нутриентов). Чем ↑ ожирение, тем ↑ концентрация инсулина в крови утром и натощак. Гиперинсулинемия при ожирении приводит к большей суммарной длительности действия гипогликемии как внутреннего стимула к потреблению пищи.
n Гиперинсулинемия вызывает резистентность клеток к эффекту инсулина на рецепторном и пострецепторном уровнях. Кроме того, гиперинсулинемия связана с гиперплазией инсулинобразующих клеток, которая может обусловить недостаточность внешнесекреторной функции поджелудочной железы.
Нарушения эндокринной регуляции обмена веществ при ожирении
n Гиперинсулинемия повышает утилизацию аминокислот для белкового синтеза. Это вызывает гиперплазию гладкомышечных элементов стенки сосудов сопротивления, их просвет сужается, ↑ОПСС и возникает артериальная гипертензия.
n Избыточное потребление нутриентов активирует симпатический отдел НС и повышает секрецию щитовидной железой ее гормонов → рост потребления кислорода организмом. Вслед за этим растет МОК, что также способствует развитию артериальной гипертензии.
n Гиперлипидемия и накопление триглицеридов в жировой ткани требуют повышения интенсивности обмена холестерина. В результате ↑экскреция холестерина с желчью → создаются условия для образования камней в просвете желчного пузыря.
Гиперлипидемия и гиперлипопротеинемия патологическое состояние предболезни или заболевание, связанное с ростом содержания в плазме крови свободных жирных кислот, триглицеридов, холестерина, хиломикронов и липопротеинов.
Типы гиперлипидемий
n Семейная гиперлипидемия первого типа — врожденное нарушение липидного обмена, обусловленное недостаточным расщеплением хиломикронов и ЛПОНП (при низкой активности липопротеинлипазы или недостатка активатора этого фермента). В плазме растет концентрация неатерогенных липопротеинов очень низкой плотности и хиломикронов, атеросклероз у таких больных обычно не развивается.
n Гиперлипидемия второго типа — наследственное нарушение, при котором у родственников выявляют патологически высокое содержание холестерина в крови (семейная гиперхолестеринемия). Характерно раннее и быстрое развитие атеросклероза, ИБС и инфаркта миокарда. Ведущим звеном патогенеза гиперхолестеринемии при гиперлипидемии этого типа является или полное отсутствие рецепторов к ЛПНП на наружной клеточной поверхности, или нарушения их строения и функции вследствие мутации определенных генов.
n Гиперлипидемия третьего типа — это наследуемая недостаточность катаболизма атерогенных липопротеинов промежуточной плотности. Характеризуется ускоренным развитием атеросклероза, тромбоэмболиями из системы венечной артерии, сахарным диабетом, ожирением, гипотиреозом и сильно выраженный ксантоматозом.
n Гиперлипидемия четвертого типа — это наследуемое нарушение липидного обмена, характеризующееся ростом содержания в плазме крови триглицеридов и ЛПОНП.
n Гиперлипидемия пятого типа — это полиэтиологичное нарушение липидного обмена, из-за которого у части больных возникают ксантоматоз и панкреатит как следствие очень высоких концентраций в плазме крови ЛПОНП и хиломикронов.
Атеросклероз - это отложение в интиме сосудов атерогенных липопротеинов низкой плотности вследствие взаимодействия гладкомышечных клеток стенок сосудов с атерогенными липопротеинами при их высокой концентрации в циркулирующей крови.
n Атеросклеротическую бляшку формируют липиды, лейкоциты, гладкомышечные клетки и межклеточное вещество интимы артерий.
n Часто связывают атеросклероз с пропитыванием холестерином сосудистой стенки, что не совсем правильно. Холестерин и триглицериды переносятся во внеклеточном пространстве липопротеинами.
n К атеросклерозу ведет не гиперхолестеринемия, а аккумуляция в сосудистой стенке определенных липопротеинов. Поэтому одни из них считают атерогенными, а другие неатерогенными.
n Атерогенные липопротеины → проникают в сосудистую стенку, где происходит их эндоцитоз макрофагами, которые в результате эндоцитоза превращаются в «пенистые клетки».
|
|
|
|
|
Дата добавления: 2015-05-09; Просмотров: 452; Нарушение авторских прав?; Мы поможем в написании вашей работы!