
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
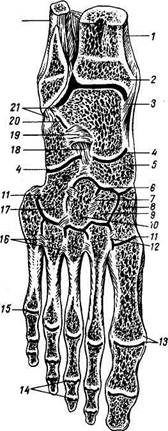
Скелет свободной нижней конечности
|
|
|
|
Скелет свободной нижней конечности (skeleton membri inferioris liberi) состоит из бедренной кости, двух костей голени и костей стопы. Кроме того, к бедру примыкает еще небольшая (сесамовидная) кость — надколенник.
Бедренная кость
Бедренная кость, femur, представляет самую большую и толстую из всех длинных трубчатых костей. Как все подобные кости, она является длинным рычагом движения и имеет соответственно своему развитию диафиз, мета-физы, эпифизы и апофизы. Верхний (проксимальный) конец бедренной кости несет круглую суставную головку, caput femoris (эпифиз), несколько книзу от середины на головке находится небольшая шероховатая ямка, fovea cdptits femoris,— место прикрепления связки головки бедренной кости. Головка соединена с остальной костью посредством шейки, collum femoris, которая стоит к оси тела бедренной кости под тупым углом (около 114—153°); у женщин в зависимости от большей ширины их таза угол этот приближется к прямому. У места перехода шейки в тело бедренной кости выдаются два костных бугра, называемых вертелами (апофизы). Большой вертел, trochanter major, представляет верхнее окончание тела бедренной кости. На медиальной его поверхности, обращенной к шейке, находится ямка, fossa trochante'rica.
Малый вертел, trochanter minor, помещается у нижнего края шейки с медиальной стороны и несколько кзади. Оба вертела соединяются между собой на задней стороне бедренной кости косо идущим гребнем, crista intertrochanterica, и на передней поверхности — linea intertrochanterica. Все эти образования — вертелы, гребень, линия и ямка обусловлены прикреплением мышц.
Тело бедренной кости несколько выгнуто кпереди и имеет трехгранно-закругленную форму; на задней его стороне имеется след прикрепления мышц бедра, linea aspera (шероховатая), состоящая из двух губ — латеральной,
labium laterdle, и медиальной, labium mediate. Обе губы в проксимальной своей части имеют следы прикрепления соименных мышц, латеральная губа — tuberositas glutea, медиальная — linea pectinea. Внизу губы, расходясь между собой, ограничивают^ на задней поверхности бедра гладкую треугольную площадку, fades poplitea.
Нижний (дистальный) утолщенный конец бедренной кости образует два округлых заворачивающихся назад мыщелка, condylus medialis и condylus lateralis (эпифиз), из которых медиальный больше выдается книзу, чем латеральный. Однако, несмотря на такое неравенство по величине обоих мыщелков, последние располагаются на одном уровне, так как в своем естественном положении бедренная кость стоит косо, причем ее нижний конец располагается ближе к средней линии, чем верхний. С передней стороны суставные поверхности мыщелков переходят друг в друга, образуя небольшую вогнутость в сагиттальном направлении, fades patelldris, так как к ней прилегает своей задней стороной patella при разгибании в коленном суставе. На задней и нижней сторонах мыщелки разделяются глубокой межмыщел-ковой ямкой, fossa intercondyldris. Сбоку на каждом мыщелке выше его суставной поверхности находится по шероховатому бугру, называемому epicondylus medialis у медиального мыщелка и epicondylus lateralis у латерального.
Окостенение. На рентгеновских снимках проксимального конца бедренной кости новорожденного виден только диафиз бедра, так как эпифиз, метафиз и апофизы (trochanter major et minor) находятся еще в хрящевой фазе развития.
Рентгенологическая картина дальнейших изменений определяется появлением точки окостенения в головке бедренной кости (эпифиз) на 1-м году, в большом вертеле (апофиз) на 3 —4-м году и в малом вертеле на 9— 14-м году. Сращение же идет в обратном порядке в возрасте от 17 до 19 лет.
Тазобедренный сустав
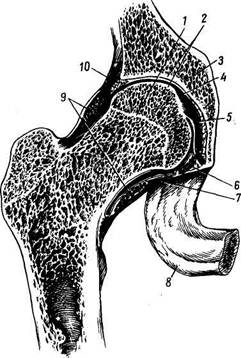
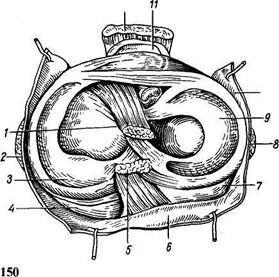
Тазобедренный сустав, art. coxae (рис. 55), образован со стороны тазовой кости полушаровидной вертлужной впадиной, acetabulum, точнее ее facies lunata, в которую входит головка бедренной кости. По всему краю вертлужной впадины проходит волокнисто-хрящевой ободок, labrum acetabulare, делающий впадину еще более глубокой, так что вместе с ободком глубина ее превосходит половину шара. Ободок этот над incisura acetabuli перекидывается в виде мостика, образуя lig. transversum acetabuli. Вертлужная впадина покрыта гиалиновым суставным хрящом только на протяжении facies lunata, a fossa acetabuli занята рыхлой жировой тканью и основанием связки головки бедренной кости. Суставная поверхность сочленяющейся с acetabulum бедренной головки в общем равняется двум третям шара. Она покрыта гиалиновым хрящом, за исключением fovea capitis, где прикрепляется связка головки. Суставная капсула тазобедренного сустава прикрепляется по всей окружности вертлужной впадины. Прикрепление суставной капсулы на бедре спереди идет по всему протяжению linea intertrochanterica, а сзади проходит по бедренной шейке параллельно crista intertrochanterica, отступя от него в медиальную сторону. Благодаря описанному расположению линии прикрепления капсулы на бедренной кости большая часть шейки оказывается лежащей в полости сустава. Тазобедренный сустав имеет еще две внутрисуставные связки: упомянутую lig. transversum acetabuli и связку головки, lig. capitis femoris, которая своим основанием начинается от краев вырезки вертлужной впадины и от lig. transversum acetabuli; верхушкой своей
|
она прикрепляется к fovea capitis femoris. Связка головки покрыта синовиальной оболочкой, которая поднимается на нее со дна вертлужной впадины. Она является эластической прокладкой, смягчающей толчки, испытываемые суставом, а также служит для проведения сосудов в головку бедренной кости. Поэтому при сохранении этой оболочки во время переломов шейки бедренной кости головка не омертвевает.
Тазобедренный сустав относится к шаровидным сочленениям ограниченного типа (чашеобразный сустав), а потому допускает движения, хотя и не столь обширные, как в свободном шаровидном суставе, вокруг трех главных осей: фронтальной, сагиттальной и вертикальной. Возможно также и круговое движение, circumductio.
| Рис. 55. Правый тазобедренный сустав; фронтальный распил. 1 — эпифизарный хрящ; 2 — суставные хрящи; 3 — os coxae; 4 — суставная полость; 5 — lig. capitis femoris; 6 — lig. transversum acetabuli; 7 — капсула сустава; 8 — tuber ischiadicum; 9 — zona orbicularis; 10 — labrura acetabulare. |
Вокруг фронтальной оси происходит сгибание нижней конечности и разгибание. Самое большое из этих двух движений — это сгибание благодаря отсутствию натяжения фиброзной капсулы, которая сзади не имеет прикрепления к бедренной шейке. При согнутом колене оно больше всего (118 — 12 Г), так что нижняя конечность при максимальном своем сгибании может быть прижата к животу; при разогнутой в колене конечности движение
меньше (84 — 87°), так как его тормозит натяжение мышц на задней стороне бедра, которые при согнутом колене бывают расслабленными. Разгибание предварительно перед тем согнутой ноги происходит до вертикального положения. Дальнейшее движение кзади очень невелико (около 19°), так как оно тормозится натягивающейся lig. iliofemorale; когда, несмотря на это, мы разгибаем ногу еще дальше, это происходит за счет сгибания в тазобедренном суставе другой стороны. Вокруг сагиттальной оси совершается отведение ноги (или ног, когда они разводятся одновременно в латеральную сторону) и обратное движение (приведение), когда нога приближается к средней линии. Отведение возможно до 70 — 75°. Вокруг вертикальной оси происходит вращение нижней конечности внутрь и наружу, которое по своему объему равняется 90°.
Соответственно трем основным осям вращения располагаются наружные связки сустава: три продольные (ligg. iliofemorale, pubofemorale et ischio-femorale) — перпендикулярно горизонтальным осям (фронтальной и сагиттальной) и круговая (zona orbicularis), перпендикулярная вертикальной оси.
1. Lig. iliofemorale расположена на передней стороне сустава. Верхушкой она прикрепляется к spina iliaca anterior inferior, а расширенным основанием — к linea intertrochanterica. Она тормозит разгибание и препятствует падению тела назад при прямохождении. Этим объясняется наибольшее развитие данной связки у человека, она становится самой мощной из всех связок человеческого тела, выдерживая груз в 300 кг.
|
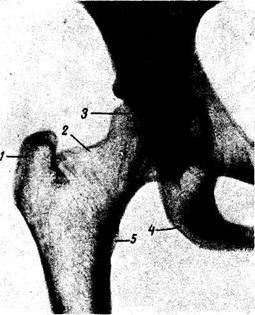
Рис. 56. Рентгенограмма правого тазобедренного сустава.
1 — большой вертел; 2 — шейка бедренной кости; 3 — головка бедренной кости; 4 — седалищный бугор; 5 — малый вертел.
2. Lig. pubofemorale находится
на медиально-нижней стороне суста
ва, протягиваясь от лобковой кости
к малому вертелу, и вплетаясь в
капсулу. Она задерживает отведение
и тормозит вращение кнаружи.
3. Lig. ischiofemorale начинается
сзади сустава от края acetabulum в
области седалищной кости, идет ла-
терально над шейкой бедра и, впле
таясь в капсулу, оканчивается у
переднего края большого вертела.
Она задерживает вращение бедра
кнутри и вместе с латеральной
частью ligamentum iliofemorale тор
мозит приведение.
4. Zona orbicularis имеет вид круговых волокон, которые заложены в глубоких слоях суставной капсулы под описанными продольными связками (см. рис. 55) и охватывают в виде петли шейку бедра, прирастая вверху к кости под spina iliaca anterior inferior. Круговое расположение zona orbicularis соответствует вращательным движениям бедра.
Нужно заметить, что у живого человека связки не доходят до своего предельного натяжения, так как торможение в известной мере достигается напряжением мышц в окружности сустава.
Обилие связок, большая кривизна и конгруентность суставных поверхностей тазобедренного сустава в сравнении с плечевым делают этот сустав более ограниченным в своих движениях, чем плечевой, что связано с функцией нижней конечности, требующей большей устойчивости в этом суставе. Это ограничение и прочность сустава являются причиной и более редких, чем в плечевом суставе, вывихов.
На рентгеновских снимках тазобедренного сустава (рис. 56), сделанных в различных проекциях, получается одновременно изображение костей таза и бедра со всеми анатомическими деталями.
Суставная впадина (acetabulum) рентгенологически делится на дно и крышу. Дно впадины ограничено с медиальной стороны конусообразным просветлением («фигура слезы»), которое соответствует передней части тела седалищной кости. Крыша суставной впадины (верхний край fossa acetabuli) закруглена: в патологических случаях она заостряется. Суставная головка, caput femoris, имеет на рентгенограмме округлую форму и гладкие контуры, за исключением fovea capitis femoris, где отмечается углубление с шероховатыми краями: последнее не следует трактовать как очаг разрушения кости. На рентгеновских снимках видно, что между головкой бедренной кости, погруженной в вертлужную яму, и крышей acetabulum определяется «рентгенов^ екая суставная щель».
Для суждения о половых, возрастных и конституциональных особенностях важно учитывать угол между шейкой^бедренной кости и диафизом. У живого человека этот угол можно определить только с помощью рентгеновских лучей.
У взрослого мужчины он колеблется в пределах 130—135°, у детей он больше, у стариков меньше, у женщин он меньше, чем у мужчин.
Тазобедренный сустав получает артериальную кровь из rete articulare, образованной ветвями a. circumflexa femoris medialis et lateralis (из a. profunda femoris) и a. obuturatoria. От последней отходит г. acetabuKris, которая направляется через lig. capitis femoris к головке бедренной кости. Венозный отток происходит в глубокие вены бедра и таза — v. profunda femoris, v. femoralis, v. iliaca interna. Отток лимфы осуществляется по глубоким лимфатическим сосудам к nodi limphatici inguinales profundi. Капсула сустава иннервируется из nn. obturatonus, femoralis et ischiadicus.
Надколенник
Надколенник, patella, представляет не что иное, как большую сесамовидную кость, заложенную в толще сухожилия четырехглавой мышцы бедра, проходящего спереди коленного сустава. В ней различают верхний широкий конец, называемый основанием, basis patellae, и нижний заостренный конец, или верхушку, apex patellae. Задняя поверхность снабжена гладкой суставной поверхностью, fades articularis, которой надколенник прилежит к вышеупомянутой fades patellaris бедренной кости.
Кости голени
Скелет голени состоит из двух неравной толщины длинных трубчатых костей— бол ьшеберц о вой и малоберцовой. Первая лежит медиально, а вторая — латерально. Из двух костей голени только одна больше-берцовая кость сочленяется с бедреной костью при помощи коленного сустава. Вертикальная, так называемая механическая, ось всей нижней конечности, по которой передается тяжесть туловища на площадь опоры, проходит от центра головки бедренной кости через середину коленного сустава к середине голеностопного сустава, причем внизу она совпадает с продольной осью большеберцовой кости, которая, таким образом, выносит на себе всю тяжесть тела, а потому имеет большую толщину, чем малоберцовая кость. Иногда большеберцовая кость отклоняется от механической оси в медиальную или латеральную сторону, вследствие чего боковой угол между бедром и голенью становится или острее, или тупее. Когда эти отклонения сильно выражены, то в первом случае получается форма нижних конечностей, известная под именем Х-образных ног, genu valgum, а во втором — форма О-образных ног, genu varum.
Большеберцовая кость
Большеберцовая кость, tibia. Проксимальный конец ее (эпифиз) образует два мыщелка — медиальный, condylus medialis, и латеральный, condylus lateralis. Мыщелки на стороне, обращенной к бедренной кости, снабжены слабовогнутыми суставными площадками, fades articularis superior, для сочленения с мыщелками бедренной кости. Обе суставные поверхности мыщелков больше-берцовой кости разделены между собой возвышением, называемым eminentia intercondylaris, которое имеет два бугорка — tuberculum intercondylare mediale et laterale. У переднего и заднего концов этого возвышения находится по небольшой ямке, из которых передняя называется area intercondylaris anterior, а задняя — area intercondylaris posterior (все эти образования обусловлены прикрепле-
нием внутрисуставных связок). Суставные поверхности окружены утолщенным краем (след прикрепления суставной капсулы, метафиз). Несколько ниже последнего, уже на передней поверхности большеберцовой кости, находится довольно массивная шероховатая выпуклость, tuberositas tibiae (апофиз), место прикрепления сухожилия четырехглавой мышцы (в виде связки надколенника). В области заднебоковой части латерального мыщелка помещается небольшая плоская суставная поверхность — место сочленения с головкой малоберцовой кости, fades artucildris fibuldris. Тело больше-берцовой кости имеет трехгранную форму, на нем различают 3 грани, или края: передний, mdrgo anterior, медиальный, mdrgo medialis, и латеральный, обращенный к малоберцовой кости и служащий местом прикрепления межкостной перепонки, margo interbssea. Между 3 гранями находятся 3 поверхности: задняя, fades posterior, медиальная, fades mediates, и латеральная, fades lateralis. Медиальная поверхность и передняя (самая острая) грань ясно прощупываются под кожей. Нижний дистальный конец большеберцовой кости (эпифиз) на медиальной стороне имеет книзу крепкий отросток — медиальную лодыжку, malleolus medialis. Позади последней имеется плоская костная бороздка, sulcus malleoldris, след прохождения сухожилия. На нижнем конце большеберцовой кости имеются приспособления для сочленений, с костями стопы, fades articuldris inferior, и на латеральной стороне медиальной лодыжки — fades articuldris malleoli. На латеральном крае дистального конца большеберцовой кости находится вырезка, incisiira fibuldris, место соединения с малоберцовой костью.
Малоберцовая кость
Малоберцовая кость, fibula (греч. регопе), представляет тонкую и длинную кость с утолщенными концами. Верхний (проксимальный) эпифиз образует головку, caput fibulae, которая посредством плоской кругловатой суставной поверхности, fades articuldris cdpitis fibulae, сочленяется с латеральным мыщелком большеберцовой кости. Несколько кзади и вбок от этой поверхности выдается кверху костный выступ, верхушка головки, apex cdpitis fibulae. Тело малоберцовой кости трехгранной формы и как бы несколько скручено по своей продольной оси. Край диафиза кости, обращенный к большеберцовой кости и служащий для прикрепления межкостной перепонки, membrdna interossea criiris, обозначается как mdrgo interossea.
Нижний (дистальный) эпифиз малоберцовой кости, утолщаясь, образует латеральную лодыжку, malleolus lateralis, с гладкой суставной поверхностью, fades articuldris malleoli.
Окостенение. Рентгенологическая картина окостенения области коленного сустава определяется появлением точек окостенения в дистальном эпифизе бедренной кости и проксимальном tibiae незадолго до рождения или вскоре после него и в проксимальном эпифизе fibulae на 3 —5-м году. Наличие на рентгенограмме новорожденного костных ядер дистального эпифиза бедренной кости и проксимального tibiae может служить наряду с другими симптомами признаком доношенности плода.
Следует отметить, что patella развивается из нескольких точек окостенения, которые сливаются в единое образование (в 3 — 5 лет). В случае неслияния их надколенник остается разделенным на две (patella bipartita) или три (patella tripartita) части.
Отмечается своеобразный характер окостенения tuberositas tibiae, которая развивается из множественных точек окостенения, наблюдаемых у девочек в возрасте от 11 до 13 лет и у мальчиков с 12 до 15 лет. Костное ядро, появляющееся наиболее проксимально, т. е. непосредственно около эпифиза,
|
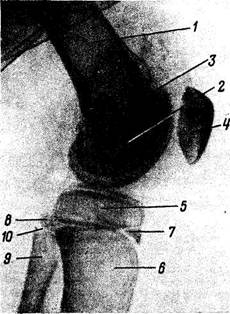
Рис. 57. Рентгенограмма коленного сустава мальчика 13 лет; боковая проекция.
1 — диафиз бедренной кости; 2 — эпифиз бедренной кости; 3 — эпифизарный хрящ; 4 — надколенник; 5 — эпифиз большеберцовой кости; 6 — диафиз больше-берцовой кости; 7 — «хоботок» эпифиза; 8 — эпифиз малоберцовой кости; 9 — диафиз малоберцовой кости; 10 — эпифизарный хряш.
быстро сливается с ним, образуя «хоботок» эпифиза (рис. 57). В дальнейшем возникают остальные ядра окостенения (апофизарные), которые срастаются с эпифизом в одно костное образование. Через 6 — 9 лет после этого наступает синостоз этого костного образования (т. е. эпифиза и апофиза) с метафизом и диафизом большеберцовой кости. Синостозы эпифизов с метафизами наступают у бедра в 20 — 24 года, у tibia — в 19 — 24 года, у fibula — в 22 — 24 года. Окостенение дистальных концов костей голени см. на с. 155.
На рентгенограммах встречается иногда непостоянная сесамовидная кость, fabella, образующаяся в сухожилии латеральной головки икроножной мышцы.
Коленный сустав
Коленный сустав, art. genus, является самым большим и вместе с тем наиболее сложным из всех сочленений. Это обусловлено тем, что именно в этом месте сочленяются самые длинные рычаги нижней конечности (бедренная кость и кости голени), совершающие наибольший размах движений при ходьбе. В его образовании принимают участие: дистальный конец бедренной кости, проксимальный конец большеберцовой кости и надколенник. Суставные поверхности мыщелков бедра, сочленяющиеся с tibia, выпуклы в поперечном и сагиттальном направлении и представляют отрезки эллипсоида (рис. 58). Facies articularis superior большеберцовой кости, сочленяющаяся с мыщелками бедренной кости, состоит из двух слабовогнутых, покрытых гиалиновым хрящом суставных площадок; последние дополняются посредством двух внутрисуставных хрящей, или менисков, meniscus lateralis et medialis, лежащих между мыщелками бедренной кости и суставными поверхностями большеберцовой кости (рис. 59).
Каждый мениск представляет трехгранную, согнутую по краю пластинку, периферический утолщенный край которой сращен с суставной капсулой, а обращенный внутрь сустава заостренный край свободен. Латеральный мениск более согнут, чем медиальный; последний по своей форме скорее напоминает полулуние, тогда как латеральный приближается к кругу. Концы обоих менисков прикрепляются спереди и сзади к eminentia intercondylaris. Спереди между обоими менисками протягивается фиброзный пучок, называемый lig. transversum genus.
Суставная капсула прикрепляется несколько отступя от краев суставных поверхностей бедра, большеберцовой кости и надколенника.
| 18 |
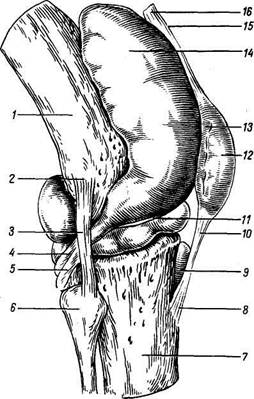
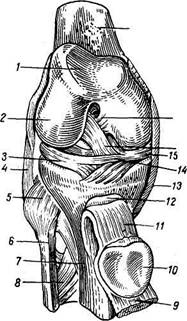 Рис. 58. Правый коленный сустав (articulatio genus); вид спереди. Суставная капсула удалена, надколенник с сухожилием четырехглавой мышцы оттянут книзу.
Рис. 58. Правый коленный сустав (articulatio genus); вид спереди. Суставная капсула удалена, надколенник с сухожилием четырехглавой мышцы оттянут книзу.
/ — fades patellaris; 2 - condylus lateralis; 3 — meniscus late-ralis; 4 — lig. collateral fibulare; 5 — lig. capitis fibulae anterius; 6 — fibula; 7 — tibia; 8 — membrana interossea cruris; 9 — tendo m. quadricipitis femoris; 10 — fades articularis patellae; // - lig. patellae; 12 - bursa infrapatellaris profunda; 13 — lig. collateral tibiale; 14 — lig. transversum genus; 15 -meniscus medialis; 16 - lig. cruciatum anterius; 17 — lig. cruciatum posterius; 18 — femur.
Поэтому на бедре она спереди поднимается вверх, обходя fades patellaris, по бокам идет между мыщелками и надмыщелками, оставляя последние вне капсулы, для прикрепления мышц и связок, а сзади опускается до краев суставных поверхностей мыщелков. Кроме того, спереди синовиальная оболочка образует большой заворот, bursa suprapatel-Idris, высоко простирающийся между бедренной костью и четырехглавой мышцей бедра. Иногда bursa suprapatellaris может быть замкнутой и обособленной от полости коленного сустава (рис. 60). На боль-шеберцовой кости капсула прикрепляется
 по краю суставных поверхностей мыщелков. На надколеннике она прирастает к краям хрящевой его поверхности, вследствие чего он оказывается как бы вставленным в передний отдел капсулы, как в рамку. По бокам сустава находятся коллатеральные связки, идущие перпендикулярно фронтальной оси: с медиальной стороны, lig. collateral tibiale (от epicondylus medialis бедра до края tibiae, срастаясь с капсулой и медиальным мениском), и с латеральной стороны, lig. collaterale fibulare (от epicondylus lateralis до головки fibulae). На задней стороне капсулы коленного сустава находятся две связки, вплетающиеся в заднюю стенку капсулы — lig. poplfteum arcuatum и lig. popliteum obliquum (один из 3 конечных пучков сухожилия m. semimembranosi).
по краю суставных поверхностей мыщелков. На надколеннике она прирастает к краям хрящевой его поверхности, вследствие чего он оказывается как бы вставленным в передний отдел капсулы, как в рамку. По бокам сустава находятся коллатеральные связки, идущие перпендикулярно фронтальной оси: с медиальной стороны, lig. collateral tibiale (от epicondylus medialis бедра до края tibiae, срастаясь с капсулой и медиальным мениском), и с латеральной стороны, lig. collaterale fibulare (от epicondylus lateralis до головки fibulae). На задней стороне капсулы коленного сустава находятся две связки, вплетающиеся в заднюю стенку капсулы — lig. poplfteum arcuatum и lig. popliteum obliquum (один из 3 конечных пучков сухожилия m. semimembranosi).
На передней стороне коленного сочленения располагается сухожилие четерехглавой мыш-
цы бедра, которое охватывает patella, как сесамовидную кость, и затем продолжается в толстую и крепкую связку, lig.
Рис. 59. Правый коленный сустав; нижняя поверхность.
/ - lig. cruciatum anterius; 2 — lig. collaterale tibiale; 3 — meniscus medialis; 4 — condylus medialis tibiae; 5 — lig. cruciatum posterius; 6, 10 — capsula articularis; 7-condylus lateralis tibiae; 8 — lig. collaterale fibulare; 9 — meniscus lateralis; 11 - bursa infrapatellaris profunda; 12 — lig. patellae.
|
Рис. 60. Синовиальные сумки правого коленного сустава; латеральная поверхность.
1 — femur; 2 - epicondylus lateralis; 3 - lig. collateral* fibulare; 4 - tendp m. poplitei; 5 — bursa m. poplitei; 6 — caput fibulae; 7 - tibia; 8 - tube-rositas tibiae; 9 —bursa infrapatellaris profunda; 10 - lig. patellae; 11 — meniscus lateralis; 12 — bursa prepatellaris subcutanea; 13 - patella; 14 — bursa suprapatellaris; IS, 16 — tendo m. quadricipitis femoris.
patellae, которая идет от верхушки надколенника вниз и прикрепляется к tuberositas tibiae.
По бокам patella боковые расширения сухожилия четырехглавой мышцы образуют так называемые retinacula patellae (laterale et mediate), состоящие из вертикальных и горизонтальных пучков; вертикальные пучки прикрепляются к мыщелкам tibiae, а горизонтальные — к обоим epicodyli бедренной кости. Эти пучки удерживают надколенник в его положении во время движения.
Кроме описанных внесуставных связок, коленный сустав имеет две внутрисуставные связки, называемые крестообразными, ligg. cru-cidta genus. Одна из них — передняя, lig. cruciatum anterius, соединяет внутреннюю поверхность латерального мыщелка бедренной кости с area intercondy-lafis anterior tibiae. Другая — задняя, lig. cruciatum posterius, идет от внутренней поверхности медиального мыщелка бедренной кости к area intercondylaris posterior большеберцовой кости. Выстилающая изнутри капсулу синовиальная оболочка покрывает вдающиеся в сустав крестообразные связки и образует на передней стенке сустава ниже надколенника две содержащие жир складки, plicae alares, которые приспособляются при каждом положении колена к суставным поверхностям, заполняя промежутки между ними. Крестообразные связки делят полость сустава на переднюю и заднюю части, препятствуя в случае воспаления до определенного времени проникновению гноя из одной части в другую.
По соседству с суставом залегает ряд синовиальных сумок; некоторые из них сообщаются с суставом. На передней поверхности надколенника встречаются сумки, число которых может доходить до трех: под кожей — bursa prepatellaris subcutanea, глубже под фасцией — bursa subfascidlis prepatellaris, наконец, под апоневротическим растяжением т. quadricipitis — bursa subtendinea prepatellaris. У места нижнего прикрепления lig. patellae, между этой связкой и большеберцовой костью, заложена постоянная, не сообщающаяся с суставом синовиальная сумка, bursa infrapatellaris profunda.
В задней области сустава сумки встречаются под местами прикрепления почти всех мышц.
Рис. 61. Рентгенограмма коленного сустава.
/ — медиальный надмыщелок бедренной кости; 2 — медиальный мыщелок бедренной кости; 3 — рентгеновская суставная щель коленного сустава; 4 — медиальный мыщелок больше-берцовой кости; 5 — головка малоберцовой кости; 6 — латеральный мыщелок большеберцовой кости; 7 — межмыщел-ковое возвышение; 8 — латеральный мыщелок бедренной кости; 9 — латеральный надмыщелок бедренной кости.
^^^^^^^^^^ В коленном суставе возможны движе-
о —Ш^^ЯШ^^Л^_о ния: сгибание, разгибание, вращение. По
, ^Ч^ j своему характеру он представляет собой
~^^^ВНМ[7 мыщелковый сустав. При разгибании ме-
ниски сжимаются, ligg. collateralia et cru-ciata сильно натягиваются, и голень вместе с бедром превращается в одно неподвижное целое. При сгибании мениски расправляются, a ligg. collateralia благодаря сближению их точек прикрепления расслабляются, вследствие чего при согнутом колене появляется возможность вращения вокруг вертикальной оси. При вращении голени внутрь крестообразные связки затормаживают движение. При вращении кнаружи крестообразные связки, наоборот, расслабляются. Ограничение движения в этом случае происходит за счет боковых связок. Устройство и расположение связок коленного сустава у человека способствует длительному пребыванию его в вертикальном положении. (У обезьян же связки коленного сустава, наоборот, затрудняют вертикальное положение и облегчают сидение «на корточках»).
На рентгенограммах области коленного сустава (рис. 61) получается одновременно изображение дистального отдела бедренной кости, проксимального отдела костей голени, надколенника, а также artculatio tibiofibularis. «Рентгеновская суставная щель» articulatio genus является самой широкой во всем костно-суставном аппарате человека, так как она соответствует, кроме истинной анатомической суставной щели и суставных хрящей, еще и хрящевым менискам. На рентгенограмме различимы все анатомические детали дистального отдела бедренной кости и проксимального отдела костей голени. На боковых снимках картина коленного сустава представляется в профиль; вследствие этого происходит проекционное наслоение друг на друга надмыщелков и мыщелков бедренной кости и голени.
Коленный сустав получает питание из rete articulare, которая образована аа. genus superiores medialis et lateralis, aa. genus ihferiores medialis et lateralis, a. genus media (из a. poplitea), a. geniis descendens (из a. femoralis), aa. recurrentes tibiales anterior et posterior (из a. tibialis anterior). Венозный отток происходит по одноименным венам в глубокие вены нижней конечности — vv. tibiales anteriores, v. poplitea, v. femoralis. Отток лимфы происходит по глубоким лимфатическим сосудам в nodi lymphatici poplitei. Иннервируется капсула сустава из nn. tibialis et peroneus communis.
Соединения костей голени между собой
Обе кости голени связаны друг с другом проксимально при посредстве сустава, а дистально при помощи соединительнотканного сращения (синдесмоз). На остальном протяжении кости также соединены синдесмозом.
Проксимальное соединение большеберцовой и малоберцовой костей, art. tibiofibularis, представляет собой сочленение плоской суставной поверхности головки fibulae с таковой же поверхностью латерального мыщелка tibiae (art. plana). Крепко натянутая суставная капсула, прирастающая к краям обеих суставных поверхностей, подкреплена плотными связками, ligg. capitis fibulae ant. et post. Полость сустава почти в 20% случаев находится в сообщении с коленным суставом.
Межкостная перепонка, membrana interossea criiris, натянута между margo interossea обеих костей. Закрывая почти сплошь все пространство между костями, межкостная перепонка имеет в верхней своей части отверстие для пропуска сосудов и нерва.
Дистальное соединение концов большеберцовой и малоберцовой костей происходит посредством синдесмоза syndesmbsis tibiofibularis. Это соединение подкрепляется спереди и сзади связками lig. tibiofibulares anterius et posterius, идущими от латеральной лодыжки к концу большеберцовой кости.
При сравнении соединений костей предплечья и голени бросается в глаза весьма малая подвижность костей голени в соединениях между собой, что обусловлено опорной функцией нижней конечности, являющейся стойкой для вышележащего отдела тела, в то время как предплечье — часть органа труда, должно обладать многообразными движениями.
Кости стопы
В стопе различают предплюсну, плюсну и кости пальцев стопы.
Предплюсна
Предплюсна, tarsus, образуется семью короткими губчатыми костями, ossa tarsi, которые наподобие костей запястья расположены в два ряда. Задний, или проксимальный, ряд слагается из двух сравнительно крупных костей: таранной и лежащей под ней пяточной. Передний, или дисталь-н ы й, ряд состоит из медиального и латерального отделов. Медиальный отдел образован ладьевидной и тремя клиновидными костями. В латеральном отделе находится только одна кубовидная кость. В связи с вертикальным положением тела человека стопа несет на себе тяжесть всего вышележащего отдела, что приводит к особому строению костей предплюсны у человека в сравнении с животными.
Так, пяточная кость, находящаяся в одном из главных опорных пунктов стопы, приобрела у человека наибольшие размеры, прочность и удлиненную форму, вытянутую в переднезаднем направлении и утолщенную на заднем конце в виде пяточного бугра, tuber calcanei.
Таранная кость приспособилась для сочленений с костями голени (вверху) и с ладьевидной костью (спереди), чем и обусловлена ее большая величина и форма и наличие на ней суставных поверхностей. Остальные кости предплюсны, также испытывающие на себе большую тяжесть, стали сравнительно массивными и приспособились к сводчатой форме стопы.
1. Таранная кость, talus, состоит из тела, corpus tali, которое впереди продолжается в суженную шейку, сопит tali, оканчивающуюся овальной выпуклой головкой, cdput tali, с суставной поверхностью для сочленения с ладьевидной костью, fades articuldris naviculdris. Тело таранной кости на своей верхней стороне несет так называемый блок, trochlea tali, для сочленения с костями голени. Верхняя суставная поверхность блока, fades superior, место
сочленения с дистальной суставной поверхностью большеберцовой кости, выпукла спереди назад и слегка вогнута во фронтальном направлении. Лежащие по обеим сторонам ее две боковые суставные поверхности блока, fades malleoldres medidlis et laterdlis, являются местом сочленения с лодыжками. Суставная поверхность для латеральной лодыжки, fades malleolaris lateralis, загибается внизу на отходящий от тела таранной кости боковой отросток, processus laterdlis tali. Позади блока от тела таранной кости отходит задний отросток, processus posterior tali, разделенный канавкой для прохождения сухожилия m. flexor hallucis longus. На нижней стороне таранной кости имеются две (передняя и задняя) суставные поверхности для сочленения с пяточной костью. Между ними проходит глубокая шероховатая борозда sulcus tali.
2. Пяточная кость, calcaneus. На верхней стороне кости находятся сустав
ные поверхности, соответствующие нижним суставным поверхностям таранной
кости. В медиальную сторону отходит отросток пяточной кости, называемый
sustentdculum tali, опора таранной кости. Такое название дано отростку
потому, что он поддерживает головку таранной кости. Суставные фасетки,
находящиеся в переднем отделе пяточной кости, отделены от задней сустав
ной поверхности этой кости посредством борозды, sulcus calcdnei, которая,
прилегая к такой же борозде таранной кости, образует вместе с ней костный
канал, sinus tarsi, открывающийся с латеральной стороны на тыле стопы.
На латеральной поверхности пяточной кости проходит борозда для сухожилия
длинной малоберцовой мышцы. На дистальной стороне пяточной кости,
обращенной в сторону второго ряда костей предплюсны, находится седловид
ная суставная поверхность для сочленения с кубовидной костью, fades arti-
culdris cuboidea. Сзади тело пяточной кости заканчивается в виде шерохова
того бугра, tuber calcdnei, который в сторону подошвы образует два бугорка —
processus laterdlis и processus medidlis tuberis calcdnei.
3. Ладьевидная кость, os naviculare, расположена между головкой таран
ной кости и тремя клиновидными костями. На своей проксимальной стороне
она имеет овальную вогнутую суставную поверхность для головки таранной
кости. Дистальная поверхность разделяется на три гладкие фасетки, сочленяю
щиеся с тремя клиновидными костями. С медиальной стороны и книзу
на кости выдается шероховатый бугор, tuberositas ossis naviculdris, который
легко прощупывается через кожу. На латеральной стороне часто встречается
небольшая суставная площадка для кубовидной кости.
4. 5, 6. Три клиновидные кости, ossa cuneiformia, называются так по
своему наружному виду и обозначаются как os cuneiforme mediate, intermedium
et laterale. Из всех костей медиальная кость самая большая, промежуточ
ная — самая маленькая, а латеральная — средних размеров. На соответствую
щих поверхностях клиновидных костей находятся суставные фасетки для
сочленения с соседними костями.
7. Кубовидная кость, os cuboideum, залегает на латеральном краю стопы между пяточной костью и основаниями IV и V плюсневых костей. Сообразно этому в соответствующих местах находятся суставные поверхности. На подошвенной стороне кости выдается косой валик, tuberositas ossis cuboidei, впереди которого проходит борозда, sulcus tendinis т. peronei longi.
Плюсна
Плюсна, metatarsus, состоит из пяти плюсневых костей, ossa metatarsdlia, относящихся к коротким (моноэпифизиарным) трубчатым костям и напоминающих пястные кости на руке. Подобно последним в них различают прок-
симальный конец, или основание, basis, среднюю часть, или тело, corpus, и дистальный конец, головку, cdput. Счет им ведется, начиная от медиального края стопы. Своими основаниями плюсневые кости причленяются к костям дистального ряда предплюсны таким образом, что I, II и III плюсневые кости соединяются каждая с соответствующей клиновидной костью; IV и V плюсневые кости сочленяются с кубовидной костью. Основание II плюсневой кости значительно выдается назад благодаря короткости сочленяющейся с ней промежуточной клиновидной кости. Кроме суставных поверхностей на своих проксимальных концах (места сочленения с предплюсневыми костями), основания плюсневых костей имеют узкие боковые фасетки — места сочленения друг с другом. Основание V плюсневой кости имеет суставную фасетку только на медиальной стороне для IV плюсневой кости. С латеральной же стороны оно образует выступ, tuberositas ossis metatarsdlis V. Основание I плюсневой кости также имеет отходящий в сторону подошвы бугорок, tuberositas osis metatarsdlis I. Головки сплющены с боков и, так же как головки пястных костей, имеют по сторонам ямки для прикрепления связок. I плюсневая кость самая короткая и толстая, II плюсневая кость самая длинная.
Кости пальцев стопы
Кости пальцев стопы, фаланги, phalanges digitorum pedis (короткие трубчатые моноэпифизарные кости), отличаются от аналогичных костей кисти своими малыми размерами. Пальцы стопы, так же как и кисти, состоят из трех фаланг, за исключением I пальца, имеющего только две фаланги. Дистальные фаланги имеют на своем конце утолщение, tuberositas phaldngis distdlis, которое является их главным отличием.
Сесамовидные кости встречаются в области плюснефаланго-вых сочленений (в области I пальца постоянно) и межфалангового сустава I пальца.
Окостенение. Рентгенологическая картина возрастных изменений скелета стопы и области голеностопного сустава соответствует последовательному появлению точек окостенения в calcaneus на 6-м месяце утробной жизни, talus — на 7 — 8-м месяце, cuboideum — на 9-м месяце, cuneifo'rme laterale — на 1-м году жизни, в дистальном эпифизе tibiae — на 2-м году (синостоз в 16—19 лет), в дистальном эпифизе fibulae — на 2-м году (синостоз в 20 — 22 года), в эпифизах коротких трубчатых костей — на 2 — 3-м году (синостоз в 20 —25 лет), в cuneiforme mediale — на 2—4-м году, в cuneiforme intermedium — на 3—4-м году, в naviculare — на 4—5-м году. Следует отметить некоторые особенности окостенения скелета стопы (рис. 62): пяточная кость имеет апофиз, tuber calcanei, развивающийся из нескольких точек окостенения, появляющихся в 7 — 9 лет и сливающихся с телом ее к 12—15 годам; отмечаются отдельные костные ядра в processus posterior tali, в апофизе ладьевидной кости, tuberositas ossis navicularis, в апофизе V плюсневой кости, tuberositas ossis metatarsi quinti. В период существования этих костных ядер их можно принять за отломки костей. В этом отношении следует иметь в виду также сесамовидные кости I пальца, окостеневающие у девочек в возрасте 8 — 12 лет и у мальчиков в 11 — 13 лет. В V пальце вследствие редукции часто можно найти только две фаланги — бифалангия.
Необходимо помнить о возможности появления добавочных, сверхкомплектных, или, вернее, непостоянных, костей стопы. Истинными сверхкомплектными костями могут считаться те, которые отражают особенности фило- и онтогенетического развития. Таких костей в стопе имеется 9. Они лежат между медиальной и промежуточной клиновидными костями (os intercunei-
|
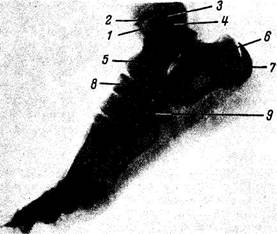
Рис. 62. Рентгенограмма стопы девочки 10 лет; боковая проекция.
1 — эпифиз большеберцовой кости; 2 — эпифизарный хрящ; 3 — эпифиз малоберцовой кости; 4 — эпифизарный хрящ; 5 — таранная кость; 6 — пяточная кость; 7 — апофиз пяточной кости; 8 — ладьевидная кость; 9 — кубовидная кость.
forme), между I и II плюсневыми (os intermetatarseum), над ладьевидной костью (os suprana-viculare), над таранной костью (os supratalus) и у перегиба m. peroneus через кубовидную кость (os sesamoideum peroneum). Остальные 3 кости представляют неслившиеся точки окостенения tuberositas osis navicularis (os tibiale externum), processus posterior tali (os trigonum) и медиальной лодыжки (os subtibiale).
Знание этих костей способствует правильному разграничению между нормой и патологией (рис. 63).
Соединения костей голени со стопой и между костями стопы (рис. 64)
1. Голеностопный сустав, art. talocruralis, образуется суставными поверхностями нижних концов обеих берцовых костей, которые охватывают блок, trochlea, таранной кости наподобие вилки, причем к fades articularis superior блока причленяется нижняя суставная поверхность большеберцовой кости, а к боковым поверхностям блока — суставные поверхности лодыжек. Суставная капсула прикрепляется вдоль хрящевого края суставных поверхностей, спереди захватывает часть шейки таранной кости. Вспомогательные связки расположены по бокам сустава и идут от лодыжек к соседним костям tarsus (рис. 65). Медиальная, lig. mediate (deltoideum), имеет вид пластинки, напоминающей греческую букву дельту, идет от медиальной лодыжки и расходится книзу веером к трем костям — таранной, пяточной и ладьевидной; латеральная состоит из трех пучков, идущих от латеральной лодыжки
|
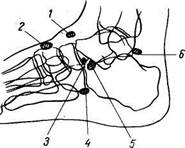
Рис. 63. Схема истинных сверхкомплектных (непостоянных) костей стопы.
/ — os supranaviculare; 2 — os intercuneiforme; 3 — os calcaneum secundarium; 4 — os sesamoideum peroneum; 5 — os tibiale externum; б — os trigonum.
|
| 22 |
Рис. 64. Суставы и связки правой стопы; распил через голеностопный сустав и суставы стопы. / — tibia; 2 — articulatio talocruralis; 3 — lig. mediale [deltoideum]; 4 — articulatio tarsi transversa; 5 — os naviculare; 6 — articulatio cuneonavicularis; 7 — lig. intercuneiforme interosseum; 8 — os cunei-forme mediale; 9 — os cuneiforme intermedium; 10 — os cunei-forme laterale; 11 — articulationes tarsometatarseae; 12 — lig. cuneo-metatarseum interosseum; 13 — ligg. collateralia; 14 — articulationes interphalangeae pedis; 75 — articulatio metatarsophalangea; 16 — ligg. metatarsea interossea; 17 — os cubojdeum; 18 — lig. bifur-catum; 19 — lig. talocalcaneum interosseum; 20 — articulatio subta-laris; 21 — lig. talofibulare posterius; 22 — fibula.
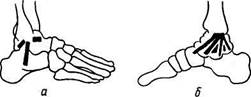
Рис. 65. Схема связок голеностопного сустава с латеральной (а) и медиальной (б) сторон.
в трех разных направлениях: вперед — lig. talofibulare anterius, вниз — lig. calcaneofibulare и назад — lig. tabofibulare posterius. По характеру своего строения голеностопный сустав представляет блоковидное сочленение. Движения происходят вокруг фронтальной оси, проходящей через блок таранной кости, причем стопа то поднимается кверху своим носком (разгибание), то опускается книзу (сгибание). Амплитуда этих движений равняется 63 — 66°. При сгибании возможны также очень небольшие боковые движения, так как в этом положении более узкий задний участок блока таранной кости не так крепко охватывается вилкой костей голени. Наоборот, при разгибании эти движения совершенно невозможны вследствие того, что блок плотно ущемляется в вилке лодыжек.
Голеностопный сустав получает питание от rete malleolare mediale et laterale, образованных лодыжковыми ветвями a. tibialis ant., a. tibialis post, et а. регопёа. Венозный отток происходит в глубокие вены голени — vv. tibiales anteriores, vv. tibiales posteriores, v. регопёа. Отток лимфы осуществляется по глубоким лимфатическим сосудам к nodi lymphatici poplitei. Капсула сустава иннервируется из п. tibialis et. п. peroneus profundus.
2. В сочленениях между костями предплюсны, articulationes inter tarseae, различают 4 сустава:
А. Подтаранный сустав, art. subtaldris, образован задними суставными
поверхностями таранной и пяточной костей, представляющими в общем
отрезки цилиндрической поверхности. Б. Таранно-пяточно-ладьевидный
сустав, art. talocalcaneonaviculdris, лежит кпереди от подтаранного и составляется из почти шаровидной головки таранной кости, соответствующей ей суставной впадины, образованной ладьевидной костью, суставной фасеткой на sustentaculum tali пяточной кости и lig. calcaneonaviculare plantare, заполняющей промежуток между sustentaculum и задним краем os naviculare и содержащей в своей толще слой волокнистого хряща, fibrocartilago navicularis. Суставная капсула с тыльной стороны укреплена lig. talonaviculare и с подошвенной стороны lig. canacaneonaviculare plantare.
Между обоими названными суставами проходит костный канал — sinus tarsi, в котором залегает крепкая связка, lig. talocalcaneum interosseum, протягивающаяся между таранной и пяточной костями.
В. Пяточно-кубовидный сустав, art. calcaneocuboidea, образован обращенными навстречу друг другу суставными поверхностями пяточной и кубовидной костей. Он принимает участие в движениях подтаранного и таранно-пяточно-ладьевидного сочленений, увеличивая их объем. Art. calcaneocuboidea вместе с соседним с ним art. talonaviculare описывается также под общим именем поперечного сустава предплюсны, art. tarsi transverse.
Кроме связок, укрепляющих art. calcaneocuboidea и art. talonavicularis в отдельности, поперечный сустав имеет еще общую обоим сочленениям связку, весьма важную по своему практическому значению. Это lig. bifurcatum — связка, которая задним своим концом берет начало на верхнем краю пяточной кости и затем разделяется на две части, из которых одна, lig. calcaneonaviculare, прикрепляется к заднелатеральному краю ладьевидной кости, а другая, lig. calcaneocuboideum, прирастает к тыльной поверхности кубовидной кости. Эта короткая, но крепкая связка является «ключом» поперечного сустава, так как только путем ее перерезки можно достигнуть широкого расхождения суставных поверхностей при операции вычленения стопы в названном суставе.
Г. Клиноладьевидный сустав, art. cuneonaviculdris, образован путем сочленения задних суставных площадок клиновидных костей с тремя фасетками дистальной суставной поверхности ладьевидной кости.
Что касается движений в artt. intertarseae, то здесь прежде всего происходит вращение пяточной кости вместе с ладьевидной и передним концом стопы вокруг сагиттальной оси с объемом движений в 55° (ось эта идет косо, вступая на тыльной стороне в головку таранной кости и выходя со стороны подошвы на боковой поверхности calcaneus). При вращении стопы внутрь (пронация) приподнимается ее латеральный край, а тыл стопы обращается в медиальную сторону; наоборот, при вращении кнаружи (супинация) приподнимается медиальный край с обращением тыла стопы в латеральную сторону. Кроме того, здесь возможно приведение и отведение вокруг вертикальной оси, когда кончик стопы отклоняется от средней линии медиально и латерально. Наконец, может быть еще разгибание и сгибание вокруг фронтальной оси. Движения вокруг трех осей совершаются и в art. talocalcaneonaviculdris, являющемся сложным шаровидным суставом. Все эти движения невелики и обычно комбинируются вместе, так что одновременно с супинацией происходит приведение передней части стопы и небольшое сгибание, или же наоборот: пронация сопровождается отведением и разгибанием.
В целом же голеностопный сустав в сочетании с artt. intertarseae дает возможность большой свободы движений стопы по типу многоосного сустава.
3. Предплюсне-плюсневые суставы, artt. tarsometatarseae, соединяют кости второго ряда предплюсны с плюсневыми костями. Artt. tarsometatarseae — типичные тугие суставы, незначительная подвижность в которых служит для придания эластичности своду стопы. Отдельные суставные капсулы имеют
сочленения I плюсневой кости и медиальной клиновидной, сочленения II и III плюсневых костей — с кубовидной. Предплюсне-плюсневые суставы подкрепляются посредством тыльных, подошвенных и межкостных связок, ligg. tarsometatarsea dorsalia, plantaria et cuneometatarsea interossea.
Межплюсневые суставы, artt. intermetat'arseae, образуются обращенными друг к другу поверхностями плюсневых костей; их суставные щели часто сообщаются с полостью artt. tarsometatarseae. Суставы укреплены поперечно идущими ligg. metatarsea dorsalia, plantaria et interossea.
4. Сочленения костей пальцев: А. Плюснефаланговые сочленения, artt. metatarsophalimgeae, между головками плюсневых костей и основаниями проксимальных фаланг, по характеру устройства и связочному аппарату похожи на аналогичные сочленения кисти. Движения в суставах в общем такие же, как и на кисти в соответствующих сочленениях, но ограничены. Если не считать легкого отведения пальцев в сторону и обратного движения (приведение), то существует только разгибание и сгибание всех пальцев, причем разгибание совершается в больших размерах, чем сгибание, в противоположность тому, что мы имеем на кисти.
Б. Межфаланговые сочленения, artt. interphal'angeae p'edis, не отличаются по своему устройству от подобных же сочленений на руке. Нужно заметить, что часто дистальная и средняя фаланги на V пальце бывают сращены между собой костно.
Суставы стопы васкуляризуются из ветвей arcus plantaris u г. plantaris profundus a. dorsalis pedis. Венозный отток происходит в глубокие вены нижней конечности — vv. tibiales anterior et posterior, v. регопёа. Отток лимфы осуществляется по глубоким лимфатическим сосудам в nodi lymphatici poplitei. Иннервация капсул суставов обеспечивается ветвями nn. plantares medialis et lateralis u nn. peronei superficialis et profundus.
На рентгеновских снимках области голеностопного сустава и стопы получается одновременное изображение дистального отдела костей голени и всех костей стопы. На заднем снимке область incisura fibularis tibiae имеет вид выступа, вследствие чего ее называют третьей лодыжкой — malleolus tertius. На эту область наслаивается дистальный отдел fibula, благодаря чему получается впечатление отломка.
Стопа как целое. Стопа устроена и функционирует как упругий подвижный свод. Сводчатое строение стопы отсутствует у всех животных, включая антропоидов, и является характерным признаком для человека, обусловленным прямохождением. Такое строение возникло в связи с новыми функциональными требованиями, предъявленными к человеческой стопе: увеличение нагрузки на стопу при вертикальном положении тела, уменьшение площади опоры в сочетании с экономией строительного материала и крепостью всей постройки.
Комплекс костей стопы, соединенных почти неподвижно при помощи тугих суставов, образует так называемую твердую основу стопы, в состав которой входит 10 костей: os naviculare, ossa cuneirormia mediale, intermedium, laterale, os cuboideum, ossa metatarsalia I, II, III, IV, V.
Из связок в укреплении свода стопы решающую роль играет Hg. plantare longum — длинная подошвенная связка. Она начинается от нижней поверхности пяточной кости, тянется вперед и прикрепляется глубокими волокнами к tuberositas ossis cuboidei и поверхностными — к основанию плюсневых костей.
Перекидываясь через sulcus ossis cuboidei, длинная подошвенная связка превращает эту борозду в костно-фиброзный канал, через который проходит сухожилие m. peronei longi.
В общем сводчатом строении стопы выделяют 5 продольных сводов и I поперечный. Продольные своды начинаются из одного
пункта пяточной кости и расходятся вперед по выпуклым кверху радиусам, соответствующим 5 лучам стопы.
Важную роль в образовании 1-го (медиального) свода играет sustentaculum tali. Самым длинным и самым высоким из продольных сводов является второй. Продольные своды, в передней части соединенные в виде параболы, образуют поперечный свод стопы. Костные своды держатся формой образующих их костей, мышцами и фасциями, причем мышцы являются активными «затяжками», удерживающими своды. В частности, поперечный свод стопы поддерживается поперечными связками подошвы и косо расположенными сухожилиями m. peroneus longus, m. tibialis posterior и поперечной головкой га. adductor hallucis.
Продольно расположенные мышцы укорачивают стопу, а косые и поперечные суживают. Такое двусторонее действие мышц-затяжек сохраняет сводчатую форму стопы, которая пружинит и обусловливает эластичность походки. При ослаблении описанного аппарата свод опускается, стопа уплощается и может приобрести неправильное строение, называемое плоской стопой. Однако пассивные факторы (кости и связки) играют в поддержании свода не меньшую, если не большую роль, чем активные (мышцы).
АКТИВНАЯ ЧАСТЬ
ОПОРНО-ДВИГАТЕЛЬНОГО АППАРАТА (УЧЕНИЕ О МЫШЦАХ - МИОЛОГИЯ, MYOLOGIA)
ОБЩАЯ МИОЛОГИЯ
Мышцы тела должны рассматриваться с точки зрения их развития и функции, а также топографии систем и групп, в которые они складываются.
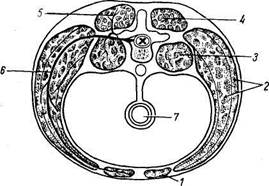
Развитие мышц. Мышцы туловища развиваются из залегающей по бокам хорды и мозговой трубки дорсальной части мезодермы, которая разделяется на первичные сегменты, или сомиты. После выделения скелеротома, идущего на образование позвоночного столба, оставшаяся дорсомедиальная часть сомита образует м и о т о м, клетки которого (миоб-ласты) вытягиваются в продольном направлении, сливаются друг с другом и превращаются в дальнейшем в симпласты мышечных волокон. Часть миобластов дифференцируется в особые клетки — миосателлиты, лежащие рядом с симпластами. Миотомы разрастаются в вентральном направлении и разделяются на дорсальную и вентральную части. Из дорсальной части миотомов возникает спинная (дорсальная) мускулатура туловища, а из вентральной — мускулатура, расположенная на передней и боковой сторонах туловища и называемая вентральной (рис. 66, 67).
В каждый миотом (миомер) врастают ветви соименного спинномозгового нерва (невромера). Соответственно делению миотома на 2 части от нерва отходят 2 ветви, из которых дорсальная (задняя) входит в дорсальную часть миотома, а вентральная (передняя) — в вентральную. Все происходящие из одного и того же миотома мышцы снабжаются одним и тем же спинномозговым нервом. Соседние миотомы могут срастаться между собой, но каждый из сросшихся миотомов удерживает относящийся к нему нерв. Поэтому мышцы, происходящие из нескольких миотомов (например, прямая мышца живота), иннервируются несколькими нервами. Первоначально миотомы на каждой стороне отделяются друг от друга поперечными соединительнотканными перегородками, myosepta (рис. 68).
|
|
|
| 17 |
Рис. 66. Деление мускулатуры туловища.
| /3 |
| II |
/ — прямые мышцы; 2 — широкие (боковые) мышцы; 3 — предпозвоночные мышцы; 4 — дорсальная мускулатура; 5 — задняя ветвь спинномозгового нерва; 6 — передняя ветвь спинномозгового нерва; 7 — кишка.
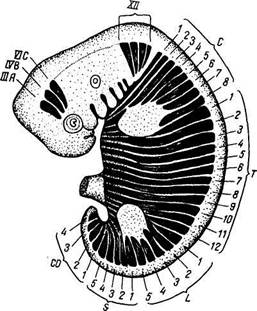
Рис. 68. Расположение миотомов головы и туловища зародыша.. ША, IVB, VIC — предушные миотомы, из которых развиваются мышцы глаза, иннервируемые ///, IV и VI парами черепных нервов; XII — затылочные миотомы, иннервируемые XII парой черепных нервов; Ci_s, 7*i_i2i Z.]_5, &i_5 и СО[_4 — миотомы различных отделов туловища.
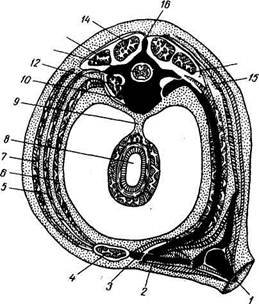
Рис. 67. Поперечный схематический разрез тела взрослого человека (слева — грудь, справа — живот).
/ - плечевая кость; 2 — ключица; 3 — грудина; 4 — прямая мышца живота; 5 — внутренняя косая мышца живота; б — поперечная мышца живота; 7 — наружная косая мышца живота; 8 — кишка; 9 — брыжейка; 10 — спинная струна в теле позвонка; //— нервная трубка; 12 — поясничная мышца; 13, 14 — латеральный и медиальный тракты спинных мышц; /5 — ребро; 16 — остистый отросток позвонка; 17 — поперечный отросток позвонка.
6 Анатомия человека
Такое сет мс-тированное расположение мускулаjypbi тук>&шца у низших животных о;,,асгсл на всю жизнь. V высших же позвоно-^ых и у человека благодаря более значительной диффсрен1даровке мышечных масс сегментация значительно сглаживается, хотя следы ее и остаются как в дорсальной (короткие мышцы перекидывающиеся между позвонками), так и в вентральной мускулатуре (межреберные мышцы и прямая мышца живота). Часть мышц, развившихся на туловище, остается на месте, образуя местную, аутохтоиную мускулатуру (autos — тот же самый, chthon, греч. — земля). Другая часть в процессе развития перемещается с туловища на' конечности. Такие мышцы называются трункофугальными (truncus — ствол, туловище, fugo — обращаю в бегство). Наконец, третья часть мышц, возникнув на конечностях, перемещается на туловище. Это т р у н к о п е-тальпые мышцы (peto — стремлюсь). На основании иннервации всегда можно отличить аутохтонную (т. е. развивающуюся в данном месте) мускула гуру от сместившихся в эту область других мышц-пришельцев !.
Мускулатура конечностей образуется из мезенхимы почек конечностей и получает свои нервы из передних ветвей спинномозговых нервов при посредстве плечевого и пояснично-крестцового сплетений. У низших рыб (селахий) из миотомов туловища вырастают мышечные почки, которые разделяются на два слоя, расположенные с дорсальной и вентральной сторон скелета плавника. Подобным же образом у наземных позвоночных мышцы по отношению к зачатку скелета конечности первоначально располагаются дорсально и вентрально (разгибатели и сгибатели). При дальнейшей дифференцировке зачатки мышц передней конечности разрастаются и в проксимальном направлении (трункопетальные мышцы) и покрывают аутохтонную мускулатуру туловища со стороны груди и спины (mm. pectorales major et minor, m. latissimus dorsi). Кроме этой первичной мускулатуры передней конечности, к поясу верхней конечности присоединяются еще трункофугальные мышцы, т. е. производные вентральной мускулатуры, служащие для передвижения и фиксации пояса и переместившиеся на него с головы (mm. trapezius и sternocleidomastoideus) и с туловища (mm. rhomboideus, levator scapulae, serratus anterior, subclavius, omohyoideus). У пояса задней конечности вторичных мышц не развивается, так как он неподвижно связан с позвоночным столбом. Сложная дифференцировка мышц конечностей наземных позвоночных, в особенности у высших форм, объясняется функцией конечностей, превратившихся в сложные рычаги, выполняющие различного рода движения.
Мышцы головы возникают отчасти из головных сомитов, а главным образом из мезодермы жаберных дуг. Висцеральный аппарат у низших рыб состоит из сплошного мышечного слоя (общий сжиматель), который делится по своей иннервации на отдельные участки, совпадающие с мета-мерным расположением жаберных дуг: 1-й жаберной (мандибулярной) дуге соответствует V пара черепных нервов (тройничный нерв), 2-й жаберной (гиоидной) дуге — VII пара (лицевой нерв), 3-й жаберной дуге — IX пара (языког лоточный нерв). Остальная часть общего сжимателя снабжается ветвями X пары (блуждающий нерв). Сзади общего сжимателя обособляется пучок, прикрепляющийся к поясу верхней конечности (трапециевидная мышца). Когда с переходом из воды на сушу у низших позвоночных
[ Отношение мышц к нервным сегментам (невромерам) имеет очень большое значение в невропатологии и хирургии, а потому мы в дальнейшем описании отдельных мышц будем ука*ыв;1!ч, их иннервацию соответственно шейным (С), грудным (Th). поясничным (L) и креем гк>;?;.>м <Н сег-даянч :.i нораам.
прекратилось жаберное дыхание- приспособленное для жизни ь воде, мышцы жаберного аппарата (висцеральные) распространились на череп, где превратились в жевательные и мимические мышцы, но сохранили свою связь с теми частями скелета, которые возникли из жаберных дуг. Поэтому жевательные мышцы, возникающие из челюстной дуги и мышцы дна рта, располагаются и прикрепляются на нижней челюсти и иннервируются тройничным нервом (V пара). Из мускулатуры, соответствующей 2-й жаберной дуге, происходит главным образом подкожная мускулатура шеи и головы, иннер-вируемая лицевым нервом (VII пара).
Мышцы, возникающие из материала обеих жаберных дуг, имеют двойное прикрепление и двойную иннервацию, например двубрюшная мышца, переднее брюшко которой прикрепляется к нижней челюсти (иннервация из тройничного нерва), а заднее — к подъязычной кости (иннервация из лицевого нерва). Висцеральная мускулатура, иннервируемая IX и X парами черепных нервов, у наземных позвоночных частью редуцируется, частью идет на образование мышц глотки и
|
|
|
|
Дата добавления: 2014-01-04; Просмотров: 2975; Нарушение авторских прав?; Мы поможем в написании вашей работы!