
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Билет №1. Зубы молочные: строение, формула, сроки прорезывания
|
|
|
|
Зубы молочные: строение, формула, сроки прорезывания. Кровоснабжение и иннервация молочных зубов. Строение: Молочные зубы имеют тоже внешнее и внутреннее строение, что и постоянные зубы, но размер их вдвое меньше. Эмаль молочных зубов матово-белого и голубоватого цвета в отличие от желтоватого оттенка эмали постоянных зубов. Корни молочных зубов развиты слабо (у резцов и клыков округленные, а у моляров уплощенные с заостренной верхушкой), шейка хорошо выражена. Полости зубов относительно большие. У новорожденного коронки передних молочных зубов уже сформированы, но лежат в зубных мешочках челюстей. После рождения начинается формирование и рост корней, образ-ние межальвеолярных перегородок, затем наступает атрофия участка десны и коронка выходит на пов-ть. Среди молочных зубов отсутствуют малые коренные зубы, а больших коренных зубов не 3, а 2. Таким образом, с одной стороны на одной из челюстей выделяют следующие молочные зубы: 2 резца, 1 клык и 2 больших коренных зуба (молочные моляры) (2102). Полная зубная формула молочных зубов 2012 2102. В виде римских цифр.  Сроки прорезывания: Первые зубы появляются у детей 6-7 мес., и полностью прорезываются к 3 годам Медиалные нижние резцы: 6-8 мес; Медиальные верхние резцы: 7-9 мес; Латеральные нижние резцы: 7-9 м; Латеральные верхние резцы: 8-10м; Клыки: 15-20м; Первые большие нижние коренные: 12-16; Первые большие верхние коренные: 16-21; Вторые большие нижние и верхние коренные: 21-30. Иннервация: Осуществляется чувствительными волокнами тройничного нерва и симпатическими волокнами, отходящими от верхнего шейного узла симпатического ствола. Зубы верхней чел: nn. Alveolaris superiores rr;.alveolaris anteriores (plexus dentalis superior,rr dentales superiors) Иннервация зубов верхней челюсти. Верхние альвеолярные нервы (из подглазничного нерва (ветвь верхнечелюстного нерва)).Резцы и клыки – передние ветви. Премоляры – средние ветви.Моляры – задние ветви. Зубное сплетение.Верхние зубные ветви – к зубам.Верхние десневые ветви – к десне и стенкам альвеол.;
Сроки прорезывания: Первые зубы появляются у детей 6-7 мес., и полностью прорезываются к 3 годам Медиалные нижние резцы: 6-8 мес; Медиальные верхние резцы: 7-9 мес; Латеральные нижние резцы: 7-9 м; Латеральные верхние резцы: 8-10м; Клыки: 15-20м; Первые большие нижние коренные: 12-16; Первые большие верхние коренные: 16-21; Вторые большие нижние и верхние коренные: 21-30. Иннервация: Осуществляется чувствительными волокнами тройничного нерва и симпатическими волокнами, отходящими от верхнего шейного узла симпатического ствола. Зубы верхней чел: nn. Alveolaris superiores rr;.alveolaris anteriores (plexus dentalis superior,rr dentales superiors) Иннервация зубов верхней челюсти. Верхние альвеолярные нервы (из подглазничного нерва (ветвь верхнечелюстного нерва)).Резцы и клыки – передние ветви. Премоляры – средние ветви.Моляры – задние ветви. Зубное сплетение.Верхние зубные ветви – к зубам.Верхние десневые ветви – к десне и стенкам альвеол.;
Зубы нижней челюсти - n. alveolaris inferior (rr dentales inferiors) Нижний альвеолярный нерв.Нижнее зубное сплетение.Нижние зубные ветви – к зубам. Нижние десневые ветви – к десне и стенкам альвеол.Зуб >> зубочелюстной сегмент >> зубная дуга >> зубочелюстная система >> жевательно-речевой аппарат.. Кровоснабжение: зубы верхней челюсти - aa.alveolares superiors anteriores et posteriors (rr.dentales) Передние верхние альвеолярные артерии (из подглазничной артерии) – для фронтальной группы зубов.Задние верхние альвеолярные артерии (из верхнечелюстной артерии) – для боковой группы зубов Зубные ветви – к зубам.Десневые ветви – к десне. Межальвеолярные ветви – к стенкам альвеол. Зубы нижней челюсти – a.alveolaris inferior (rr.dentales) Нижняя альвеолярная артерия (из верхнечелюстной артерии). Зубные ветви – к зубам. Межальвеолярные ветви – к стенкам альвеол и к десне. Отток крови – одноименные вены в крыловидное венозное сплетение.. Венозная кровь оттекает по одноименным венам, впадающим в v. Facialis. Лимфатические сосуды от десен и зубов отводят лимфу к nodi limphatici submandibulares,submentales,cervicales profundi.
Первая и Вторая пары черепно-мозговых нервов. Проводящий путь зрительного анализатора. 1-ая пара черепных нервов – обонятельные нервы; 2-ая пара ч.н. – зрительные нервы. Представляют собой выросты перед. мозга. Не имеют ядер и являются чувствительными. 1-ая пара - обонятельные нервы. (nn. Olfactorii) образованны 15-20 обонятельными нитями (filla olfactoria),(которые состоят отростков обонятельных клеток, располагающихся в слизистой об-ке верхнего отдела носовой пол-ти). Об. нити восходят в полость черепа ч/з отверстия lamina cribrosa и заканчиваются в bulbus olfactorius,которые продолжаются в обонятельный путь tractus olfactorius. 2-ая пара - зрительные нервы. (n. opticus) Cостоит из нервных волокон, образуемых отр-ками мультиполярных нервных клеток сетчатой об-ки глазного яблока. Нерв формируется на заднем полушарии глазного яблока и проходит в глазнице к зрительному каналу, выходит в полость черепа. В борозде перекреста оба зрителных нерва соединяются в зрительный перекрест (chiasma opticum). Продолжение зрит путей – зрительный тракт - tractus opticus. В зрительном перекресте медиальная группа нервных волокон каждого нерва переходит в зрительный тракт противоположной стороны, а латеральная продолжается в соответствующий зрительный тракт. Зрит. тракты достигают подкорковых зрительных центров. Проводящий путь зрительного анализатора. Преломление среды – сетчатка - палочки и колбочки - 1нейрон наружный зернистый слой – биполярный слой 2 нейрон – ганглиозный слой 3 нейрон – формир зрит нервы – ч/з зрительный канал в полость черепа – перекрещ только мед порций зрит нер – латер 4 нейрон коленчатое тело – затылочная доля по бокам от шпорной борозды. Другая часть из латер кол тела ч/з ручку к верхнему холмику 4холмия- ядра глазодвигательного н.
Строение стенки сердца. Проводящая си-ма сердца. Кровоснабжение и иннервация сердца. Перикард, его топография. Стенка сердца состоит из трех слоев: внутреннего - эндокарда, среднего -миокарда и наружного - эпикарда. Эндокард выстилает изнутри поверхность камер сердца, он образован особым видом эпителиальной ткани-эндотелием. Эндотелий имеет очень гладкую, блестящую поверхность, что обеспечивает уменьшение трения при движении крови в сердце. Миокард составляет основную массу стенки сердца. Он образован поперечно-полосатой сердечной мышечной тканью, волокна которой в свою очередь располагаются в несколько слоев. Миокард предсердий значительно тоньше, чем миокард желудочков. Миокард левого желудочка в три раза толще, чем миокард правого желудочка. Степень развитости миокарда зависит от величины работы, которую выполняют камеры сердца. Миокард предсердий и желудочков разделен слоем соединительной ткани (фиброзное кольцо), что дает возможность поочередного сокращения предсердий и желудочков. Эпикард - это особая серозная оболочка сердца, образованная соединительной и эпителиальной тканью. ПРОВОДЯЩАЯ СИ-МА СЕРДЦА Хотя мускулатура предсердий отделена от мускулатуры желудочков фиброзными кольцами, однако между ними существует связь посредством проводящей системы, представляющей собой сложное нервно-мышечное образование. В проводящей системе различают узлы и пучки: Синусно-предсердный узел, nodus sinuatrialis. Предсердно-желудочковый узел, nodus atrioventricularis. Предсердно-желудочковый пучек, fasciculus atrioventricularis (пучок Гиса). КРОВОСНАБЖЕНИЕ И ИННЕРВАЦИЯ СЕРДЦА. Сердце получает артериальную кровь, как правило, из двух коронарных (венечных) левой и правой артерий. Правая венечная артерия начинается на уровне правого синуса аорты, а левая венечная — на уровне левого его синуса. Обе артерии начинаются от аорты, несколько выше полулунных клапанов, и лежат в венечной борозде. Правая венечная артерия проходит под ушком правого предсердия, по венечной борозде огибает правую поверхность сердца, затем по задней поверхности влево, где анастомозирует с ветвью левой венечной артерии. Наиболее крупной ветвью правой венечной артерии является задняя межжелудочковая ветвь, которая по одноименной борозде сердца направляется в сторону его верхушки. Ветви правой венечной артерии снабжают кровью стенку правого желудочка и предсердия, заднюю часть межжелудочковой перегородки, сосочковые мышцы правого желудочка, синусно-предсердный и предсердно-желудочковый узлы проводящей системы сердца. Левая венечная артерия находится между началом легочного ствола и ушком левого предсердия, делится на две ветви: переднюю межжелудочковую и сгибательную. Передняя межжелудочковая ветвь идет по одноименной борозде сердца в сторону его верхушки и анастомозирует с задней межжелудочковой ветвью правой венечной артерии. Левая венечная артерия кровоснабжает стенку левого желудочка, сосочковые мышцы, большую часть межжелудочковой перегородки, переднюю стенку правого желудочка и стенку левого предсердия. Ветви венечных артерий дают возможность снабжать кровью все стенки сердца. Вследствие высокого уровня обменных процессов в миокарде анастомо-зирующие между собой микрососуды в слоях сердечной мышцы повторяют ход пучков мышечных волокон. Кроме того, существуют и другие типы кровоснабжения сердца: правовенечный, левовенечный и средний, когда миокард получает больше крови с соответствующей ветви венечной артерии. Вен сердца больше, чем артерий. Большинство крупных вен сердца собирается в один венозный синус. В венозный синус впадают: 1) большая вена сердца — отходит от верхушки сердца, передней поверхности правого и левого желудочков, собирает кровь от вен передней поверхности обоих желудочков и межжелудочковой перегородки; 2) средняя вена сердца — собирает кровь от задней поверхности сердца; 3) малая вена сердца — лежит на задней поверхности правого желудочка и собирает кровь из правой половины сердца; 4) задняя вена левого желудочка — формируется на задней поверхности левого желудочка и отводит с этой области кровь; 5) косая вена левого предсердия — берет начало на задней стенке левого предсердия и собирает от него кровь. В сердце находятся вены, непосредственно открывающиеся в правое предсердие: передние вены сердца, в которые поступает кровь из передней стенки правого желудочка, и наименьшие вены сердца,впадающие в правое предсердие и частично в желудочки и левое предсердие. Сердце получает чувствительную, симпатическую и парасимпатическую иннервацию. Симпатические волокна от правого и левого симпатических стволов, проходя в составе сердечных нервов, передают импульсы, которые ускоряют ритм сердца, расширяют просвет венечных артерий, а парасимпатические волокна проводят импульсы, которые замедляют сердечный ритм и суживают просвет венечных артерий. Чувствительные волокна от рецепторов стенок сердца и его сосудов идут в составе нервов к соответствующим центрам спинного и головного мозга. Схема иннервации сердца (по В. П. Воробьеву) выглядит следующим образом. Источниками иннервации сердца являются сердечные нервы и ветви, которые идут к сердцу; внеорганные сердечные сплетения (поверхностное и глубокое), расположенные около дуги аорты и легочного ствола; внутриорганное сердечное сплетение, которое находится в стенках сердца и распределяется по всем его слоям. Верхний, средний и нижний шейные, а также грудные сердечные нервы начинаются от шейного и верхних II—V узлов правого и левого симпатических стволов. Сердце иннервируется также сердечными ветвями от правого и левого блуждающих нервов. Поверхностное внеорганное сердечное сплетение лежит на передней поверхности легочного ствола и на вогнутой полуокружности дуги аорты; глубокое внеорганное сплетение находится позади дуги аорты (впереди бифуркации трахеи). В поверхностное внеорганное сплетение входят верхний левый шейный сердечный нерв из левого шейного симпатического узла и верхняя левая сердечная ветвь из левого блуждающего нерва. Ветви внеорганных сердечных сплетений образуют единое внутриорганное сердечное сплетение, которое в зависимости от расположения в слоях сердечной мышцы условно подразделяется на подэпи-кардиальное, внутримышечное и подэндокардиальное сплетения. Иннервация оказывает регулирующее влияние на деятельность сердца, изменяет ее в соответствии с потребностями организма. ПЕРИКАРД (pericardium; греч. peri вокруг + kardia сердце; устаревший синоним околосердечная сумка) — тканевая оболочка, окружающая сердце, аорту, легочный ствол, устья полых и легочных вен. Различают фиброзный перикард (pericardium fibrosum), охватывающий сердце и перечисленные сосуды, и серозный перикард (pericardium serosum), париетальная пластинка (lamina parietalis) которого выстилает изнутри фиброзный перикард, а висцеральная пластинка (lamina visceralis), т.е. эпикард (epicardium), — наружную поверхность сердца. Между париетальной и висцеральной пластинками (листками) имеется щелевидное пространство — перикардиальная полость (cavitas pericardialis). Образование перикардиальной полости происходит в конце 3-й и на 4-й неделе эмбрионального развития. Нарушения эмбриогенеза приводят к врожденным порокам развития перикард (частичному или полному отсутствию перикард., его дивертикулам) ТОПОГРАФИЯ Перикард находится в нижнем отделе переднего средостения в пространстве между диафрагмой (снизу), медиастинальными плеврами (по сторонам), грудной стенкой (спереди) и позвоночником и органами заднего средостения (сзади). По отношению к сагиттальной плоскости перикард расположен несимметрично: около 2/3 его находится слева от этой плоскости, 1/3 — справа. Скелетотопия и синтопия перикард соответствуют топографии сердца.
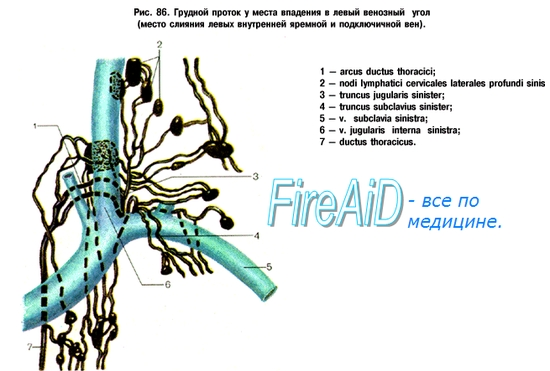
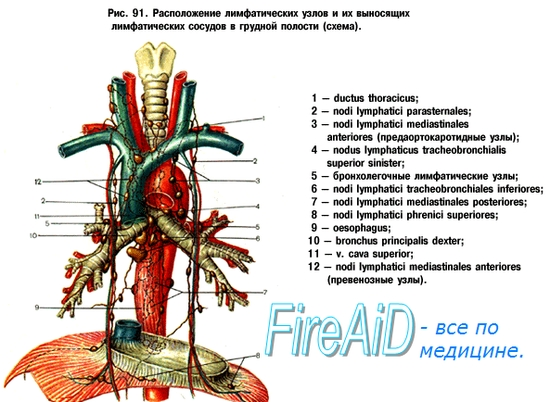
Грудной проток. Правый лимфатический проток, их образование, топография, места впадения в венозное русло. Грудной проток, ductus thoracicus, имеет длину 30-41 см и начинается от слияния правого и левого поясничных стволов, truncus lumbales dexter et sinister. Уровень начала грудного протока колеблется между XI грудным и II поясничным позвонками. У начала грудной проток имеет расширение, cisterna chyli. Возникнув в брюшной полости, грудной проток проходит в грудную полость через аортальное отверстие, где он срастается с правой ножкой диафрагмы, которая своим сокращением способствует движению лимфы по протоку. Проникнув в грудную полость, ductus thoracicus направляется кверху впереди позвоночного столба, располагаясь, справа от грудной части аорты, позади пищевода и далее позади дуги аорты. Достигнув дуги аорты, на уровне V-III грудных позвонков он начинает отклоняться влево. На уровне VII шейного позвонка грудной проток выходит на шею и, образуя дугу, вливается в левую внутреннюю яремную вену или в угол соединения ее с левой подключичной (angulus venosus sinister). Место впадения грудного протока изнутри снабжено двумя хорошо развитыми складочками, препятствующими проникновению в него крови. В верхнюю часть грудного протока вливаются truncus bronchomediastinalis sinister, собирающий лимфу от стенок и органов левой половины грудной клетки, truncus subclavius sinister - от левой верхней конечности и truncus jugularis sinister - от левой половины шеи и головы. Грудной проток собирает около 3/4 всей лимфы, почти от всего тела, за исключением правой половины головы и шеи, правой руки, правой половины грудной клетки и полости и нижней доли левого легкого. Из перечисленных областей лимфа течет в правый лимфатический проток, впадающий в правую подключичную вену. Грудной проток и крупные лимфатические сосуды снабжены vasa vasorum. Все лимфатические сосуды имеют в своих стенках нервы - афферентные и эфферентные. Правый лимфатический проток, ductus lymphaticus dexter имеет длину не более 10-12 мм и образуется из слияния трех стволов: truncus jugularis dexter, получающего лимфу из правой области головы и шеи, truncus subclavius dexter, несущего лимфу из правой верхней конечности, и truncus bronchomediastinalis dexter, который собирает лимфу от стенок и органов правой половины грудной клетки и нижней доли левого легкого. Правый лимфатический проток впадает в правую подключичную вену. Весьма часто он отсутствует, в таком случае перечисленные выше три ствола самостоятельно впадают в подключичную вену.

|
|
|
|
|
Дата добавления: 2014-11-20; Просмотров: 1892; Нарушение авторских прав?; Мы поможем в написании вашей работы!