
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Неизбежный смертельный исход. 7 страница
|
|
|
|
Вирус инфекционной анемии лошадей служит ярким примером вирусной многоликости, и его способность формировать латентную инфекцию, наверное, следует признать самой коварной. Лошадь едва ли сочтет редкие подъемы температуры серьезным поводом для жалоб, а в то же время многообразные приемы вольтижировки, используемые вирусом (устойчивость к нейтрализующему действию противовирусных антител, сохранение инфекционных свойств в комплексе с такими антителами, способность менять свою внешнюю структуру и др.), дают возможность персистирующему «наезднику» «удерживаться в седле» до 18 лет!
История одиннадцатая: Призрачное благополучие, или Лимфоцитарный хориоменингит
А эту историю я расскажу вам для того, чтобы показать, как порой ловко маскируются медленные вирусные инфекции и как далеко не сразу ученым удается распознать их там, где, казалось бы, и подозревать‑то нет никаких оснований.
В 1933 году американские исследователи С. Армстронг и Р. Д. Лилли проводили опыты, как они предполагали, с вирусом энцефалита Сент‑Луис. Материалом, полученным от погибшего во время эпидемии этого заболевания человека, заразили обезьяну. Затем у заболевшего животного взяли пробы тканей органов и их экстракты ввели здоровой обезьяне. После этого сделали следующий пассаж, еще один… Ученые были в полной уверенности, что в организме обезьян они размножают и накапливают вирус энцефалита Сент‑Луис… Однако пятая обезьяна оказалась иммунной, т. е. устойчивой к заражению вирусом энцефалита Сент‑Луис, а между тем из ее организма был выделен вирус… лимфоцитарного хориоменингита.
Так (по ошибке) и был открыт собственно вирус лимфоцитарного хориоменингита. Два года спустя вирус лимфоцитарного хориоменингита был успешно выделен из организма мышей и… из крови работника вивария, который ухаживал за зараженными мышами.
Название вируса отражает основные поражения, которые он вызывает, – воспаление сосудистых сплетений (хориона) и воспаление оболочек мозга (менингит), сопровождающиеся резко выраженной инфильтрацией (процессом проникновения в них) лимфоцитов (потому лимфоцитарный).
При лимфоцитарном хориоменингите мыши служат главным хозяином и наиболее частым источником заражения людей. Заболевание встречается во многих странах мира – в США, Англии, Франции, Германии, Нидерландах, Канаде, Японии, Китае, Чехии, Словакии, Белоруссии, Украине и др. В нашей стране болезнь обнаружена в Москве, Санкт‑Петербурге, Ачинске, Томске, на Северном Кавказе. Многочисленные доказательства зараженности вирусом мышей, крыс, хомяков, морских свинок и обезьян свидетельствуют о его широком распространении в окружающей нас среде. Вместе с тем уже давно установлена тесная связь между инфекцией у мышей и случаями заболевания среди людей, что на протяжении многих лет постоянно подтверждается результатами эпидемиологических обследований. Так, например, в северных областях Германии, где довольно высока зараженность мышей вирусом лимфоцитарного хориоменингита, антитела к этому вирусу выявлены у 9,1 % обследованных людей, тогда как на юге страны, с низкой зараженностью мышей вирусом, лишь у 1,2 % обследованных людей в крови присутствуют противовирусные антитела.
Итак, домовые мыши несут в себе прямую опасность заражения людей. Именно данное обстоятельство и определило повышенный интерес вирусологов к лимфоцитарному хориоменингиту мышей.
Многолетнее и разностороннее изучение этого заболевания позволило сделать ряд важных открытий, имеющих первостепенное значение для сохранения здоровья и жизни человека, а также для лучшего понимания сложных процессов, сопровождающих развитие медленных вирусных инфекций (ради этого, собственно, я и веду свой рассказ).
Как же сами мыши болеют лимфоцитарным хориоменингитом? Оказывается, по‑разному. Если заразить взрослую мышь достаточно высокой дозой вируса, то спустя 5 дней животное начинает горбиться, шерсть его становится дыбом, развивается воспаление и отек мордочки. Эти симптомы достигают наивысшего развития к 7‑му дню, когда появляются приступообразные судороги: хвост и задние лапки вытягиваются назад, уши прижимаются к голове, позвоночник, сведенный судорогой, образует характерный угол. С начала заболевания у животных бывает от 3 до 5 подобных приступов, продолжительностью 1–2 минуты каждый. Во время очередного такого приступа наступает смерть, и поэтому поза погибшего животного сходна с позой, характерной для приступа. Все это сопровождается бурным размножением в мозговой ткани вируса, концентрация которого уже к 4‑му дню достигает 10 миллионов инфекционных доз на 1 грамм ткани. За двое суток до гибели в сосудистых сплетениях и мягкой мозговой оболочке нарастает количество лимфоцитов, ткани воспаляются.
Лимфоцитарный хориоменингит у взрослых мышей представлялся ясным и понятным: короткий инкубационный период, острая форма инфекционного процесса с активной вирусной репродукцией и связанной с этим картиной поражения тканей, характерной для данного вируса.
Но совсем другие события разворачиваются перед глазами исследователей, изучающих инфекцию у новорожденных мышей. Прежде всего: оказалось, что мышата, не в пример своим старшим братьям и сестрам, не погибают от вируса лимфоцитарного хориоменингита. И чем животные моложе, тем их устойчивость выше. Это явление не могло не заинтересовать вирусологов хотя бы уже потому, что находилось в глубоком противоречии с известными фактами: размножение многих вирусов часто проходит значительно успешнее в организме мышат, нежели в организме взрослых животных. А некоторые вирусы вообще размножаются только в организме мышат‑сосунков (как, например, вирусы Коксаки, некоторых энцефалитов и др.).
Столь неожиданные результаты вызвали необходимость проведения специальных исследований. И вот что получилось:

Как видите, здесь все наоборот! Но от этого только нетерпеливее звучал вопрос: каковы особенности таких выживших мышат?
Почти 80 лет назад Е. Трауб установил, что оставшиеся в живых после заражения мышата становятся вирусоносителями. И на протяжении почти трех десятилетий считалось, что персистенция вируса лимфоцитарного хориоменингита в организме таких мышей протекает благоприятно и не наносит ущерба организму‑вирусоносителю в силу сложившегося в этом случае «совершенного паразитизма». То есть и животное не страдает, и вирус, так сказать, «доволен» своим местоположением.
Однако это благополучие оказалось призрачным! В 1962 году впервые джентльменский характер подобного «соглашения» был взят под сомнение. Более пристальные наблюдения показали: у таких скрыто инфицированных мышей обычно не ранее б‑месячного возраста вдруг начинают проявляться характерные признаки заболевания: сгорбленность, взъерошенность шерсти, воспаление век. Болезнь приводила животных к гибели.
При исследовании внутренних органов погибших мышей неожиданно обнаружили картину хронического воспаления в почечных клубочках, в тех самых клубочках, в которых осуществляется сложнейший процесс фильтрации – выведения шлаков из крови – и образуется моча. Кроме того, отметили очаговые некротические поражения в почках, печени и легких с инфильтрацией их лимфоцитами. Но при всем этом именно воспаление почечных клубочков (гломерулонефрит) и приводит таких скрыто инфицированных животных к неминуемой гибели.
Чтобы понять, что же происходит в организме мышей‑вирусоносителей и почему у них развивается медленная форма инфекции в отличие от животных, зараженных во взрослом периоде жизни, вновь вернемся к взрослым мышам и шаг за шагом проследим все те события, которые развертываются после их заражения.
Вспомним, что в результате заражения взрослых мышей у них развивается смертельное заболевание. К моменту гибели в организме животных сначала не могли обнаружить противовирусных антител. Но такое иммунологическое безразличие к вирусу лимфоцитарного хориоменингита на самом деле оказалось лишь кажущимся. Иммунную реакцию зараженных мышей пробовали подавлять разными способами: удалением зобной железы (тимуса), рентгеновским облучением, введением антилимфоцитарной сыворотки, химическими иммунодепрессантами. И что же?
Представьте, все эти воздействия спасали зараженных мышей от неминуемой гибели! Вот один из красноречивых примеров. Взрослых мышей заражали в мозг высокой дозой вируса лимфоцитарного хориоменингита. Через три дня животным вводили циклофосфамид, и такое однократное применение иммунодепрессанта защищало от гибели 90 % зараженных мышей. Важно отметить, что циклофосфамид ни в малейшей мере не снижал концентрации вируса в организме животных. Следовательно, защитное действие иммунодепрессанта не было связано с изменением вирусной репродукции, а определялось лишь подавлением иммунной реакции! (Между прочим, такие выжившие мыши становились вирусоносителями: в течение всей последующей жизни у них в крови и во внутренних органах постоянно сохранялось до тысячи инфекционных доз в одном кубическом сантиметре.)
Итак, мы снова сталкиваемся с тем случаем, когда иммунная реакция организма, призванная бороться с инфекционным процессом, на деле оборачивается против собственного организма, нанося ему непоправимый вред[10].
И вот теперь настало время разобраться в событиях, происходящих в организме мышей, зараженных в первые дни (или часы) после рождения. Как уже отмечалось, впечатление полного благополучия в их состоянии на деле оказывается обманчивым: развитие медленной инфекции в конце концов приводит животных к гибели. Попав в организм новорожденного, вирус лимфоцитарного хориоменингита начинает беспрепятственно размножаться. Такая «безнаказанность» обусловлена тем, что организм новорожденного мышонка (впрочем, так же как и организм новорожденного ребенка) в иммунологическом отношении еще далек от совершенства: формирование его иммунитета продолжается еще некоторое время после рождения. Иными словами, система иммунитета новорожденных не полностью подготовлена к защите. Это, в частности, проявляется и в неспособности в первые дни после рождения вырабатывать собственными силами антитела. При этом интенсивное размножение вируса внешне ничем не проявляется – отсутствие антител делает организм как бы нечувствительным к вирусу (помните роль антител в опытах с иммунодепрессантами?).
Проходит время. Начинается сначала медленная, но все более и более убыстряющаяся выработка противовирусных антител. В конце концов антител накапливается достаточно много, и в таком наводненном вирусом организме начинают образовываться иммунные комплексы «вирус – антитело». Их количество становится столь велико, что они буквально «забивают» миниатюрные канальцы в почечных клубочках, откладываясь по их ходу. Развивается хроническое воспаление почечных клубочков – тот самый хронический гломерулонефрит, признаки которого обнаруживаются только через б месяцев после заражения и знаменуют собой разгар медленной инфекции у мышей – носителей вируса лимфоцитарного хориоменингита.
Подробное изучение медленной инфекции у мышей позволило установить в качестве ранних признаков заболевания значительное отставание в росте и нередко нарушения волосистого покрова (запомните, пожалуйста, оба эти признака!).
Еще один путь формирования мышей‑вирусоносителей, путь, который имеет скорее даже большее значение в естественном распространении и поддержании вируса лимфоцитарного хориоменингита в колониях лабораторных и домовых мышей, – вертикальная передача, т. е. внутриутробное заражение плода. Мыши с врожденной инфекцией также отличаются отставанием в росте и погибают значительно раньше здоровых животных.
Вирус у больных животных обнаруживается в носовом секрете, моче, кале и семенной жидкости. Таким образом, существуют широкие возможности заражения предметов окружающей среды и попадания вируса лимфоцитарного хориоменингита в организм человека и животных. Добавим к этому и возможность передачи вируса от грызуна грызуну и от грызуна человеку через переносчиков, которыми могут служить клещи, москиты, комары, навозные мухи, постельные клопы, вши.
И все же главным механизмом, формирующим и поддерживающим очаг лимфоцитарного хориоменингита среди мышей (а именно эти животные представляют главную опасность для человека), служит вертикальная передача вируса и заражение новорожденных. Именно данный механизм определяет масштабность и устойчивость очага инфекции.
Интересные исследования в таком очаге были проведены у нас в стране М. И. Леви, определившим длительность вирусоносительства от момента отлова животного до последнего обнаружения вируса в его выделениях. Оказалось, что вирусоносительство у мышей может достигать 291 дня. Исследователь пришел к выводу, что большая устойчивость очагов лимфоцитарного хориоменингита во времени обусловлена ограниченным процессом миграции мышей и, наоборот, частая смена мышиного населения способствует кратковременности существования таких очагов. Поэтому ни в коем случае нельзя мириться с появлением в доме мышей, и если это произошло, следует немедленно обратиться на дезинфекционную станцию своего города или района.
У человека лимфоцитарный хориоменингит может протекать с различной степенью тяжести, варьируя от бессимптомной формы инфекционного процесса до редких случаев системного заболевания, заканчивающегося смертью.
Острая форма начинается внезапно, среди полного здоровья: появляется озноб, развивается головная боль, температура поднимается до 38–39 °С. Характерные симптомы: тошнота, рвота, учащенный пульс, напряженность затылочных мышц, больной не может разогнуть ногу в коленном суставе, когда она согнута в тазобедренном. Если же сделать попытку согнуть ногу в тазобедренном суставе при разогнутом коленном, то больной рефлекторно сгибает ногу в коленном суставе. В тяжелых случаях затемнено сознание, развивается ночной бред, и, не приходя в сознание, больной погибает. Иногда вслед за развитием острой стадии может наступить видимое улучшение; при этом состояние характеризуется все более усиливающейся слабостью, головокружением, быстрым утомлением, головной болью, ослаблением памяти, угнетением психики, изменением характера. Такая хроническая форма болезни длится иногда несколько лет, она сопровождается развитием параличей конечностей и тоже заканчивается смертью.
В легких случаях, когда развивается так называемая гриппоподобная форма лимфоцитарного хориоменингита, болезнь также отличается острым началом: повышением температуры тела, ознобом и болями в пояснице, кашлем с мокротой. При этом через несколько дней больной выздоравливает.
Однако факты, обнаруженные литовскими учеными, существенно дополнили имеющиеся представления о значении вируса лимфоцитарного хориоменингита для здоровья человека. Еще в 1974 году на X Всесоюзном съезде детских врачей вирусолог из Вильнюса Μ. М. Шейнбергас и его коллеги сообщили о тревожных случаях обнаружения ими при обследовании детей с врожденной гидроцефалией (патологическое состояние, связанное с увеличением количества спинномозговой жидкости в полости черепа из‑за ее чрезмерной продукции или затрудненного оттока, что приводит к увеличению размеров черепа, задержке развития ребенка, головным болям и т. д.) антител к вирусу лимфоцитарного хориоменингита. Такие же антитела были обнаружены и в сыворотке крови их матерей.
Вскоре ими была установлена особая опасность вируса лимфоцитарного хориоменингита для беременных женщин. Попав в организм, данный вирус способен проникать через плаценту в тело плода и, размножаясь там, вызывать развитие патологии, выражающейся, как правило, в формировании у ребенка гидроцефалии и так называемого хориоретинита – патологического изменения структуры сосудистой оболочки глаза, влекущего за собой нарушение зрения.
Не правда ли, уместно сопоставить описанные здесь события с врожденной краснухой, уже знакомой читателю? Обратите внимание на главное сходство – в обоих случаях опасно заражение плода! Безусловно, характер поражений при врожденной краснушной инфекции и при врожденной инфекции вирусом лимфоцитарного хориоменингита различен.
Еще более уместно остановиться на практических рекомендациях, которые дают специалисты. Прежде всего следует принимать все меры, направленные на строгое ограждение беременной женщины от возможного заражения вирусом лимфоцитарного хориоменингита от мышей или хомяков. Уничтожайте мышей! В доме, где есть беременная женщина, не следует заводить хомяков! Но этого мало – не следует также принимать приглашения гостеприимных друзей, в доме которых (хотя бы предположительно) могут быть эти животные.
История двенадцатая: Чума двадцатого века, или Синдром приобретенного иммунодефицита
Летом 1981 года Центр по контролю за заболеваниями в городе Атланта (США) официально сообщил о появлении нового заболевания человека, обозначенного как Acquired Immune Dificiency Syndrome, сокращенно AIDS, по‑русски – синдром приобретенного иммунодефицита, соответственно с аббревиатурой СПИД.
А вся эта история началась с сообщений двух групп врачей – из Нью‑Йорка и Лос‑Анджелеса – о странной клинической картине заболеваний у имеющих связь молодых мужчин‑гомосексуалистов. В июне 1981 года два коллектива врачей, возглавляемые докторами М. Готлибом и X. Мазуром, столкнулись с, казалось бы, простым заболеванием, которое, однако, не могло не вызывать удивления. У молодых людей была обнаружена пневмония. Да, всего‑навсего пневмония, но вызванная особым микроорганизмом, который называется пневмоциста каринии (Pneumocystis carinii). Этот микроорганизм распространен по всему земному шару среди людей и животных, но… не вызывает заболевания у людей с нормальным уровнем иммунитета. Мало того, у первых описанных американскими врачами пациентов было обнаружено еще одно нехарактерное для обычных людей заболевание – кандидоз, вызванное микроскопическим грибком.
Исследование иммунного статуса пациентов обнаружило резкое снижение показателей клеточного иммунитета, что наводило врачей на мысль о возможной общей причине развития столь выраженного иммунодефицита.
Два месяца спустя в Центр по контролю за заболеваниями в Атланте поступила информация уже о 111 случаях подобного заболевания. И у пациентов помимо пневмонии, вызванной пневмоцистой, и кандидоза очень часто обнаруживали развитие еще одного редкого заболевания – саркомы Капоши. Это было более чем удивительно, ибо саркома Капоши ранее встречалась довольно редко, да и то только у пожилых людей. Данное обстоятельство вновь указывало на какой‑то дефект иммунитета у молодых людей.
Все эти редкие инфекционные заболевания принято называть оппортунистическими (от латинского слова opportunus – «приспособленный», «удобный»), т. е. упомянутые выше условно патогенные возбудители действительно приспосабливаются к организму, когда в нем нарушен иммунитет, и им становится «удобно» размножаться и вызывать инфекционный процесс.
Так что же все‑таки представлял собой СПИД – это достаточно новое необычное заболевание? Прежде всего обращает на себя внимание весьма пестрый характер клинической картины при СПИДе, да и начало заболевания отличается большим разнообразием. Так, у большинства больных клиника острого начала СПИДа напоминает грипп: поднимается температура выше 38,5 °С, развиваются воспаление подмышечных, затылочных, шейных, заушных, паховых лимфатических узлов (лимфаденопатия), а также стойкая диарея, сыпь, воспалительные процессы в глотке или в гортани, кандидозы полости рта, пищевода, трахеи, бронхов, легких, пневмоцистная пневмония, саркома Капоши, первичная лимфома мозга, прогрессирующая многоочаговая лейкоэнцефалопатия, токсоплазмоз мозга, увеличивается селезенка (спленомегалия), возможны и другие проявления.
Уже перечисленных клинических признаков было достаточно, чтобы понять, что подобный «букет» заболеваний явно расцветает на благоприятной почве резко сниженного иммунитета. И такому, прямо скажем, небывало резкому снижению иммунитета должна быть достаточно веская причина. Руководитель лаборатории клеточной биологии опухолей Национального института рака в Бетесде (США) Роберт Галло высказал предположение, что такой причиной должен быть вирус.
И эту причинуудалось найти. В январе 1983 года в Париже в Институте Пастера, в лаборатории профессора вирусологии Люка Монтанье, из лейкоцитов крови парижского официанта‑гомосексуалиста, страдавшего стойкой лимфаденопатией, был выделен вирус, который так и назвали – вирус, ассоциированный с лимфаденопатией (сокращенно в английской транскрипции – LAV). А в конце того же года в лаборатории Роберта Галло выделили вирусы уже от 48 больных СПИДом. На один из них получили антитела и показали, что все 48 изолятов являются тождественными. Авторы назвали выделенный вирус HTLV–III (вирус человеческой Т‑клеточной лимфомы третьего типа).
Вскоре было установлено, что вирусы LAV и HTLV–III – это один и тот же вирус, и первооткрыватели вирусов Р. Галло и Л. Монтанье (после непродолжительных споров) согласились с мнением Международной комиссии по таксономии вирусов назвать вирус, вызывающий СПИД, Human Immunodeficiency Virus, HIV, что на русский язык переводится как вирус иммунодефицита человека (сокращенно – ВИЧ) (рис. 13).
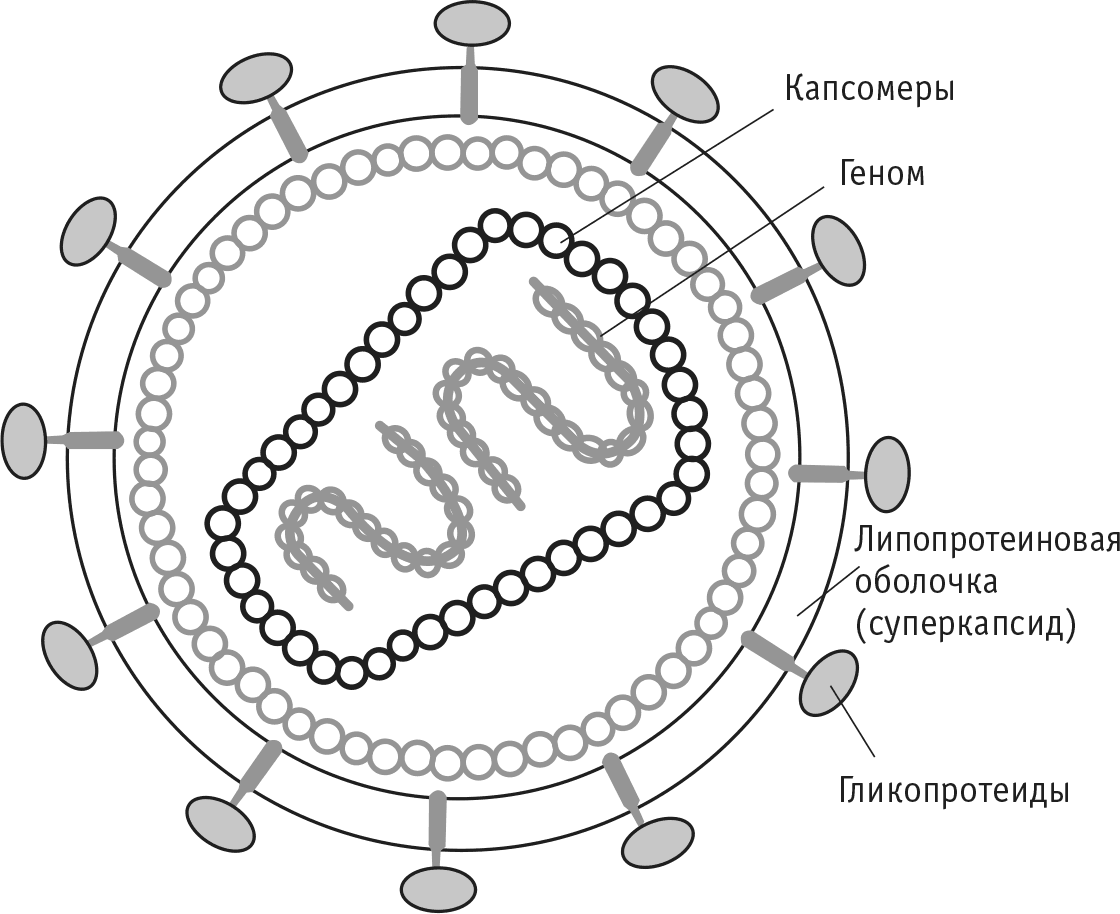
Рис. 13. Схема вируса иммунодефицита человека
В настоящее время выделяют два типа вирусов – ВИЧ‑1 и ВИЧ‑2, которые различаются по структурным и антигенным свойствам, что обусловливает и некоторые различия в течении инфекционного процесса. Так, например, ВИЧ‑2 вызывает более продолжительное течение болезни.
Генетический материал (геном) этих вирусов представлен двумя молекулами РНК, однако, как и в случае уже описанных мною ранее опухолевых вирусов, в составе вирусной частицы (вириона) ВИЧ имеется фермент ревертаза, обусловливающая синтез ДНК на матрице вирусной РНК с последующим встраиванием вновь синтезированной двуцепочечной ДНК в генетический материал (хромосому) клетки хозяина, что и способствует длительной персистенции в организме вирусного материала, к тому же хорошо и надежно «спрятанного» от действия иммунных механизмов зараженного организма.
Нельзя не отметить еще одно весьма «неудобное» свойство самого вируса – отсутствие специальных механизмов коррекции генетических ошибок, из‑за чего ВИЧ имеет большую склонность к мутациям. Все это объясняет выраженную изменчивость ВИЧ, превосходящую даже хорошо известную высокую изменчивость вирусов гриппа, что, как вы понимаете, позволяет вирусу «ускользать» от раз и навсегда разработанных методов лечения и создавать большие трудности при разработке эффективной вакцины.
Вирус иммунодефицита человека передается только через четыре жидкости организма: кровь, сперму, влагалищные выделения и грудное молоко. Поэтому заражение этими вирусами может происходить следующими путями:
– в 70–80 % случаев – через все виды сексуальных контактов (вагинальный, оральный, анальный);
– в 5‑10 % случаев – при использовании общего загрязненного инструмента у наркоманов;
– в 5‑10 % случаев – от беременной плоду или от кормящей матери ребенку;
– в 3–5 % случаев – при переливании зараженной крови;
– в менее чем 0,01 % случаев – при ранении медицинского персонала загрязненным инструментом.
Вирус проник в организм – что дальше? Дальше вирус «выбирает» для себя подходящее местоположение, т. е. те клетки, на которых имеются специальные рецепторы – молекулы, обеспечивающие прикрепление вируса к клеточной поверхности. И в качестве таких привлекательных молекул оказались рецепторы CD4, которые обнаруживаются на поверхности многих клеток крови (Т4‑лимфоциты, Т8‑Т4‑периферические лимфоциты, клетки Лангерганса, моноциты/макрофаги, эозинофилы и др.) и клетки ткани мозга (нейроны и клетки микроглии). Однако наибольшее значение в формировании собственно иммунодефицита всего организма имеют Т4– и Т8‑лимфоциты и макрофаги, поражение которых вирусом и приводит к резкому снижению способности противостоять инфекциям.
Давайте вспомним о том, что заразиться – не значит обязательно заболеть. И в случае с ВИЧ подобная ситуация оказывается особенно частой. Ну, во‑первых, при ВИЧ‑инфекции, как и при всякой другой, конечно, существует инкубационный период, т. е. период между временем заражения и началом проявления первых клинических признаков заболевания. Так вот, при ВИЧ‑инфекции этот период может быть весьма различным по своей продолжительности. Например, описан случай, когда клинически развернутый СПИД развился уже через 2 месяца после документально зарегистрированного заражения. Однако более часто спустя 2–4 недели могут обнаружиться симптомы так называемой стадии первичных проявлений, главными признаками которой являются лимфаденопатия, сопровождающаяся лихорадкой, и увеличение селезенки. Спустя месяц или более эти симптомы исчезают или сохраняются некоторые из них (чаще всего лимфаденопатия), и инфекция переходит в латентную фазу развития, которая может продолжаться неопределенно долгое время.
Наиболее распространенной формой течения ВИЧ‑инфекции является латентная форма инфекционного процесса, при которой первичные проявления заболевания могут вовсе отсутствовать, проявляться в стертой форме или просто остаться незамеченными в связи с их «гриппоподобным» характером. Так или иначе, но при любых особенностях протекания ВИЧ‑инфекция неминуемо приводит к смерти.
Пожалуй, в этом‑то и главное коварство ВИЧ‑инфекции – многолетнее носительство вируса без развития каких‑либо симптомов, неизбежно заканчивающееся смертью иногда через 10–12 и более лет. Именно благодаря двум особенностям ВИЧ‑инфекции – высокой заразительности и длительному скрытому периоду – эта вирусная инфекция вызвала в мире столь быстро разрастающуюся эпидемию, что получила название «чума XX века». Справедливости ради следует добавить, что и XXI века тоже! Действительно, прошло чуть более 30 лет, а уже более 25 миллионов человек погибли от СПИДа, а более 40 миллионов заражены этим вирусом.
Эпидемия СПИДа охватила практически все страны мира, однако степень поражения населения в разных странах неодинакова. Так, более 70 % зараженного населения Земли живет в Африке, хотя население этого континента составляет всего 12,5 % от населения планеты. Вместе с тем есть страны, где четверть населения являются носителями ВИЧ, а в Ботсване и в Свазиленде доля инфицированных достигает и вовсе 35 %! В России с 2001 года число ВИЧ‑инфицированных удвоилось и уже достигло величины более одного миллиона.
Итак, мы познакомились с еще одним заболеванием, характеризующимся необычно продолжительным инкубационным периодом, медленно прогрессирующим характером развития процесса, необычностью поражения органов и тканей и неизбежным смертельным исходом. Поэтому уже пора ставить диагноз:
СПИД – новая медленная вирусная инфекция!
В различных лабораториях мира уже несколько лет разрабатываются средства против этого заболевания. Сегодня насчитывается примерно 20 противовирусных препаратов, направленных на блокирование различных этапов репродукции ВИЧ. В связи с быстро развивающейся устойчивостью принято менять лекарственные препараты, и такое попеременное их применение способно снизить уровень вируса иммунодефицита в зараженном организме. Но, увы, ни один из лекарственных препаратов, ни их комбинация на сегодняшний день не освобождают зараженный организм от возбудителя.
Естественный вопрос – какуберечь себя от ВИЧ‑инфекции?
Во‑первых, надо помнить, что существуют так называемые группы риска, в которые входят лица, употребляющие инъекционные наркотики, проститутки обоих полов, гомосексуалисты, а также люди, ведущие беспорядочную половую жизнь. А значит, не попадайте в группу риска! Во‑вторых, этот вирус очень неустойчив к пребыванию во внешней среде. Он не передается через одежду, постельное белье, предметы туалета, гигиены, а также через рукопожатия, объятия, поцелуи или через укусы насекомых. Не надо бояться заражения в бане, сауне, в бассейне.
В‑третьих, в определенных ситуациях обязательно следует пользоваться презервативами.
История тринадцатая: Дурное предзнаменование, или Медленная гриппозная инфекция
Мы с вами входим в лабораторию микробиологии латентных инфекций Института эпидемиологии и микробиологии имени почетного академика Η. Ф. Гамалеи. Уже само название лаборатории говорит о том, что усилия ее сотрудников направлены на изучение скрытых форм инфекционного процесса. Здесь много лет назад по предложению заведующего отделом медицинской микробиологии академика В. Д. Тимакова (см. фото) было начато исследование самой возможности формирования скрытой (латентной) гриппозной инфекции. И на протяжении нескольких лет изучалась возможность формирования и поддержания скрытой персистенции вируса гриппа в различных биологических системах. Но почему именно гриппозной? Выбор этот, безусловно, неслучаен. Вирус гриппа человека, открытый в 1933 году, до сих пор вызывает сезонные эпидемические вспышки, а иногда и пандемии, периодически носящие характер мировых эпидемических катастроф.
|
|
|
|
|
Дата добавления: 2014-11-25; Просмотров: 633; Нарушение авторских прав?; Мы поможем в написании вашей работы!