
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Неизбежный смертельный исход. 5 страница
|
|
|
|
Оказалось, что больные ПСПЭ дети перенесли корь в значительно более раннем возрасте, чем контрольные дети. Так, из 43 больных 31 ребенок переболел корью в среднем в возрасте 15 месяцев, а остальные 12 детей – и вовсе до 12‑месячного возраста. В контрольной же группе детей не было ни одного случая заболевания корью до года, и средний возраст заболевших корью составлял 48 месяцев. Итак, дети, перенесшие клинически выраженную корь лишь в четырехлетнем возрасте, не заболели в дальнейшем ПСПЭ! Эти факты заставили ученых внимательно присмотреться к иммунологическим особенностям течения ПСПЭ.
То, что при этом заболевании у ребенка нарушена функция (или функции) органов, ответственных за выработку иммунитета, можно было считать почти бесспорным. Ведь в крови больных детей титр противокоревых антител достигает соотношения 1:16 000, а организм тем не менее не может справиться с инфекционным процессом.
Это, кстати, еще одно свидетельство того, что при вирусных инфекциях антитела далеко не исчерпывают иммунологической вооруженности организма.
При ПСПЭ была вероятна «поломка» механизма клеточного иммунитета, при которой функция образования антител не только не снижается, но даже патологически усиливается.
Очень важные результаты дали опыты в клеточных культурах. Во‑первых, оказалось, что в клетках центральной нервной системы, которые отличаются низкой чувствительностью к коревому вирусу, его репродукция (размножение) происходит медленно, что играет важную роль в формировании персистенции этого вируса и медленном течении инфекционного процесса. Во‑вторых, вирус кори, образующийся в нервных клетках, не содержит в своем составе одного из вирусных белков – так называемого белка М. Эта находка была подтверждена прямыми исследованиями ткани мозга больных ПСПЭ. Дефектность вируса кори у больных ПСПЭ была бесспорной! Но этим все не исчерпывалось. В результате последующей серии опытов выясняется, что добавление в питательную среду клеток, зараженных вирусом кори, противокоревых антител приводит к нарушению структуры как наружных, так и внутренних вирусных белков.
Представьте, противокоревые антитела удаляют с поверхности зараженных клеток вирусные белки, и в результате такие клетки становятся недоступными для последующего иммунологического воздействия организма. В нормальных условиях зараженные клетки подвергаются уничтожению либо путем их растворения с помощью специальной системы совместно действующих факторов (антитела, комплемент и др.), либо благодаря убивающему действию особых иммунных клеток, которые так и называются – киллеры, т. е. убийцы. Удаление же с поверхности клеток вирусных белков делает зараженные вирусом кори клетки недоступными для их последующего уничтожения ни одним механизмом иммунитета организма… Отсюда ясно, что происходит не выздоровление организма, а сохранение в нем вируса, т. е. формируется вирусная персистенция.
И вот что еще. В проведенных опытах на животных – обезьянах и хомяках – выяснилось, что очень важную роль в характере и течении инфекционного процесса и судьбе самого животного играют противокоревые антитела. Так, если хомяков, родившихся от самок, в крови которых были противокоревые антитела, заражали вирусом кори, то у первых формировалась персистентная коревая инфекция. И другой пример: если вирусом ПСПЭ заражали неиммунных (т. е. не имеющих в крови противокоревых антител) обезьян, то у них развивался острый энцефалит и они быстро погибали. Если же животные имели в крови противокоревые антитела, то заражение их тем же вирусом приводило к развитию хронически протекающего процесса. Длительную персистенцию вируса кори у мышей наблюдали при предварительном введении им противокоревых антител, тогда как без введения таких антител животные погибали от быстро развивающегося поражения мозга.
Накопленные данные позволяют понять события, которые разыгрываются в организме ребенка, приводя к развитию ПСПЭ.
Попав в клетки центральной нервной системы, персистировавший до того в организме (в селезенке, лимфатических узлах) вирус начинает распространяться от одной клетки мозга к другой, медленно репродуцируясь (размножаясь) и оказывая слабое, но постоянное стимулирующее воздействие на иммунные системы, которое приводит к гиперпродукции противокоревых антител. Антитела, в свою очередь, удаляют с клеточной поверхности вирусспецифические белки, и такие клетки становятся недоступными для иммунологической атаки организма. Внутри подобных зараженных клеток беспрепятственно накапливаются вирусные частицы, функция клеток нарушается, и они погибают. Вот почему при ПСПЭ картина прогрессирующей патологии мозговой ткани развертывается на фоне огромных количеств противокоревых антител.
Давно и хорошо известно, что мать передает плоду через плаценту антитела ко многим возбудителям инфекционных болезней, чем и объясняется относительная невосприимчивость к ним детей в возрасте от 0 до 6‑12 месяцев. К этому надо добавить еще и некоторую незавершенность развития у новорожденных органов и тканей, ответственных за выработку собственного иммунитета. Отсюда понятно, что заражение ребенка в этот период малой дозой вируса, скорее всего, позволит материнским антителам блокировать вирусные частицы и оградить ребенка от развития заболевания. Но в случае заражения повышенной дозой вируса последний не встретит в организме энергичного отпора и вызовет лишь слабую иммунологическую реакцию самого организма ребенка, которая в будущем слабо вооружит такой организм, например, в отношении вируса кори.
В каждой семье хорошо знают: чем раньше переболеет ребенок корью, тем легче он ее перенесет. Действительно, корь у детей старшего возраста чревата серьезными осложнениями. Но, как мы видим теперь, детей очень раннего возраста также следует самым тщательным образом оберегать от кори. Это требует более внимательного отношения к случаям заболеваний корью в окружении ребенка. Речь не идет о полной изоляции малыша, однако, наверное, ребенку до 2–3 лет еще рано сопровождать маму на рынок, в кино, по магазинам или без особой нужды разъезжать в общественном транспорте. Это тем более важно, что заболеваемость корью, по данным Роспотребнадзора, в 2011 году в пять (!) раз превысила аналогичный показатель 2010 года.
Одним словом, болеть тоже надо уметь!
История седьмая: Как овца обернулась волком, или Врожденная краснуха
В 1829 году впервые была описана детская болезнь под названием краснуха. У детей краснуха протекает легко.
Спустя 19 дней после заражения появляется мелкопятнистая бледно‑розовая сыпь сначала на лице и голове, а вскоре, буквально через несколько часов, высыпание распространяется на шею и туловище. Для краснухи характерна обильная сыпь на спине, ягодицах и разгибательных поверхностях рук и ног. Через 2–3 дня сыпь исчезает так же внезапно, как и появляется, не оставляя после себя никаких следов. Температура при краснухе не бывает особенно высокой. Она поднимается в период высыпаний, не превышает обычно 38,5 °С, а часто даже в этот период остается нормальной. Так или иначе, самочувствие заболевших детей может быть хорошим.
Как и многие другие детские болезни, взрослые переносят краснуху тяжелее.
Более обильные высыпания сопровождаются и более высокой температурой, выражены катаральные явления (кашель, воспаление слизистых оболочек глаз, насморк, першение в горле), характерно болезненное увеличение заушных и затылочных лимфатических узлов. Краснуха у взрослых часто осложняется поражением суставов или, что значительно серьезнее, но, к счастью, достаточно редко, – энцефалитом (воспалением головного мозга).
Итак, краснуха у детей – легкое заболевание, как правило протекающее гладко, без каких‑либо осложнений. И такое легкое, безмятежное отношение к краснухе просуществовало более столетия, до тех пор, пока в 1941 году из далекой Австралии не пришло тревожное сообщение: краснуха может вызывать врожденные уродства!
Австралийский врач Н. Грегг первым обратил внимание на тяжкие последствия, к которым приводит заболевание краснухой женщин во время беременности. В своих описаниях детей, родившихся от таких матерей, Н. Грегг указал на главные поражения – катаракта, пороки сердца и глухота. Не надо объяснять, какой резонанс имело сообщение Н. Грегга и с каким пристальным вниманием врачи начали изучать это заболевание.
И чем тщательнее велось изучение, тем более разнообразная картина поражений детского организма открывалась исследователям. Помимо поражений органов зрения, слуха и сердечно‑сосудистой системы, врожденная краснуха, как оказалось, сопровождается и другими признаками аномалий развития, проявляющимися с различной частотой.
Так, например, у ребенка с врожденной краснухой нередки анемия и резкое уменьшение количества кровяных пластинок – тромбоцитов, увеличение печени и селезенки, воспалительные процессы в печени, пневмония, менингоэнцефалит, гастроэнтерит, отставание в физическом развитии и пониженный вес. Не менее разнообразными и тяжелыми оказываются признаки поражения центральной нервной системы: сонливость или, наоборот, повышенная возбудимость, судороги, параличи, снижение интеллекта иногда до полной идиотии. Новорожденные дети с типичной картиной врожденной краснухи проигрывают в размерах здоровым новорожденным, что обусловлено задержкой клеточного деления в процессе их внутриутробного развития. У таких детей, как правило, отмечают незаращение родничка и поражение трубчатых костей, выражающееся в чередовании участков уплотнения и разрежения костной ткани.
Даже далеко не полный перечень симптомов и нарушений при врожденной краснухе демонстрирует небывалый размах патологических изменений, и это очень характерно. Дело в том, что данную болезнь не характеризует ни один из перечисленных симптомов сам по себе, а только их комплекс.
Не правда ли, странно, что при врожденной краснухе, как ни при каком другом заболевании, страдает каждый орган, каждая ткань?
Для того чтобы понять причину этого всеобъемлющего поражения, давайте проследим судьбу вируса, вызывающего заболевание.
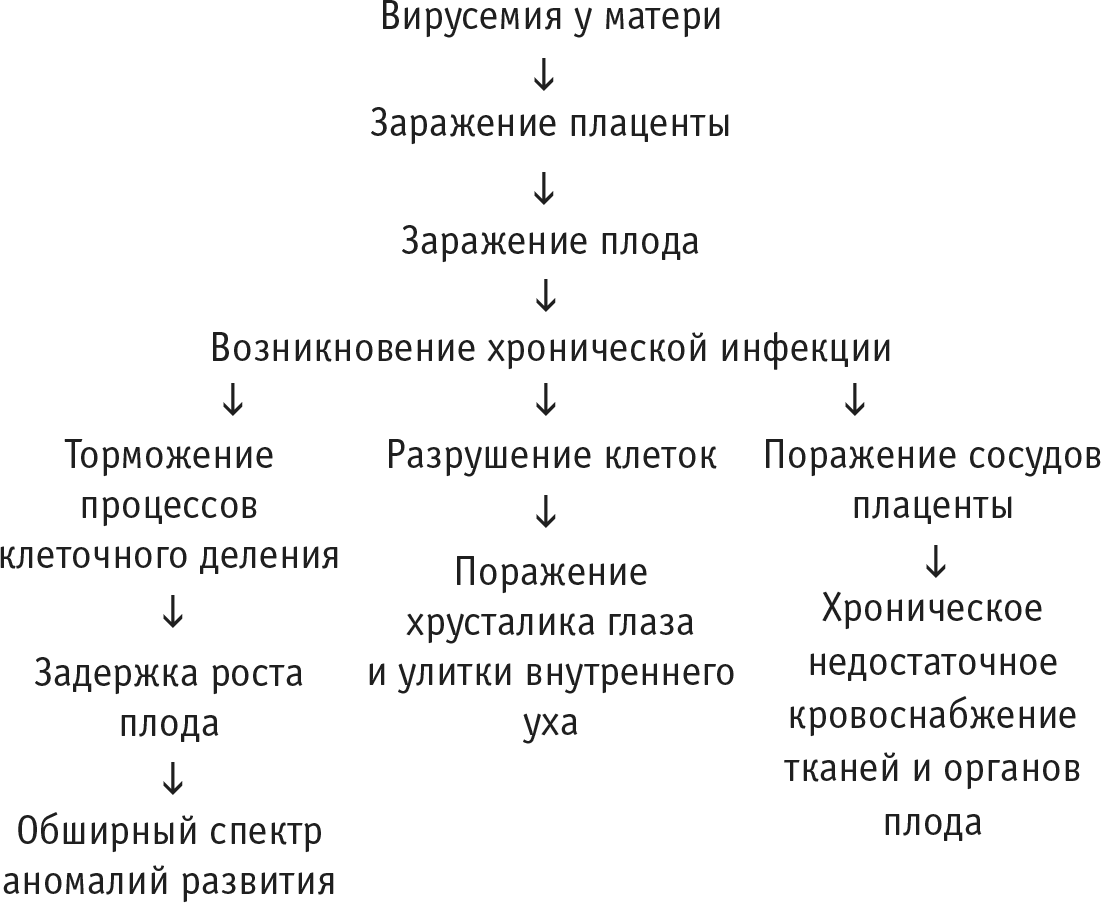
Начнем с того, что зараженная вирусом краснухи мать передает вирус плоду.
Вирус проникает в плод через кровеносные сосуды плаценты в период вирусемии (присутствия вирусов в кровяном русле), который у заразившейся матери продолжается примерно в течение недели до появления сыпи и нескольких дней после периода высыпания.
Непреложность этого факта убедительно доказана выделением вируса краснухи из крови, мочи, конъюнктивальной жидкости, кала, костного мозга и носоглотки у 80–90 %(!) новорожденных детей, матери которых в период беременности перенесли заболевание. При исследовании органов погибших детей вирус был обнаружен в сердце, мозге, почках, печени, легких, щитовидной железе, вилочковой железе и в селезенке.
Следовательно, в результате внутриутробного заражения вирус краснухи присутствует всюду и сохраняется в органах и после рождения ребенка. Но персистенция вируса в организме новорожденного может различаться. Продолжительность ее зависит от того, в какой период беременности произошло заражение.
Весь период беременности принято делить на три равные части, называемые триместрами (по три месяца каждый). Если внутриутробное заражение плода произошло в первом триместре, то персистенция вируса в организме ребенка продолжается на протяжении нескольких месяцев и даже лет после рождения. При заражении во втором или третьем триместре беременности персистенция вируса в организме плода прекращается до окончания беременности. Таким образом, вирус присутствует практически во всех органах и тканях плода, а в случае раннего заражения – и в организме новорожденного.
Чтобы выяснить, что может означать присутствие вируса краснухи в клетках различных тканей, провели специальные исследования клеточных культур, полученных из тканей погибших детей.
Были установлены два очень важных факта. Во‑первых, вирус краснухи снижает скорость размножения зараженных клеток; во‑вторых, сроки выживания таких клеток оказываются меньшими по сравнению со сроками выживания незараженных клеток.
После этих исследований многое прояснилось. Например, почему максимальное число аномалий и пороков развития обычно наблюдают у грудных детей, зараженных в первые два месяца их внутриутробной жизни, в то время как при более позднем заражении частота и тяжесть таких нарушений заметно снижаются.
Дело в том, что в развитии каждого органа существует свой так называемый критический период, т. е. период закладки этого органа. Для глаз и сердца периоды закладки соответствуют 4‑7‑й неделе, для мозга – 3‑11‑й, а для органа слуха – 7‑12‑й неделе. Заметьте, что все эти сроки не выходят за пределы первого триместра. Положение усугубляется пониженным кровоснабжением тканей плода из‑за поражения вирусом сосудов плаценты.
Очень полезными для изучения врожденной краснухи оказались опыты на животных.
В итоге анализ обширных исследований и наблюдений врожденной краснухи позволил ученым составить следующую схему развития этого заболевания:
Насколько грозными могут быть встречи с данным заболеванием, можно судить по следующим данным. Во время эпидемии 1964–1965 годов в США 50 тысяч беременных женщин переболели краснухой, в результате чего родилось 20 тысяч детей с врожденными уродствами. Об этой трагедии так писала американская исследовательница Д. Хорстман: «Многие из этих детей умерли, а многие остались слабоумными; затраты на их лечение и содержание оцениваются во много миллиардов долларов; но как оценить горе и страдание их родителей и семей».
Американские эпидемиологи указывают, что в среднем в течение 10 лет примерно 100 тысяч беременностей осложняются краснухой. Эпидемии краснухи регистрировались не только в США, но и в других странах мира. Так, например, Р. А. Канторович из Института эпидемиологии и микробиологии им. Η. Φ. Гамалеи отмечал, что у нас в стране показатели частоты врожденных уродств на тысячу доношенных новорожденных возросло с 5,38 в 1960 году до 10,4 в 1971‑м.
В настоящее время трудно говорить об уровне этих показателей из‑за явных недоработок в организации их учета. В связи с весьма разнообразным характером врожденных уродств при врожденной краснухе их регистрация в последние годы стала проводиться представителями врачей различных специальностей, что и создает трудности в общей оценке этого показателя. Тем не менее можно утверждать, что показатель врожденных уродств снижается, этому способствует активное внедрение в последние 15 лет календаря прививок по всей стране. По данным Роскомстата, в 2011 году заболеваемость краснухой снизилась на 35,5 % по сравнению с тем же показателем 2010 года.
Эпидемиологи внимательно изучили источники поступления вируса и пути его передачи. Особенно опасным источником рассеивания вируса краснухи в окружающей среде оказывается ребенок с врожденной краснушной инфекцией.
Установлено, что в течение первого месяца жизни вирус краснухи выделяется у 84 % таких новорожденных, с 1‑го по 4‑й месяц – у 62, через 5–8 месяцев – у 33, через 9‑12 месяцев – у 11 и спустя 13–20 месяцев после рождения – у 3 % детей. Описан случай выделения вируса краснухи из хрусталика глаза 3‑летнего ребенка и даже из мочи 29‑летней женщины, у которой при рождении были зарегистрированы признаки врожденной краснухи, хотя в последующие годы повторного заражения не отмечалось.
Эти данные позволяют понять причины не раз описанных случаев заболевания краснухой среди больничного персонала и вспышки краснухи в хирургических отделениях больниц, где лежали дети с врожденными уродствами.
Вирус краснухи нередко «посещает» те места, где его, казалось бы, ждать не приходится. Американские исследователи наблюдали вспышки заболевания в военных казармах. Так, на военной базе в городе Форт‑Дик за два месяца переболели все 100 % лиц. Вспышки краснухи наблюдали среди военных контингентов, в профессионально‑технических училищах, в студенческих и рабочих общежитиях. У нас в стране в основном болеют краснухой непривитые дети дошкольного возраста в организованных коллективах. Но так как для самих детей и взрослых краснуха не представляет сколько‑нибудь серьезной опасности, главное внимание медицинской службы, безусловно, сосредоточено на разработке мер защиты от вируса беременных женщин.
В этой связи долгое время обсуждался вопрос о создании и использовании вакцины против краснухи. Однако здесь, как легко понять, возникает весьма серьезная проблема безопасности. В самом деле, вакцинальный вирус должен прежде всего (даже в малой степени!) не создавать тех угроз, которые связаны с проникновением вируса краснухи в организм плода, и вместе с тем вызывать формирование иммунитета в организме женщины. И, несмотря на ведущиеся в отдельных институтах разработки, пока у нас в стране такой вакцины нет, а потому для проведения прививок новорожденным и женщинам детородного возраста мы вынуждены закупать вакцину за рубежом.
В то же время для защиты беременной женщины уже давно разработан конкретный перечень защитных мер. Такие меры хорошо известны, и о них полезно знать каждой семье.
Еще отечественные вирусологи 0. Г. Анджапаридзе и Г. И. Червонский рекомендовали изолировать больного ребенка из коллектива на срок не менее двух недель после появления сыпи, ибо заболевший ребенок распространяет вирус довольно продолжительное время.
При этом строго рекомендуется ни в коем случае не допускать контакта беременных женщин с больными детьми и даже с детьми, которые контактировали с больным ребенком. Последнее соображение связано с тем, что у таких контактных детей может развиться латентная краснушная инфекция, которая, как мы теперь понимаем, самим детям не повредит, но может вызвать заражение беременной женщины.
Ну а если беременная женщина все же заразилась? Прежде всего следует немедленно обратиться к врачу!
Если болезнь проявилась в первый триместр беременности и факт заболевания подтверждается тщательными клиническим, эпидемиологическим и лабораторным обследованиями, то это будет служить абсолютным показанием для искусственного прерывания беременности.
А что делать, если стал известен факт контакта беременной женщины с больным краснухой? В данном случае также следует срочно обратиться к врачу. Это связано с необходимостью обнаружения в организме женщины появления и нарастания в титрах противокраснушных антител. Если даже при обследовании женщины таких антител к вирусу краснухи обнаружено не будет, беременная должна оставаться под пристальным клиническим наблюдением. Через 10–20 дней у нее вновь возьмут кровь для определения противокраснушных антител, которые могут появиться и при бессимптомной (латентной) форме инфекционного процесса.
Так что, будущие матери, остерегайтесь волка в овечьей шкуре!
История восьмая: Зло рождает зло, или Прогрессирующая многоочаговая лейкоэнцефалопатия
История открытия медленной вирусной инфекции человека, о которой я сейчас расскажу, словно в миниатюре повторяет путь Б. Сигурдсона к открытию медленных вирусных инфекций среди овец почти 60 лет назад. И пусть здесь не было многочисленных разъездов из одного конца страны в другой, многолетнего изучения десятков и сотен случаев массовых заболеваний…
Швед Карл Эрик Эстрем и два американца – Эллиот Мэнкол и Эдвард Ричардсон опубликовали в 1958 году в английском журнале «Мозг» результаты своей совместной работы, которую они несколько лет проводили в больницах города Бостона (США). Исследователи детально описали развитие заболеваний и смерти трех людей разных профессий и возрастов.
Случай первый. У швеи 71 года, 19 лет страдавшей хронической лейкемией, неожиданно развились признаки быстро прогрессирующего неврологического заболевания. Через 4 месяца после появления этих симптомов наступила смерть. При патологоанатомическом исследовании органов и тканей были обнаружены широко распространенные очаги поражения в белом веществе мозговых полушарий.
Случай второй. Женщина 73 лет, бухгалтер, 5 лет страдала хронической лейкемией. Обнаружены признаки быстро прогрессирующего неврологического заболевания, смерть наступила спустя 4 месяца после их появления. Вскрытие показало наличие широко распространенного процесса распада белого вещества головного мозга.
Случай третий. 42‑летний мужчина, администратор, на протяжении нескольких лет страдал болезнью Ходжкина (лимфогрануломатоз). Обнаружены быстро прогрессирующие признаки развития неврологического заболевания. Смерть наступила через 2,5 месяца после их первого появления. Вскрытие обнаружило многочисленные очаги распада белого вещества в обоих полушариях головного мозга.
Итак, у мужчины и женщин разного возраста и разных профессий, страдающих различными болезнями, неожиданно обнаруживают сходные признаки развития какого‑то нового заболевания, которое очень быстро привело больных к смерти.
Эстрем, Мэнкол и Ричардсон вспомнили, что такой же комплекс симптомов описывали другие исследователи при иных тяжелых болезнях – туберкулезе, саркоидозе и др. Вновь описанному недугу дали название прогрессирующая многоочаговая лейкоэнцефалопатия, отразив в нем прогрессирующий характер развития, а также многоочаговость поражения белого вещества головного мозга (от греческого слова leukos – «белый»).
В других странах ученые также обнаруживали случаи этого редкого заболевания.
Наиболее характерными его признаками являются появление слабости или ограничения в движениях конечностей с какой‑либо одной стороны тела – правой руки и правой ноги или левой руки и левой ноги, а также поражение зрения, которое первоначально выражается в общем его снижении, а затем – в выпадении одной половины поля зрения или даже в полной слепоте. В пораженной стороне тела также нарушается чувствительность. К этому может присоединиться головокружение, иногда столь выраженное, что больному не удается удерживаться на ногах. Расстраивается глотание, нарушается речь. В конечной стадии заболевания лицо больного становится асимметричным, развиваются признаки нарушения ориентировки, появляются беспричинный смех, плач. Больной впадает в прострацию.
Все эти признаки нового заболевания развиваются в связи с быстро прогрессирующим разрушением белого вещества головного мозга. Малые очаги разрушения быстро увеличиваются и сливаются между собой. Одновременно образуются новые очаги. Тщательный клинико‑анатомический анализ – сопоставление развития симптомов с изменениями в больном органе – свидетельствует: смерть лиц, страдавших прогрессирующей многоочаговой лейкоэнцефалопатией, наступает в связи с разрушительным действием на ткань мозга очагов поражения, специфических именно для этого заболевания, хотя и первичные заболевания, осложняющиеся прогрессирующей многоочаговой лейкоэнцефалопатией, сами являются смертельными.
Получается, что приговоренный к смерти больной приговаривается к ней еще раз – на фоне одной смертельной болезни развивается вторая. Причем если течение первой тяжелой хронической болезни может, как мы видели выше, растягиваться на годы, то симптомы прогрессирующей многоочаговой лейкоэнцефалопатии нарастают стремительно, и уже через 3–4 месяца человек погибает.
К числу таких злостных первичных заболеваний, которые порождают новое зло, теперь относят болезнь Ходжкина (лимфогрануломатоз), различные виды лейкемии, системную красную волчанку, лимфосаркому, миллиарный туберкулез, раковую болезнь. Но ведь при всех этих заболеваниях – это установлено – происходит выраженное угнетение иммунологической реактивности организма, который становится неспособным к стойкому сопротивлению инфекционным агентам.
Нет ли здесь связи с развитием прогрессирующей многоочаговой лейкоэнцефалопатии? Данное предположение вскоре получило свое зловещее подтверждение – прогрессирующая многоочаговая лейкоэнцефалопатия развилась у пациента, которому пересадили почку.
Картина начинала проясняться. Ведь при пересадках любых органов и тканей пациентам (их называют реципиентами) проводят специальный курс иммунодепрессивной терапии. Цель этого курса – резко ослабить иммунологическую реакцию организма, стремящегося отторгнуть пересаженную ткань (или орган). Иммунитет подавляется либо рентгеновским облучением, либо специальными химическими веществами – иммунодепрессантами.
Однако подавление иммунитета могло быть всего лишь условием развития прогрессирующей многоочаговой лейкоэнцефалопатии. А в чем же истинная причина болезни?
Собирание улик продолжалось. Еще в 1967 году обнаружили, что у реципиентов с пересаженными почками (они все проходили курс иммунодепрессивной терапии) вдруг развивались болезни, вызванные вирусом герпеса или цитомегаловирусом. А эти вирусы хорошо известны способностью поддерживать в организме человека скрытую форму инфекции. Оказалось также, что у пациентов с пересаженными почками спустя год или даже более после операции во множестве развиваются бородавки. А ведь и развитие бородавок обусловливает вирус!
Надежда найти разгадку появилась, когда в клетках мозга погибших от прогрессирующей многоочаговой лейкоэнцефалопатии обнаружили тельца включений. Клетки с такими включениями были нарезаны на ультрамикротоме (прибор, с помощью которого, например, один эритроцит можно разрезать на 500 пластинок), и полученные сверхтонкие срезы поместили в электронный микроскоп. Тельца включений содержали вирусные частицы! Они были невелики, около 40 нм. Но их нельзя было назвать незнакомцами – вирусные частицы очень походили на представителей уже давно известного вирусного семейства, называемого папова! Это столь неожиданно, почти по‑русски звучащее наименование образовано из первых слогов названий вирусов ПАпилломы, ПОлиомы и ВАкуолизирующего вируса.
Вирусы семейства папова содержат ДНК, довольно устойчивы к нагреванию (выдерживают получасовое нагревание при 60 °С); вызывают образование опухолей в организме некоторых животных и бородавок у человека.
На представителей этих вирусов и оказались похожими частицы, увиденные при электронной микроскопии срезов клеток мозга людей, погибших от прогрессирующей многоочаговой лейкоэнцефалопатии. Как видим, история поисков виновника прогрессирующей многоочаговой лейкоэнцефалопатии во многом стала повторять события, связанные с установлением возбудителя подострого склерозирующего панэнцефалита. Забегая вперед, замечу, что она и закончилась столь же успешно.
В апреле 1970 года в госпиталь для ветеранов штата Висконсин (США) поступил 38‑летний мужчина, в течение 8 лет страдавший болезнью Ходжкина. Госпитализация была вызвана прогрессирующим развитием левосторонних параличей. Исследование маленького кусочка мозга, взятого у больного при биопсии, позволило установить диагноз: прогрессирующая многоочаговая лейкоэнцефалопатия. Через 3 месяца больной умер. Спустя 10 с половиной часов после этого из мозговой ткани, как раз из тех мест, где располагались типичные поражения, были приготовлены экстракты. Ими заразили культуру мозговых клеток эмбриона человека. Через 12 дней в зараженной культуре развилась картина клеточной деструкции, а в питательной среде (да и внутри пораженных клеток) под электронным микроскопом увидели вирусные частицы.
Вирус можно было размножать, заражая все новые и новые клеточные культуры. Показательно, что в исходной мозговой ткани человека, умершего от прогрессирующей многоочаговой лейкоэнцефалопатии, вирус содержался в концентрации, превышающей 1 000 000 инфекционных единиц в 1 грамме ткани!
По инициалам того самого 38‑летнего мужчины, погибшего в результате болезни, выделенный вирус – возбудитель прогрессирующей многоочаговой лейкоэнцефалопатии – назвали вирус JC. Этот вирус, как оказалось, обладает выраженной онкогенной активностью – при введении его в мозг или под кожу новорожденным хомякам у них развиваются опухоли.
Однако вирус JC оказался не единственным возбудителем прогрессирующей многоочаговой лейкоэнцефалопатии человека. В 1972 году другая группа американских исследователей, на этот раз из штата Мэриленд, из мозговой ткани двух больных, страдавших прогрессирующей многоочаговой лейкоэнцефалопатией, выделила еще два вируса, отличавшихся по некоторым свойствам от вируса JC, – 0В40‑подобные.
Итак, три вируса, но для полноты картины надо сказать и о четвертом. Он был выделен из мочи молодого суданца, подвергавшегося на протяжении 4 месяцев иммунодепрессивной терапии после операции по пересадке почки. И этот вирус, названный по инициалам больного вирус ВК, оказался типичным представителем семейства папова‑вирусов.
Несмотря на то что вирус ВК был выделен не от больного прогрессирующей многоочаговой лейкоэнцефалопатией, его нельзя исключить из списка, по крайней мере, возможных возбудителей этой медленной вирусной инфекции человека. И вот почему. Сыворотки крови больных прогрессирующей многоочаговой лейкоэнцефалопатией, как выяснилось, содержат очень высокие концентрации антител к вирусу ВК. Кроме того, еще в 1971 году был описан случай развития прогрессирующей многоочаговой энцефалопатии у человека после проведения ему курса иммунодепрессивной терапии как раз в связи с пересадкой почки!
|
|
|
|
|
Дата добавления: 2014-11-25; Просмотров: 494; Нарушение авторских прав?; Мы поможем в написании вашей работы!