
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Гострі інфекційні захворювання шкіри, підшкірної клітковини, лімфатичних вузлів, судин та потових залоз
|
|
|
|
Найпоширенішими місцями ураження хірургічною інфекцією є шкіра і підшкірна клітковина.
Фурункул (furunculus) - гостре гнійне запалення волосяного мішечка, сальної залози і навколишніх тканин (рис. 148).
Появу фурункула досить часто пов'язують з порушенням правил особистої гігієни, наявністю мікротравми. Зумовлю- вальними факторами можуть бути перевтома, хронічні захворювання, особливо діабет, анемія та ін. Збудником фурункула, переважно, є стафілокок.
Клінічні ознаки. Фурункул починається з появи запального інфільтрату з волосяним мішечком у центрі (стадія інфільтрації). Шкіра в цьому місці гіперемована, з часом у центрі утвору виникає темна або жовта пляма, на місці якої в подальшому утворюється ділянка некрозу. Поширення зони некрозу на сосочковий шар, сальні залози, навколишню сполучну тканину призводить до формування гнійника (стадія абсцедування). В подальшому, внаслідок лізису епідермісу, гнійний осередок у вигляді стержня виходить назовні. Після відходження стержня утворюється порожнина, яка виповнюється грануляційною тканиною (стадія розрішення, або загоєння). Поряд із цим, у більшості випадків фурункул зумовлює незначні загальні прояви захворювання (підвищення температури тіла, головний біль, втрату апетиту, загальне нездужання). При дослідженні крові спостерігають незначний лейкоцитоз, зсув лейкоцитарної формули вліво.
Лікування. Хворих з фурункулами при відсутності ускладнень (за винятком локалізації фурункула на обличчі) лікують амбулаторно. В процесі лікування важливе значення має догляд за шкірою навколо ділянки запалення. Шкіру можна протирати 70° спиртом, 5 % розчином калію перманганату, 1 % розчином діамантового зеленого та ін. Під час лікування фурункула не рекомендують застосовувати зігрівальні компреси, які можуть викликати мацерацію шкіри і сприяти розповсюдженню інфекції.
Не дозволяють видавлювати фурункул, особливо на обличчі - це може призвести до поширення інфекції, виникнення сепсису.
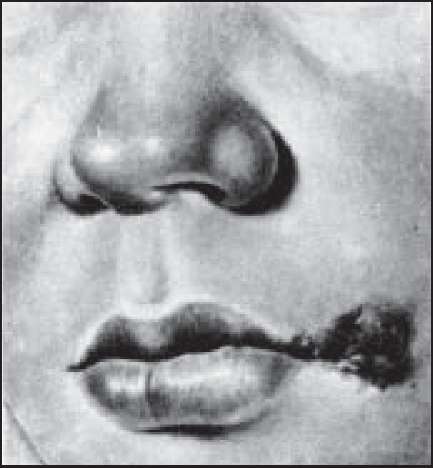 Рис. 148. Фурункул верхньої губи.
Рис. 148. Фурункул верхньої губи.
|
При абсцедуванні фурункула показане хірургічне лікування - розкриття та дренування гнійника. В окремих випадках для відходження некротич
ного стержня на верхівку гнійника можна накласти кристалики саліцилової кислоти на 12-14 год. Остання руйнує епідерміс і сприяє відходженню гною. Для того, щоб не пошкодити навколишню ділянку шкіри, з липкого пласти- ру вирізають пластинку, в центрі якої роблять отвір для гнійника, на який накладають кристали кислоти. Зверху накладають шматок марлевої серветки і заклеюють пластиром.
При своєчасному і правильному лікуванні оперативне втручання, як правило, не проводять.
Фурункульоз (furunculosus). Поява декількох фурункулів в одній або декількох ділянках тіла називають фурункульозом. Як правило, він виникає в ослаблених, виснажених хворих, особливо, у хворих на цукровий діабет.
Лікування. У цих хворих поряд з місцевим необхідно проводити загальне лікування. Хворим призначають висококалорійну їжу, вітаміни, пивні дріжджі, вводять гама-глобулін, проводять сеанси автогемотерапії (кров, узяту з вени в кількості 3-5 мл, вводять у сідничний м'яз). Маніпуляцію повторюють через 2-3 доби. У тяжкохворих застосовують антибіотикотерапію, іноді проводять імуностимуляцію, загальне опромінення кварцом й ін.
Карбункул (carbunculus) - це гостре гнійно-некротичне запалення кількох волосяних мішечків, сальних залоз і тканин, що оточують їх, з некрозом шкіри і підшкірної клітковини. Карбункул спричиняють стафілококи і стрептококи.
Клінічні ознаки. Особливістю карбункула є те, що він швидко прогресує, призводячи до значного некрозу тканин та погіршення загального стану
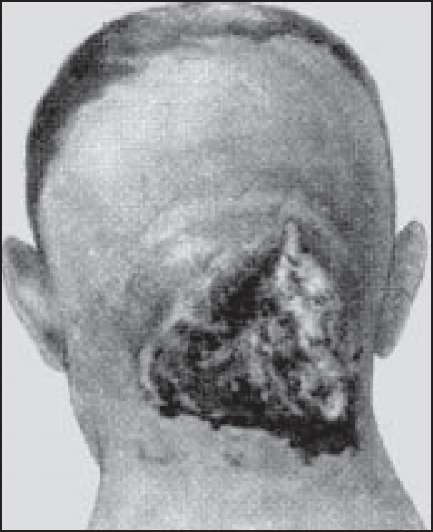 Рис. 149. Карбункул шиї.
Рис. 149. Карбункул шиї.
|
хворого. Частіше карбункул виникає на потиличній поверхні шиї, спини (рис. 149). В його ділянці утворюється інфільтрат, який піднімається над поверхнею шкіри. Остання в цьому місці має багряно-синій колір. Через деякий час утворюються множинні гнійники, кожний з яких є результатом некрозу волосяних мішків і сальних залоз. Ці гнійники поступово, протягом 3-5 днів, об'єднуються в єдиний гнійно-некротичний конгломерат, який розпадається, утворюючи велику рану. При своєчасному і правильному лікуванні такі гнійні рани поступово виповнюються грануляційною тканиною і протягом 3-4 тижнів загоюються. Після нього, як правило, у хворих залишаються зірчасті деформуючі рубці.
На відміну від фурункула, у хворих з карбункулом спостерігають виражені загальні ознаки гнійної інтоксикації: підвищення температури, головний біль, у тяжких випадках - лихоманка, маячення й ін. Особливо тяжко перебігають карбункули у виснажених хворих, а також у хворих на цукровий діабет.
Лікування. Хворі на карбункул підлягають госпіталізації в хірургічне відділення. Лікують їх переважно хірургічним методом. У перші дні захворювання можна застосовувати обколювання навколо карбункула 0,25-0,5 % розчином новокаїну з антибіотиком широкого спектра дії, проводити ультрафіолетове опромінення, електрофорез з антибіотиком. Поверхню карбункула змазують 70 0 спиртом, 3 % спиртовим розчином йоду. Для загального лікування призначають антибіотики, сульфаніламідні препарати. При погіршенні стану хворого, наростанні гнійної інтоксикації показане хірургічне лікування. Розкривають карбункул хрестоподібними розрізами через усю його товщу до здорових тканин з наступним видаленням некротичних тканин і розсіченням гнійних запливів. Подальше лікування проводять за загальними принципами гнійної хірургії.
Абсцес (abscessus). Обмежене запалення і скупчення гною в тканинах чи органах, оточене піогенною оболонкою. Захворювання викликається різними мікроорганізмами (частіше коковою флорою), які проникають у тканини й органи при їх ушкодженні, порушенні цілості шкіри, слизових оболонок. Нерідко мають місце метастатичні абсцеси при перенесенні інфекції з однієї ділянки тіла в другу лімфогенним або гематогенним шляхом. Слід пам'ятати, що у тяжкохворих, а також при порушеннях асептики абсцеси можуть виникати після ін'єкцій (післяін'єкційний абсцес).
Клінічні ознаки. В усіх випадках спочатку утворюється обмежений запальний інфільтрат, який при локалізації в підшкірній клітковині і при пальпації його визначається як болісне ущільнення (рис. 150, 151).
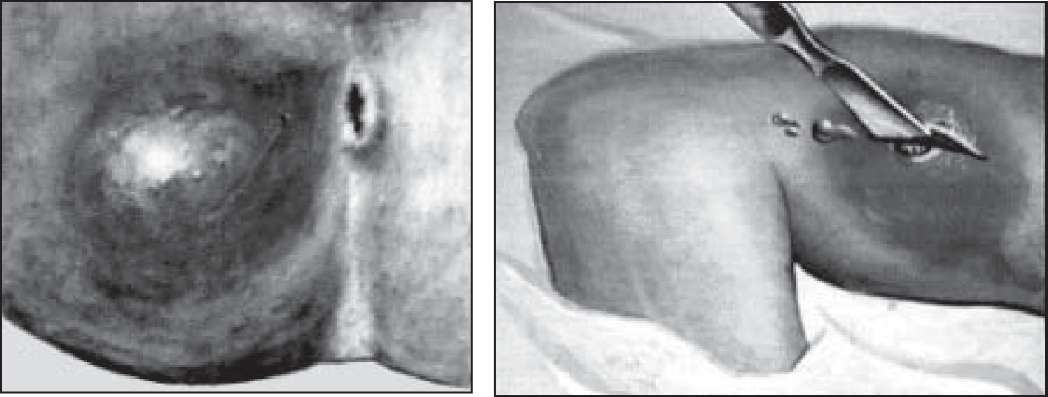 Рис. 150. Абсцес правої сідниці. Рис. 151. Розкриття абсцесу правого стегна.
Рис. 150. Абсцес правої сідниці. Рис. 151. Розкриття абсцесу правого стегна.
|
Після його розплавлення утворюється ділянка флуктуації. Часто абсцеси розплавляють шкіру і гнійний вміст виділяється самовільно. При абсцесах, розташованих у внутрішніх органах (печінка, селезінка, мозок, легені та ін.), на перше місце виступають ознаки загальної інтоксикації (висока температура, лихоманка, пітливість, зміни крові).
Лікування. На початкових стадіях застосовують консервативне лікування (антибіотики, сульфаніламіди, болезаспокійливі). При утворенні гнійного вмісту і флуктуації проводять розкриття, дренування гнійника і подальше лікування гнійної рани.
Флегмона (рНІв§топв). Розлите гнійне запалення підшкірної або інших локалізацій клітковини (целюліт), яке має тенденцію до поширення. Розрізняють поверхневі і глибокі флегмони: поверхневі - підшкірна, міжм'язова (рис. 152); глибокі - заочеревинного простору, малого таза, середостіння та ін. Залежно від локалізації, вони мають специфічні назви: запалення навколониркової клітковини - паранефрит; навколопрямокиш- кової - парапроктит; середостіння - медіастеніт. Діагностика поверх-
Клінічні ознаки. Починається захворювання розлитим болісним ущільненням, набряком тканин і почервонінням шкіри без чітких меж. Стан хворого погіршується, появляється висока температура, головний біль, лихоманка. Згодом, за рахунок гнійного розплавлення і некрозу тканин, виникає флуктуація - утворюється порожнина, наповнена гноєм.
Складніше діагностувати глибокі флегмони. В цьому разі часто вдається про- пальпувати в глибині тканин щільне болісне утворення. Поряд з високою температурою та іншими ознаками гнійної інфекції, вирішальне значення у встановленні діагнозу має діагностична пункція.
невих флегмон не є складною.
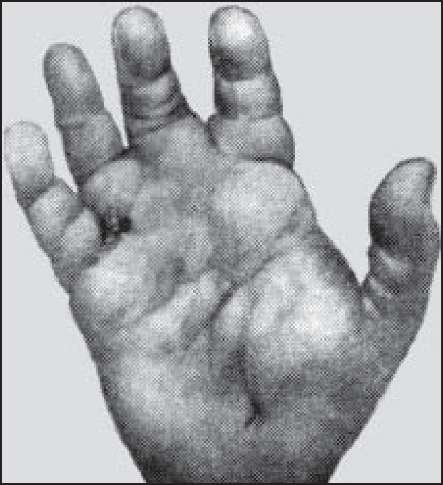 Рис. 152. Флегмона долонної поверхні правої кисті.
Рис. 152. Флегмона долонної поверхні правої кисті.
|
Лікування. В першій стадії захворювання (запальний інфільтрат) проводять консервативну терапію (антибіотики, сульфаніламіди, УВЧ, кварц). При гнійному розплавленні тканин проводять розкриття флегмони за допомогою розрізів, достатніх для видалення гною. При цьому необхідно розкрити всі запливи, видалити гнійний вміст, некротичні тканини і дренувати хлорвініловими трубками для санації порожнини рани. В подальшому лікування проводять за принципами лікування гнійної рани.
Бешиха (erisipelas) - гостре прогресуюче запалення шкіри або слизових оболонок із залученням у процес лімфатичних судин. Збудником є стрептокок. Вхідними воротами інфекції можуть бути будь-які пошкодження шкіри. Інфекція може передаватись контактним шляхом від одного хворого до іншого. Контактна передача інфекції можлива через руки медичного персоналу, інструментарій, матеріал. Досить часто бешиха виникає внаслідок поширення інфекції гематогенним чи лімфогенним шляхом із гнійного джерела, яке уже є в організмі (нігтьові ложа, потертості пальців, ступні). Найчастіше бешиха локалізується на нижніх кінцівках, у ділянці обличчя, голови, рідше на тулубі.
Клінічні ознаки. Захворювання починається гостро, супроводжується високою температурою (39-40 ° С), лихоманкою, загальною слабкістю. Одночасно на шкірі виникає набряклість і почервоніння з чіткими межами (еритематозна форма) (рис. 153).
Інколи на ураженій ділянці шкіри з'являються різної величини міхурці, що містять серозний ексудат (бульозна форма). При їх нагноєнні виникає пустульозна форма, при наявності геморагічного вмісту -геморагічна форма, при нагноєнні і поширенні процесу на підшкірну клітковину - флегмонозна форма і при розвитку некрозу шкіри - некротична.
Інколи трапляється так звана блукаюча, або мігруюча форма бешихи, при якій процес з однієї ділянки переходить на іншу.
Слід пам'ятати, що бешиха може викликати рецидив захворювання. Повторні запалення нижніх кінцівок досить часто призводять до розвитку слоновості (лімфостазу).
Лікування проводять у стаціонарі. Хворим призначають ліжковий режим. Хороший ефект дає опромінення уражених ділянок кварцом в еритемних або суберитемних дозах, змазування (2-3 рази на день) антисептиками: 1 % розчином хлоргексидину; 96 0 етиловим спиртом з 20 % розчином нашатирного спирту в суміші 2:1; 5 % розчином перманганату калію.
Застосування вологих пов'язок, у тому числі мазевих, у хворих на бешиху протипоказане.
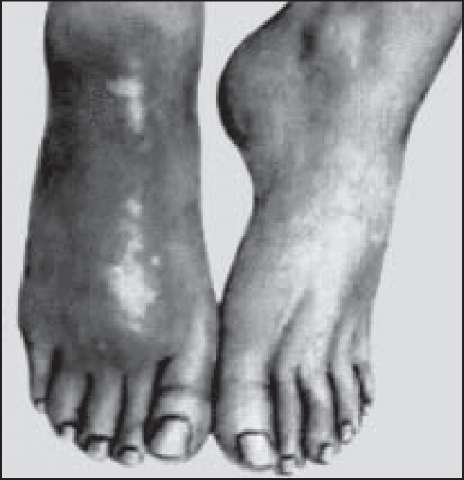 Рис. 153. Бешиха правої стопи (еритематозна форма).
Рис. 153. Бешиха правої стопи (еритематозна форма).
|
Для запобігання поширенню інфекції і лікування бешихи застосовують антибіотики (групи пеніциліну), сульфаніламідні препарати (сульфадимезин,
сульфадиметоксин і ін.). У разі флегмонозної і некротичної форми застосовують оперативне лікування (рис. 154).
При частих рецидивах бешихи, залишкових явищах захворювання, після першого курсу антибіотиків упродовж 10 днів з метою імуномоду- ляції рекомендують введення продигіозану (3 ін'єкції по 50-100 мкг з інтервалом 3 дні) або тималіну, тимогену (по 10 мг через день). Потім проводять повторний курс антибактеріальної терапії (6-7 днів), надаючи перевагу тетрациклінам або макролідам. Така схема має на меті зниження частоти рецидивів бешихи. Іншим методом запобігання рецидивам є біцилінопрофілактика: біцилін-5 вводять внутрішньом'язово по 1,5 млн ОД кожних 4 тижні впродовж 4-12 місяців. При частих рецидивах бешихи призначають гормональні препарати (преднізолон по 30 мг на добу, до 420 мг на курс).
Еризипелоїд (erysipeloides) - різновидність бешихи, що є наслідком проникнення в організм палички свинячої бешихи. Хворіють на цю недугу люди, які мають справу з м'ясом (м'ясники, домогосподарки, ветеринари).
Клінічні ознаки. Захворювання уражає, як правило, руки, зокрема, пальці. Рідше локалізується на обличчі, шиї. При еризипелоїді спостерігають запалення всіх шарів шкіри з вираженим набряком, розширенням лімфатичних судин, лімфостазом. Тривалість гострого періоду може бути 10-20 діб. Є схильність до рецидиву захворювання.
Лікують так само, як і бешихове захворювання. У тяжких випадках застосовують специфічну антитоксичну сироватку.
Гідраденіт (hydradenitis). Гостре гнійне запалення потових залоз. Локалізується переважно в підпахвинних ділянках. Виникненню гідраденіту сприяють підвищена пітливість і недотримання гігієнічних правил.
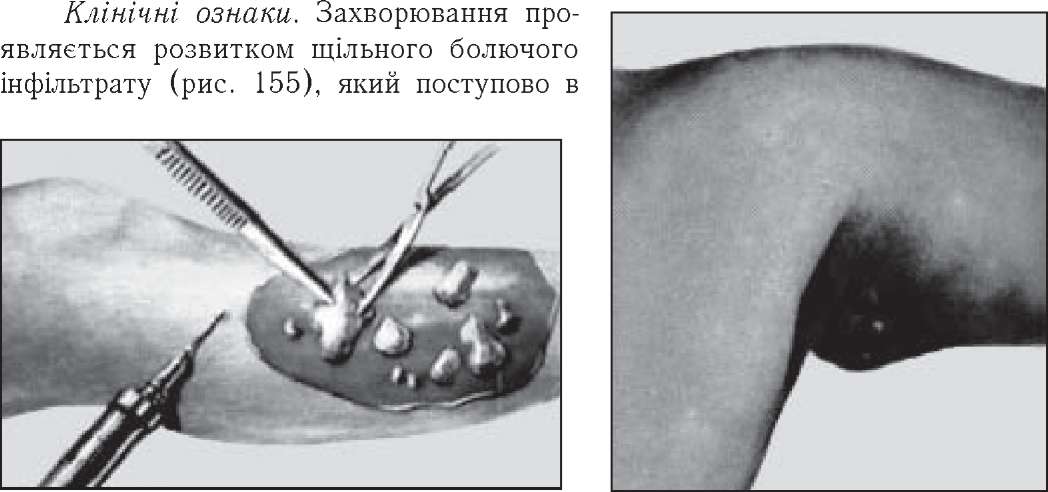 Рис. 154. Висікання міхурів і некротичних Рис. 155. Гідраденіт лівої
тканин. підпахвинної ділянки.
Рис. 154. Висікання міхурів і некротичних Рис. 155. Гідраденіт лівої
тканин. підпахвинної ділянки.
|
центрі розм'якшується і призводить до утворення гнояка. Шкіра над ним набуває червоного або синьо-багряного кольору. В народі таке захворювання отримало назву "суче вим'я".
Лікування. На початку захворювання проводять обробку ураженої ділянки: вистригають волосся, протирають шкіру 2-3 % розчином формаліну (для зменшення пітливості), призначають сухе тепло, солюкс, УВЧ, кварц. Можна проводити обколювання 0,25 - 0,5% розчином новокаїну з одним із антибіотиків аміноглюкозиднового чи цефалоспоринового ряду. Поряд із цим, призначають загальне лікування: антибіотики, сульфаніламідні препарати, болезаспокійливі. При наявності розплавлення тканин, появі гнійника показане його розкриття розрізом, паралельним шкірній складці, і дренування.
Лімфаденіт (lymphadenitis) - запалення лімфатичних вузлів. Виникає внаслідок проникнення в них мікроорганізмів і їх токсинів з первинного запального джерела (карбункул, фурункул, флегмона та ін.).
Клінічні ознаки. Захворювання проявляється збільшенням лімфатичного вузла і болючістю при його пальпації. Запальний процес з лімфатичного вузла може перейти на навколишні тканини. При його нагноєнні спостерігають розм'якшення, набряклість і гіперемію шкіри. Лімфаденіти часто супроводжуються запаленням лімфа- Рис. 156. Панарицій I пальця правої кисті, лімфангіїт тичних судин (лімфангіїтом) передпліччя. (рис. 156).
Лікування. Перш за все
необхідно ліквідувати первинне джерело інфекції. Призначають ліжковий режим. Застосовують антибіотики, сульфаніламідні препарати. При абсцеду- ванні показано розкриття гнійного лімфаденіту.
|
|
|
|
|
Дата добавления: 2014-11-18; Просмотров: 2696; Нарушение авторских прав?; Мы поможем в написании вашей работы!