
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Концентрация лекарственного средства в плазме крови — ориентир для проведения терапии
|
|
|
|
Оптимальной индивидуализации лечения помогает измерение концентраций определенных лекарственных средств в плазме крови. Совместное действие генетически детерминированных особенностей выведения, взаимодействия лекарственных препаратов друг с другом, нарушения процессов выведения и распределения, а также других факторов обусловливает наличие широкого диапазона уровней содержания лекарственного средства в плазме крови у разных больных при введении им одной и той же его дозы. Несоблюдение предписанных дозовых режимов во время длительного лечения является эндемической и трудноуловимой причиной неэффективного лечения (см. ниже). Дозу некоторых лекарственных средств в желательных пределах помогают определить клинические признаки, и никакое химическое исследование не может заменить тщательное наблюдение за реакцией больного на лечение. Однако лечебные и сопутствующие нежелательные эффекты невозможно точно определить в количественном отношении для всех лекарственных средств, и в сложных клинических ситуациях можно дать неверную оценку действию лекарственного препарата. Например, существовавшее ранее неврологическое заболевание может замаскировать неврологические последствия интоксикации фенитоином. Поскольку клиренс, период полувыведения, накопление и уровни содержания лекарственного вещества в организме трудно прогнозировать, то измерение концентрации его в плазме крови часто оказывается полезным ориентиром для определения оптимальной дозы препарата. Это особенно справедливо в тех случаях, когда диапазон значений уровней содержания лекарственного средства, обеспечивающих лечебное действие, и уровней, вызывающих неблагоприятные эффекты, достаточно узок. Для лекарственных средств, имеющих именно такие характеристики, как, например, дигоксин, теофиллин, лидокаин, аминогликозиды и противосудорожные средства, разработаны многочисленные методы их дозировки с целью улучшения соотношения между дозой препарата, концентрацией его в плазме крови и реакцией. Некоторые из этих методов точны и полезны, как, например, метод обратной связи Bayesian, тогда как другие недостаточно точны или обоснованы. Необходимы дальнейшие исследования эффективности этих методов, чтобы установить их место в повседневной практике ухода за больным.
Необходимо определить вариабельность реакций на определенные уровни содержания лекарственных препаратов в плазме крови у разных людей. Это проиллюстрировано кривой доза — эффект для гипотетической популяции (рис. 64-5) и ее взаимосвязью с лечебным диапазоном доз, или терапевтическим окном желательных концентраций лекарственного средства. Определенное терапевтическое «окно» должно включать в себя такие уровни содержания препарата в плазме крови, которые обеспечивали бы желаемый фармакологический эффект у большинства больных. Сложность заключается в том, что одни люди настолько чувствительны к лечебному действию большинства лекарственных средств, что реагируют на низкие уровни их содержания в организме, тогда как другие до такой степени невосприимчивы, что желаемый лечебный эффект обеспечивается чрезмерно высокими дозами лекарственного препарата, что создает вероятность неблагоприятных воздействий. Например, некоторым больным с обширным судорожным очагом для контролирования судорожных припадков необходимы концентрации фенитоина в плазме крови, превышающие 20 мкг/мл, что достигается применением соответствующих, достаточно больших, доз препарата.

Рис. 64-5. Вариабельность реакций на определенные уровни содержания лекарственных препаратов в плазме крови у разных людей.
Представлена совокупная процентная доля больных, у которых возрастающие уровни содержания лекарственного средства в плазме крови оказывают как лечебное действие, так и вызывают неблагоприятные эффекты. Терапевтическое окно определяет диапазон таких концентраций лекарственного средства, которые будут обеспечивать достижение лечебного эффекта у большинства больных и вызывать неблагоприятные эффекты у меньшинства.
В табл. 64-4 приведены концентрации некоторых лекарственных средств в плазме крови, обеспечивающие лечебное воздействие и приводящие к возможному развитию неблагоприятных эффектов у большинства больных. Использование этой таблицы в свете рассмотренных выше ориентиров должно способствовать более результативному и безопасному лечению тех больных, которые выпадают из разряда «усредненных».
Участие больного в программах лечения. Измерение концентрации лекарственного средства в плазме крови является наиболее эффективным способом контроля за соблюдением больным медикаментозного режима. Подобная проблема чаще всего возникает в случае долгосрочного лечения таких заболеваний, как гипертония и эпилепсия, и отмечается более чем у 25% больных в случае отсутствия целенаправленных усилий на развитие у человека чувства собственной ответственности за состояние своего здоровья. Иногда подобное несоблюдение режима лекарственной терапии может быть обнаружено путем сочувственного, не носящего обвинительного характера опроса больного, но чаще оно выявляется только после установления того, что концентрация лекарственного средства в плазме крови недопустимо низка или равна нулю. В таких случаях целесообразно сравнить, уровень содержания лекарственного вещества на момент исследования с полученными у этого больного во время нахождения его на лечении в стационаре, чтобы убедиться в том, что несоблюдение режима лекарственной терапии действительно имеет место. После того как врач убедится в нарушении больным предписанного режима лечения, проведение доброжелательного и спокойного обсуждения этой проблемы с больным поможет прояснить причину такого поведения и послужит основой для более деятельного участия больного в дальнейшем лечении. Было опробовано много различных подходов с целью повысить у больного чувство ответственности за состояние своего здоровья; большинство из них основано на сообщении больному более детальной информации относительно характера его заболевания и ожидаемых результатов как в случае успешного лечения, так и в случае неудачи, связанной с его прекращением. Больному следует разъяснить различные проблемы, связанные с лечением и его результатами. Целесообразно максимально упростить режим лекарственной, терапии как в отношении количества назначаемых лекарственных препаратов, так и частоты их введения. Обучение больных тому, чтобы они приняли как должное важность их собственной роли в заботе о своем здоровье, требует сочетания медицинского искусства с медицинской наукой.
Таблица 64-4. Концентрации лекарственных средств в плазме крови: взаимосвязь с лечебным воздействием и неблагоприятными эффектами
| Лекарственное средство | Лечебное воздействие3 | Неблагоприятные эффекты6 |
| Амикацин | 20 мкг/мл | 40 мкг/мл |
| Карбенициллина динатриевая соль | 100 мкг/мл" | 300 мкг/мл |
| Карбамазепин | 3 мкг/мл | 10 мкг/мл |
| Дигитоксин | 12 нг/мл | 25—30 нг/мл |
| Дигоксин | 0,8 нг/мл | 2,0 нг/мл |
| Этосукцимид | 40 мкг/мл | 100 мкг/мл |
| Гентамицин | 4 мкг/мл' | 12 мкг/мл |
| Лидокаин | 1,5 мкг/мл | 5 мкг/мл |
| Литий | 0,5 ммоль/л | 1,3 ммоль/л |
| Пенициллин G | 1 —25 мкг/мл'1 | |
| Фенитоин (дифенилхидантоин) | 10 мкг/мл | 20 мкг/мл |
| Новокаинамид | 4 мкг/мл | 8 мкг/мл |
| Хинидин | 2,5 мкг/мл | 6 мкг/мл |
| Теофиллин | 8 мкг/мл | 20 мкг/мл |
' Лечебное воздействие при уровнях содержания ниже приведенных регистрируется редко или является очень слабым.
Частота развития неблагоприятных эффектов резко возрастает при превышении этих концентраций.
Минимальная подавляющая концентрация (МПК) для большинства штаммов Pseudomonas aeruginosa. МПК для других, более чувствительных микроорганизмов будут меньше приведенной.
Зависит от МПК. Более высокие концентрации (до 8 мкг/мл) могут быть желательны в случае нарушенных защитных механизмов организма хозяина. Существует широкий диапазон МПК пенициллина для различных микроорганизмов, а МПК для всех тех микроорганизмов, против которых применяется пенициллин, составляет <20. Массированная терапия пенициллином в дозе 20 000 000 ЕД в сутки приводит к концентрации его в плазме крови, равной 20—25 мкг/мл у больных с клиренсом креатинина 100 мл/мин.
ГЛАВА 65. НЕБЛАГОПРИЯТНЫЕ РЕАКЦИИ НА ВВЕДЕНИЕ ЛЕКАРСТВЕННЫХ СРЕДСТВ
Алестер Дж. Дж. Вуд, Джон Л. Оутс (Alastair J. J. Wood, John A. Oates)
Желаемое действие лекарственных средств связано с неизбежным риском того, что они могут вызвать и неблагоприятные эффекты. Заболеваемость и смертность, обусловленные такими последствиями, часто представляют собой диагностические проблемы, поскольку все лекарственные препараты могут действовать на любой орган или систему организма.
Большие успехи, достигнутые в исследовании, развитии и разработке правил и способов применения лекарственных средств, в большинстве случаев гарантируют однородность их свойств, эффективность и относительную безопасность, а также предупреждают возможные осложнения. Однако чрезвычайно большое число и разнообразие лекарственных средств, имеющихся в свободной продаже или назначаемых врачом, ограничивают возможность получения и удержания в памяти больным или врачом всех сведений о лекарственных препаратах, необходимых для наиболее эффективного их применения. Все это расширяет возможности бесконтрольного применения населением и не всегда обоснованного назначения медицинскими работниками многих лекарственных средств.
Большинство врачей используют в своей практике не более 50 различных лекарственных средств, на опыте приобретая осведомленность об их эффективности и безопасности. Больные, как правило, применяют достаточно ограниченное число лекарственных препаратов, однако, обращаясь за помощью к нескольким врачам одновременно, от каждого из них получают назначение на какие-либо лекарственные средства. Опросы показали, что в течение одного месяца больные употребляют более трех лекарственных препаратов, содержащих девять или более различных химических веществ.
Положение осложняется тем, что 25—50% больных, чаще это люди преклонного возраста, при самостоятельном приеме назначенных врачом лекарственных средств допускают ошибки, что, как правило, приводит к неблагоприятным последствиям. Более 30% больных вообще не выполняют назначений врача. Многие люди принимают лекарственные средства, не читая имеющихся на упаковках указаний по их применению или не выполняя их. Таким образом, врачи должны осознавать, что данные ими при назначении лекарственных средств указания не всегда гарантируют, что больные будут их выполнять.
Любое лекарственное средство может вызвать нежелательные последствия даже в тех случаях, когда его будут применять в соответствии со стандартными или рекомендованными методами введения. В случае заведомо неправильного применения эффективность препарата снижается или возникает опасность развития неблагоприятных реакций. Одновременное введение нескольких лекарственных средств может вызвать неблагоприятные взаимодействия между ними и, следовательно, различные осложнения (см. гл. 64).
В условиях стационара все вводимые больным лекарственные средства и выполнение назначений врача находятся под контролем медицинского персонала. Однако и в этом случае могут произойти ошибки при введении больному лекарственных средств, иметь место неточности в дозировке, или же лекарственный препарат может быть введен не тому больному. Тем не менее установленные в больницах системы, улучающие распределение лекарственных средств и их введение больным, снизили остроту этой проблемы. Что касается амбулаторных больных, то не существует каких-либо способов проконтролировать выполнение ими режима лекарственной терапии, рекомендованного врачом.
Эпидемиология. Эпидемиологические исследования неблагоприятных реакций на лекарственные средства принесли известную пользу для оценки общей значимости этой проблемы, в деле расчета частоты неблагоприятных реакций на отдельные лекарственные средства и выявления некоторых определяющих факторов развития побочных эффектов лекарственных препаратов.
За время пребывания в стационаре больным применяют в среднем около десяти различных препаратов. Чем тяжелее состояние больного, тем больше лекарственных средств ему назначают, и следовательно, происходит соответствующее увеличение вероятности развития неблагоприятных реакций на их введение. В том случае, когда госпитализированным больным вводят меньше 6 разных препаратов, вероятность развития неблагоприятной реакции составляет 5%, но если больше 15, то вероятность развития такой реакции превышает 40%. Ретроспективный анализ результатов лечения амбулаторных больных позволил обнаружить наличие в анамнезе некоторых неблагоприятных реакций на лекарственные средства у 20% из них'.
Таким образом, значение проблемы заболеваний, индуцированных лекарственными средствами, стало чрезвычайно важным. От 2 до 5% больных поступают в терапевтические и педиатрические отделения больниц общего профиля по поводу заболеваний, связанных с реакциями на введение лекарственных средств. Соотношение между общим числом таких заболеваний и числом смертельных исходов от них у госпитализированных больных колеблется в пределах от 2 до 12%. Некоторая доля аномалий развития плода или новорожденного обусловлена лекарственными средствами, которые вводили матери во время беременности или при родах.
У женщин проявления неблагоприятных реакций на лекарственные средства со стороны пищеварительного тракта наблюдаются в два раза чаще, чем у мужчин.
Небольшая группа широко применяемых лекарственных средств является причиной непропорционально большого числа случаев неблагоприятных реакций. В ряде исследований было показано, что ацетилсалициловая кислота, дигоксин, антикоагулянты, диуретики, антимикробные средства, стероиды и противодиабетические препараты являются причиной 90% всех случаев неблагоприятных реакций на лекарственные средства.
Этиология. Большинство неблагоприятных реакций на лекарственные средства можно отнести к одной из двух групп. Самыми частыми реакциями являются те, которые возникают в результате преувеличенного, но предсказуемого фармакологического действия того или иного из них. Другие неблагоприятные реакции обусловлены токсическим действием лекарственного средства на клетки как следствие механизмов, не связанных с его ожидаемым фармакологическим действием. Поэтому такие реакции часто бывают непредсказуемыми и очень тяжелыми; они развиваются в результате действия как ряда известных, так и неустановленных механизмов. К некоторым из механизмов экстрафармакологической токсичности относятся: прямое цитотоксическое действие, инициация аномальных иммунных реакций и расстройство процессов обмена веществ у лиц, обладающих повышенной чувствительностью в результате генетических дефектов ферментной системы.
Аномальное усиление предсказуемого фармакологического действия. Путем предварительного рассмотрения известных факторов, видоизменяющих действие лекарственных средств, часто оказывается возможным предотвратить развитие этих неблагоприятных реакций.
Ненормально высокая концентрация- лекарственного средства в месте локализации рецепторов (месте действия), обусловленная вариабельностью фармакокинетики, рассмотренной в гл. 64, — обычная причина подобных реакций. Например, такие изменения, как уменьшение объема распределения, скорости метаболизма или скорости экскреции, приводят к более высокой по сравнению с ожидаемой концентрации лекарственного средства в месте локализации рецепторов, с последующим усилением фармакологического эффекта.
Изменение кривой доза — эффект, обусловленное повышенной чувствительностью рецепторов, приведет к усилению действия лекарственного средства при неизменной его концентрации. Это можно наблюдать на примере чрезмерно сильной реакции на антикоагулянт варфарин при нормальном и ниже нормального уровнях его содержания в плазме крови у лиц преклонного возраста.
Форма кривой доза — эффект сама по себе также определяет вероятность развития неблагоприятных реакций на лекарственные средства.
Препараты, характеризующиеся крутой кривой доза — эффект, с большей вероятностью связаны с возможностью токсического действия, зависящего от величины дозы, поскольку небольшое увеличение их дозы вызывает значительное изменение фармакологического эффекта. Увеличение дозы лекарственных средств, характеризуемое нелинейными кинетическими закономерностями, таких как фенитоин (см. предыдущую главу), может вызывать пропорциональное повышение уровней содержания их в плазме крови, приводящее к токсическому действию.
Лечение сопутствующим лекарственным средством может влиять на фармакокинетику или фармакодинамику другого вводимого в те же сроки препарата. На фармакокинетику влияют изменения биодоступности, связывания с белком или скорости метаболизма или экскреции. Фармакодинамика может измениться в результате конкуренции за рецепторы — из-за предотвращения попадания лекарственного средства к месту его действия или же вследствие антагонизма или усиления фармакологического действия лекарственного средства. Эти вопросы подробно рассмотрены в предыдущей главе.
Токсичность, не связанная с первичным фармакологическим действием лекарственного средства. Цитотоксические реакции. Наше понимание этих так называемых идиосинкразических реакций значительно возросло в последнее время, как только выяснилось, что многие из таких реакций обусловлены необратимым связыванием лекарственного средства или его метаболитов ковалентными электронными связями с тканевыми макромолекулами. Некоторые химические канцерогены, такие как алкилирующие вещества, соединяются непосредственно с ДНК. Однако чаще ковалентное связывание происходит только после метаболической активации лекарственного средства в химически реактивные метаболиты. Такая метаболическая активация обычно происходит в микросомальной системе оксидазы смешанного действия, ферментной системе печени, ответственной за метаболизм многих лекарственных средств (см. гл. 64). Во время метаболизма лекарственных средств этими путями некоторые из них могут образовывать реактивные метаболиты, которые ковалентными связями соединяются с тканями макромолекулами, вызывая повреждение тканей. Вследствие высокореактивной природы этих метаболитов ковалентное связывание часто происходит вблизи места их образования, например в печени, но система оксидазы смешанного действия обнаружена также в других тканях.
Примером такого типа неблагоприятных реакций на лекарственное средство является гепатотоксическое действие изониазида, который главным образом путем ацетилирования (рис. 65-1) превращается в ацетилизониазид, затем гидролизуется, образуя ацетилгидралазин. Процесс дальнейшего метаболизма ацетилгидралазина системой оксидазы смешанного действия приводит к высвобождению реактивных метаболитов, которые ковалентными связями соединяются с макромолекулами печени, вызывая некроз. Введение больному лекарственных средств, усиливающих активность системы оксидазы смешанного действия (таких как фенобарбитал или рифампицин), вместе с изониазидом связано с образованием повышенного количества реактивных метаболитов, увеличением ковалентного связывания и повреждением печени.
Некроз печени, обусловленный передозировкой парацетамола, объясняется ковалентным связыванием реактивных электрофильных метаболитов с макромолекулами печени. В норме эти реактивные метаболиты детоксицируются, образуя комплекс с глютатионом печени. При истощении запасов глютатиона происходит связывание метаболитов с макромолекулами печеночной ткани, что влечет за собой повреждение гепатоцитов. Некроз печени, вызываемый поглощением больших количеств парацетамола, можно предотвратить или по меньшей мере ослабить введением таких веществ, как N-ацетилцистеин, который снизит приводящее к некрозу связывание электрофильных метаболитов с белками печени. Повышенному риску развития некроза печени подвержены больные, которым вводят также такие лекарственные средства, как фенобарбитал, увеличивающий скорость метаболизма лекарственного средства и скорость образования токсичных метаболитов.
Не исключено, что другие идиосинкразические реакции вызываются образованием ковалентных связей между реактивными метаболитами и тканевыми макромолекулами с последующим непосредственным цитотоксическим действием или через возбуждение иммунного ответа.
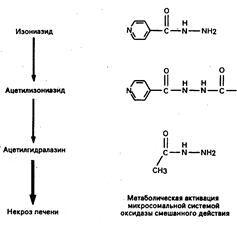
Рис. 65-1. Биотрансформация изониазида в гепатотоксический метаболит.
Иммунологические механизмы. Большинство фармакологических средств являются плохими иммуногенами, поскольку они состоят из небольших молекул с мол. массой не менее 2000. Для стимуляции синтеза антител или сенсибилизации лимфоцитов лекарственным средством или одним из его метаболитов обычно требуется активация in vivo и образование ковалентных связей с белком, углеводом или нуклеиновой кислотой.
Лекарственная стимуляция продуцирования антител может способствовать повреждению тканей посредством одного из нескольких механизмов. Антитело может атаковать лекарственное средство, прикрепленное к клетке ковалентной связью, и тем самым разрушить клетку так, как это происходит при индуцированной пенициллином гемолитической анемии. Комплексы антиген—лекарственное средство — антитело могут быть пассивно адсорбированы не участвующими в процессе клетками, которые разрушаются активацией комплемента; это происходит при тромбоцитопении, индуцированной хинином или хинидином. Лекарственные средства или их реактивные метаболиты могут изменять ткани организма хозяина, делая их антигенными, и стимулировать продуцирование аутоантител; например, апрессин и новокаинамид могут химически изменять ядерный материал клетки, стимулировать образование антиядерных антител и иногда вызывать развитие красной волчанки. Продуцирование аутоантител стимулируют такие лекарственные средства, которым не свойственно взаимодействие с антигеном хозяина или химическое сходство с тканями хозяина; например, метилдофа часто стимулирует образование антител к эритроцитам хозяина, хотя не соединяется с эритроцитами и не имеет никакого химического сходства с их антигенными детерминантами.
Сывороточная болезнь (гл. 260) является результатом отложения циркулирующих в крови комплексов лекарственное средство — антитело на эндотелиальных поверхностях. Происходит активация комплемента, локально генерируются хемотаксические факторы и в месте отложения комплекса развивается воспалительная реакция и как следствие этого — артралгии, лимфаденопатия, гломерулонефрит или энцефалит. В настоящее время самой частой причиной развития сывороточной болезни служит пенициллин. Многие лекарственные средства, особенно антимикробные вещества, индуцируют образование IgE, прикрепляющийся к мембранам тучных клеток. Контакт с лекарственным антигеном инициирует ряд последовательных биохимических процессов внутри лаброцита, в результате чего высвобождаются медиаторы, а это вызывает развитие крапивницы, стридора, ринореи, а иногда и гипотензии, характерной для анафилаксии.
Лекарственные средства также стимулируют клеточный иммунный ответ. Вещества местного применения могут взаимодействовать с сульфгидрильными или аминогруппами белков кожи и вступать в реакцию с сенсибилизированными лимфоцитами, вызывая появление сыпи, характерной для контактного дерматита. В результате взаимодействия сывороточных факторов, лекарственных средств и сенсибилизированных лимфоцитов могут появляться и другие типы сыпи. Роль активированных лекарственным средством лимфоцитов в иммунных механизмах, регулирующих разрушение тканей внутренних органов, неизвестна.
Токсичность, связаннная с генетически детерминированными дефектами ферментов. При лечении порфирии лекарственные средства, которые увеличивают активность ферментов, расположенных проксимально по отношению к недостающему ферменту в биохимической цепи синтеза порфирина, увеличивают количество его предшественников (гл. 312). Такие лекарственные средства приведены в табл. 65-1.
Таблица 65-1. Клинические проявления неблагоприятных реакций на лекарственные средства
|
|
|
|
|
Дата добавления: 2014-11-20; Просмотров: 672; Нарушение авторских прав?; Мы поможем в написании вашей работы!