
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Эмоциональная реакция на диабет 3 страница
|
|
|
|
Таблица 329-5. Дифференциальная диагностика инсулиномы и искусственного гиперинсулинизма
| Показатель | Инсулинома | Экзогенный инсулин | Препараты сульфонилмочевины |
| Уровень инсулина в плазме | Высокий | Очень высокий1 | Высокий |
| Отношение инсулин/ глюкоза | Высокое | Очень высокое | Высокое |
| Уровень проинсулина | Повышенный | Нормальный или пониженный | Нормальный |
| Уровень С-пептида | Повышенный | Нормален или снижен2 | Повышенный |
| Антитела к инсулину | Отсутствуют | ± Присутствуют3 | Отсутствуют |
| Препараты сульфонилмочевины в плазме или моче | Отсутствуют | Отсутствуют | Присутствуют |
1 Общий уровень инсулина в плазме крови больных с инсулиномой редко превышает 200 мкЕД/мл в базальном состоянии, а часто гораздо ниже. Значения, превышающие 100 мк ед/мл, указывают на экзогенную инъекцию инсулина. вровень С-пептида в абсолютных цифрах может быть нормальным, но сниженным по отношению к повышенному уровню инсулина. Описание супрессивного теста на С-пептид см. в тексте.
3 Антитела к инсулину могут и отсутствовать, если сделано всего несколько инъекций, особенно при использовании очищенных инсулинов.
концентрация С-пептида в плазме должна быть меньше 1,2 нг/мл. Следует также определять реакцию контррегуляторных гормонов через 30 мин после достижения минимального уровня глюкозы в плазме. Инсулины животных и человека можно различить с помощью некоторых радиоиммунологических методов, а также с помощью высокоэффективной жидкостной хроматографии. Присутствие инсулина животных служит веским доказательством искусственно вызванного заболевания. Полезно также определять антитела к инсулину, так как их наличие указывает обычно на хронические инъекции инсулина, К сожалению, препараты сульфонилмочевины повышают содержание в плазме не только инсулина, но и С-пептида. Поэтому диагностировать искусственную гипогликемию, вызываемую пероральными препаратами, можно лишь при очень сильном подозрении вкупе с определением этих соединений в плазме или моче. Отличительные особенности инсулиномы и двух видов искусственной гипогликемии перечислены в табл. 329-5.
Лечение. Начинать лечение больного с тяжелой гипогликемией (сопровождающейся потерей сознания или комой) следует с внутривенного одномоментного введения 25 или 50 г глюкозы в виде 50% раствора с последующей постоянной ее инфузией, пока больной не сможет принимать пищу. Прием пищи необходим, поскольку при внутривенном введении малых количеств глюкозы запасы печеночного гликогена не восстанавливаются. Больным с чрезмерной утилизацией глюкозы для сохранения сознания нужно внутривенно вводить большие количества глюкозы. Для защиты больного от гипогликемии недостаточно вводить ему 5% раствор декстрозы со скоростью 1—2 мл/мин (иногда требуется применить 20—30% растворы декстрозы). Адекватность скорости инфузии глюкозы оценивают, регулярно определяя ее концентрацию в капиллярной крови с помощью полосок, пропитанных чувствительными к глюкозе реагентами. Внутривенное введение глюкозы прекращают, когда больной сможет принимать пищу. Если нет симптомов со стороны центральной нервной системы, адренергические реакции снимают пероральным приемом углеводов, парентеральной терапии не требуется.
Гипогликемия вследствие приема препаратов сульфонилмочевины (особенно хлорпропамида) может продолжаться довольно долго (около суток) (рис. 329-2). При слишком быстром прекращении инфузий глюкозы такие больные часто впадают в повторную кому. Не всегда ясно, что определяет длительность гипогликемии, но в некоторых случаях могут играть роль лекарственное взаимодействие, поражение печени и почечная недостаточность.
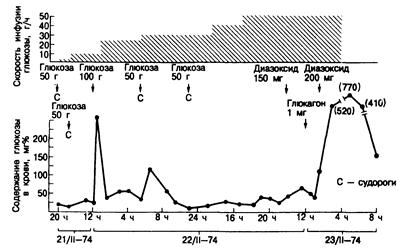
Рис. 329-2. Длительная и рефрактерная искусственная гипогликемия, развившаяся у больного алкоголизмом после приема хлорпропамида. Обращает на себя внимание сохранение гипогликемии, несмотря на введение глюкозы со скоростью 50 г/ч. (С разрешения из R. M. Jordan et al. Arch. Intern. Med., 137:390, 1977, Copyright, 1977, American Medical Association.)
При лечении больных с инсулиномой предпочтение следует отдать хирургической операции. До вскрытия брюшной полости необходимо попытаться локализовать опухоль с помощью КТ-сканирования или ультразвукового исследования. Артериография (подвздошная или верхняя брыжеечная артерии) менее эффективна. В некоторых лечебных центрах до или во время операции проводят селективную катетеризацию панкреатической вены и определение содержания инсулина в пробах крови, но этот метод обладает, по-видимому, минимальным преимуществом, даже если существует возможность быстро определить уровень инсулина. Если в момент операции опухоль не удается пропальпировать в поджелудочной железе или локализовать где-то вне ее, то производят поэтапную панкреатэктомию (от хвоста к головке) с приготовлением замороженных срезов каждого последовательно удаляемого участка. Необходимо часто определять концентрацию глюкозы в капиллярной крови (на каждой стадии резекции, если опухоль не обнаружена). Повышение уровня глюкозы в плазме крови может указывать на то, что удалена маленькая непальпируемая опухоль. Если удалено 85% поджелудочной железы, резекцию, как правило, прекращают, даже если опухоль и не удалось найти, чтобы исключить нарушения всасывания в послеоперационном периоде. При анализе 1012 случаев инсулиномы, описанных в литературе, были выявлены следующие результаты: операционная смертность — 11%, выздоровление—63%, послеоперационный диабет— 10% и сохранение гипогликемии — 16%. Послеоперационные осложнения включают острый панкреатит, перитонит, фистулы и образование псевдокист.
Консервативное лечение при инсулиноме показано лишь в период предоперационной подготовки или после безуспешной операции (когда опухоль не удалось обнаружить). Средством выбора является диазоксид (Diazoxide), который можно вводить внутривенно или перорально в дозах 300—1200 мг/сут. Поскольку это вещество способно задерживать в организме соль, параллельно назначают диуретики. Лечение при метастазирующих инсулинпродуцирующих раках неудовлетворительное. Применение стрептозоцина (Strepto-zocin), пликамицина (Plicamycin) и доксорубицина не было эффективным. Несколько лучшие результаты были получены при сочетании стрептозоцина и фторурацила. Несмотря на общий неблагоприятный прогноз, больные с инсулинпродуцирующими раками из островковых клеток иногда живут довольно долго.
Лечение при других формах рецидивирующей гипогликемии, если не считать заместительной гормональной терапии при недостаточности гипофиза или надпочечников, сводится к диетическим мероприятиям. Все, что требуется в большинстве случаев, — это избегать голодания. Больным с идиопатическим постпрандиальным синдромом часто рекомендуют диету с высоким содержанием белка и низким содержанием углеводов, что нередко приводит к исчезновению симптомов. При истинной алиментарной гипогликемии больному следует принимать пищу маленькими порциями. Вряд ли целесообразно назначать больным с идиопатическим постпрандиальным синдромом массивные дозы витамина Е, грубый экстракт коры надпочечников и микроэлементы.
Другие гормонсекретирующие опухоли поджелудочной железы. Помимо инсулина, опухоли поджелудочной железы могут синтезировать и другие гормоны. Считается, что почти все доброкачественные опухоли гормонально-активны, но более 20% островковоклеточных раков, если и секретируют какой-либо продукт, то клинически это не проявляется. Гистологически опухоли могут состоять из клеток одного типа или иметь смешанное происхождение. Несмотря на способность смешанных опухолей вырабатывать ряд гормонов, преобладает обычно один, что и определяет клинические проявления болезни. Название опухоли зависит от основного секретируемого ею гормона. Если же вырабатывается много гормонов и в клинической картине не преобладают эффекты ни одного из них, опухоль называют просто «продуцирующей множество гормонов». Опухоли поджелудочной железы могут быть частью синдрома множественной эндокринной неоплазии (см. гл. 334). Чаще всего это наблюдается в случае ульцерогенной островковоклеточной опухоли, которую в настоящее время рассматривают как типичное проявление синдрома множественной эндокринной неоплазии I типа (МЭН I). Помимо инсулина, островковоклеточные опухоли могут вырабатывать гастрин, секретин, вазоактивный интестинальный полипептид, панкреатический полипептид человека, желудочный ингибиторный полипептид, глюкагон, АКТГ, меланоцитстимулирующий гормон, серотонин, нейротензин, энкефалин и кальцитонин. В плазме могут быть повышены также уровни хорионического гонадотропина и его b-субъединицы. Перечень основных опухолей приведен в табл. 329-6.
Таблица 329-6. Опухоли поджелудочной железы, продуцирующие не инсулин, а другие гормоны
| Опухоль | Клинический синдром |
| Гастринома | Тяжелая язвенная болезнь, секреторная диарея, стеаторея, гиперсекреция соляной кислоты, сопутствующие эндокринные нарушения (МЭН I) |
| Випома | Секреторная диарея, гипокалиемия, снижение или отсутствие секреции соляной кислоты, метаболический ацидоз, гиперкальциемия, гипергликемия, дилатация желчного пузыря, приливы |
| Глюкагонома | Мигрирующая кожная сыпь (некролитическая мигрирующая эритема), изъязвление языка, трещины губ, снижение массы тела, анемия, легкая гипергликемия, снижение уровня аминокислот в плазме крови |
| Соматостатинома | Диспепсия, диарея, гипер гликемия, анемия, гиперхлоргидрия, камни в желчном пузыре, стеаторея |
| Кортик отропинома | Синдром Кушинга |
| Карциноидная опухоль | Диарея, приливы, тахикардия, астма отсутствует |
| Кальцитонином а | Диарея (?) |
| Паратиринома | Гиперкальциемия |
| Нейротензином а | Пищеводный рефлюкс (?) |
| ПП-ома (панкреатический полипептид) | Симптомы отсутствуют |
Ульцерогенная островково-клеточная опухоль (синдром 3оллингера—Эллисона, гастринома). Это, по-видимому, наиболее распространенная опухоль, секретирующая не инсулин, а другие гормоны. Клиническая картина характеризуется стойкими симптомами язвенной болезни, гиперсекрецией соляной кислоты и диарей (водная или следствие стеатореи). Часто возникают осложнения в виде перфорации язвы и кровотечения. При рентгеноскопии видны заполнение желудка жидкостью и грубые складки слизистой оболочки. Язва может занимать атипичное положение, располагаясь во второй или третьей трети двенадцатиперстной кишки. У одного больного одновременно может быть несколько язв. Возникновение язвенной болезни у лиц очень молодого или преклонного возраста всегда должно наводить на мысль о синдроме Золлингера—Эллисона. Сопутствующие эндокринные нарушения, свойственные синдрому МЭН I, имеются у половины больных и в высоком проценте случаев у ближайших родственников. Чаще всего синдром сопровождается гиперкальциемией, обусловленной аденомой околощитовидных желез. Необходимо тщательно изучить семейный анамнез с целью выявления случаев гипогликемии, почечнокаменной болезни и аденом гипофиза. Все ближайшие родственники больного с гастриномой должны быть обследованы. Указанием на наличие множественной эндокринной неоплазии могут быть множественные липомы. Обследование должно включать КТ-сканирование гипофиза и определение стимулированного уровня гастрина, а также кортизола, пролактина, кальция и фосфора в сыворотке крови. Если выявлена гиперкальциемия, следует завершить обследование больного на гиперпаратиреоз. Если симптомов, указывающих на гипогликемию, нет, инсулиному искать не надо. Диагностика синдрома Золлингера—Эллисона и лечение больных подробнее обсуждаются в гл. 235. Чаще всего предпринимают тотальную гастрэктомию с последующим лечением блокаторами гистаминовых Н-2 рецепторов (циметидин или ранитидин). Некоторые специалисты считают, что гастрэктомия не показана и столь же хорошие результаты можно получить с помощью ваготомии в сочетании с блокаторами Н-2 рецепторов.
Островковок леточная опухоль, сопровождающаяся диарее и (випома). Синдром, обусловленный этими опухолями, называют панкреатической холерой, синдромом водной диареи и синдромом ВДГА (водная диарея, гипокалиемия и ахлоргидрия — основные клинические проявления). Секреция желудочной кислоты в базальном состоянии может быть сниженной, а не полностью отсутствовать и сохранять способность к повышению при стимуляции гистамином. Примерно у 2/3. больных выявляют гиперкальциемию и у половины — гипергликемию. Желчный пузырь расширен. Секреторная диарея нередко бывает профузной и может вызывать шок и анурию. Понос часто возникает по ночам и сохраняется в период воздержания от пищи. Гипокалиемия достигает угрожающей жизни степени. Характерен метаболический ацидоз, связанный, вероятно, с потерей бикарбоната, но, возможно, и с уменьшением объема жидкости. Примерно у 20% больных отмечаются приливы.
Вопрос о гормональной причине синдрома вызывает много разногласий. Вначале главным виновником считали секретин, но затем появились сообщения о связи островковоклеточных опухолей, вызывающих диарею, с вазоактивным интестинальным полипептидом (ВИП), панкреатическим полипептидом человека, желудочным ингибиторным полипептидом и простагландинами. В настоящее время считается, что в большинстве случаев основным патогенетическим фактором служит ВИП. Обоснованность этой точки зрения возрастает в свете доказанной способности ВИП вызывать не только секреторную диарею, но и гипергликемию и гиперкальциемию. Таким образом, весь синдром может обусловливаться эффектами одного гормона. После удаления опухоли поджелудочной железы гиперкальциемия обычно исчезает, и в большинстве случаев она не связана с сопутствующим гиперпаратиреозом.
Чтобы установить диагноз, необходимо убедиться в наличии секреторной диареи, опухоли поджелудочной железы и повышении уровня ВИП в плазме крови при повторных определениях. Секреторную диарею можно, как правило, исключить, если объем стула не достигает 750 мл в сутки. Эти опухоли обычно бывают больших размеров, чем другие островково-клеточные аденомы, и поэтому их легче обнаружить с помощью КТ-сканирования или ультразвукового исследования.
Лечение заключается в хирургическом удалении опухоли после восстановления водного и электролитного баланса. Иногда стул несколько нормализуется под влиянием стероидов, но их следует применять только при опасности для жизни больного, несмотря на консервативные мероприятия предоперационной подготовки. При полном удалении опухоли понос прекращается, а секреция желудочной кислоты и концентрация калия нормализуются. При неоперабельной опухоли могут помочь аналоги соматостатина.
Глюкагонома. Глюкагономы, среди которых большинство злокачественных и метастазирующих, вызывают отчетливые повреждения кожи (некролитическая мигрирующая эритема) лица, нижней части живота, промежности, ягодиц или дистальных отделов конечностей. Характерны множественные струпья, чешуйчатые пятна и папулы, иногда пустулы, вялые пузыри и распространенная эритема. Часто отмечают глоссит, стоматит и афты в углах рта. Болезнь протекает со спонтанными обострениями и ремиссиями, причем после заживления поражений остается гиперпигментация кожи. Больные худеют. У многих регистрируют нормохромную нормоцитарную анемию, повышенную концентрацию глюкозы в крови натощак или нарушение теста толерантности к глюкозе. Уровень аминокислот в плазме снижен, и иногда появляется гипохолестеринемия. Несмотря на нормальное содержание в плазме свободных жирных кислот, уровень кетоновых тел может быть повышенным. Повышается уровень глюкагона в плазме (в 5—10 раз выше нормы), нарушаются его реакции на некоторые провокационные тесты. Интересно, что у четырех ближайших родственников больного с доказанной глюкагономой, у которых не было никаких клинических симптомов, отмечали постоянно повышенную концентрацию глюкагона и нарушение его реакции на подавление глюкозой и стимуляцию аргинином. Синдром наследовался, очевидно, по аутосомно-доминантному типу. Имелись ли у этих родственных мелкие (невыявляемые) аденомы или дефект a-клеток был лишь функциональным без неопластического перерождения, неизвестно. Сообщалось также об обнаружении глюкагоном в семье с множественной эндокринной неоплазией I типа.
Лечение при глюкагономе состоит в хирургическом удалении опухоли. Химиотерапия метастазирующей опухоли не дает удовлетворительных результатов. В эксперименте пытались применять длительно действующий аналог соматостатина, который может оказаться полезным и в клинической практике.
Соматостатином а. Секреция соматостатина островковоклеточными опухолями вызывает синдром, включающий диспепсию, понос, снижение массы тела, холелитиаз с растяжением желчного пузыря, легкую гипергликемию, анемию и гипохлоргидрию. Могут наблюдаться стеаторея и боли в животе. Ко времени постановки диагноза обычно имеются не только опухоли в поджелудочной железе, но и метастазы в печени. Поскольку соматостатиномы часто продуцируют и другие гормоны, у некоторых больных могут отмечаться гипогликемия, приливы или синдром Кушинга. Диагностика основана на обнаружении высокого уровня соматостатина в плазме при наличии опухоли в поджелудочной железе. Кишечные соматостатиномы, которые гистологически представляют собой псаммоматозные опухоли, не выделяют соматостатин в плазму. Лечение заключается в хирургическом удалении опухоли. Если ее невозможно полностью резецировать, проводят операцию для уменьшения массы опухоли.
Синдром Кушинга. Продукция адренокортикотропного гормона (АКТГ) островково-клеточными опухолями поджелудочной железы сопровождается менее тяжелыми клиническими проявлениями, чем это характерно для других форм эктопического синдрома Кушинга (см. гл. 325). На эктопическую продукцию АКТГ указывает пигментация. Иногда опухоль вырабатывает не АКТГ, а кортикотропин-рилизинг-гормон (КРГ). Такие опухоли часто продуцируют одновременно несколько гормонов (инсулин, гастрин, серотонин). Дифференциальная диагностика между одной островковоклеточной опухолью, продуцирующей множество гормонов, и синдромом множественной эндокринной неоплазии, при котором имеются две и более аденомы, каждая из которых секретирует по одному гормону, представляет значительные трудности.
Карциноидный синдром. Секреция островково-клеточной опухолью серотонина сопровождается поносом, приливами и тахикардией, но не астмой. У некоторых больных симптомы опухоли, вызывающей диарею, могут быть обусловлены в основном секрецией вазоактивного интестинального полипептида, а серотонин просто является вторым гормоном, синтезируемым смешанной аденомой (см. гл. 299).
Общие принципы лечения. Целесообразно сделать краткие замечания по поводу лечения больных. Не всегда ясно, какой вид лечения будет лучшим, особенно при наличии метастазов в печени. Разумный подход к больным со всеми типами опухолей, кроме гастриномы (этим пациентам, как отмечалось выше, требуются гастрэктомия или ваготомия), заключается в следующем: 1) резекция всех первичных опухолей; 2) резекция всех первичных опухолей с последующей частичной гепатэктомией, если в печени найдены метастазы; 3) использование в неоперабельных случаях или в предоперационной подготовке, если необходимо улучшить состояние больного, антисекреторных средств. К ним относятся антагонисты Н-2 рецепторов при гастриноме и аналоги соматостатина при випоме и глюкагономе (соматостатин, вероятно, следует пытаться применять при всех формах, сопровождающихся поносом); 4) химиотерапию применять лишь в крайнем случае.
ГЛАВА 330. БОЛЕЗНИ СЕМЕННИКОВ
Цжеймс Е. Гриффин Ш, Джин Д. Вилсон (James Е. Griffin Ш, Jean D. Wilson)
В семенниках образуются сперматозоиды и стероидные гормоны, регулирующие половую жизнь особей мужского пола. Обе эти функции контролируются включающим механизмом обратной связи со стороны гипоталамо-гипофизарной системы, так что биосинтетические процессы в яичках и их регуляция сходны с таковыми в яичниках и надпочечниках. Под влиянием тестикулярных гормонов формируется мужской фенотип в процессе эмбриогенеза. Функция эмбриональных яичек и патология, обусловливаемая нарушением тестикулярной функции в процессе эмбриогенеза, обсуждаются в гл. 333.
|
|
|
|
|
Дата добавления: 2014-11-20; Просмотров: 400; Нарушение авторских прав?; Мы поможем в написании вашей работы!