
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
РОЗДІЛ 2. Епідеміологія туберкульозу в Україні та світі
|
|
|
|
Епідеміологія туберкульозу, яка є розділом, складовою частиною фтизіатрії, вивчає джерела зараження туберкульозом, шляхи передачі інфекції, поширеність туберкульозу як інфекційного захворювання серед здорового населення і серед осіб, які відносяться до груп ризику. Необхідно враховувати, що туберкульоз є не тільки медико-біологічною проблемою, позв’язаною із взаємодією організму людини і збудника, але і проблемою соціальною, оскільки соціальні фактори впливають на стан здоров’я населення в цілому та на окремі його групи. Зокрема, велике значення мають матеріальний рівень життя, санітарна грамотність і культура, рід занять, житлові умови, забезпеченість медичною допомогою та ін. Демографічні особливості також мають бути взяті до уваги при вивченні туберкульозу з епідеміологічних позицій: віковий склад населення, у тому числі питома вага дітей, розподіл за статтю, народжуваність, густота населення та інш.
Засновник сучасного учення про епідеміологічний процес Л.В.Громашевський виділив у його структурі три основних складових:
1 — джерело інфекції;
2 — механізми і шляхи передачи інфекції;
3 — сприйнятливий организм.
Основним джерелом зараження оточуючих є хворий на туберкульоз, що виділяє мікобактерії туберкульозу. Як правило, це хворі на туберкульоз легень. Найбільш небезпечними є хворі з рясним постійним бактеріовиділенням, що виявляється за допомогою мікроскопії. Це, як правило, хворі з наявністю запальних змін і порожнин розпаду у легенях. За даними ВООЗ, один такий хворий може за добу виділяти до 7 млрд. МБТ. Однак, при незначному бактеріовиділенні, яке виявляється тільки при посіві на живильні середовища, хворі також можуть заражати оточуючих, особливо при тісному контакті.
Хворі з позалегеневими формами туберкульозу, що виділяють мікобактерії туберкульозу (туберкульоз нирок і сечовивідних шляхів, норицеві форми туберкульозу кісток і суглобів, периферичних лімфатичних вузлів та інших органів), вважаються також небезпечними для оточуючих через ризик зараження останніх.
Зараження мікобактеріями туберкульозу може бути при наявності прямого контакту з хворим, що розсіює мікобактерії при кашлі, чиханні, із крапельками слини при розмові, поцілунках і т.і. Віддавна основним шляхом зараження вважався повітряно-краплинний. Однак, зараження можливе і без прямого контакту з хворим – при зіткненні з зараженими предметами, білизною, з пиловими частками, що містять засохле мокротиння, іншим матеріалом, що містить мікобактерії (повітряно-пиловий шлях зараження). Природно, що небезпека повітряно-пилового зараження зростає при невиконанні хворим правил особистої гігієни, недостатній дезінфекції чи її відсутності, при неякісному прибиранні приміщення. У зв’язку з тим, що мікобактерії туберкульозу мають високу стійкість до впливу зовнішніх факторів, вони тривалий час (місяці і роки) зберігають життєздатність і патогенність у темряві, у ґрунті і стічних водах, при низькій температурі, обробці багатьма дезінфікуючими засобами, - повітряно-пиловий шлях зараження заслуговує на особливу увагу.
Зараження мікобактеріями туберкульозу можливе аліментарним шляхом при користуванні загальним посудом.
Другим за значенням джерелом зараження є велика рогата худоба, хвора на туберкульоз. Найбільша небезпека створюється для тваринників і інших працівників, що контактують із тваринами. У цьому випадку зараження також частіше відбувається повітряно-краплинним або повітряно-пиловим шляхом. Можливий і аліментарний шлях зараження при споживанні некип'яченого чи непастеризованого молока, або приготовлених з нього продуктів. Аліментарний шлях зараження може мати місце і при відсутності прямого контакту з хворими тваринами.
Інші джерела зараження на туберкульоз мають менше епідеміологічне значення, тому що зустрічаються рідше. Такими джерелами можуть бути птахи, різні тварини (свині, вівці, верблюди та ін.), у тому числі і домашні (кішки, собаки).
Шляхи передачи туберкульозної інфекції: аерогенний, аліментарний, контактний, внутрішньоутробний.
Особливе значення має аерогенний шлях передачи. Кількість і концентрація МБТ у харкотинні, що виділяється джерелом захворювання, коливається від 102-104 при обмежених процесах і до 107-108 - при деструктивних. При кашлі, чиханні та розмові хворого на туберкульоз легень, в повітрі завжди присутні частинки, що містять МБТ, і при цьому інфекція розсіюється на відстані 80-100 см. При одному лише чиханні виділяється більше мільона часток діаметром менш 100 мкм.
Подібні частинки утворюють крапельні ядерця, рідинний вміст яких випарюється у атмосферному повітрі, а крапельні ядерця розсіюються в межах 1 м від свого джерела. Вони осідають вкрай повільно (близько 12 мм/за хв) і залишаються зважуваними у повітрі тривалий час. Кожне з цих ядерців може мітити від 3 до 10 МБТ.
Пилові частинки також містять МБТ, проте вони набагато менші і можут повторно підніматися у повітря, знаходячись тривалий час в дисперсному стані. Більшість пилових частинок понад 5 мкм затримуються в полості нісу, в той час як частинки розміром 0,1 мкм залишаються у зважуваному стані та можуть достигнути альвеол.
Існує критичний діапазон розміру частинок, який забезпечує максимальне просування при вдиханні та їх затримку в дихальних шляхах, що призводить до розвитку інфекції. Цей критичний діапазон- приблизько 1-5 мкм.
При аерогенному зараженні за експериментальними данними, для виникнення у легенях туберкульозної гранульоми потрібно усього три МБТ.
Аспіраційний шлях зараження найбільш небезпечний і заслуговує особливої уваги; він залишається основним і при зараженні осіб, що контактують з хворими на туберкульоз тваринами.
Зараження людини можливо також аліментарним шляхом через харчові продукти, інфіковані МБТ. Разом з цим, ймовірність розвитку захворювання при цьому шляху зараження в 10 тис. разів менше, ніж при аерогенному інфікуванні, у зв’язку з тим, що збудник досить чутливий до кислого середовища шлунку. В цих випадках зараження зростає у осіб із зниженною кислотністю шлункового соку чи при улучанні збудника в міжсекреторний період, коли вміст соляної кислоти у шлунку мінімальний.
Контактний шлях передачі туберкульозу через пошкоджені шкірні покрови зустрічається досить рідко, і в основному має місце серед патологоанатомів, судових медиків. Рідше цей шлях зараженні зустрічається серед лікарів інших спеціальностей, в тому числі хірургів, стоматологів, при ушкодженні шкіри під час лікувально-оперативних утручань і недодержуванні заходів обережності. Однак, суттєвого епідеміологічного значення цей шлях передачі інфекції не має.
Внутрішньоутробний шлях зараження зустрічається вкрай рідко й пов'язаний зі специфічним цраженням плаценти у жінок, хворих на дисемінований туберкульоз. Можливість зараження має місце й при специфічному ураженні пологових шляхів, аспірації новонародженими інфікованих колоплідних вод.
Від хворої на туберкульоз людини інфікування частіше відбувається людським типом МБТ й в більшості випадків уражаються органи дихання. Небезпечним для людини є й бичий тип МБТ. Особливостю перебігу захворювання туберкульозом, що визваний бичим типом, є часте запалення сечостатевих органів і периферичних лімфатичних вузлів, лікарська стійкість до піразінаміду.
В окремих осіб відзначається зараження різними атиповими мікобактеріями. Викликане ними захворювання в даний час прийнято називати мікобактеріозом. За клініко-рентгенологічними проявами і морфологічними реакціями воно не відрізняється від туберкульозу.
Як відомо, інфекційний процес є результатом складних взаємодій збудника (мікобактерій туберкульозу) і макроорганізму, які залежать від численних факторів та визначаються як патогенез туберкульозу. Можливість розвитку активного туберкульозу визначається різними факторами: масивністю інфекції, тривалістю контакту з джерелом інфекції, вхідними шляхами і станом резистентності організму людини. Серед вказаних факторів найбільше значення має рівень резистентності організму. Встановлено, що генералізовані і гостро прогресуючі форми туберкульозу розвиваються у осіб з послабленим імунітетом, в умовах голодування чи неповноцінного харчування.
В епідеміологічних дослідженнях важливе місце займає вивчення сприйнятливості людини до туберкульозної інфекції. Найбільш небезпечне зараження туберкульозом у дитячому віці, особливо в ранньому дитячому віці (до року, у 1-5 років). У цей період природна резистентність ще недосконала і не удосконалюється через недостатній розвиток імунологічних механізмів. Певну роль відіграє спадкова схильність або, навпаки, резистентність до туберкульозу. З віком ці механізми удосконалюються, але набувають значення інші фактори, що негативно впливають на сприйнятливість: недостатнє харчування, супутні захворювання, важка праця, що приводить до систематичної перевтоми, стресові стани і т.д.
Дуже великий вплив на перебіг інфекційного процесу має наявність або відсутність набутого імунітету в людей, що заражені туберкульозом. Якими б не були важливими індивідуальні особливості кожної людини, епідеміологія туберкульозу вивчає загальні закономірності, що визначають поширення туберкульозу серед населення або його окремих груп. Цим епідеміологічний підхід до проблеми туберкульозу відрізняється від клінічного, що вивчає індивідуум. З даних позицій дуже важливо серед населення виділити групи з найбільшою сприйнятливістю до туберкульозу. Такі групи прийнято називати групами населення з підвищеним ризиком розвитку туберкульозу.
Приймаючи до уваги патогенез туберкульозу, підвищений ризик розвитку первинних форм туберкульозу мають неінфіковані особи, діти, підлітки і дорослі до 30 років, тому що з віком серед населення зростає число інфікованих на туберкульоз осіб: до 40 років число таких випадків досягає 70-90%. Число інфікованих людей також розглядається як епідеміологічний показник - інфікованість, що виражається у відсотках, тобто на 100 осіб. Часто інфікованість визначають стосовно до різних вікових груп. У країнах, де проводиться протитуберкульозна імунізація немовлят, ревакцинація дітей і підлітків, визначення показника інфікованості населення проводиться з великими труднощами через появу позитивної туберкулінової проби після вакцинації і ревакцинації. Розроблена методика розрахунків дозволяє встановити “ризик зараження” і взаємозв'язок між цим показником і чисельністю хворих на заразні форми туберкульозу.
Вторинний туберкульоз розвивається в інфікованих осіб у будь-якому віці, але частіше в чоловіків у віці 49-50 років. При епідеміологічних дослідженнях немає можливості диференціювати первинні і вторинні форми туберкульозу (у клінічних умовах також далеко не завжди є дані, що дозволяють розрізняти ці форми), тому випадки захворювання, незважаючи на їх різний патогенез, реєструються сумарно. Випадком захворювання на туберкульоз вважається розвиток будь-якої клінічної форми при наявності клініко-лабораторних даних, що свідчать про активність захворювання.
На даний час серед захворівших на туберкульоз визначається чисельність хворих із заразними формами.
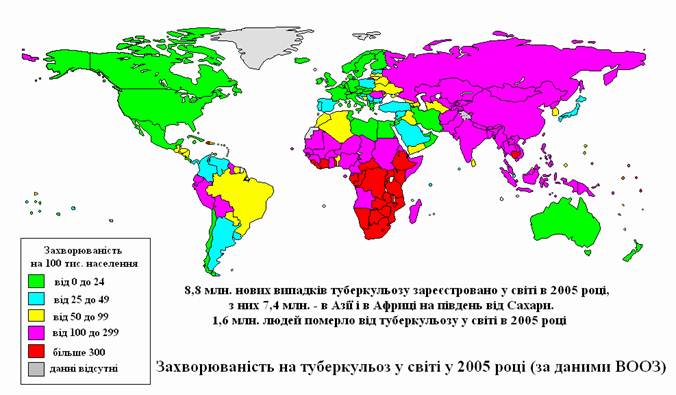
У 90-х роках ХХ сторіччя відзначається погіршення епідеміологічної ситуації з туберкульозу в усьому світі. Щорічно у світі виявляється від 7 до 10 млн. нових випадків туберкульозу та помирає від цієї хвороби близько 3 млн. людин. Загальна кількість хворих на туберкульоз сягає 50-60 міліонів. На країни, що розвиваються та з перехідною економікою, припадає близько 95 % всіх хворих на туберкульоз та до 98 % смертних випадків від туберкульозу. У 1993 році ВООЗ проголосила туберкульоз глобальною проблемою. Якщо система боротьби з туберкульозом не покращиться, то, за прогнозами експертів ВООЗ, за період 2000-2020 рр. у світі майже 1 мільярд людей буде інфіковано, 200 мільйонів людей захворіє на туберкульоз, близько 40 мільйонів помре від цієї недуги.
Про поширеність туберкульозу в країні або на якій-небудь території прийнято судити за епідеміологічними показниками.
Інфікованість – це відсоткове відношення кількості осіб, що позитивно реагують на туберкулін, до кількості обстежених, за винятном осіб з піствакцинальним імунітетом. Інфікованість людини виявляється за допомогою туберкулінової проби Манту з 2 ТО ППД-Л. Вона значною мірою характеризує резервуар туберкульозної інфекції. Показник інфікованості характеризує епідеміологічну ситуацію, проте не завжди відповідає захворюваності, так як зменшення рівня захворюваності випереджає зменшення рівня інфікованості. Інфікованість населення зростає з віком. В сучасних умовах епідемії туберкульозу інфікованість дітей віком 7-8 років становить 9 %, віком 13-14 років – 20 %, у осіб віком до 40 років – 80-90 %.
Таким чином, сукупність показників інфікованості, захворюваності, хворобливості та смертності дозволяє не тільки одержати уяву про поширеність туберкульозу, стан різних розділів протитуберкульозної роботи, але й оцінити закономірності, що визначають епідемічний процес як у цілому по країні, так і стосовно до різних її регіонів і територій. Природно, що в сучасних умовах динаміка поширеності туберкульозу оцінюється в умовах здійснення програми протитуберкульозних заходів.
Ризик інфікування населення вказує на ймовірність зараження мікобактеріями туберкульозу на протязі року і характеризує інтенсивность розповсюдження туберкульозної інфекції серед населення в даний час і в даному регіоні. Цей показник розраховується за результатами двох туберкулінових проб, зроблених в однієї і тієї ж людини з інтервалом в один рік, і виражається відсотковою кількостю осіб, первинно інфікованих МБТ на протязі року. Існує визначена кореляція між ризиком щорічного інфікування і захворюваністю: 1 % ризику приблизно відповідає захворюваності, що дорівнює 100 на 100 000 осіб.
Цей показник в умовах масової вакцинації і ревакцинації БЦЖ є більш об’єктивним критерієм оцінки епідеміологічної ситуації. За допомогою показника можна оцінити ефективність лікувально-протиепідеміологічних і профілактичних заходів у боротьбі з туберкульозом.
Найбільше значення має показник захворюваності на туберкульоз, який визначається за числом вперше зареєстрованих хворих на протязі даного року на кожні 100 000 населення. Більш детальне уявлення про структуру захворюваності можуть дати показники захворюваності на туберкульоз органів дихання і позалегеневих форм, захворюваність бацилярними формами туберкульозу органів дихання. У свою чергу, останній показник може бути ще більш деталізований: бактеріовиділення виявлене методом мікроскопії, крім того, при посіві матеріалу на живильні середовища. Часто виділяється захворюваність деструктивними формами туберкульозу і фіброзно-кавернозним туберкульозом. Сукупність перерахованих показників, а також питома вага різних проявів туберкульозу серед усіх вперше зареєстрованих хворих дозволяють одержати досить детальне уявлення про захворюваність на туберкульоз.
Показник захворюваності може бути розрахований серед різних вікових груп у чоловіків і жінок. При цьому дуже важливе епідеміологічне значення має показник захворюваності туберкульозним менінгітом серед дітей. Не менш важливе значення має показник захворюваності дітей до 1 року, особливо при високій питомій вазі дітей серед усього населення. Останні два показники свідчать про наявність великого ризику первинного зараження через наявність джерел поширення та умов, що сприяють розсіюванню інфекції, про сприйнятливість колективу і погано поставлену роботу щодо виявлення і профілактики туберкульозу.
Показники захворюваності на туберкульоз повинні аналізуватися в сукупності із застосуванням методики організації виявлення хворих. Це дозволяє судити про ступінь інформованості лікувально-профілактичних закладів і протитуберкульозних диспансерів про поширеність туберкульозу серед населення.
Чим більше різниця між даними про захворюваність на туберкульоз за матеріалами щорічної реєстрації й отриманими при проведенні масового огляду населення, тим менша інформованість про поширення хвороби.
Методика оглядів змінюється у залежності від наявних можливостей. У країнах, що розвиваються, це, як правило, подвірні обходи населення, виявлення осіб, що кашляють з виділенням мокротиння, збір мокротиння і його мікроскопічне дослідження або посів на живильні середовища. Звичайно, що при такій методиці виявляються тільки бактеріовиділювачі. В економічно розвинутих країнах застосовують променеве дослідження з наступним дообстеженням осіб зі змінами в легенях. Такі дослідження проводяться або на окремих територіях, або на території всієї країни (при цьому послідовно проводять огляди за графіком), або серед окремих груп населення з підвищеним ризиком захворювання на туберкульоз.
У нашій країні для виявлення хворих на туберкульоз використовуються обидва принципи: по звертанню за медичною допомогою і при проведенні профілактичних оглядів населення із застосуванням флюорографії 1 раз на 2 роки. Така методика дозволяє протитуберкульозним диспансерам мати високу інформованість про захворюваність на туберкульоз серед населення.
Іншими важливими епідеміологічними показниками є хворобливість або чисельність хворих на активний туберкульоз легень. Цей показник обчислюється на 100 000 населення на кінець кожного року. Складається він з числа вперше виявлених хворих у даному році, а також усіх раніше зареєстрованих за попередні роки хворих з активністю туберкульозного процесу, що зберігається. Таким чином, число хворих на активний туберкульоз щорічно поповнюється за рахунок вперше виявлених хворих і в той же час щорічно зменшується за рахунок померлих і вилікуваних від туберкульозу (загоєння локальних вогнищ туберкульозного характеру і втрата активності процесу).
Контингенти хворих на туберкульоз за складом неоднорідні. Найбільш небезпечні для оточуючих хворі з постійним або періодичним бактеріовиділенням. Тому будинок, квартира або інше житлове приміщення, у якому постійно живе такий хворий, розцінюється як вогнище туберкульозної інфекції. При великій кількості вогнищ створюється епідеміологічна небезпека не тільки для членів родини (побутовий контакт), але і для всього оточуючого населення, особливо для дітей і підлітків. У вогнищах туберкульозної інфекції проводяться санітарно-профілактичні заходи, а всі особи, що контактують з хворим-бактеріовиділювачем, відносяться до групи підвищеного ризику розвитку туберкульозу і підлягають диспансерному спостереженню у протитуберкульозних закладах.
Інші хворі на активний туберкульоз без виділення мікобактерій повинні оцінюватися як потенційно небезпечні в епідеміологічному відношенні, тому що в них у випадку погіршення перебігу захворювання може з'явитися бактеріовиділення, що створює небезпеку розповсюдження туберкульозної інфекції.
Смертність – число померлих від туберкульозу протягом року на кожні 100 000 населення. Показник смертності також досить високий, хоча були висловлювання про те, що його значення в сучасних умовах знижується. Однак, з такою точкою зору не можна погодитися, оскільки рівень смертності прямо впливає на чисельність контингентів хворих на активний туберкульоз і без врахування показника хворобливості. Крім того, показник смертності характеризує якість лікування, а також ефективність раннього виявлення і діагностики. Зокрема, стан діагностики туберкульозу ілюструється показником смертності, а також питомою вагою осіб, у яких діагноз туберкульозу поставлений тільки після смерті, або в хворих, що спостерігалися фтизіатром менше року.
Туберкульоз на сьогодні є серйозною хворобою, загрозливою для здоров’я всього людства. Цієї недуги не ліквідовано в жодній країні світу, тому що послаблення боротьби з нею урядами багатьох країн було передчасним і призвело до виходу ситуації з-під контролю. Щорічно у світі реєструється 9-10 млн. хворих на туберкульоз (близько 60% припадає на країни, що розвиваються) і 3-4 млн. пацієнтів (із них 1 млн. жінок) щорічно помирають унаслідок цього захворювання. Загальна ж кількість хворих у світі досягає 50-60 млн. осіб. Якщо ситуація щодо боротьби з туберкульозом докорінно не зміниться, то протягом найближчих 30 років можуть захворіти на туберкульоз близько 90 млн. чоловік і понад 30 млн. можуть померти від нього.
Епідемія туберкульозу в більшості країн із слаборозвиненою економікою поширюється все більше і стає дедалі небезпечнішою. Недоліки в роботі системи охорони здоров'я, поширення ВІЛ-інфекції/СНІДу і розвиток форм туберкульозу, стійких до лікарських препаратів, – усе це спричинює розвиток епідемії. У 1993 р. ВООЗ оголосила туберкульоз глобальною проблемою.
Щороку в усьому світі все більше людей помирає внаслідок цієї хвороби. Якщо система боротьби з туберкульозом у світі й надалі не буде поліпшена, то, за прогнозами фахівців, за період 2000-2020 рр. буде зареєстровано майже 1 млрд. інфікованих; 200 млн. чоловік захворіють на туберкульоз і близько 40 млн. помруть від нього.
Понад 1,5 млн. випадків захворювання на туберкульоз зареєстровано в країнах Африки, розташованих південніше від Сахари.Щороку в країнах Південно-Східної Азії реєструється близько 3 млн. випадків.
Після сорокалітнього періоду стабільності в країнах Східної Європи і колишнього Радянського Союзу підвищився рівень захворюваності та смертності внаслідок туберкульозу. Більше чверті мільйона випадків щорічно реєструється в країнах Східної Європи.
Епідеміологічна ситуація з туберкульозом істотно різниться по країнах Європи. Спостерігається зростання захворюваності на ТБ у напрямку з заходу на схід континенту, з найвищими рівнями зареєстрованих випадків ТБ та рівнями смертності від ТБ у країнах колишнього Радянського Союзу.
Ця різниця збільшується з продовженням зростання захворюваності в країнах СНД і зменшенням - в країнах ЄС. За даними Європейської бази ВООЗ (січень 2009 року) найвищі рівні захворюваності серед країн СНД за 2007 рік зареєстровано у Казахстані (160,0 на 100 тис. населення), у Республіці Молдова (135,8), Киргизстані (117,1), Румунії (104,9), Грузії (98,2), у Російській Федерації (89,7), в Україні (82,4).
У розвинених країнах ЄС та інших західноєвропейських країнах поширення ТБ зосереджене здебільшого серед груп трудових мігрантів та шукачів притулку з країн з високим рівнем захворюваності на ТБ. У багатьох західноєвропейських країнах, приміром, у Франції, Німеччині, Швеції, Норвегії, Австрії, Швейцарії, частка випадків захворювання на ТБ серед населення іноземного походження перевищує 40%. Іншими групами ризику з підвищеним рівнем захворюваності на ТБ є соціально незахищені та маргіналізовані групи, як-от безпритульні, особи, що вживають наркотики через ін’єкції (IDU), та люди похилого віку.
У 20 країнах європейського регіону реєструється до 10 випадків на 100 тис. населення, а саме: в Ісландії – 3,9, в Італії – 4,5, на Кіпрі – 4,8, у Швеції – 5,0, Швейцарії – 5,8 тощо.
Захворюваність на туберкульоз у Європі*
| Країни європейського регіону ВООЗ | На 100 тисяч населення | ||
| Казахстан | 169,9 | 155,0 | 160,0 |
| Республіка Молдова | 143,0 | 139,2 | 135,8 |
| Румунія | 120,7 | 112,6 | 104,8 |
| Киргизстан | 123,9 | 119,6 | 117,1 |
| Грузія | 103,2 | 103,6 | 98,2 |
| Російська Федерація | 89,4 | 87,5 | 89,7 |
| Україна | 84,4 | 88,5 | 82,4 |
*ЄРБ ВООЗ, Європейська база даних ЗДВ, січень 2009 р.
Найскладніша ситуація з туберкульозу спостерігається у бідних країнах світу, до яких належить і Україна. За офіційними даними, на туберкульоз в Україні страждають близько 1,5 % населення, або майже 500 тис. осіб, втім, за експертними оцінками, кількість людей, хворих на туберкульоз в Україні, може сягати 1 млн осіб, адже до медичної статистики не потрапляють особи без певного місця проживання, нелегальні мігранти та деякі інші категорії населення. Нині від туберкульозу щороку гине понад 10 тис. українців, що у кілька разів більше, ніж від ВІЛ/СНІД та інших інфекційних хвороб разом взятих. Ситуація погіршується тим, що в Україні тривалий час відсутній Єдиний реєстр хворих на туберкульоз, що призводить до невизначеності справжньої кількості громадян, які хворіють на туберкульоз.
У 90-х роках минулого століття соціально-економічна криза в Україні, погіршення добробуту нашого народу, невпевненість у завтрашньому дні, стреси, незбалансоване харчування і навіть недоїдання багатьох наших співвітчизників, дози радіації після Чорнобильського лиха, забруднення довкілля промисловими викидами, пестицидами та іншими нечистотами, погіршили імунітет багатьох людей, й на цьому тлі відбувся спалах туберкульозу.
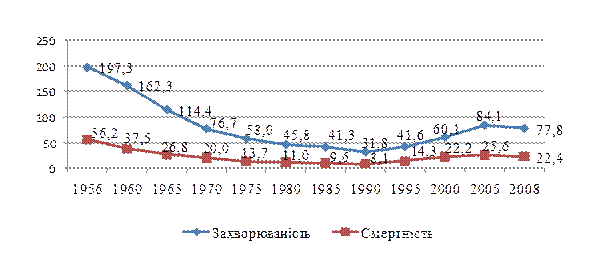
В Україні ситуація з туберкульозу почала погіршуватись з 1990 року. З 1995 року в Україні зафіксовано епідемію туберкульозу. Показники захворюваності та смертності збільшились відповідно, з 31,8 – у 1990 році до 77,8 – у 2008 році (у 2,4 рази), смертності з 8,1 до 22,4 на 100 тис. населення (2,8 рази).
З 1956 року динаміка захворюваності та смертності від туберкульозу в Україні мала тенденцію до зниження і мінімальних показників зазнала у 1990 році, відповідно, 31,8 та 8,1 на 100 тис. населення.
Динаміка захворюваності на всі форми активного туберкульозу та смертності від туберкульозу в Україні (на 100 тисяч населення)
|
|
|
|
|
Дата добавления: 2014-12-10; Просмотров: 1732; Нарушение авторских прав?; Мы поможем в написании вашей работы!