
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Ситуационные задачи 2 страница
|
|
|
|
Диагноз подтверждается при катетеризации аорты и аортографии, когда определяют величину градиента давления между восходящей и нисходящей аортой, место сужения, гипоплазию горизонтальной аорты, выраженность аневризматических изменений аорты.
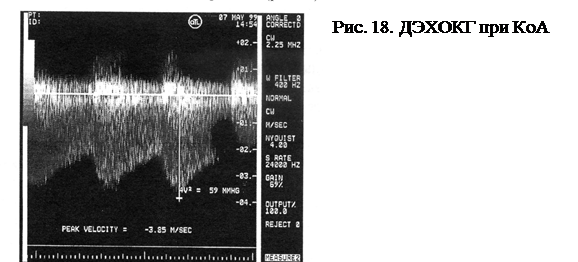 |
Показания к операции. Операция показана больным, у которых систолический градиент давления на верхних и нижних конечностях превышает 50 мм рт. ст. При благоприятном течении порока оптимальным для операции считается возраст 8-14 лет. Проведение операции в более поздние сроки может иметь более худший функциональный эффект из-зи возможности сохранения гипертензионного синдрома, что связано с развитием к этому времени выраженной гипертрофии миокара ЛЖ, дегенеративного поражения аорты и мозговых сосудов, расширением коллатералей, появлением сердечной недостаточности. После резекции КоА АД снижается вскоре после операции, но у 10-60% больных остается артериальная гипертензия в течение 2-3 лет и более, которая может быть связана с остаточной обструкцией.
Медикаментозное лечение. В предоперационном периоде для коррекции артериальной гипертензии применяют ингибиторы АПФ, блокаторы кальциевых каналов. В послеоперационном периоде может развиться временное усугубление артериальной гипертензии, которое можно предупредить профилактическим назначением бетаадреноблокаторов.
Прогноз. Средняя продолжительность жизни больных при естественном течении КоА составляет 35 лет. Причем, 25% больных погибает в возрасте до 20 лет, 50% - в возрасте до 32 лет. До 46 лет доживают 25% неоперированных пациентов, а до 58 лет – лишь 10%. Основные причины смерти неоперированных больных с КоА: сердечная недостаточность, инфекционный эндокардит, внезапная смерть при разрыве аорты или ее аневризмы, инсульт.
Глава 8. Изолированный стеноз легочной артерии
Изолированный стеноз легочной артерии (ИСЛА) относится к числу распространенных ВПС и встречается в 6,8-9% всех пороков, одинаково часто у лиц обоего пола.
Морфологически ИСЛА неоднороден, выделяют следующие его варианты:
1. Стеноз клапанов легочной артерии (ЛА) с интактной межжелудочковой перегородкой. Сужение расположено в области клапанов ЛА и чаще представлено диафрагмой с центральным или эксцентричным отверстием диаметром от 1 до 10 мм.
2. Инфундибулярный стеноз с интактной межжелудочковой перегородкой.
3. Суправальвулярный (надклапанный) стеноз ЛА и ее ветвей.
4. Стеноз выходного отдела правого желудочка вследствие аномалии мышц.
5. Атрезия ЛА с интактной межжелудочковой перегородкой.
Нарушения гемодинамики. Препятствие к выбросу крови из ПЖ (рис.19) приводит к повышению систолического давления в нем (до 200 мм рт. ст., в норме до 30).
В результате образуется систолический градиент давления между ПЖ и легочной артерией. Мышца ПЖ гипертрофируется. Постепенно происходят дистрофические изменения миокарда ПЖ, возникает его дилатация. Возникает относительная недостаточность трехстворчатого клапана, появляются симптомы сердечной недостаточности.
Степень стеноза с возрастом увеличивается, так как измененный поток крови через суженное отверстие усугубляет клапанную деформацию. В зависимости от градиента давления между ПЖ и ЛА выделяют:
1. легкую степень стеноза – градиент менее 50 мм рт ст
2. среднюю степень – 50-80 мм рт ст
3. тяжелый стеноз – более 80 мм рт ст
 |
Клиника. Клинические особенности ИСЛА целиком зависят от степени стеноза. При «бледных» вариантах ИСЛА жалобы незначительные и в основном сводятся к одышке при нагрузке; нередко кончики пальцев, нос, щеки имеют малиновый оттенок. Единственным проявлением порока являются систолическое дрожание и грубый систолический шум типа изгнания во втором межреберье слева у грудины в сочетании с ослабленным II тоном (клапанный стеноз). Интенсивность и продолжительность шума прямо пропорциональны степени стеноза. У больных с инфундибулярным или комбинированным стенозом систолическое дрожание и шум определяются в третьем и четвертом межреберьях слева. На основании сердца могут выслушиваться систолический тон изгнания (сразу за I тоном) и клики – результат пролабирования диафрагмы легочных клапанов. Признаки сердечной недостаточности отсутствуют или не превышают IIБ степени.
При тяжелом стенозе обращают на себя внимание цианоз, интенсивность которого нарастает с возрастом, симптомы «часовых стекол» и «барабанных палочек». Больные предъявляют жалобы на одышку при малейшей физической нагрузке и боль в области сердца (дефицит коронарного кровотока на фоне резкой гипертрофии миокарда ПЖ). Иногда у больных отмечаются головокружения и синкопальные состояния, которые носят аритмогенный характер, в силу чего могут расцениваться как предвестник внезапной смерти. Правожелудочковая сердечная недостаточность (гепатомегалия, отеки) часто носит рефрактерный характер и, раз возникнув, имеет прогрессирующее течение. У большинства больных образуется правосторонний сердечный горб. Определяется усиленный сердечный толчок (признак гипертрофии миокарда ПЖ). В большинстве случаев вдоль левого края грудины определяется грубый, продолжительный шум клапанного стеноза легочной артерии с максимумом во втором межреберье. При выраженной сердечной недостаточности давление в ПЖ падает, шум ослабевает. Локальный систолический шум у основания мечевидного отростка свидетельствует об относительной недостаточности трехстворчатого клапана.
Инструментальная диагностика. На ЭКГ у больных с ИСЛА имеются признаки гипертрофии ПП, резкое отклонение электрической оси сердца вправо, выраженная гипертрофия миокарда правого желудочка. Сегмент ST часто смещен на 2-5 мм ниже изолинии с отрицательным глубоким зубцом Т в отведениях от V1 – V4, что отражает снижение коронарного кровотока и выраженные обменные нарушения в миокарде.
 | 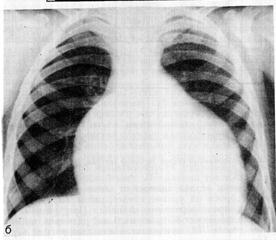 | ||
Рис. 20. Рентгенограммы при ИСЛА
На рентгенограмме грудной клетки отмечается резкое обеднение легочного рисунка. При тяжелом стенозе может определяться кардиомегалия, постстенотическое расширение ствола ЛА (рис.20). Степень выбухания дуги ЛА определяется направлением струи крови, врожденными особенностями строения соединительной ткани сосудистой стенки и не всегда отражает степень стеноза.
ДЭХОКГ клапанного стеноза ЛА основана главным образом на выявлении аномалий движения створки клапана: нарушенное открытие клапана, во время систолы створки выбухают в просвет сосуда, уменьшение отверстия из-зи сращения створок, гипоплазия клапанного кольца. Одновременно определяются гипертрофия ПЖ и межжелудочковой перегородки при нормальном движении последней, увеличении экскурсии трикуспидального клапана и задержка его закрытия, турбулентный ток крови в области клапана ЛА (рис.21), косвенно подсчитывается градиент давления между ПЖ и ЛА.
При катетеризации полостей сердца обнаруживается высокое систолическое давление в ПЖ. Если катетер, несмотря на стеноз, удается провести в ЛА, то измеряют величину систолического градиента давлений между ней и ПЖ, отражающую степень стеноза. Выявление градиента давления на уровне клапанов ЛА, выше или ниже их позволяет диагностировать соответственно уровень стеноза: клапанный, надклапанный, инфундибулярный и сочетанный. По уровню давления можно выделять варианты с давлением ниже (до 100 мм рт. ст.) и выше системного, при последних особенно страдает системный кровоток.
| |||
 | |||
Правая вентрикулография в двух проекциях выявляет полость ПЖ с выраженной гипертрофией миокарда, локализацию, характер и степень стеноза, состояние кольца, ствола и ветвей ЛА. Полость ПЖ может быть нормальных или уменьшенных размеров с нормальной или увеличенной фракцией выброса.
Показаниями к хирургическому лечению ИСЛА в раннем возрасте являются выраженный цианоз, кардиомегалия, сердечная недостаточность, увеличение градиента давления между ПЖ и ЛА до 40-50 мм рт. ст. и более, давления в ПЖ – до 70-75 мм рт. ст. и выше. Предпочтительно оперировать больных в возрасте до 16 лет, так как более поздние вмешательства увеличивают риск развития необратимых изменений в миокарде правого желудочка.
Летальность после хирургического вмешательства не превышает 3%. Однако она резко увеличивается при выраженной кардиомегалии, обусловленной не только гипертрофией, но и дилатацией правых полостей сердца, т.е. когда имеется поражение сократительного миокарда. Отдаленные результаты, как правило, хорошие и находятся в прямой зависимости от возраста больного, в котором сделана операция, и исходной тяжести стеноза.
Медикаментозная терапия включает лечение сердечной недостаточности и профилактику инфекционного эндокардита.
Прогноз. Тяжелые формы порока выявляются рано и требуют хирургической коррекции, так как стеноз быстро прогрессирует. Менее тяжелые формы характеризуются относительно благополучным течением, удовлетворительной переносимостью физических нагрузок до 20-30 лет, затем появляются признаки сердечной недостаточности, к 50 годам остаются живыми только 12% больных. Средняя продолжительность жизни при ИСЛА неоперированных больных равняется 24,5 годам. Основными причинами смерти являются сердечная недостаточность и инфекционный эндокардит.
Глава 9. Аортальный стеноз
Аортальный стеноз (АС) – ВПС, сопровождающийся деформацией створок клапана и/или сужением клапанного, надклапанного или подклапанного отверстия.
Сужение аорты может включать неправильное развитие створок, комиссур, кольца и ствола. В зависимости от места расположения выделяют клапанный (65-70%), надклапанный (10%) и подклапанный (дискретный) (20-25%) стенозы. АС в 2-3 раза чаще встречается у мужчин.
Наиболее распространен клапанный стеноз. Клапан может быть образован одной створкой с центральным или эксцентричным расположением отверстия. Одностворчатый аортальный клапан чаще вызывает тяжелые формы порока и гибель детей на первом году жизни. При двустворчатом аортальном клапане имеются правая и левая створки с передней и задней комиссурами; такой клапан в систолу открывается неполно и недостаточно смыкается в диастолу, со временем отмечается повышенная кальцификация створок. Двустворчатый и ненормально сформированный трехстворчатый клапаны аорты с рождения могут не вызывать стенозы, но со временем в ответ на гемодинамический стресс створки утолщаются, кальцифицируются и возникает стеноз.
Подклапанный стеноз может быть трех видов: 1) тонкая фиброзная мембрана расположена сразу под клапаном аорты; 2) на 1 см ниже клапанов имеется фиброзное или фиброзно-мышечное кольцо, нередко значительно суживающее выводной тракт (дискретный стеноз); 3) имеется диффузное сужение выводного тракта – туннельный вариант стеноза.
Намного реже встречается надклапанный стеноз – различной степени сужение восходящей аорты сразу над синусами Вальсальвы.
При стенозах аорты имеет место гипертрофия миокарда ЛЖ с нормальной или дилатированной его полостью. При клапанном и дискретном стенозах аорты может развиться вторичный подклапанный мышечный стеноз. Нередко увеличены ЛП и ПЖ, что облегчает функционирование ЛЖ. Одновременно с гипертрофией часто имеется распространенный фиброз миокарда – результат дефицита коронарного кровотока на фоне аортального стеноза.
Нарушение гемодинамики. При АС в аорту поступает меньше крови. Миокард ЛЖ работает с повышенной нагрузкой из-за препятствия к выбросу крови в аорту. Развивающаяся гипертрофия миокарда делает желудочек ригидным при наполнении, возникает компенсаторный подъем конечно-диастолического давления в нем, уменьшается относительный коронарный кровоток, в том числе субэндокардиальный. Одновременно повышается давление в ЛП, легочных венах, ЛА. Стеноз считается критическим для детей, если площадь отверстия меньше 0,5 см2, для взрослых – менее 1 см2.
На направление кровотока при врожденном АС оказывает влияние ориентация полулунных клапанов аорты, которая может быть направлена вниз, горизонтально и вверх в зависимости от вида стеноза и его выраженности. Патологическое отклонение дна полулунных клапанов, значительно нарушая топографоанатомическое соотношение осей ЛЖ и аорты, вызывает резкое изменение направления кровотока через суженное отверстие и создает условия для непосредственного воздействия движущегося потока крови на стенку восходящей аорты, область аортальных синусов и створок аортального клапана.
Клиника. Большинство детей со АС долго не предъявляют жалоб, нормально развиваются. В старшем возрасте после «длительного» благополучия появляются жалобы на ангинозные боли, приступы сердцебиения, одышку, синкопе. Синкопе – признак тяжелого стеноза с градиентом давления между аортой и ЛЖ более 50 мм рт.ст. Причиной кратковременной потери сознания являются сниженный сердечный выброс и аритмии.
Почти 30% детей с надклапанным АС имеют своеобразную внешность – лицо «эльфа» (синдром Вильямса-Бойрена): утолщенные кожные складки над верхними веками, косоглазие, вывернутые ноздри, толстые губы, полуоткрытый рот. Одновременно отмечаются разница в АД на руках более чем на 10 мм рт.ст., отклонения в развитии скелета, олигофрения.
Сердечный горб при АС, как правило, отсутствует, т.к. сердце долгое время остается неувеличенным. При аускультации I тон громкий при всех видах АС. При пальпации часто определяется систолическое дрожание во втором межреберье справа при клапанном и надклапанном стенозе, при подклапанном - в третьем и четвертом межреберьях слева. Грубый систолический шум, связанный с I тоном, стенотического тембра, выслушивается во втором межреберье справа при клапанном и надклапанном стенозе, при подклапанном - в третьем и четвертом межреберьях слева, хорошо проводится на сосуды шеи справа. Интенсивность шума, как правило, прямо пропорциональна степени стеноза. Систолический клик выслушивается на верхушке сердца и вдоль левого края грудины, интенсивность его не связана с актом дыхания. Во втором и третьем межреберьях слева нередко со временем появляется короткий протодиастолический шум недостаточности аортальных клапанов, причина которого – гемодинамическое повреждение створок струей крови, однако при этом необходимо исключать инфекционный эндокардит.
При АС пульс на ногах и руках пониженного наполнения, АД на нижней границе нормы. К осложнениям АС относят кальциноз и недостаточность аортальных клапанов, инфекционный эндокардит, который особенно поражает двустворчатый аортальный клапан.
Сердечная недостаточность, преимущественно левожелудочковая, осложняет течение порока у детей раннего возраста и затем уже у взрослых. В обоих случаях этот признак указывает на выраженность стеноза и миокардиальную недостаточность, свидетельствует о плохом прогнозе.
Внезапная смерть при АС чаще возникает на фоне или вскоре после физической нагрузки и связана с возникновением аритмий и асистолии, возникающих из-за резкого дефицита коронарного кровотока. Синкопе и боли в сердце при нагрузке у детей с АС служат показанием к хирургическому вмешательству, т.к. сочетание этих двух клинических симптомов указывает на возможность внезапной смерти.
Инструментальная диагностика. На ЭКГ при легких степенях АС изменения отсутствуют или имеются признаки гипертрофии миокарда ЛЖ. При выраженном стенозе и гипертрофии миокарда на ЭКГ регистрируются снижение сегмента ST ниже изолинии на 2 мм и более с отрицательным зубцом Т в отведениях V5-6, отражающие систолическую перегрузку миокарда ЛЖ, снижение субэндокардиального кровотока, ухудшение диастолического расслабления миокарда из-за его гипертрофии.
На рентгенограммах легочный рисунок нормальный; его усиление по венозному руслу бывает при значительном стенозе. Конфигурация тени сердца характерная: резко выражена талия, закругленная, приподнятая над диафрагмой верхушка образует острый угол с диафрагмой. Типичным признаком клапанного стеноза следует считать расширение восходящей аорты. При надклапанном АС может не определяться типичная форма сердца, чаще оно увеличено более значительно, постстенотическое расширение аорты отсутствует, западение на правом контуре сердечной тени обусловлено сужением аорты выше ее клапанов. В случаях дискретного стеноза может быть кардиомегалия с первых лет жизни, поскольку одновременно с гипертрофией миокарда имеется дилатация полости; расширение восходящей аорты отсутствует, т.к. основной удар струи крови приходится на клапаны, а не на стенку аорты.
На ДЭХОКГ часто обнаруживается двустворчатый клапан аорты, при легких вариантах стеноза створки деформированы незначительно. При двухмерной ЭХОКГ определяется характерный симптом порока: створки дугообразно выбухают в просвет сосуда, отмечается их движение в виде “колебания маятника”. При доплер-эхокардиографическом исследовании регистрируется турбулентный поток на уровне клапана и в надклапанном пространстве, возможно неинвазивно оценить чресклапанный градиент даления.
Характерным признаком АС при катетеризации полостей сердца следует считать систолический градиент давлений между левым желудочком и аортой; наряду с увеличением систолического давления в левом желудочке повышается и конечно-диастолическое давление до 30 мм рт.ст., одновременно оказывается умеренно увеличенным давление в легочных кариллярах, реже – в легочной артерии. Непрерывная регистрация давления при переходе катетера из аорты в левый желудочек позволяет определить уровень стеноза. При левой вентрикулографии отмечается узкая струя контрастного вещества, поступающего в аорту, видны размеры левого желудочка, нередко выявляется сопутствующая митральная недостаточность.
Аортография помогает исключить сочетание АС с ОАП и КоА, оценить степень сопутствующей аортальной недостаточности.
Наибольшие трудности вызывает дифференциальный диагноз врожденнго и ревматического стеноза аорты. Раннее обнаружение систолического шума (в первые годы жизни), отсутствие ревматического анамнеза, изолированный характер стеноза, данные ЭХО-КГ (двустворчатый клапан, аномалии развития створок) позволяют с уверенностью диагностировать врожденный стеноз аорты.
Показаниеми к хирургическому лечению являются прогрессирующая сердечная недостаточность, синкопе, боли в сердце при нагрузке, ЭХОКГ признаки гипертрофии и ишемии миокарда, градиент давления между левым желудочком и аортой более 50 мм рт.ст.
Отдаленные результаты хирургического лечения СА вполне благоприятные. Основной причиной неудовлетворительных результатов является недостаточность аортального клапана, или рестеноз.
Прогноз и течение при АС определяются его локализацией и выраженностью, сопутствующим поражением миокарда. При естественном течении порока 25% больных умирают на первом году жизни, 60% - в возрасте до 40 лет. Причины смерти неоперированных больных – сердечная недостаточность, аритмии, инфекционный эндокардит, асистолия при физической нагрузке.
Глава 10. Пролапс митрального клапана
Пролапс митрального клапана (ПМК) — патологическое провисание (прогибание) одной или обеих створок митрального клапана в ЛП во время систолы ЛЖ (рис.22). ПМК обнаруживают у 3–8% людей в общей популяции. Соотношение женщин и мужчин — 2:1. Заболевание чаще выявляют у пациентов с наследственными заболеваниями соединительной ткани (например синдром Марфана)
ПМК чаще всего обнаруживают случайно при проведении ДЭХОКГ по другим показаниям. ПМК может быть первичным или вторичным. Первичный ПМК -заболевание, наследуемое по аутосомно-доминантному типу с миксоматозной деформацией створок митрального клапана. ПМК также наблюдают у больных с синдромом Марфана и другими врождёнными заболеваниями соединительной ткани, таких как синдром Элерса–Данло, эластическая псевдоксантома, несовершенный остеогенез. В возникновении ПМК может иметь также значение воздействие токсических агентов на плод на 35–42-й день беременности. Вторичный ПМК может возникать при: ИБС (ишемия сосочковых мышц), хронической ревматической болезни сердца (постинфекционные склеротические изменения), гипертрофической кардиомиопатии (диспропорционально малый ЛЖ, изменение расположения сосочковых мышц).
В основе развития первичного ПМК лежит миксоматозная дегенерация коллагена, которая приводит к избыточному накоплению мукополисахаридов в средней губчатой части створок митрального клапана и её гиперплазии, что вызывает появление участков перерыва в фиброзной части клапана. Локальная замена эластичной фиброзной ткани створки клапана на слабую и неэластичную губчатую структуру приводит к тому, что во время систолы под воздействием давления крови со стороны ЛЖ створка выбухает в сторону ЛП (пролабирует). В возникновении первичного ПМК при синдроме Марфана имеет значение и дилатация фиброзного кольца митрального клапана — оно не уменьшается на 30% в систолу, как в норме, что приводит к выбуханию одной или обеих створок в полость ЛП. Вторичный ПМК возникает в результате истончения и удлинения сухожильных нитей или их отрыва либо дилатации фиброзного кольца. Удлинение сухожильных нитей, отрыв части из них приводят к тому, что створка не удерживается на месте и начинает пролабировать в ЛП. При чрезмерном прогибании створки митрального клапана может возникать митральная регургитация с дилатацией ЛП и ЛЖ.

Рис. 22. Анатомия и гемодинамика при пролапсе митрального клапана. а- диастола, б- систола, в- поздняя систола. Светлая часть стрелки означает струю регургитации крови из ЛЖ в ЛП.
Следует отметить, что ПМК может сочетаться с пролапсами других клапанов: пролапсом трёхстворчатого клапана в 40% случаев, пролапсом клапана ЛА в 10%, пролапсом аортального клапана в 2%. При этом в дополнение к недостаточности митрального клапана будут возникать проявления недостаточности соответствующего клапана. Нередко имеется сочетание ПМК с другими врождёнными аномалиями сердца — ДМПП, дополнительными проводящими путями (чаще левосторонними).
Клиника. В большинстве случае ПМК протекает бессимптомно, и его выявляют случайно при профилактическом обследовании. При более выраженном пролапсе больные предъявляют жалобы на сердцебиение (желудочковая экстрасистолия, пароксизмальная наджелудочковая тахикардия, реже желудочковая тахикардия), боль в грудной клетке. Боль в грудной клетке может быть как атипичной, так и типичной ангинозной вследствие спазма венечных артерий или ишемии в результате напряжения сосочковых мышц. Одышка при физической нагрузке, быстрая утомляемость также отмечаются больными с ПМК. Крайне редкие проявления — нарушения зрения в результате тромбоэмболии сосудов сетчатки, а также преходящие ишемические атаки в результате тромбоэмболии сосудов мозга. В возникновении эмболических осложнений придают значение отрыву нитей фибрина, располагающихся на предсердной стороне митрального клапана. Нередко вышеописанным жалобам сопутствует психоэмоциональная лабильность. При осмотре можно выявить сопутствующие врождённые нарушения формы грудной клетки — кифосколиоз, воронкообразную грудную клетку, патологически выпрямленную спину, уменьшенный переднезадний размер грудной клетки или признаки синдрома Марфана. Основной аускультативный признак ПМК — короткий среднесистолический высокочастотный клик. Он появляется в результате провисания створок митрального клапана в систолу в полость ЛП и их резкого натяжения. За систолическим кликом может следовать средне- или высокочастотный поздний систолический шум, лучше выслушиваемый на верхушке сердца. Для уточнения проявлений ПМК используют динамическую аускультацию сердца. Изменения конечного диастолического объёма ЛЖ приводят к изменению времени появления клика и шума. Все маневры, способствующие уменьшению конечного диастолического объёма, увеличению ЧСС или уменьшению сопротивления выбросу из ЛЖ приводят к тому, что ПМК появляется раньше (клик-шум приближается к I тону). Все маневры, увеличивающие объём крови в ЛЖ, уменьшающие сократимость миокарда или увеличивающие постнагрузку, увеличивают время от начала систолы до появления клика-шума (отодвигается ко II тону). В положении лёжа клик возникает позднее, шум короткий. В положении стоя клик возникает раньше, а шум длиннее. В положении на корточках клик возникает позднее, а шум короче (могут даже исчезать). Возможна «немая» форма ПМК.
Инструментальная диагностика. Обычно на ЭКГ у больных с ПМК изменений не обнаруживают. Из выявляемых отклонений наиболее часто отмечают депрессию сегмента ST или отрицательные зубцы Т в отведениях III, aVF. Эти изменения могут отражать ишемию нижней стенки ЛЖ в результате натяжения задней сосочковой мышцы из-за пролапса створки. У больных с изменениями на ЭКГ возникают также аритмии сердца. У некоторых больных наблюдают удлинение интервала Q–T. Запись ЭКГ после приёма b-адреноблокаторов увеличивает специфичность данного метода.
На ДЭХОКГ в одномерном режиме выявляют симптом «гамака» — провисание в систолу одной или обеих створок более 3 мм, в двухмерном режиме обнаруживают провисание створок митрального клапана в полость ЛП в систолу ЛЖ, утолщение створок более 5 мм в диастолу, удлинение сухожильных нитей, удлинение створок, дилатацию фиброзного кольца. Различают три степени ПМК, определяемые в четырёхкамерном сечении:
ü I степень (незначительная) - провисание створок в полость ЛП до 5 мм
ü II степень (умеренная) - провисание створок в полость ЛП 5–10 мм
ü III степень (выраженная) -провисание створок в полость ЛП более 10 мм
При допплеровском исследовании можно выявить струю регургитации в левом предсердии. При выраженном ПМК возникает дилатация левого предсердия и левого желудочка, выявляемая в одно- и двухмерном режимах. Следует помнить, что при наличии типичных аускультативных признаков ПМК его ДЭХОКГ-признаки могут отсутствовать у 10% больных.
Тактика ведения включает лечение основного заболевания при вторичном ПМК. В группу риска по развитию осложнений входят пациенты с выраженным систолическим шумом, утолщёнными пролабирующими створками митрального клапана, гипертрофией ЛЖ, нарушением ритма, обмороками). Данной категории больных регулярно проводят ЭКГ, ДЭХОКГ, показана профилактика инфекционного эндокардита.
При бессимптомном течении ПМК без признаков недостаточности митрального клапана нет необходимости в проведении лечения. Больному следует дать рекомендации по нормализации образа жизни, оптимизации физической активности (снижение тонуса симпатической нервной системы может привести к уменьшению дисфункции клапанного аппарата). Рекомендован ДЭХОКГ-контроль 1 раз в 1–2 года, Необходим отказ от употребления крепкого чая, кофе, алкоголя, а также от курения.
При выраженном ПМК при наличии таких симптомов ПМК, как тахикардия, сердцебиение, боль в грудной клетке, назначают бета-адреноблокаторы в малых дозах. При дилатации ЛП и ЛЖ, удлинении интервала Q–T, обмороках в анамнезе, расширении начальной части аорты запрещаются физические нагрузки. Рекомендуется проводить профилактику инфекционного эндокардита. При симптомах эмболизации назначают ацетилсалициловую кислоту в дозе 80–325 мг/сут. Длительная терапия варфарином рекомендована больным с пролапсом митрального клапана после перенесённого нарушения мозгового кровообращения при наличии сопутствующей митральной регургитации, фибрилляции предсердий или тромба в ЛП. Необходимо поддерживать МНО в пределах 2,0–3,0.
Показания к хирургическому лечению: разрыв хорд или выраженное их удлинение, тяжёлая митральная регургитация при наличии клинических проявлений сердечной недостаточности, тяжёлой дисфункции ЛЖ и систолическом давлении в ЛА >50 мм рт.ст. Проводят операцию по протезированию митрального клапана или аннулопластику.
Прогноз. Обычно ПМК протекает доброкачественно. Осложнения ПМК чаще возникают у больных с систолическим шумом, утолщёнными, удлинёнными митральными створками или увеличением полости ЛЖ или ЛП. К осложнениям относят: отрыв сухожильных нитей, выраженную недостаточность митрального клапана, аритмии сердца, внезапную сердечную смерть.
Глава 11. Аномалия Эбштейна
Аномалия Эбштейна – аномалия развития трехстворчатого клапана, характеризующаяся смещением створок клапана в полость ПЖ (рис.23), впервые описана W. Ebstein в 1866 году. Встречается в 0,5-1% случаев от всех ВПС.
|
|
|
|
|
Дата добавления: 2014-12-27; Просмотров: 1827; Нарушение авторских прав?; Мы поможем в написании вашей работы!