
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Нарушения ритма 5 страница
|
|
|
|
Проба Ситенко-Шамовой проводится в том же положении. На верхнюю треть бедра накладывается жгут до полного пережатия артерий. Через 5 мин бинт снимают. В норме не позднее чем через 10 с появляется реактивная гиперемия. При недостаточности артериального кровообращения время появления реактивной гиперемии удлиняется в несколько раз.
Коленный феномен Панченко определяется в положении сидя. Больной, запрокинув больную ногу на колено здоровой, вскоре начинает испытывать боль в икроножных мышцах, чувство онемения в стопе, ощущение ползания мурашек в кончиках пальцев пораженной конечности.
Симптом сдавления ногтевого ложа заключается в том, что при сдавлении концевой фаланги I пальца стопы в переднезаднем направлении в течение 5—10 с у здоровых людей образовавшееся побледнение ногтевого ложа немедленно сменяется нормальной окраской. При нарушении кровообращения в конечности оно держится несколько секунд. В тех случаях, когда ногтевая пластинка изменена, сдавливают не ногтевое ложе, а ногтевой валик. У больных с нарушенным периферическим кровообраще-
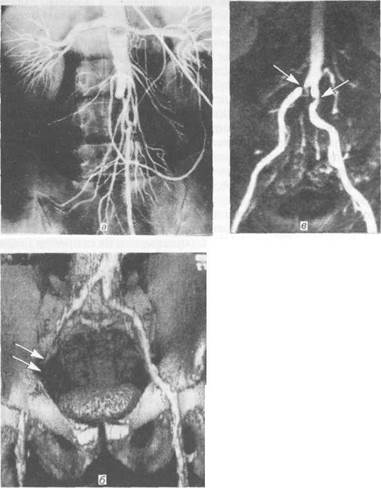
|
| Рис. 18.12.Атеросклероз аор-топодвздошного сегмента. а — окклюзия инфраренального отдела аорты (ангиограмма);б — окклюзия наружной подвздошной артерии (KT-ангиограмма); в — двусторонние изолированные стенозы общих подвздошных артерий (МР-ангиограмма). |
нием образовавшееся в результате компрессии белое пятно на коже исчезает медленно, в течение нескольких секунд и более.
Установить степень ишемии больной конечности помогают реография, ультразвуковая допплерография, транскутанное определение рО2 и рСО2 нижних конечностей.
Для облитерирующих поражений характерны снижение амплитуды основной волны реографи ческой кр и во й, сглаженность ее контуров, исчезновение дополнительных волн, значительное уменьшение величины реографического индекса. Реограммы, записанные с дисталь-ных отделов пораженной конечности при декомпенсации кровообращения, представляют собой прямые линии.
Данные у л ьтраз в у ко во й допплерографии обычно свидетельствуют о снижении регионарного давления и линейной скорости кровотока вдистальных сегментах пораженной конечности, изменении кривой скорости кровотока (регистрируется так называемый магистрально-измененный или коллатеральный тип кровотока), уменьшении величины индекса лоды-жечного систолического давления, являющегося производным от отноше-
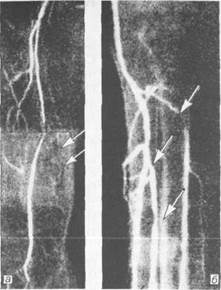
|
ния систолического давления на лодыжке к давлению на плече.
С помощью ультразвукового дуплексного сканирования у больных с синдромом Лериша удается отчетливо визуализировать изменения в терминальном отделе брюшной аорты и подвздошных артериях, окклюзию или стеноз бедренной, подколенной артерии, определить характер и давность поражения в основных коллатеральных артериях (в частности, в глубокой артерии бедра). Оно позволяет определить локализацию и протяженность патологического процесса, степень поражения артерий (окклюзия, стеноз), характер изменений гемодинамики, коллатерального кровообращения, состояние дистального кровеносного русла.
| Рис. 18.13. Поражения дистального сосудистого русла. а — окклюзия поверхностной бедренной артерии (МР-ангиограмма);б — множественные стенозы артерий голени (ангиограмма). |
Верификация топического диагноза осуществляется при помощи ангиографии (традиционной ре н т ге н око н траст н о й, МР-или КТ- а н г и о граф и и) — наиболее информативного метода диагностики облите-рирующего атеросклероза.
К ангиографическим признакам атеросклероза относят краевые дефекты наполнения, изъеденность контуров стенок сосудов с участками стеноза, наличие сегментарных или распространенных окклюзии с заполнением дистальных отделов через сеть коллатералей (рис. 18.12; 18.13).
При тромбангиите на ангиограммах определяют хорошую проходимость аорты, подвздошных и бедренных артерий, коническое сужение дистального сегмента подколенной артерии или проксимальных отрезков берцовых артерий, облитерацию артерий голени на остальном протяжении с сетью множественных, мелких извитых коллатералей. Бедренная артерия в случае вовлечения ее в патологический процесс представляется равномерно суженной. Характерно, что контуры пораженных сосудов, как правило, ровные.
Хирургическое лечение. Показания к выполнению реконструктивных операций при сегментарных поражениях могут быть определены уже начиная со Пб стадии заболевания. Противопоказаниями являются тяжелые сопутствующие заболевания внутренних органов — сердца, легких, почек и др., тотальный кальциноз артерий, отсутствие проходимости дистального русла. Восстановление магистрального кровотока достигается с помощью эндар-терэктомии, обходного шунтирования или протезирования.
При облитерации артерии в бедренно - подколенном сегменте выполняют бедренно-подколенное или бедренно-тибиальное шунтирование сегментом большой подкожной вены. Малый диаметр большой подкожной вены (менее 4 мм), раннее ветвление, варикозное расширение, флебосклероз ограничивают использование ее в пластических целях. В качестве пластического материала применяют вену пупочного канатика новорожденных, алловенозные трансплантаты, лиофилизированные ксе-

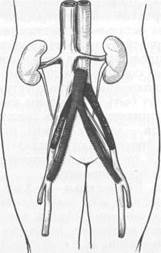
|
Рис. 18.14. Бедренно-подколенное шунтирование.
нотрансплантаты из артерий крупного рогатого скота. Синтетические протезы находят ограниченное применение, так как часто тромбируются уже в ближайшие сроки после операции. В бедренно-подколенной позиции наилучшим образом зарекомендовали себя протезы из политетрафторэтилена (рис. 18.14).
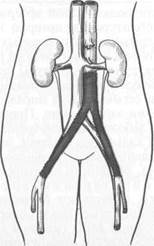
При атеросклеротических поражениях брюшной аорты и подвздошных артерий выполняют аортобедренное шунтирование (рис. 18.15) или резекцию бифуркации аорты и протезирование (рис. 18.16) с использованием бифуркационного синтетического протеза. В случае необходимости операция может быть завершена иссечением некротизированных тканей.
В последние годы в лечении атеросклеротических поражений артерий широкое распространение получил метод рентгеноэндоваскул ярной дилата-ции и удержания просвета дилатированного сосуда с помощью специального металлического стента. Метод достаточно эффективен в лечении сегментарных атеросклеротических окклюзии и стенозов бедренно-подколенного сегмента и подвздошных артерий. Его с успехом применяют и в качестве дополнения к реконструктивным операциям, при лечении "многоэтажных" поражений. При диабетических макроангиопатиях реконструктивные операции позволяют не только восстановить магистральный кровоток, но и улучшить кровообращение в микроциркуляторном русле. Ввиду поражения сосудов малого диаметра, а также распространенности процесса реконструктивные
|
|
Рис. 18.15. Аортобедренное шунтирование синтетическим протезом.
Рис. 18.16. Резекция бифуркации аорты с протезированием.
операции при облитерирующем тромбангиите находят ограниченное применение.
В настоящее время при окклюзиях дистального русла (артерий голени и стопы) разрабатываются методы так называемой непрямой реваскуляриза-ции конечности. К ним относятся такие виды хирургических вмешательств, как артериализация венозной системы, реваскуляризирующая остеотрепа-нация.
В случае диффузного атеросклеротического поражения артерий, при невозможности выполнения реконструктивной операции из-за тяжелого общего состояния больного, а также при дистальных формах поражения устраняют спазм периферических артерий, производя поясничную симпатэк-томию, вследствие чего улучшается коллатеральное кровообращение. В настоящее время большинство хирургов ограничиваются резекцией двух-трех поясничных ганглиев. Выполняют либо одностороннюю, либо двустороннюю поясничную симпатэктомию. Для выделения поясничных ганглиев применяют внебрюшинный или внутрибрюшинный доступ.
Современное оборудование позволяет выполнять эндоскопическую поясничную симпатэктомию. Эффективность операции наиболее высока у больных с умеренной степенью ишемии пораженной конечности (II стадия заболевания), а также при поражениях, локализующихся ниже паховой связки.
При некрозе или гангрене возникают показания к ампутации конечности. При этом уровень ампутации зависит от уровня и степени поражения магистральных артерий и состояния коллатерального кровообращения.
Объем оперативного вмешательства должен быть строго индивидуализирован и выполняться с учетом кровоснабжения конечности и удобств последующего протезирования. При изолированных некрозах пальцев с четкой демаркационной линией выполняют экзартикуляцию фаланг с резекцией головки тарзальной кости или некрэктомию. При более распространенных поражениях производят ампутации пальцев, трансметатарзальные ампутации и ампутацию стопы в поперечном — шопаровом сочленении. Распространение некротического процесса с пальцев на стопу, развитие влажной гангрены, нарастание симптомов общей интоксикации являются показаниями к ампутации конечности. В одних случаях она может быть выполнена на уровне верхней трети голени, в других — в пределах нижней трети бедра.
Консервативное лечение показано в ранних (I—11а) стадиях заболевания, а также при наличии противопоказаний к операции или отсутствии технических условий для ее выполнения у больных с тяжелой ишемией. Оно должно быть комплексным и носить патогенетический характер. Лечение вазоактивными препаратами направлено на улучшение внутриклеточной утилизации кислорода, улучшение микроциркуляции, стимуляцию развития коллатералей.
Основные принципы консервативного лечения: 1) устранение воздействия неблагоприятных факторов (предотвращение охлаждения, запрещение курения, употребления спиртных напитков и т. д.); 2) тренировочная ходьба; 3) устранение спазма сосудов с помощью спазмолитических средств (пентоксифиллин, компламин, циннаризин, вазапростан, никошпан); 4) снятие болей (нестероидные анальгетики); 5) улучшение метаболических процессов в тканях (витамины группы В, никотиновая кислота, солкосерил, ан-гинин, продектин, пармидин, даларгин); 6) нормализация процессов свертывания крови, адгезивной и агрегационной функций тромбоцитов, улучшение реологических свойств крови (антикоагулянты непрямого действия,
при соответствующих показаниях — гепарин, реополиглюкин, ацетилсалициловая кислота, тиклид, курантил, трентал). Наиболее популярным препаратом при лечении пациентов с хроническими облитерируюшими заболеваниями артерий является трентал (пентоксифиллин) в дозе до 1200 мг/сут при пероральном и до 500 мг — при внутривенном введении. У пациентов с критической ишемией (III—IV стадии) наиболее эффективен вазапростан.
У пациентов с аутоиммунным генезом заболевания возникает необходимость применения кортикостероидов, иммуностимуляторов. Большинству пациентов с атеросклерозом требуется коррекция липидного обмена, которую необходимо производить на основании данных о содержании общего холестерина, триглицеридов, липопротеидов высокой и низкой плотности. При неэффективности диетотерапии могут применяться ингибиторы синтеза холестерина (эндурацин), статины (зокор, мевакор, ловастатин), антагонисты ионов кальция (верапамил, циннаризин, коринфар), препараты чеснока (алликор, алисат). Могут применяться физиотерапевтические и бальнеологические процедуры (УВЧ-, СВЧ-, низкочастотная ДМВ-терапия, магнитотерапия, импульсные токи низкой частоты, электрофорез лекарственных веществ, радиоактивные, йодобромные, сульфидные ванны), целесообразны гипербарическая оксигенация, санаторно-курортное лечение.
Особенно важно устранить факторы риска, настойчиво добиваясь от больных резкого сокращения употребления животных жиров, полного отказа от курения. Необходим регулярный и правильный прием лекарственных средств, назначенных для лечения сопутствующего заболевания (сахарный диабет, гипертензия, гиперлипопротеинемия), а также заболеваний, связанных с нарушением функций легких и сердца: увеличение минутного объема сердца приводит к повышению перфузии тканей ниже места окклюзии, а следовательно, и улучшению снабжения их кислородом.
Существенное значение для развития коллатералей имеет тренировочная ходьба, особенно при окклюзии поверхностной бедренной артерии, когда сохранена проходимость глубокой артерии бедра и подколенной артерии. Развитие коллатералей между этими артериями может заметно улучшить кровоснабжение дистальных отделов конечности.
Вопросы лечения и реабилитации больных с облитерирующим атеросклерозом нижних конечностей неразрывно связаны с проблемой лечения общего атеросклероза. Прогрессирование атеросклеротического процесса порой значительно снижает эффект реконструктивных сосудистых операций. В лечении подобного рода больных наряду с лекарственной терапией используют гемосорбцию.
Прогноз заболевания во многом зависит от профилактической помощи, оказываемой больному с облитерирующими заболеваниями. Они должны находиться под диспансерным наблюдением (контрольные осмотры через каждые 3—6 мес). Курсы профилактического лечения, которые следует проводить не реже 2 раз в год, позволяют сохранить конечность в функционально удовлетворительном состоянии.
18.8. Аневризмы аорты и периферических артерий
Под аневризмой сосуда принято понимать локальное или диффузное расширение просвета, превышающее нормальный диаметр в 2 раза и более.
Классификация аневризм по этиологии:
I. Врожденные аневризмы, наблюдающиеся при заболеваниях стенки аорты (болезнь Марфана, фиброзная дисплазия, синдром Элерса—Данло).

 2. Приобретенные аневризмы возникающие вследствие: 1) невоспалительных заболеваний (атеросклеротические, послеоперационные, травматические аневризмы); 2) воспалительных заболеваний (специфических — туберкулез и сифилис и неспецифических — аортоартериит; микотические поражения).
2. Приобретенные аневризмы возникающие вследствие: 1) невоспалительных заболеваний (атеросклеротические, послеоперационные, травматические аневризмы); 2) воспалительных заболеваний (специфических — туберкулез и сифилис и неспецифических — аортоартериит; микотические поражения).
Причиной образования аневризм может быть идиопатический медионек-роз Эрдгейма, медионекроз во время беременности.
18.8.1. Аневризмы аорты
Большинство аневризм аорты имеют атеросклеротический генез. Макроскопически внутренняя поверхность атеросклеротической аневризмы представлена атероматозными бляшками, местами изъязвленными и кальцинированными. Внутри полости аневризмы пристеночно располагаются уплотненные массы фибрина. Они составляют "тромботическую чашку". Отмечается поражение мышечной оболочки с дистрофией и некрозом эластических и коллагеновых мембран, резкое истончение медии и адвентиции и утолщение интимы за счет атероматозных масс и бляшек — эластический каркас стенки оказывается практически разрушенным. Постепенно накапливаясь и спрессовываясь под давлением крови, тромботические массы могут почти полностью заполнить аневризматический мешок, оставив только узкий просвет для тока крови. В связи с ухудшением трофики вместо ожидаемой организации "тромботической чашки" возникает ее некроз в месте прилегания к стенкам аневризмы, повреждается и сама стенка. Таким образом, отложения фибрина приводят не к укреплению, а к ослаблению стенки аневризмы.
По морфологическому строению стенки аневризмы подразделяют на истинные и ложные.
Образование истинных аневризм связано с поражением сосудистой стенки различными патологическими процессами (атеросклероз, сифилис и т. д.). При истинных аневризмах структура сосудистой стенки сохраняется. Стенка ложных аневризм представлена рубцовой соединительной тканью, образовавшейся в процессе организации пульсирующей гематомы. Примерами ложных аневризм служат травматическая и послеоперационная аневризмы.
По форме аневризмы делятся на мешотчатые и веретенообразные. Для первых характерно локальное выпячивание стенки аорты, для вторых — диффузное расширение всей окружности аорты.
Патологическая физиология. При аневризме отмечается резкое замедление линейной скорости кровотока в мешке, его турбулентность. В дисталь-ное русло поступает лишь около 45 % объема крови, находящейся в аневризме. Механизм замедления кровотока в аневризматическом мешке обусловлен тем, что основной поток крови, проходя по аневризматической полости, устремляется вдоль стенок. Центральный поток при этом замедляется вследствие возврата крови, обусловленного турбулентностью кровотока, наличием тромботических масс в аневризме.
По клиническому течению принято выделять не осложненные, осложненные, расслаивающиеся аневризмы. Наиболее частыми осложнениями аневризм являются: I) разрыв аневризматического мешка с профузным, угрожающим жизни кровотечением и образованием массивных гематом, 2) тромбоз аневризмы, эмболия артерий тромботическими массами, 3) инфицирование аневризмы с развитием флегмоны окружающих тканей.
Аневризмы грудной аорты. Частота их, по данным патологоанатомиче-ских вскрытий, варьирует в пределах 0,9—1,1 %. Различают аневризмы корня аорты и ее синусов (синусов Вальсальвы), восходящей аорты, дуги аорты, нисходящей аорты, торакоабдоминальные аневризмы. Возможны сочетан-ные поражения смежных сегментов.
Этиология и патогенез. К развитию аневризм приводят как врожденные заболевания (коарктация аорты, синдром Марфана, врожденная извитость дуги аорты), так и приобретенные (атеросклероз, сифилис, синдром Такая-су, ревматизм), а также травмы грудной клетки. Аневризмы могут возникать и в области сосудистого шва после операций на аорте.
При аневризме нарушается нормальный кровоток в дистальном отделе аорты, возрастает нагрузка на левый желудочек и ухудшается коронарное кровообращение. У некоторых больных возникает недостаточность аортального клапана, усугубляющая тяжесть гемодинамических нарушений.
Клиническая картина и диагностика зависят от локализации аневризмы и ее размеров. При небольших аневризмах клинических проявлений может не быть.
Для аневризм среднего и большого размера характерны боли, обусловленные давлением на окружающие ткани и растяжением нервных сплетений аорты. При аневризмах дуги аорты боль чаще локализуется в груди и иррадиирует в шею, плечо и спину; при аневризмах восходящей аорты больные отмечают боль за грудиной, а при аневризмах нисходящей аорты — в межлопаточной области. Если аневризма сдавливает верхнюю полую вену, то возникает головная боль, отек лица, удушье. При больших аневризмах дуги и нисходящей аорты возникает осиплость голоса (сдавление возвратного нерва); иногда появляется дисфагия (сдавление пищевода). Нередко больные жалуются на одышку и кашель, связанные с давлением аневризматического мешка на трахею и бронхи. Иногда возникает затруднение дыхания, усиливающееся в горизонтальном положении. При вовлечении в процесс ветвей дуги аорты могут присоединиться симптомы хронической недостаточности кровоснабжения головного мозга. При торакоабдоминаль-ных аневризмах возможно развитие синдрома брюшной жабы (angina ab-dominalis).
Осмотр больных выявляет одутловатость, синюшность лица и шеи, набухание шейных вен вследствие затруднения венозного оттока. Пульсирующее выпячивание на передней поверхности грудной клетки бывает обусловлено большой аневризмой, разрушающей грудину и ребра. Сдавление шейного симпатического ствола проявляется синдромом Бернара—Горнера.
При синдроме Марфана (аномалия развития соединительной ткани) больные имеют характерный внешний вид: высокий рост, узкое лицо, непропорционально длинные конечности и паукообразные пальцы; иногда выявляют кифосколиоз, воронкообразную грудную клетку. У 50 % больных имеется вывих или подвывих хрусталика.
При поражении брахиоцефальных артерий наблюдают асимметрию пульса и давления на верхних конечностях, расширение границ сосудистого пучка вправо от грудины. Частым симптомом заболевания является систолический шум, который при аневризмах восходящей аорты и дуги аорты выслушивается во втором межреберье справа от грудины. Он обусловлен турбулентным характером кровотока в полости аневризматического мешка. При аневризме, сочетающейся с недостаточностью аортального клапана, в третьем межреберье слева от грудины выслушивается систолодиастоличе-ский шум.
Рентгенологическим признаком аневризмы грудной аорты является на-
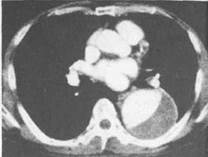
|
личие гомогенного образования с ровными четкими контурами, неотделимого от тени аорты и пульсирующего синхронно с ней. Аневризмы восходящего и нисходящего отделов аорты особенно хорошо прослеживаются во I1 косой проекции. При рентгенологическом исследовании можно обнаружить также смещение аневризмой трахеи, бронхов и пищевода, контрастированного барием.
| Рис. 18.17. Аневризма грудной аорты]КТ-ангиограмма. |
Компьютерная томография позволяет определить локализацию и размеры аневризм, наличие в полости аневриз-матического мешка тромботических масс (рис. 18.17). Эхокардиография дает возможность выявить аневризмы восходящего отдела и дуги аорты. В последние годы для диагностики аневризм грудной аорты часто применяют УЗИ при помощи чреспищеводного датчика.
В диагностике аневризм чаще используют ангиографию по Сельдингеру, которую целесообразно выполнять в двух проекциях с введением контрастного вещества в восходящую аорту. Диагноз может быть подтвержден и при КТ- и МР-ангиографии. Дифференциальный диагноз следует проводить с новообразованиями легких и средостения.
Лечение. Как правило, выполняют резекцию аневризмы с протезированием аорты. В последние годы стали применять закрытое эндолюминальное эндо-протезирование аневризм специальным эндопротезом, который вводится в просвет аневризмы с помощью специального проводника и фиксируется выше и ниже аневризматического мешка крючками, расположенными на концах протеза. Наибольшие технические трудности представляют оперативные вмешательства при аневризмах дуги аорты, когда одновременно выполняют и реконструкцию брахиоцефальных артерий.
Прогноз. При аневризмах грудной аорты прогноз неблагоприятный. Большинство больных умирают в течение 2—3 лет от разрывов аневризмы или сердечной недостаточности.
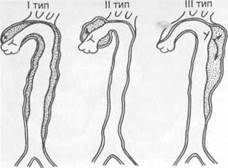
Расслаивающие аневризмы грудной аорты составляют 20 % аневризм этого сегмента и 6 % всех аневризм аорты, характеризуются надрывом интимы. и расслоением стенки аорты током крови, проникающей между интимой и I мышечной оболочкой. Процесс образования расслаивающей аневризмы начинается с надрыва и отслойки интимы (фенестрации), вследствие чего под влиянием высокого артериального давления образуется ложный просвет между интимой и измененной мышечной оболочкой —дополнительный канал в стенке аорты. Наиболее частой причиной развития расслаивающих аневризм является атеросклеротическое поражение стенки аорты при наличии сопутствующей артериальной гипертензии. Другими причинами могут быть синдром Марфана, идиопатический медионекроз Эрдгейма. Различают три типа расслаивающих аневризм: I тип — расслоение восходящей аорты с тенденцией к распространению на остальные ее отделы; II тип — расслоение только восходящей аорты; III тип — расслоение нисходящего отдела аорты с возможностью перехода на брюшной ее сегмент (рис. 18.18).
Клиническая картина. Симптомы расслоения аорты разнообразны и могут имитировать практически все сердечно-сосудистые, а также неврологические и урологические заболевания. Возникновение тех или иных симпто-
|
мов зависит от локализации фенест-рации интимы и протяженности расслоения, сдавления ветвей аорты. Начало заболевания характеризуется внезапным появлением чрезвычайно интенсивных болей за грудиной, ир-радиирующих в спину, лопатки, шею, верхние конечности, сопровождающихся повышением артериального давления и двигательным беспокойством. Подобная клиническая картина ведет к ошибочному диагнозу инфаркта миокарда.
| Рис. 18.18. Типы расслаивающих аневризм Объяснение в тексте. |
Когда расслоение начинается с восходящей аорты (I и II типы расслаивающих аневризм), возможно острое развитие недостаточности
клапана аорты с появлением характерного систолодиастолического шума на аорте, а иногда и коронарной недостаточности вследствие вовлечения в патологический процесс венечных артерий. Нарушение кровотока по брахио-цефальным артериям ведет к тяжелым неврологическим нарушениям (геми-парезы, инсульты и т. д.) и асимметрии пульса на верхних конечностях. По мере распространения расслаивающей аневризмы на нисходящий и брюшной отделы аорты присоединяются симптомы сдавления висцеральных ее ветвей, а также признаки артериальной недостаточности нижних конечностей. Финалом заболевания является разрыв стенки аорты, сопровождающийся массивным кровотечением в плевральную полость или полость перикарда со смертельным исходом.
Период расслоения может быть острым (до 48 ч), подострым (до 2— 4 нед) или хроническим (до нескольких месяцев). В течение первых 2 дней умирают до 45 % больных.
|
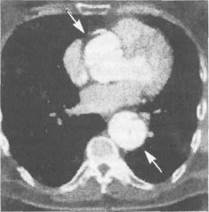
В диагностике расслаивающих аневризм используют рентгенологический и ультразвуковой методы исследования, компьютерную томографию и аор-тографию. Рентгенологическое исследование позволяет обнаружить расширение тени средостения, аорты, а иногда и наличие гемоторакса. Эхокардиография дает возможность выявить увеличение размеров восходящей аорты, расслоение стенки корня аорты, недостаточность клапана аорты. С помощью УЗИ и компьютерной томографии при расслаивающей аневризме удается зарегистрировать два просвета и два контура стенки аорты (рис. 18.19), определить ее протяженность, а также прорыв в полость плевры или перикарда. Основным ангиографическим признаком расслаивающей аневризмы является двойной контур аорты.
| Рис. 18.19. Расслаивающая аневризма аорты III типа. КТ-ангиограмма. |
Лечение. В остром периоде возможно проведение консервативного лечения, направленного на снятие боли и сниже-

 ние артериального давления. В ряде случаев это позволяет перевести острое расслоение в хроническое и осуществить оперативное лечение в более благоприятных условиях. Однако прогрессирование расслоения, развитие ocт-рой аортальной недостаточности, сдавление жизненно важных ветвей аорты, угроза разрыва или разрыв аневризмы являются показаниями к экстренной операции. В зависимости от размеров аневризмы у одних больных производят ее резекцию, сшивание расслоенной аортальной стенки с последующим анастомозом конец в конец, у других — резекцию с протезированием аорты. При недостаточности клапана аорты операцию дополняют его протезированием.
ние артериального давления. В ряде случаев это позволяет перевести острое расслоение в хроническое и осуществить оперативное лечение в более благоприятных условиях. Однако прогрессирование расслоения, развитие ocт-рой аортальной недостаточности, сдавление жизненно важных ветвей аорты, угроза разрыва или разрыв аневризмы являются показаниями к экстренной операции. В зависимости от размеров аневризмы у одних больных производят ее резекцию, сшивание расслоенной аортальной стенки с последующим анастомозом конец в конец, у других — резекцию с протезированием аорты. При недостаточности клапана аорты операцию дополняют его протезированием.
Аневризмы брюшной аорты. По данным патологоанатомических вскрытий, такие аневризмы наблюдаются в 0,16—1,06 % случаев.
Этиология и патогенез. К развитию аневризм брюшной аорты приводя те же заболевания, которые вызывают образования аневризм грудной аорть Основной причиной является атеросклероз.
По локализации выделяют следующие типы аневризм брюшного отдел аорты:
I тип — аневризма проксимального сегмента брюшной аорты с вовлече
нием висцеральных ветвей;
II тип — аневризма инфраренального сегмента без вовлечения бифурка
ции;
III тип — аневризма инфраренального сегмента с вовлечением бифурка
ции аорты и подвздошных артерий;
IVтип — тотальное поражение брюшной аорты.
V подавляющего большинства больных аневризмы располагаются ниже
уровня отхождения почечных артерий.
Можно также разделить аневризмы по их величине на малые (диаметром до 6 см) и большие (более 6 см). Существует прямая зависимость между размерами аневризм и их склонностью к разрывам. При малых аневризмах выживаемость в течение 1 года составляет 75 %, в течение 5 лет — 48 %. Если диаметр аневризмы больше 6 см, то выживаемость в течение года — 50 %, в течение 5 лет — лишь 6 %.
Клиническая картина и диагностика. Наиболее постоянным симптомом являются боли в животе. Они локализуются обычно в околопупочной области или в левой половине живота, могут быть непрерывными ноющими или приступообразными; иногда иррадиируют в поясничную или паховую область, у некоторых больных локализуются преимущественно в спине. Боли возникают вследствие давления аневризмы на нервные корешки спинного мозга и нервные сплетения забрюшинного пространства. Нередко больные жалуются на чувство усиленной пульсации в животе, ощущение тяжести и распирания в эпигастральной области, вздутие живота. Иногда снижается аппетит, появляются тошнота, рвота, отрыжка, запоры, похудание, что связано с компрессией желудочно-кишечного тракта либо с вовлечением в патологический процесс висцеральных ветвей брюшной аорты. Аневризма брюшной аорты может протекать бессимптомно. При осмотре больных в горизонтальном положении нередко выявляют усиленную пульсации: аневризмы. При пальпации в верхней половине живота, чаще слева от средней линии, определяют пульсирующее опухолевидное образование плотно-эластической консистенции, безболезненное или малоболезненное, чаще неподвижное. При аускультации над образованием выявляют систолический шум, проводящийся на бедренные артерии.
|
|
|
|
|
Дата добавления: 2015-05-09; Просмотров: 453; Нарушение авторских прав?; Мы поможем в написании вашей работы!