
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Сперматозоид. Строение,функционирование. Капацитация. 2 страница
|
|
|
|
21. Дорсальная (или пресомитная, параксиальная) мезодерма и образование сомитов. Строение сомитов и их производные.
Клетки зародышевой мезодермы выселяются из эпибласта и формируют пресомитную мезодерму, из которой возникают сомиты – симметричные парные структуры по бокам от хорды и нервной трубки.
А именно, клетки, прошедшие через первичную полоску, мигрируют в латеральном направлении и образуют непрерывный пласт. В непосредственной близости от нервной трубки и хорды мезодермальные клетки образуют скопления в виде потенциальных сомитов – сомитомеров, которые определяют сегментацию хорды, нервной трубки, промежуточной и латеральной мезодермы. В результате пролиферации, их миграции и последующей агрегации из сомитомеров формируется дорсальная мезодерма – сомиты. Образование сомитов происходит от головного к хвостовому концу зародыша, параллельно с регрессией первичной полоски. В каждом сомите различают склеротом, дерматом и миотом. Также в сомите существует полость, ограниченная клетками, связанными между собой плотными контактами.
Склеротом: клетки дифференцируются в хрящевые и образуют позвонки, ребра и лопатки.
Миотом: клетки скелетной мускулатуры.
Дерматом: клетки соединительнотканной части кожи.
22. Начало и последовательность событий в ходе нейруляции (указать сроки).
Нейруляция – процесс закладки нервной системы и осевых структур. Начинается с 16 суток развития и завершается в основном к 22-23 суткам.
Стадии нейруляции: индукция (первичная эмбриональная индукция) нервной пластинки (19 сутки) - приподнимание краев нервной пластинки и образование нервного желобка (20 сутки) - проявление нервных валиков - формирование нервного гребня и начало выселения из него клеток - смыкание нервных валиков с образованием нервной трубки (22 сутки) - срастание эктодермы над нервной трубкой (23 сутки).
23. Что такое нервный гребень, как и когда он образуется? Перечислите его производные.
После смыкания валиков и образования нервной трубки часть эктодермы, расположенная между нейральной и ненейральной (кожной) эктодермой, формирует новую структуру – нервный гребень.
Нервный гребень — совокупность клеток, выделяющихся из краевых отделов нервного желобка во время его замыкания в нервную трубку. Клетки нервного гребня обладают развитой способностью мигрировать в организме. Существует с 19 по 22 сутки.
Из нервного гребня развиваются:
· многие ганглии нервной системы (спинальные, вегетативные),
· глиальные клетки периферической нервной системы (шванновские),
· вспомогательные клетки нервных окончаний,
· пигментные клетки (меланоциты кожи),
· хрящи лицевого черепа,
· часть мозговых оболочек,
· хромаффинные клетки надпочечников,
· одонтобласты (клетки, секретирующие дентин) и т. д.
· В сердце из мезенхимальных клеток, происходящих из нервного гребня, формируется перегородка между аортой и лёгочным стволом.
Известны три основных пути миграции:
1). В вентральном направлении через передний отдел сомита, то есть по окружности, перпендикулярной оси нервной трубки, вниз. Мигрировавшие таким образом клетки образуют вегетативные (симпатические и парасимпатические) ганглии, вещество надпочечников, спинальные ганглии.
2).Клетки, примыкающие к заднему отделу, мигрируют через передний, то есть вначале движутся вдоль оси нервной трубки, а потом спускаются так же, как в первом случае. Образуют спинальные ганглии.
3).Миграция в дорсолатеральном направлении — под эктодерму, то есть в стороны от нервной трубки, не спускаясь. Образуют меланоциты.
24. Понятие о мезенхиме. Производные мезенхимы.
Мезодермальная паренхи́ма, или мезенхи́ма — зародышевая соединительная (ретикулярная) ткань большинства многоклеточных животных и человека. Мезенхима возникает за счёт клеток разных зародышевых листков (эктодермы, энтодермы и мезодермы). У позвоночных мезенхима возникает из сомитов в местах разрыхления их участков— дерматомов и склеротомов, а также в результате выселения клеток из висцерального и париетального листков спланхнотомов. Из мезенхимы образуются соединительная ткань, кровеносные сосуды (в частности эндотелий), главные мышцы, висцеральный скелет, пигментные клетки и нижний слой соединительнотканной части кожи.
25. Как происходит формирование тела? (указать сроки).
На 4 неделе завершается нейруляция, начинается активная закладка органов – органогенез. На этом сроке появляются зачатки конечностей и закладываются основные системы органов, но процесс их роста и становление функций продолжается в плодном и постнатальном периодах. Согласно клональной теории развития любая ткань и орган берут свое начало из небольшой группы клонов, каждый из которых образуется из своей стволовой клетки. На ранних стадиях становления общего плана тела важную роль играет мезодерма, служащая носителем позиционной информации.
Динара Д.
21.Дорсальная(или пресомитная,параксимальная) мезодерма и образование сомитов.Строение сомитов и их производные.
Образование сомитов происходит от головного к хвостовому концу зародыша.Новая пара сомитов образуется кзади от последней уже сформировавшейся пары через 6-7 часов. В сомите существует полость,ограниченная клетками,связанными между собой при помощи плотных контактов.В каждом сомите различают склеротом,дерматом и миотом.Их клетки имеют свои пути миграции и служат источником для различных структур.
23.Что такое нервный гребень,как и когда он образуется?Перечислите его производные.
После смыкания валиков и образования нервной трубки часть эктодермы,расположенная между нейральной и ненейральной (кожной) эктодермой формирует новую структуру-нервный гребень.
производные: одонтобласты,меланоциты,шванновские клетки,хрящевые,костные,соединительнотканные,мышечные клетки лица.
22.Начало и последовательность событий ходе нейруляции.
Нейруляция-процесс закладки нервной системы и осевых структур.Начинается на 4й неделе развития и завершается на 22-23 сутки.
А)стадия нейруляции:
1)индукция нервной системы
2)приподнимание краёв нервной пластинки и образовании нервного желобка.
3)появление нервных валиков
4)формирование нервного гребня и начало выселения из него клеток.
5)слияние нервных валиков-образование нервныз валиков.
6)смыкание эктодермы над нервной трубкой.
Б)Первичная эмбриональная индукция-образование нервной пластинки из дорсальной эктодемы.
В)Нервная пластинка
Г)Нервная трубка-головной и спинной мозг.
д)Нервный гребень-одонтобласты,меланоциты,шванновские клетки,хрящевые,костные,соединительнотканные, мышечные клетки лица
Г)Нейрогенные плакоды-утолщения эктодермы по обе стороны от нервной трубки в краниальном отделе-обонятельные,слуховые,хрусталиковые.
25.как происходит формирование тела.(сроки)
1 неделя.Начальный период развития.
в результате 3-го деления дробления образуется 8 бластомеров.Непосредственно перед 4ым делением дробления с образованием 16 бластомеров эмбрион подвергается компактизации.Клетки начинают экспрессировать Са-зависимый белок адгезии увоморулин,который способствует сближению и поляризации клеток морулы.
2 неделя
а)начальный период гаструляции.
-Расщепление эмбриобласта на эпибласт и гипобласт.
-Дифференцировка трофобласта на цитотрофобласт и синцитиотрофобласт.
-Образование первичного желточного мешка и амниотической полости.
б)гаструляция:закладки зародышевых листков.
3 неделя-Эмбриональный период развития.Образование первичной полоски.
Характеризуется установлением полярности(осей): краниально-каудальной,дорсо-вентральной.
4 неделя(формирование тела)
Желточный мешок:
-внезародышевая энтодерма(гипобласт),внутренний листок
-внезародышевая мезодерма(эпибласт),наружный листок
Желточный мешок-вынесенная за пределы зародыша часть первичной кишки.
ФУНКЦИИ:
-Внезародышевая мезодерма---эмбриональный гемопоэз и эндотелий первичных суставов
-Внезародышевая энтодерма---источник первичных половых клеток
24.Понятие о мезенхиме.Производные мезенхимы.
Мехенхима- зародышевая соединительная ткань; возникает у позвоночных из разных участков мезодермы.
производные:тучные клетки соединительной ткани,гладкомышечные клетки,кровеностные клетки,незрелые клетки злокачественных клеток и т.д.
26. Развитие эпителиальной и соединительной ткани. Связь эпителия с базальной мембраной. Как происходит образование коллагеновых и эластических волокон?
Эпителии развиваются из всех трех зародышевых листков, начиная с 3—4-й недели эмбрионального развития человека. В зависимости от эмбрионального источника различают эпителии эктодермального, мезодермального и энтодермального происхождения. Родственные виды эпителиев, развивающиеся из одного зародышевого листка, в условиях патологии могут подвергаться метаплазии, т.е. переходить из одного вида в другой, например в дыхательных путях эпителий при хронических бронхитах из однослойного реснитчатого может превратиться в многослойный плоский, который в норме характерен для ротовой полости. Соединительные ткани — это комплекс тканей мезенхимного происхождения. Различают эмбриональный и постэмбриональный гистогенез соединительных тканей. В процессе эмбрионального гистогенеза мезенхима приобретает черты тканевого строения раньше закладки других тканей. В дифференцировке мезенхимы отмечаются топографическая асинхронность как в зародыше, так и во внезародышевых органах, высокие темпы размножения клеток, волокнообразования, перестройка ткани в процессе эмбриогенеза — резорбция путем апоптоза и новообразование ткани. Постэмбриональный гистогенез в нормальных физиологических условиях происходит медленнее и направлен на поддержание тканевого гомеостаза, пролиферацию малодифференцированных клеток и замену ими отмирающих клеток. Существенную роль в этих процессах играют межклеточные внутритканевые взаимодействия, индуцирующие и ингибирующие факторы (такие как интегрины, межклеточные адгезивные факторы, функциональные нагрузки, гормоны, оксигенация, наличие малодифференцированных клеток). Наиболее прочно клетки эпителия связаны с базальной мембраной в области полудесмосом. Здесь от плазмолеммы эпителиоцитов через светлую пластинку к темной пластинке базальной мембраны проходят «якорные» филаменты. В этой же области, но со стороны подлежащей соединительной ткани в темную пластинку базальной мембраны вплетаются пучки «заякоривающих» фибрилл коллагена VII типа, обеспечивающих прочное прикрепление эпителиального пласта к подлежащей ткани.
Коллагеновые волокна. Образуются коллагеновые волокна при полимеризации молекул тропоколлагена. Молекулу формируют три полипептидных цепочки, содержащих около тысячи аминокислотных остатков. Из них 1/3 составляет глицин, 1/3 — приходится на пролин или лизин и остальное — на другие аминокислоты. Молекулы тропоколлагена в коллагеновом волокне продольно ориентированы. Они сдвинуты друг относительно друга на 1/4 своей длины. За счет этого в протофибриллах коллагенового волокна возникает поперечная исчерченность с периодом повторяемости темных и светлых участков в 64-70 нм. При участии гликозаминогликанов и протеогликанов из протофибрилл коллагена формируются фибриллы толщиной 50-100 нм, а затем и волокна с поперечником 1-3 мкм. Коллагеновые волокна располагаются в различных направлениях, образуя подобие войлока. Они обладают малой растяжимостью и большой прочностью на разрыв.
Эластические волокна. Это волокна диамером 0,2-10 мкм. В фиробластах синтезируются молекулы белка — эластина, содержащего аминокислоты: лизин, пролин, глицин, лейцин и в меньшей степени — оксипролин и другие. Внеклеточное формирование эластических волокон происходит в два этапа: 1) расположение фибрилл в виде пучка, 2) пропитывание этого пучка аморфным веществом. Молекулы эластина располагаются в фибриллах без определенной ориентировки (как молекулы в резине). Эластические волокна обладают большой растяжимостью и сравнительно малой прочностью. Они обычно анастомозируют друг с другом, образуя широкопетлистую сеть.
27. Хондрогенез, рост хряща и его регуляция.
Гистогенез хрящевых тканей (хондрогистогенез). Хрящевые ткани развиваются из мезенхимы. Начинается хондрогенез с уплотнения мезенхимы на месте будущей хрящевой ткани и образования хондрогенного участка. Клетки в составе такого участка интенсивно делятся митозом, сближаются друг с другом, увеличиваются в размерах. Опорную функцию хондрогенные клетки выполняют за счет собственного внутреннего напряжения, или тургора.
На следующей стадии гистогенеза хрящевые клетки начинают продуцировать межклеточное вещество. Формируется первичная хрящевая ткань. Происходит существенная перестройка внутренней организации хондробластов, в которых развивается белоксинтезирующий аппарат (гранулярная эндоплазматическая сеть, комплекс Гольджи). Хондробласты осуществляют синтез двух основных компонентов межклеточного вещества — специфических коллагеновых белков (П-го типа) и гликозаминогликанов. За счет деления клеток масса первичной хрящевой ткани увеличивается.
Следующая стадия гистогенеза хрящевых тканей характеризуется дальнейшей дифференцировкой хондробластов, которые начинают секретировать сульфатированные гликозаминогликаны. В межклеточном веществе накапливаются протеогликаны — соединение неколлагеновых белков с гликозаминогликанами (хондромукоид). Большая часть последних представлена хондроитинсульфатом (сульфатированным гликозаминогликаном), который окрашивается метахроматично. Поскольку хрящ не содержит кровеносных сосудов, питание ткани происходит путем диффузии. В центре хряща нередко создаются условия ухудшенной трофики. В этих участках происходят гибель хрящевых клеток и межклеточного вещества и отложение солей кальция (асбестовая дистрофия хряща).
С увеличением массы межклеточного вещества синтетическая активность хондробластов уменьшается. Блокируется и их способность к синтезу ДНК. Хондробласты превращаются в хондроциты — зрелые хрящевые клетки. Последние располагаются обычно группами по 2, 4 или 8 клеток в общей полости. Это так называемые изогенные группы клеток, или "гнезда клеток". Хрящевые клетки, располагающиеся в глубине развивающейся хрящевой ткани, сохраняют некоторое время способность делиться митозом и синтезировать межклеточное вещество, обеспечивая внутренний, интерстициальный, рост.
28. Прямой и непрямой остеогенез. Развитие костей скелета и черепа.
Прямой (первичный) остеогистогенез. Развитие кости из мезенхимы.
Такой способ остеогенеза характерен для развития грубоволокнистой костной ткани при образовании плоских костей, например покровных костей черепа. Этот процесс наблюдается в основном в течение первого месяца внутриутробного развития и характеризуется образованием сначала первичной «перепончатой», остеоидной костной ткани с последующим отложением солей кальция, фосфора и др. в межклеточном веществе. Первая стадия — образование скелетогенного островка. Вторая стадия – остеоидная. Во второй стадии происходит дифференцировка клеток островков, образуется органическая матрица костной ткани, или остеоид. Некоторые клетки, дифференцирующиеся в остеоциты, уже в этой стадии могут оказаться включенными в толщу волокнистой массы. Другие, располагающиеся по поверхности, дифференцируются в остеобласты. В течение некоторого времени остеобласты располагаются по одну сторону волокнистой массы, но вскоре коллагеновые волокна появляются и с других сторон, отделяя остеобласты друг от друга. Постепенно эти клетки оказываются «замурованными» в межклеточном веществе, теряют способность размножаться и превращаются в остеоциты. В то же время из окружающей мезенхимы образуются новые генерации остеобластов, которые наращивают кость снаружи.Т.е. обеспечивают аппозиционный рост костной ткани. Третья стадия (прямого остегенеза) — обызвествление, или кальцификация, межклеточного вещества. К моменту завершения остеогенеза по периферии зачатка кости в эмбриональной соединительной ткани появляется большое количество волокон и остеогенных клеток. Часть этой волокнистой ткани, прилегающей непосредственно к костным перекладинам, превращается в надкостницу, или периост (periosteum), который обеспечивает трофику и регенерацию кости.Такая кость, появляющаяся на стадиях эмбрионального развития и состоящая из перекладин ретикулофиброзной костной ткани, называется первичной губчатой костью. В более поздних стадиях развития она заменяется вторичной губчатой костью взрослых, которая отличается от первой тем, что построена уже из пластинчатой костной ткани (четвертая стадия остеогенеза). В отличие от хрящевой ткани кость всегда растет способом наложения новой ткани на уже имеющуюся, т.е. путем аппозиции.
Непрямой (вторичный) остеогистогенез. Развитие кости на месте хряща. На 2-м месяце эмбрионального развития в местах будущих трубчатых костей закладывается из мезенхимы хрящевой зачаток, который очень быстро принимает форму будущей кости (хрящевая модель). Зачаток состоит из эмбрионального гиалинового хряща, покрытого надхрящницей. Развитие кости на месте хряща, т.е. непрямой остеогенез, начинается в области диафиза (т.н. перихондральное окостенение). Образованию перихондральной костной манжетки предшествует разрастание кровеносных сосудов. Происходит дифференцировка остеобластов, образующих в виде манжетки сначала ретикулофиброзную костную ткань (первичный центр окостенения), затем заменяющуюся на пластинчатую. Образование костной манжетки нарушает питание хряща. Вследствие этого в центре диафизарной части хрящевого зачатка возникают дистрофические изменения. Хондроциты вакуолизируются, их ядра пикнотизируются, образуются так называемые пузырчатые хондроциты. Рост хряща в этом месте прекращается. Удлинение перихондральной костной манжетки сопровождается расширением зоны деструкции хряща и появлением остеокластов, которые очищают пути для врастающих в модель трубчатой кости кровеносных сосудов и остеобластов. Это приводит к появлению очагов «внутреннего» эндохондрального окостенения (вторичные центры окостенения). В связи с продолжающимся ростом соседних неизмененных дистальных отделов диафиза хондроциты на границе эпифиза и диафиза собираются в продольные колонки. Таким образом, в колонке хондроцитов имеются два противоположно направленных процесса — размножение и рост в дистальных отделах диафиза и дистрофические процессы в его проксимальном отделе. С момента разрастания сосудистой сети и появления остеобластов надхрящница перестраивается, превращаясь в надкостницуПод влиянием ферментов, выделяемых остеокластами, происходит растворение (хондролиз) обызвествленного межклеточного вещества.Диафизарный хрящ разрушается, в нем возникают удлиненные пространства, в которых «поселяются» остеоциты, образующие на поверхности оставшихся участков обызвествленного хряща костную ткань. Вокруг сосудов, которые идут по длинной оси зачатка кости из прилегающей к ним мезенхимы, на месте разрушающейся ретикулофиброзной кости начинают образовываться концентрические пластинки, состоящие из параллельно ориентированных тонких коллагеновых волокон и цементирующего межклеточного вещества. Так возникают первичные остеоны. Вслед за диафизом центры окостенения появляются в эпифизах. В промежуточной области между диафизом и эпифизами сохраняется хрящевая ткань — метафизарный хрящ, являющийся зоной роста костей в длину.
29. Кроветворение у эмбриона и плода, стадии гемопоэза. Кровь новорожденного. Возрастные изменения гемограммы, физиологические перекресты.
У эмбриона и плода последовательно и с частичным перекрыванием по времени возникновения и затухания различают мегалобластическую, гепатоспленотимическую стадии и костномозговое кроветворение.
Начинается гемопоэз на 3-й неделе пренатального развития.
Мегалобластическая стадия: во внезародышевой мезодерме желточного мешка в течении 3-й недели формируются скопления мезенхимных клеток – кровяные островки. Клетки, расположенные по периферии островка дифференцируются в эндотелиальные клетки первичных кровеносных сосудов, а расположенные в центральной части – первичные эритробласты. На 12-й недели кроветворение в желточном мешке заканчивается.
Гепатоспленотимическая стадия: начинается на 2-м месяце развития, когда стволовые клетки заселяют печень, селезенку и тимус. В печени кроветворение начинается на 5-6 неделе (образование эритроцитов, гранулоцитов, тромбоцитов). В селезенке гемопоэз выражен на 4-8 месяцах внутриутробного развития (образуются эритроциты, а перед рождением - лимфоциты). В тимусе первые лимфоциты появляются на 7-8 неделе.
Костномозговое кроветворение: в течение 5-го месяца развития гемопоэз начинается в костном мозге. К 7 месяцу он – главный орган кроветворения.
Гемограмма: Число эритроцитов в момент рождения и в первые часы жизни выше, чем у взрослого человека, и достигает 6.0—7.0 x 1012 в 1 литре крови. К 10—14 суткам оно равно тем же цифрам, что и во взрослом организме. В последующие сроки происходит снижение числа эритроцитов с минимальными показателями на 3—6-м месяце жизни (т.н. физиологическая анемия). Число эритроцитов возвращается к нормальным значениям в период полового созревания. Число лейкоцитов у новорожденных увеличено и достигает 30 x 109 в 1 литре крови. В течение 2 недели после рождения число их падает до 9—15 x 109 в 1 литре (т.н. физиологическая лейкопения). Количество лейкоцитов достигает к 14—15 годам уровня, который сохраняется у взрослого. Соотношение числа нейтрофилов и лимфоцитов у новорожденных такое же, как и у взрослых 4.5—9.0 x 109. В последующие сроки содержание лимфоцитов возрастает, а нейтрофилов падает, и к четвертым-пятым суткам количество этих видов лейкоцитов уравнивается - это т.н. первый физиологический перекрест лейкоцитов. Дальнейший рост числа лимфоцитов и падение нейтрофилов приводят к тому, что на 1—2-м году жизни ребенка лимфоциты составляют 65%, а нейтрофилы — 25%. Новое снижение числа лимфоцитов и повышение нейтрофилов приводят к выравниванию обоих показателей у 4-летних детей (это второй физиологический перекрест). Постепенное снижение содержания лимфоцитов и повышение нейтрофилов продолжаются до полового созревания, когда количество этих видов лейкоцитов достигает нормы взрослого. Новорожденные: нейтрофилы 65-75 %; лимфоциты 20-35 %. 4-е сутки - первый физиологический перекрест: нейтрофилы 45 %; лимфоциты 45 %. 2 года: нейтрофилы - 25 %; лимфоциты - 65 %. 4 года - второй физиологический перекрест: нейтрофилы - 45 %; лимфоциты - 45 %. 14-17 лет: нейтрофилы 65-75 %; лимфоциты 20-35 %.
30. Развитие мышечной ткани.
В соответствии с гистогенетическим принципом в зависимости от источников развития (т.е. эмбриональных зачатков) мышечные ткани подразделяются на 5 типов: мезенхимные (из десмального зачатка в составе мезенхимы); эпидермальные (из кожной эктодермы и из прехордальной пластинки); нейральные (из нервной трубки); целомические (из миоэпикардиальной пластинки висцерального листка спланхнотома); соматические (миотомные).
Первые три типа относятся к подгруппе гладких мышечных тканей, четвертый и пятый — к подгруппе поперечнополосатых.
Поперечнополосатые мышечные ткани:
Скелетная мышечная ткань. Источником развития элементов скелетной (соматической) поперечнополосатой мышечной ткани являются клетки миотомов — миобласты. Одни из них дифференцируются на месте и участвуют в образовании так называемых аутохтонных мышц. Другие клетки мигрируют из миотомов в мезенхиму. Они уже детерминированы, хотя внешне не отличаются от других клеток мезенхимы. Их дифференцировка продолжается в местах закладки других мышц тела. В ходе дифференцировки возникают две клеточные линии. Клетки одной из линий сливаются, образуя удлиненные симпласты — мышечные трубочки (миотубы). В них происходит дифференцировка специальных органелл — миофибрилл. Клетки другой линии остаются самостоятельными и дифференцируются в миосателлитоциты (или миосателлиты). Эти клетки располагаются на поверхности миосимпластов.
Сердечная мышечная ткань. Источники развития сердечной поперечнополосатой мышечной ткани — симметричные участки висцерального листка спланхнотома в шейной части зародыша — так называемые миоэпикардиалъные пластинки. Из них дифференцируются также клетки мезотелия эпикарда. В ходе гистогенеза возникает 3 вида кардиомиоцитов: рабочие, или типичные, или же сократительные, кардиомиоциты; атипичные кардиомиоциты (сюда входят пейсмекерные, проводящие и переходные кардиомиоциты; секреторные кардиомиоциты.
Гладкие мышечные ткани:
Мышечная ткань мезенхимного происхождения. Стволовые клетки и клетки-предшественники гладкой мышечной ткани, будучи уже детерминированными, мигрируют к местам закладки органов. Дифференцируясь, они синтезируют компоненты матрикса и коллаген базальной мембраны, а также эластин. У дефинитивных клеток (миоцитов) синтетическая способность снижена, но не исчезает полностью.
Гладкая мышечная ткань эпидермального происхождения. Миоэпителиальные клетки развиваются из эпидермального зачатка. Они встречаются в потовых, молочных, слюнных и слезных железах и имеют общих предшественников с железистыми секреторными клетками. Миоэпителиальные клетки непосредственно прилежат к собственно эпителиальным и имеют общую с ними базальную мембрану.
Гладкая мышечная ткань нейрального происхождения. Миоциты этой ткани развиваются из клеток нейрального зачатка в составе внутренней стенки глазного бокала. Тела этих клеток располагаются в эпителии задней поверхности радужки. В зависимости от направления отростков (перпендикулярно или параллельно краю зрачка) миоциты образуют две мышцы — суживающую и расширяющую зрачок.
Залялова – НЕТ ОТВЕТОВ
31. Развитие нервной ткани и системы.
Нервная ткань развивается из дорсальной эктодермы. У 18-дневного эмбриона человека эктодерма по средней линии спины дифференцируется и утолщается, формируя нервную пластинку, латеральные края которой приподнимаются, образуя нервные валики, а между валиками формируется нервный желобок.
Передний конец нервной пластинки расширяется, образуя позднее головной мозг. Латеральные края продолжают подниматься и растут медиально, пока не встретятся и не сольются по средней линии в 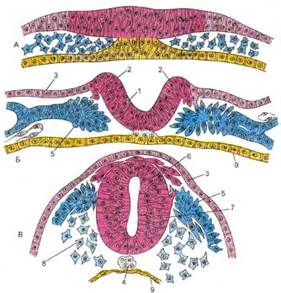 нервную трубку, которая отделяется от лежащей над ней кожной эктодермы. Полость нервной трубки сохраняется у взрослых в виде системы желудочков головного мозга и центрального канала спинного мозга.
нервную трубку, которая отделяется от лежащей над ней кожной эктодермы. Полость нервной трубки сохраняется у взрослых в виде системы желудочков головного мозга и центрального канала спинного мозга.
Часть клеток нервной пластинки образует скопления по бокам от нервной трубки, которые сливаются в рыхлый тяж, располагающийся между нервной трубкой и кожной эктодермой, — это нервный гребень (или ганглиозная пластинка).
Из нервной трубки в дальнейшем формируются нейроны и макроглия центральной нервной системы. Нервный гребень дает начало нейронам чувствительных и автономных ганглиев, клеткам мягкой мозговой и паутинной оболочек мозга и некоторым видам глии: нейролеммоцитам (шванновским клеткам), клеткам-сателлитам ганглиев. Из нервного гребня развиваются также клетки мозгового вещества надпочечников, меланоциты кожи, часть клеток APUD-системы, сенсорные клетки каротидных телец.
32. Развитие органа зрения, органа слуха.
Глаз развивается из различных эмбриональных зачатков. Сетчатка и зрительный нерв формируются из нервной трубки путем образования сначала так называемых глазных пузырьков, сохраняющих связь с эмбриональным мозгом при помощи полых глазных стебельков. Передняя часть глазного пузырька впячивается внутрь его полости, благодаря чему он приобретает форму двухстенного глазного бокала. Часть эктодермы, расположенная напротив отверстия глазного бокала, утолщается (т.н. плакоды), инвагинирует и отшнуровывается от кожной эктодермы, давая начало зачатку хрусталика. Первоначально хрусталик имеет вид полого эпителиального пузырька. Затем клетки эпителия его задней стенки удлиняются и превращаются в так называемые хрусталиковые волокна, заполняющие полость пузырька. В процессе развития внутренняя стенка глазного бокала преобразуется в сетчатку, а наружная - в пигментный слой сетчатки. Из нейробластов внутренней стенки глазного бокала образуются колбочковые и палочковые фоторецепторные (нейросенсорные) клетки и другие нейроны сетчатки. При этом диски будущих колбочковых и палочковых клеток развиваются только а пристствии витамина А. Стебелек глазного бокала пронизывается аксонами образующихся в сетчатке ганглиозных клеток. Эти аксоны и формируют зрительный нерв, направляющийся в мозг. Из окружающей глазной бокал мезенхимы формируются сосудистая оболочка и склера. В передней части глаза склера переходит в покрытую многослойным плоским эпителием прозрачную роговицу. Сосуды и мезенхима, проникающие на ранних стадиях развития внутрь глазного бокала, совместно с эмбриональной сетчаткой принимают участие в образовании стекловидного тела и радужки. Мышца радужки, суживающая зрачок, развивается из краевого утолщения наружного и внутреннего листков глазного бокала, а мышца, расширяющая зрачок, - из наружного листка. Таким образом, обе мышцы радужки по своему происхождению являются нейральными.
|
|
|
|
|
Дата добавления: 2015-05-09; Просмотров: 1120; Нарушение авторских прав?; Мы поможем в написании вашей работы!