
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Эзофагит
|
|
|
|
Хиатальная грыжа
Варикозное расширение вен пищевода
Разрывы слизистой оболочки пищевода
Также называют синдромом Мэллори–Вейса. Продольные разрывы слизистой оболочки в зоне пищеводно-желудочного соединения, иногда достигающие 2–4 см, возникают во время тяжёлой упорной рвоты. Синдром характерен для больных алкоголизмом и проявляется пищеводным кровотечением. Наблюдается гематемезис (кровавая рвота). Кровотечения, как правило, необильны, не требуют срочного хирургического вмешательства и прекращаются самостоятельно. Крайне редко поражается вся стенка пищевода, приводя к перфорации.
При варикозном расширении вены подслизистого слоя пищевода увеличиваются в диаметре, выбухают в просвет пищевода, что выявляется при эндоскопии. Непосредственная причина этого состояния — портальная гипертензия, вызванная циррозом печени, реже тромбозом воротной вены или гепатоцеллюлярной карциномой. Разрывы вен сопровождаются массивными кровотечениями в просвет пищевода, полость желудка и кровавой рвотой. Расширение вен пищевода может протекать бессимптомно до тех пор, пока не произойдут разрыв и кровотечение. Примерно 50% смертельных исходов среди больных циррозом печени связаны с разрывами варикозно расширенных вен. При этом около 40% пациентов погибают после первого же кровотечения из варикозно расширенных вен, а у половины выживших повторное кровотечение развивается в течение года. Лишь немногие пациенты живут дольше двух лет с момента первого кровотечения.
Под хиатальной грыжей (грыжей пищеводного отверстия диафрагмы) понимают выпячивание части желудка в грудную полость через расширенное пищеводное отверстие. Выделяют две формы хиатальной грыжи:
● Скользящая грыжа (90% случаев). Пищеводно-желудочный переход и часть желудка перемещаются в грудную полость и располагаются над диафрагмой. Такая грыжа может сочетаться с гастроэзофагеальной рефлюксной болезнью, проявляется изжогой и дисфагией.
● Параэзофагеальная грыжа (10% случаев). Пищеводно-желудочный переход остается на своем месте, тогда как часть желудка «перекатывается» через него и проникает в грудную полость. Такая грыжа чаще всего течет бессимптомно, но существует опасность ущемления вышедшей части желудка в пищеводном отверстии диафрагмы.
Воспаление слизистой оболочки пищевода, возникающее непосредственно под действием патологического агента. Эзофагиты различают по времени возникновения, характеру течения и этиологии.
● По времени возникновения выделяют эзофагит первичный и вторичный как проявление других заболеваний:
болезней кожи (пузырчатки, полиморфной эритемы);
болезни Крона с поражением верхних отделов желудочно-кишечного тракта;
болезни «трансплантат против хозяина» (после пересадки костного мозга).
● По этиологии выделяют следующие группы эзофагитов.
◊ Инфекционный эзофагит, возникающий обычно у тяжёлых больных с ослабленной иммунной системой. Возбудителями могут быть грибы (кандидоз после массивного лечения антибиотиками, реже мукоромикоз, аспергиллез), вирусы (герпес, цитомегаловирус), бактерии, внедряющиеся в слизистую оболочку при повреждении эпителия желудочным соком (лактобацилла, микобактерия туберкулёза).
◊ Химический эзофагит протекает по трём вариантам:
рефлюкс-эзофагит, когда повреждающим фактором является соляная кислота желудочного сока;
коррозивныйэзофагит при ожогах пищевода крепкими растворами кислот или щелочей;
лекарственныйэзофагит при приёме цитостатиков, нестероидных противовоспалительных препаратов, тетрациклина и т.п.
● По этиологии различают эзофагиты химические и инфекционные (вызванные бактериями, грибами, вирусами).
◊ Химические поражения пищевода, вызванные приёмом жидких щелочей и кислот, — наиболее часто встречающаяся форма заболевания. Щёлочи, обычно не имеющие запаха и вкуса, не вызывают немедленных болей и рвотного рефлекса и потому приводят к более глубоким поражениям стенки пищевода в виде влажного некроза и тромбоза сосудов. Кислоты вызывают сильные боли и рвоту, приводя к немедленному некрозу слизистой оболочки и подслизистой основы пищевода. При этом образуется защитный струп, предотвращающий проникновение кислоты в более глубокие слои. В зависимости от концентрации выпитого химического Вещества различают три степени химического ожога:
I степень — с отёком и эритемой слизистой оболочки или подслизистой основы;
II степень — с вовлечением в патологический процесс внутренних слоёв мышечной оболочки;
III степень — с повреждением всех оболочек стенки пищевода, вплоть до перфорации и проникновения химического агента в околопищеводную клетчатку и соседние органы.
◊ Инфекционные эзофагиты. Самая частая их форма — микозы пищевода, особенно кандидамикоз. Причина кандидозного эзофагита — чаще всего, применение современных антибиотиков широкого спектра действия ослабленными больными с ВИЧ-инфекцией, после пересадки органов, при химиотерапии злокачественных новообразований. Диагноз ставится легко при эзофагоскопии: по наличию множественных беловато-жёлтых налётов с периферической гиперемией слизистой оболочки, а также множественных спор и нитей грибов при микроскопии слизи или биоптата.
● По характеру течения эзофагит может быть острым и хроническим.
Острый эзофагит
Различают следующие морфологические формы острого эзофагита: катаральный, фибринозный, эрозивный, язвенный, флегмонозный, геморрагический, гангренозный (некротический).
● Катаральный эзофагит — наиболее распространённая форма воспаления пищевода. Эндоскопически отчётливо видны гиперемия, отёк и гиперпродукция слизи. При микроскопии: нарушения микроциркуляции в виде межклеточного отёка и диапедеза в слизистой оболочке и подслизистой основе, незначительные повреждения эпителия и усиление его слущивания.
● Эрозивный эзофагит — как правило, осложнение катарального эзофагита, возникает обычно при инфекционных заболеваниях.
● Фибринозный эзофагит (чаще как осложнение дифтерии и скарлатины) характеризуется наличием мощного слоя фибрина на поверхности слизистой оболочки. Тяжёлая форма фибринозного эзофагита может привести к стриктуре пищевода.
● Язвенный эзофагит возникает при значительной глубине некротического процесса. Характерны единичные или множественные дефекты слизистой оболочки и подслизистой основы, макро- и микроскопические очаги кровоизлияний.
● Флегмонозный эзофагит развивается при инфицировании механических повреждений задней стенки пищевода и быстро распространяется по слизистой оболочке. Типично появление гноя в крае дефекта слизистой оболочки, резкое утолщение стенки пищевода, сглаживание складок. Микроскопически: мощная нейтрофильная инфильтрация всех слоёв стенки пищевода и множественные диапедезные кровоизлияния.
● Геморрагический эзофагит обычно сопровождает инфекционные заболевания. Видны множественные кровоизлияния во всех оболочках пищевода.
● Гангренозный (некротический) эзофагит диагностируют при тяжёлом течении ряда инфекционных заболеваний (корь, скарлатина, сыпной тиф). Макроскопически: гнойно-кровянистые наложения на слизистой оболочке, множество покрытых некротическими массами очагов и язвенные дефекты с неровными краями.
Перепончатый эзофагит — особая форма острого эзофагита с отторжением слепка слизистой оболочки пищевода. Исход глубокого перепончатого эзофагита при химических ожогах — рубцовые стенозы пищевода.
Кандидозный эзофагит протекает с образованием бляшки, иногда вся поверхность пищевода покрывается серовато-белыми фибринозными пленками, переполненными гифами гриба. Герпетические и цитомегаловирусные поражения проявляются в виде штампованных язв. По краям таких язв в эпителиальных клетках видны внутриядерные включения вируса герпеса, в то время как включения цитомегаловируса находят в клетках эндотелия капилляров и соединительной ткани в основании язвы.
Осложнения и исходы острого эзофагита.При выраженном остром эзофагите возможны перфорация пищевода и кровотечение. При перфорации пищевода возникает пневмомедиастинум, подкожная эмфизема в области шеи, медиастинит, периэзофагеальный абсцесс. При кандидозном эзофагите не исключён кандидамикозный сепсис. Исходы острого эзофагита зависят от формы воспаления. Все виды воспаления, кроме катарального, приводят к образованию рубцов и стриктур.
Хронический эзофагит
Хронический эзофагит — поражение пищевода под действием следующих факторов:
рефлюкс жёлчи, вызывающий рефлюкс-эзофагит (самая частая причина);
длительное раздражение слизистой оболочки (алкоголем, никотином, очень горячей пищей, токсинами и пр.);
нарушение кровообращения;
хроническое воспаление при некоторых инфекциях (туберкулёз, сифилис);
другие заболевания (гипотиреоз, склеродермия).
Патогенетический механизм, предрасполагающий к развитию эзофагита — ослабление механических факторов, формирующих антирефлюксный барьер (дистрофия мышечного аппарата ножек диафрагмы, увеличение кардиально-пищеводного угла Гиса). При недостаточности нижнего пищеводного сфинктера происходит заброс желудочного содержимого в пищевод. Рефлюкс-эзофагит может возникнуть при склеродермии из-за атрофии мышц кардии, при язвенной болезни (ЯБ) — вследствие функциональной недостаточности кардии, при длительном нахождении в пищеводе назогастрального зонда, после операций на дистальном отрезке пищевода, диафрагме, желудке и после ваготомии.
Макроскопически в начальном периоде заметны гиперемия и отёк слизистой оболочки. При развитии болезни видны эрозии и язвы, большое количество вязкой слизи. Микроскопически в эпителии пищевода рассеянные эозинофилы с примесью нейтрофилов (экзоцитоз), гиперплазия клеток базальной зоны эпителия, удлинение сосочков собственной пластинки. При длительном течении выражен фиброз подслизистой основы, атрофия слизистой оболочки с уплощением сосочков и истончением эпителия, появление в эпителии очагов ороговения (лейкоплакия). Для рефлюкс-эзофагита характерны эрозии и язвы (рис. 13-1). На рисунке видны удлиненные сосочки собственной пластинки слизистой оболочки, вдающиеся в эпителий, гиперплазия базального эпителия, пронизанного эозинофилами и нейтрофилами (экзоцитоз).
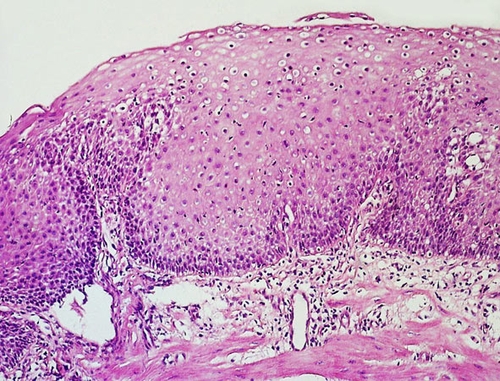
Рис. 13-1. Хронический эзофагит Окраска гематоксилином и эозином (x100).
Осложнения и исходы. Наиболее частый исход рефлюкс-эзофагита — стриктура пищевода. Последствие язвенных кровотечений — постгеморрагическая анемия, а затем образование рубцов и укорочение пищевода. Реже возможны аспирационная пневмония, ларингоспазм. Малигнизация при рефлюкс-эзофагите происходит в 11% случаев, как правило, при пищеводе Барретта, осложняющем течение хронического эзофагита.
Сейчас рефлюкс-эзофагит считают компонентом самостоятельного заболевания — гастроэзофагеальной рефлюксной болезни.
|
|
|
|
|
Дата добавления: 2015-06-04; Просмотров: 1975; Нарушение авторских прав?; Мы поможем в написании вашей работы!