
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Инсульт 2 страница
|
|
|
|
Для большинства больных характерны понимание надуманности переживаемых явлений, их болезненности, а также стремление преодолеть чувство страха и неприязни к патогенным для них раздражителям. Явления навязчивости часто сопровождаются чувством тревоги, страха и вегетативными расстройствами в виде тахикардии, повышенной потливости и т.п.
В основе невроза навязчивых состояний лежит астеническая симптоматика. Тревожно-мнительные черты как бы утрированы, выходят на первый план. Психологический конфликт можно выразить словами: «хочу, но нельзя». Велика роль запретов и страхов.
Подавляющее большинство больных психастенией обращаются за врачебной помощью по поводу беспокоящих их навязчивых страхов: опасения за свою жизнь или боязни допустить ошибку в поведенческих морально-этических реакциях (известных под названием «явления по контрасту»).
Чаще у больных отмечаются навязчивые страхи ипохондрического содержания, мысли о телесном ущербе (нозофобии — страх заболеть раком, сифилисом; умереть от инфаркта, инсульта и т. п.). Некоторые больные жалуются на навязчивые «явления по контрасту» (страх закричать в неподходящем месте, произнести вслух неприличное слово, плюнуть в лицо, ударить, толкнуть уважаемого человека, разорвать ценные бумаги и т.п.). Навязчивые страхи ипохондрического содержания нередко сопровождаются страхом совершить убийство или агрессивный поступок по отношению к наиболее близким и любимым людям.
Психастения характеризуется неровным течением, большими колебаниями интенсивности симптомов. Обострения в большинстве случаев связаны с отрицательными внешними моментами в жизни больного или перенесенной инфекцией.
Лечение неврозов. Является сложной и трудоемкой задачей, требующей комплексного использования средств медикаментозной терапии, психокоррекции и физической реабилитации.
По мнению Б. Д. Карвасарского, важнейшим этиотропным моментом лечения является устранение психотравмирующей ситуации или, если это невозможно, изменение отношения больного к ней. Сложившаяся к настоящему времени лекарственная патогенетическая терапия неврозов включает использование транквилизаторов (радедорм, нозепам, фенибут, сонапакс), снимающих эмоциональную возбудимость, раздражительность и восстанавливающих сон. Из препаратов так называемого ряда «дневных» транквилизаторов, не снижающих дневную активность, рекомендуются грандаксин и ксанакс. Помимо транквилизаторов, используются другие психотропные средства психостимулирующего (сид-нокарб) и антидепрессивного (амитриптилин, перивон, прозак и др.) действия. Издавна при лечении неврозов широко применялось водолечение в виде хвойных ванн, ванн со скипидарной эмульсией (по А. С. Залманову) и другими успокаивающими растворами растительного и минерального происхождения.
Важное значение в комплексном лечении неврозов занимают психотерапия в форме групповых и индивидуальных занятий, сеансы гипноза, освоение больным метода аутогенной тренировки под руководством специалиста.

 При всех формах неврозов показаны занятия ЛФК; при этом необходим индивидуальный подход к больному. Методист ЛФК должен быть авторитетным, вызывать у занимающихся положительные эмоции, оказывать на них психотерапевтическое воздействие, отвлекая их от тяжелых мыслей, вырабатывая настойчивость и активность.
При всех формах неврозов показаны занятия ЛФК; при этом необходим индивидуальный подход к больному. Методист ЛФК должен быть авторитетным, вызывать у занимающихся положительные эмоции, оказывать на них психотерапевтическое воздействие, отвлекая их от тяжелых мыслей, вырабатывая настойчивость и активность.
Занятия лечебной физической культурой проводятся индивг дуально и в группах. При формировании групп необходимо учг тывать пол, возраст, степень физической подготовленности, фунь циональное состояние больных, а также сопутствующие заболе вания.
Ввиду обилия соматовегетативных нарушений у больных треб} ется их предварительная психотерапевтическая подготовка. В прс цессе занятий методист ЛФК должен учитывать возможные болезненные ощущения (сердцебиение, головокружение, одышку) и регулировать физическую нагрузку так, чтобы больной не уставал, имел возможность без всякого стеснения прекратить на время выполнение упражнений и отдохнуть. Вместе с тем нужно все больше привлекать его к занятиям, повышать интерес к ним за счет разнообразия используемых упражнений и методов проведения занятий.
Одним из лечебных факторов должно быть музыкальное сопровождение занятий. Рекомендуется музыка умеренного и медленного темпа, сочетающая мажорное и минорное звучание.
Контрольные вопросы и задания
1. Дайте определение неврозов и назовите основные факторы, способствующие их возникновению.
2. Расскажите о клинической картине неврастении и основных ее проявлениях.
3. Охарактеризуйте основные клинические проявления истерии. Дайте теоретическое обоснование развития этого заболевания.
4. Как проявляется психастения? Какие факторы способствуют ее развитию?
5. Расскажите о средствах лечения неврозов.
Глава 31 ТРАВМАТИЧЕСКАЯ БОЛЕЗНЬ СПИННОГО МОЗГА
Спинномозговая травма относится к наиболее тяжелым видам травм, которые во многих случаях становятся причиной смертности, длительной нетрудоспособности, стойкой тяжелой инвалидности.
Распространенность. В общей структуре травматизма мирного времени спинномозговая травма составляет до 4%; среди боль-
ных с травмой нервной системы — до 10 %. По данным А. В. Бас-кова (2002), в среднем погибает от 19 до 25% больных с острой спинномозговой травмой; наиболее высокий процент летальности отмечается при повреждениях шейного отдела спинного мозга.
По данным Европейского международного медицинского общества, в странах Европы с населением 415,7 млн человек средняя частота спинномозговой травмы колеблется от 8 до 60 случаев на 1 млн жителей.
Инвалидность вследствие спинномозговой травмы устанавливается в 75 —90 % случаев; при этом преобладают нетрудоспособные инвалиды, нуждающиеся в постороннем уходе (I и II группы).
В мирное время среди спинномозговых травм значительно преобладают закрытые повреждения позвоночника и спинного мозга в результате автомобильных катастроф, падений с высоты, нырянии. По данным О. Г. Когана (1975), в 40 —60 % случаев травма спинного мозга сопровождается повреждением различных структур позвоночника (тел позвонков, дужек, отростков, связочного аппарата). До 60 % всех травм спинного мозга приходятся на нижнегрудной и поясничный отделы; травмы шейного отдела составляют 27 —30 % повреждений позвоночника (И.В.Воронович с соавт., 1998).
Классификация (по Е.И.Бабиченко, 1979). Согласно этой классификации различают следующие виды травм.
Сотрясение спинного мозга характеризуется возникновением в нем в основном обратимых функциональных изменений, которые в остром периоде травмы проявляются лишь сегментарными нарушениями и должны полностью исчезнуть в ближайшие дни и часы, или не позднее 5 — 7 сут с момента травмы.
Ушиб спинного мозга легкой степени сопровождается возникновением в нем, наряду с функциональными, незначительных морфологических изменений, что клинически может проявляться как сегментарными нарушениями, так и синдромом частичного нарушения проводимости. Указанные неврологические симптомы сохраняются более 7 дней, постепенно выравниваясь в течение ближайшего месяца, и заканчиваются значительным, но не всегда полным восстановлением функций спинного мозга.
Ушиб спинного мозга средней степени характеризуется частичным его повреждением и неврологически проявляется как синдром частичного или полного нарушения проводимости. В дальнейшем отмечается медленное (в течение 2 — 3 мес), частичное восстановление функций спинного мозга.
Ушиб спинного мозга тяжелой степени возникает при морфологическом нарушении его анатомической целостности и проявляется как синдром полного нарушения проводимости. В дальнейшем, при отсутствии перерыва, может наблюдаться частичное восстановление.
Сдавленые спинного мозга {компрессия) чаще всего сопровождается его ушибом средней или тяжелой степени с соответствующей неврологической симптоматикой в виде частичного или полного нарушения проводимости. Исход благоприятный, если декомпрессия произведена своевременно, в ближайшие часы.
Открытая травма сопровождается теми же клиническими формами проявления, что и закрытые травмы спинного мозга.
Если сотрясение и ушиб спинного мозга возможны без повреждения самого позвоночного столба, то компрессия, как правило, является следствием разрушения позвонков, нарушения целостности позвоночного столба. Зона структурных повреждений спинного мозга при переломах позвонков обычно расширяется за счет тромбоза спинномозговых сосудов, расстройств циркуляции спинномозговой жидкости, тканевого отека.
Спинной мозг представляет собой систему проводящих путей (белое вещество) и коммуникативных структур сегментарной иннервации (серое вещество), обеспечивающих двигательную активность мышц, чувствительность и координацию основной части тела. При его повреждении или полном анатомическом перерыве, начиная с уровня травмы, развиваются двигательные, чувствительные, трофические расстройства, нарушается функция тазовых органов. Степень выраженности указанных проявлений зависит от массивности повреждения по длиннику и поперечнику, уровня повреждения спинного мозга, а также определяется состоянием системы гемодинамики, дыхания, нервно-психической сферы. Каждое из указанных последствий повреждения спинного мозга представляет собой тяжелую форму патологии, определенную как травматическая болезнь спинного мозга (ТБСМ) (Г. В. Ка-
репов, 1991).
Периоды ТБСМ. В течении ТБСМ выделяют четыре периода:
1) острый, обусловленный развитием спинального шока (до 3 — 4 сут);
2) ранний (до 4 нед), характеризующийся формированием основных клинических проявлений повреждений спинного мозга;
3) промежуточный (продолжительностью до года), в течение которого выявляются истинный характер расстройств и возможности функционального восстановления;
4) поздний, продолжительность которого может быть неопределенно долгой.
Возможности реабилитации обеспечиваются механизмами развития компенсаций и приспособления больного к сложившемуся двигательному дефекту, решением задач профилактики осложнений заболевания.
Клиническая картина. В зависимости от локализации повреждения спинного мозга выделяют несколько клинических синдромов, определяемых уровнем травмы.
I. Синдром поражения спинного мозга в верхнешейном отделе
(уровень С1 — С4). Встречается в 3 — 5 % случаев травм позвоночника.
В клинической картине обычно наблюдается симметричная спастика сгибателей верхних и нижних конечностей, но тонус мышц ног выше. Пальцы кистей сведены в кулак; разгибание предплечий и опора на руки резко нарушены; ноги приведены к животу и согнуты в коленях. На большей части тела — глубокие расстройства всех видов чувствительности; отмечаются расстройства тазовых функций.
II. Синдром поражения спинного мозга в нижнешейном отделе
(уровень С5—С8). Встречается в 30 —40 % случаев.
В клинической картине наблюдаются смешанные параличи: верхняя вялая параплегия или парапарез со снижением функции пальцев и кистей при сохранении активных движений в плечевых суставах. В нижних конечностях — центральный спастический паралич или парапарез с преобладанием спастики сгибателей, что значительно затрудняет поддержание вертикальной позы и осуществление ходьбы. Двигательный дефект сопровождается глубокими расстройствами чувствительности и мышечно-суставного чувства по сегментарному типу, а также нарушением тазовых функций по центральному типу.
III. Синдром поражения верхнегрудного отдела спинного мозга
(уровень Д,—Д9). Встречается в 10—15 % случаев.
В клинической картине наблюдаются: нижняя спастическая параплегия или парапарезы с высоким тонусом сгибателей; вялый парез мышц грудной клетки и глубоких паравертебральных мышц в области травмы; расстройство чувствительности и мышечно-суставного чувства по сегментарному типу. Тазовые функции нарушены по типу задержки.
IV. Синдром поражения нижнегрудного отдела спинного мозга
(уровень Д10—Д12 — поясничное утолщение спинного мозга). На
блюдается в 30 —40 % случаев.
В клинической картине наблюдаются: нижняя вялая параплегия и парапарезы, с прогрессирующей мышечной атрофией; расстройства всех видов чувствительности ниже уровня травмы; нарушение тазовых функций.
V. Синдром поражения поясничного отдела спинного мозга (уро
вень Lj — Sj) — конский хвост.
При поражении поясничной области страдают корешки спинного мозга, поэтому в клинической картине могут наблюдаться боли, мышечная атрофия вследствие вялых параличей. Отмечаются расстройства функции тазовых органов по периферическому типу (истинное недержание).
Известно, что до 55 % нисходящих двигательных путей в организме человека оканчивается в зоне шейного утолщения, обеспечивающего тонко дифференцированную функцию верхних конеч-

 ностей. Величина двигательных единиц, т. е. групп мышечных волокон, иннервируемых одним мотонейроном в верхних и нижних конечностях, различна. Если в мышцах кистей двигательную единицу составляют несколько десятков, а в мышцах предплечий и плечевого пояса — несколько сотен мышечных волокон, то в мышцах ног количество мышечных волокон в одной двигательной единице составляет до 1,5 — 2 тыс. Поскольку мышцы ног иннервируются значительно хуже (в поясничном утолщении заканчивается только 25 % волокон кортико-спинального тракта) и величина каждой двигательной единицы более значительна, повреждение спинного мозга на уровне шейного отдела проявляется более глубокими и выраженными парезами в нижних конечностях, чем в верхних.
ностей. Величина двигательных единиц, т. е. групп мышечных волокон, иннервируемых одним мотонейроном в верхних и нижних конечностях, различна. Если в мышцах кистей двигательную единицу составляют несколько десятков, а в мышцах предплечий и плечевого пояса — несколько сотен мышечных волокон, то в мышцах ног количество мышечных волокон в одной двигательной единице составляет до 1,5 — 2 тыс. Поскольку мышцы ног иннервируются значительно хуже (в поясничном утолщении заканчивается только 25 % волокон кортико-спинального тракта) и величина каждой двигательной единицы более значительна, повреждение спинного мозга на уровне шейного отдела проявляется более глубокими и выраженными парезами в нижних конечностях, чем в верхних.
В большинстве случаев травма спинного мозга захватывает все отделы центральной нервной системы и возникает спинальный шок. Клинически он проявляется утратой сознания, параличом конечностей и анестезией ниже уровня травмы, задержкой мочеиспускания, расстройством дыхания. Явления спинального шока могут наблюдаться в течение нескольких часов и даже суток и требуют активных медицинских мероприятий.
Лечение. Показаниями к срочной нейрохирургической операции являются: компрессия спинного мозга смещенным позвонком или его отломками; гематома; наличие инородных тел. В настоящее время декомпрессия спинного мозга сопровождается фиксацией поврежденного участка позвоночника металлоконструкциями или аутотрансплантантами, что значительно сокращает сроки консолидации и создает возможности для ранней активизации больного.
В послеоперационном и раннем восстановительном периодах спинальной травмы используются медикаментозные средства, направленные на стимуляцию регенеративно-реституционных процессов в спинном мозге (лидаза, рибонуклеаза, кортикосте-роиды, витамины, вазоактивные препараты). Применяются также средства поддержания кардиореспираторной системы, профилактики инфекционных осложнений (кордиамин, глюкозиды, антибиотики, антигистаминные препараты). Для борьбы с пролежнями осуществляют обработку тканей камфорно-спиртовыми растворами, перекладывание частей тела; под крестцовую область и пятки подкладывают резиновые круги, каждые 2 —3 ч меняют положение тела. Для предотвращения инфекции мочевыводящих путей осуществляются катетеризация и промывание мочевого пузыря растворами антиуросептиков (фурацилин, фурадонин). Для санации кишечника и стимуляции перистальтики применяют очистительные клизмы, слабительные средства, прозерин.
Механизм действия физических упражнений при спинномозговой травме заключается прежде всего в создании потока афферентации на сегментарный аппарат спинного мозга с целью включения не-
рвных клеток, находящихся в функциональном блокировании вследствие торможения, вызванного спинальным шоком. Нарушения двигательных функций в результате спинномозговой травмы влекут за собой быстрое развитие дистрофических процессов во всех звеньях нервно-рефлекторного аппарата и мышечных тканях. Физические упражнения, выполняемые пассивно, но с участием значительных мышечных групп, активизируют обменные тканевые процессы, способствуют профилактике дистрофий и развития контрактур суставов у больных со спинномозговой травмой.
В опытах на животных было показано, что пересечение спинного мозга вызывает резкое нарушение структуры и функции интернейронов и в значительно меньшей степени — двигательных мотонейронов. Двигательная стимуляция, особенно начатая в ранние сроки, способствует нормализации морфологической картины нейронного аппарата и восстановлению рефлекторной деятельности. Подобный эффект влияния физических упражнений на рефлекторную деятельность сегментарного аппарата при спинномозговой травме отмечен и у человека. При частичных повреждениях вещества мозга, когда некоторые проводящие пути сохранены, происходит включение дополнительных интернейронов с образованием новых рефлекторных связей взамен утраченных, обеспечивающих поддержание функций.
С учетом вышеизложенного, наряду со средствами медикаментозного лечения и мероприятиями по уходу за больным, важное значение имеют занятия ЛФК и процедуры массажа.
При соблюдении больным строгого постельного режима занятия проводят в палате. Выполняются активные и пассивные физические упражнения, способствующие нормализации дыхания и профилактике контрактур суставов. Используются также физиотерапевтические средства: электростимуляция паретических мышц в покое, лечебный массаж, ультрафиолетовое излучение.
После завершения консолидации перелома возможно расширение двигательного режима. В промежуточном периоде проводят обучение больного элементам самообслуживания, освоение передвижения с использованием дополнительных опор и ортопедических приспособлений. В позднем периоде ТБСМ, после выписки из стационара, больной под руководством методистов в специализированных центрах осваивает ходьбу, расширяет возможности самообслуживания или передвижения в коляске, проходит курс психокоррекции, социальной и бытовой адаптации.
Важное значение для больных с ТБСМ имеют механизмы компенсации функций, в основе которых лежит развитие замещающих движений и действий, формирующихся под влиянием продолжительных тренировок мышечных групп, которые сохранили произвольную активность, но ранее эти действия не обеспечивали. В случаях полного анатомического перерыва спинного мозга и
отсутствия какой-либо двигательной активности больной становится полностью зависимым от постороннего ухода. В этих случаях ЛФК остается основным средством поддержания деятельности дыхательной, сердечно-сосудистой, пищеварительной и выделительной систем за счет упражнений, выполняемых пассивно.
В настоящее время при поддержании двигательной активности больных со спинальной травмой, при соблюдении мер профилактики осложнений средняя продолжительность их жизни превышает 15 — 20 лет.
Контрольные вопросы и задания
1. Расскажите о классификации повреждений спинного мозга.
2. Охарактеризуйте клинические проявления травматической болезни спинного мозга (ТБСМ).
3. Назовите периоды ТБСМ и дайте их характеристику.
4. Каковы клинические проявления повреждения спинного мозга в шейном отделе?
5. Каковы клинические проявления повреждения спинного мозга в грудном отделе?
6. Каковы клинические проявления повреждения поясничного отдела спинного мозга?
7. Раскройте механизм действия физических упражнений при мозговой травме.
8. Расскажите о восстановлении функций и средствах реабилитации в позднем периоде ТБСМ.
Глава 32 ОСТЕОХОНДРОЗ ПОЗВОНОЧНИКА
Остеохондроз позвоночника относится к числу наиболее распространенных заболеваний, характеризуется полиморфизмом клинических проявлений и поражает население наиболее трудоспособного возраста (И.П.Антонов).
Термин «остеохондроз» впервые использовал Ch. Sehmore (1932) для обозначения выявленных морфологических изменений, свидетельствующих о дистрофических поражениях тел позвонков (ос-тео) и их хрящей (хондро).
С биомеханических позиций позвоночник подобен кинематической цепи, состоящей из отдельных звеньев — позвонков. Каждый позвонок соединяется с соседним посредством межпозвонковых дисков и суставов.
Подвижность позвоночника, его упругость и способность выдерживать нагрузки обеспечиваются межпозвонковыми дисками, межпозвонковыми суставами и мышечной системой.
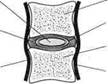
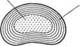
Межпозвонковый диск состоит из двух гиалиновых пластинок, которые плотно прилегают к замыкательным пластинам тел смежных позвонков и фиброзного кольца и образуют оболочку диска. Содержимое межпозвонкового диска представлено крестообразно пересекающимися волокнами и пульпозным ядром, состоящим из отдельных хрящевых, соединительнотканных и коллаге-новых клеток, способных удерживать воду (рис. 20). Являясь сплошным анатомическим образованием, межпозвонковый диск обеспечивает функции соединения соседних позвонков, подвижность и амортизацию позвоночника. Любое давление на диск распределяется равномерно во все стороны. Фиброзное кольцо напряжением волокон удерживает ядро и поглощает энергию давления на позвоночник.
В течение жизни межпозвонковый диск претерпевает ряд последовательных морфологических изменений, которые затрагивают все его составные части. Нормальный межпозвонковый диск в зрелом возрасте является редкостью.
Снижение стойкости к травмирующим факторам, а также начальные регрессивные изменения и трещины в заднебоковой части фиброзного кольца появляются приблизительно в 20-летнем возрасте. Под влиянием повышенных нагрузок на позвоночник в появившиеся трещины проникает вещество студенистого ядра; со временем, по мере истончения фиброзного кольца, оно выбухает в сторону позвоночного канала, а после полного разрыва фиброзного кольца приходит в непосредственное соприкосновение с корешками и твердой мозговой оболочкой. В 66 % случаев болезнь начинается в возрасте от 30 до 50 лет, в период расцвета творческих сил человека, поражая наиболее здоровую и трудоспособную часть населения.
Большинство специалистов считают, что болезнь начинается с прогрессирующей потери межпозвонковым диском особых веществ — гликозамингликантов, находящихся преимущественно в студенистом, упругом ядре диска. Эти вещества «захватывают» воду, когда нагрузка на позвоночник увеличивается, и тем самым делают межпозвонковые диски более упругими. Когда нагрузка на по-
| Позвонок Диск Позвонок Задняя продольная связка |
| Пульпозное ядро Фиброзные волокна Передняя продольная связка |
|
Пульпозное фиброзное
ОДР0 кольцо
б
Рис. 20. Межпозвонковый диск:
а — вид сверху; б — вид сбоку

 звоночник уменьшается и избыточная упругость дисков уже не требуется, гликозамингликанты отдают воду — вновь наступает равновесие. При остеохондрозе первым повреждается именно этот очень целесообразно устроенный механизм амортизации. Потеря гликозамингликантов приводит к потере упругости диска, его усы-ханию, уменьшению в размере. Межпозвонковый диск постепенно теряет свои свойства полноценного амортизатора, все больше и больше уплощается, разрывается. Тело диска выпячивается в виде грыжевого образования и давит на близлежащие ткани. При этом страдают все образования: расположенные вокруг диска мышцы, связки, сосуды, нервы. Края позвонков меняют свою форму; появляются так называемые костные «шипы» (остеофиты), которые постоянно раздражают окружающие позвоночник мышцы. Это может привести к блокаде двигательного сегмента, когда подвижность данного участка позвоночника резко нарушается. Близлежащие отделы позвоночника еще некоторое время пытаются компенсировать эти нарушения, но со временем тоже повреждаются. Остеохондроз распространяется все дальше и дальше, пока не захватывает весь позвоночник. Позвоночник постепенно теряет свою гибкость; все чаще случаются обострения болезни, ущемление нервов и сосудов, нарушение кровоснабжения головного мозга, нарушение иннервации внутренних органов.
звоночник уменьшается и избыточная упругость дисков уже не требуется, гликозамингликанты отдают воду — вновь наступает равновесие. При остеохондрозе первым повреждается именно этот очень целесообразно устроенный механизм амортизации. Потеря гликозамингликантов приводит к потере упругости диска, его усы-ханию, уменьшению в размере. Межпозвонковый диск постепенно теряет свои свойства полноценного амортизатора, все больше и больше уплощается, разрывается. Тело диска выпячивается в виде грыжевого образования и давит на близлежащие ткани. При этом страдают все образования: расположенные вокруг диска мышцы, связки, сосуды, нервы. Края позвонков меняют свою форму; появляются так называемые костные «шипы» (остеофиты), которые постоянно раздражают окружающие позвоночник мышцы. Это может привести к блокаде двигательного сегмента, когда подвижность данного участка позвоночника резко нарушается. Близлежащие отделы позвоночника еще некоторое время пытаются компенсировать эти нарушения, но со временем тоже повреждаются. Остеохондроз распространяется все дальше и дальше, пока не захватывает весь позвоночник. Позвоночник постепенно теряет свою гибкость; все чаще случаются обострения болезни, ущемление нервов и сосудов, нарушение кровоснабжения головного мозга, нарушение иннервации внутренних органов.
Теории происхождения остеохондроза. Существует несколько теорий (мышечная, эндокринная, теория нарушения обмена веществ, аутоиммунная и т.д.), объясняющих происхождение данного заболевания. В первую очередь целесообразно ознакомиться с мышечной теорией.
Постоянное мышечное перенапряжение наблюдается у людей многих профессий, которые связаны с длительной фиксацией рабочих поз, однотипными мелкими движениями руками, тяжелым физическим трудом, а также у людей, подвергающихся вибрации и сотрясению тела.
Как известно, большинство современных профессий связано с работой в положении сидя. Эта рабочая поза сохраняется почти весь день. Она обусловлена рабочей операцией, а также устрой- I ством рабочего места.
Длительное сохранение сидячей позы само по себе, даже без выполнения рабочих движений руками, имеет ряд отрицательных! моментов.
В связи с уменьшением угла наклона таза расслабляются мыш-; цы (в первую очередь подвздошно-поясничная), фиксирующие поясничный лордоз. Он сглаживается, что влечет за собой увеличение осевой нагрузки на позвонки и межпозвонковые диски (особенно поясничного отдела).
При выполнении рабочих движений руками значительно увеличиваются требования к опорно-двигательному аппарату по срав-
нению с положением сидя в покое. При работе руками основным требованием является фиксация суставов различных отделов тела (головы и туловища, плечевого пояса, плечевых, иногда локтевых и лучезапястных). Фиксация указанных суставов необходима для создания неподвижной опоры работающим мышцам. Например, рабочая операция, осуществляемая только пальцами, требует фиксации лучезапястного, локтевого, плечевого, грудино-клю-чичного, атлантозатылочного и межпозвонковых суставов всех отделов позвоночника.
Фиксация суставов обеспечивается статическим напряжением соответствующих мышечных групп, благодаря чему достигается «закрепощение» головы, руки, плечевого пояса и спины. Напряжение мышц, фиксирующих перечисленные области, возрастает при выполнении рабочих движений руками на весу (например, при печатании на машинке или компьютере, при игре на фортепьяно, при вязании и т.д.). Чем мельче и быстрее движения руками, тем более выражено напряжение.
Постоянное мышечное перенапряжение приводит к ухудшению кровообращения в мышцах, окружающих позвоночник, плечевой пояс и суставы верхней конечности. Вследствие этого ухудшается их питание и происходит микротравматизация, особенно в местах прикрепления мышц к костям.
Указанные факторы могут стать причиной развития профессионального остеохондроза позвоночника у людей таких профессий, как машинистки, кассиры, музыканты, телефонистки, намотчицы, штамповщицы, сборщицы, швеи, вязальщицы, операторы, канцелярские работники, научные сотрудники, стоматологи, архитекторы и т.д.
Те же мышечные группы могут перенапрягаться у людей, работа которых связана с положением стоя: слесарей, токарей, маляров, строительных рабочих, скульпторов, художников, хирургов и т.д. По сравнению с положением сидя в положении стоя возрастают требования к опорно-двигательному аппарату. Так, в положении стоя в покое усиливается напряжение многих мышечных групп, удерживающих тело человека вертикально (трапециевидной, лестничной мышцы, выпрямляющей позвоночник, поперечно-остистой, мышц брюшного пресса, подвздошно-пояс-ничной, ягодичных, четырехглавой мышцы бедра и трехглавой мышцы голени).
Кроме того, в положении стоя возрастает воздействие на тело человека внешних сил — силы тяжести и силы реакции опоры. Сила тяжести действует по направлению к центру Земли. Сила реакции опоры — давление, которое опора (земля, пол или другая опорная поверхность) оказывает на тело человека, — действует в противоположном направлении. В состоянии покоя эти силы уравновешивают друг друга.
 При работе в положении стоя еще больше увеличивается на грузка на поясничный отдел позвоночника, так как более выра жено воздействие внешних сил.
При работе в положении стоя еще больше увеличивается на грузка на поясничный отдел позвоночника, так как более выра жено воздействие внешних сил.
Так, сила реакции опоры изменяется в зависимости от изме нения давления тела человека на опору. Особенно это выражен при быстрых движениях тела и конечностей в направлении сниз вверх. Так, при движениях рук вверх с ускорением (ударные, брос ковые движения) давление на опору будет больше веса человек на величину силы инерции, возникающей при движениях пере мещающихся частей тела вверх. Другими словами, при выполне нии этих движений увеличивается динамический вес тела и соот ветственно возрастает его давление на опору. При увеличении дав ления тела на опору увеличивается ответное давление опоры н тело (особенно на нижние конечности и поясничный отдел по звоночника), повышается осевая нагрузка на позвонки и межпоз вонковые диски.
|
|
|
|
|
Дата добавления: 2015-06-27; Просмотров: 1085; Нарушение авторских прав?; Мы поможем в написании вашей работы!