
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Прочая патология женских половых путей 2 страница
|
|
|
|
Применяют эстрогены в период менопаузы следующим образом. 1. При длительном использовании эстрогены надо назначать в минимальных эффективных дозах (0,625 мг конъюгированного эстрогена или 0,01—0,02 мг этинил-эстрадиола в день). Если исключить горячие приливы, при которых требуется прерывистое применение эстрогенов, эти вещества нужно назначать ежемесячно в течение 25 дней с последующим периодом отдыха (В некоторых клиниках женщинам с интактной маткой назначают только эстрогены в течение 15 дней, эстроген с прогестином ежедневно еще 10 дней и затем на неделю полностью отменяют терапию.) 2. Такая заместительная терапия обычно показана женщинам с преждевременной менопаузой (будь то связанной с хирургической операцией или спонтанной) по меньшей мере до возраста нормальной менопаузы. 3. Терапия эстрогенами обычно показана также женщинам любого возраста с тяжело протекающими горячими приливами или симптомами атрофии эпителия мочеполовых путей. Горячие приливы редко наблюдаются у женщин дольше 4 лет, так что продолжительность терапии по этому поводу может быть ограничена. 4. У женщин, перенесших в прошлом гистерэктомию, потенциальные преимущества лечения, очевидно, перевешивают возможный риск. Следует ли рутинно назначать эстрогены всем женщинам с интактной маткой, неизвестно, но авторы настоящей главы, если нет противопоказаний, обычно прописывают эти вещества (в сочетании с кальцием или фторидом), рассчитывая на ослабление остеопороза. 5. Каждая женщина, получающая эстрогены, должна находиться под медицинским наблюдением неопределенно долго и регулярно проходить освидетельствование.
Средства для индукции овуляции
Для индукции овуляции чаще всего применяют кломифен. Считается, что этот антиэстроген блокирует рецепторы эстрогенов в гипоталамусе и тем самым способствует увеличению секреции ФСГ до уровня, стимулирующего развитие фолликулов, что в конце концов и приводит к овуляции. С лечебной целью кломифен обычно назначают внутрь ежедневно в течение 5 дней, начиная с дозы 50 мг, после чего прогестинами индуцируют маточное кровотечение. Если овуляции не происходит, дозу увеличивают до 100— 150 мг в день. Такая терапия вызывает овуляторный цикл у 60% женщин с БПКЯ. Кломифен используют также в сочетании с менопаузными гонадотропинами человека (МГЧ), эстрогенами, глюкокортикоидами или хорионическим гонадотропином человека (ХГЧ).
Из гонадотропинов для индукции овуляции чаще применяют МГЧ и ХГЧ. Эти гормоны показаны женщинам, у которых кломифен не вызвал овуляцию, а также женщинам с гипогонадотропным гипогонадизмом. С лечебной целью показано введение 1—3 ампул МГЧ в день в течение 8—12 дней, чтобы обеспечить адекватную стимуляцию и рост фолликулов, с последующей однократной инъекцией 10 000 ЕД ХГЧ через 12—24 ч после последней инъекции МГЧ. Овуляция при этом происходит у 90% женщин, а показатель беременности превышает 50—60%. Чтобы избежать гиперстимуляции яичников, следует ежедневно проверять уровень эстрогенов и регулярно определять размеры яичников с помощью ультразвука. Синдром гиперстимуляции яичников возникает вследствие чрезмерной активации фолликулов яичников с последующим увеличением размеров желез, которые могут достигать такой величины, что вызывают асцит, гипотензию и шок. Следует отметить, что применение МГЧ и ХГЧ может в 20% случаев обусловить многоплодную беременность.
Бромокриптин — это агонист дофамина, он индуцирует овуляцию у женщин с повышенным уровнем пролактина. Лечение начинают с дозы 2,5 мг. Препарат вводят внутрь 2—3 раза в день. После обнаружения беременности терапию отменяют. Методы обследования и лечение больных с пролактинсекретирующими опухолями гипофиза обсуждались в гл.321.
Рилизинг-гормон лютеинизирующего гормона (ЛГРГ, гонадорелин) и его аналоги. Гонадорелин показан для индукции овуляции у бесплодных женщин. Его вводят подкожно или внутривенно с помощью портативного инфузионного насоса, который выбрасывает ЛГРГ импульсами с интервалами 90—120 мин в течение 10—20 сут. После овуляции вводят ХГЧ для поддержания функции желтого тела.
При различных гинекологических расстройствах с лечебной целью применяли аналоги ЛГРГ, блокирующие овуляцию. Овуляция и стероидогенез в яичниках ингибируются вследствие снижающей регуляции рецепторов ЛГРГ, что приводит к уменьшению выброса гонадотропинов. Аналоги ЛГРГ испытывают с целью контроля рождаемости, при преждевременном половом созревании, эндометриозе и лейомиомах матки.
Вульва
Большинство болезней женских наружных половых органов имеет венерическое происхождение, чаще всего это сифилис (безболезненный шанкр), остроконечные кондиломы (венерические бородавки) и герпес вульвы (безболезненные изъязвления) (см. гл. 90). При других повреждениях наружных половых органов показана биопсия. Особенно необходима ранняя биопсия при раке вульвы, так как, когда появляются симптомы (зуд и кровотечение), он часто оказывается уже в запущенной стадии.
Влагалище
Инфекционные болезни влагалища проявляются обычно вагинальными выделениями и зудом. Наиболее часто возбудителями этих болезней являются Trichomonas, Candida albicans и Gardnerella vaginalis (см. гл. 90). Для постановки диагноза проводят микроскопическое исследование выделений, после чего начинают лечение соответствующими вагинальными или пероральными препаратами антибиотиков.
У девочек, родившихся от матерей, которые во время беремености получали диэтилстильбэстрол, возможны аденоз влагалища, а также структурные дефекты влагалища, шейки матки и самой матки. Очень редко (2 случая на 10 000 принимавших диэтилстильбэстрол женщин) возникает редкая форма рака влагалища (аденокарцинома светлоклеточного типа). Периодические обследования женщин группы риска следует начинать в возрасте 12— 14 лет; после каждого патологического кровотечения нужно вновь проводить обследование.
Шейка матки
Предраковые изменения в шейке матки (называемые также интраэпителиальной неоплазией шейки), равно как и инвазивный рак этого органа, можно легко обнаружить с помощью метода Папаниколау (Пап-мазок). Американское онкологическое общество рекомендует получать Пап-мазок каждые 3 года после двухразовых (с интервалом в 1 год) отрицательных результатов у всех женщин в возрасте от 20 до 65 лет, а у сексуально активных женщин — в еще более раннем возрасте. Однако многие гинекологи рекомендуют брать Пап-мазки ежегодно, особенно у женщин, имеющих несколько половых партнеров.
Матка
С помощью Пап-мазков выявляется лишь 40% аденокарцином эндометрия. У женщин с высоким риском рака эндометрия (ожирение, хронические ановуляторные циклы, диабет, гипертензия, применение эстрогенов) следует ежегодно брать на анализ пробы эндометриальной ткани. Прием низкодозовых пероральных эстрогенов редко вызывает кровотечения прорыва или отмены у женщин в климактерический период. Поэтому независимо от того, получает ли женщина эстрогены или нет, при кровотечении, возникшем в климактерический период, требуется обязательное исследование ткани, получаемой путем биопсии или выскабливания, чтобы исключить рак эндометрия.
Одной из наиболее широко распространенных болезней матки и самой частой опухолью у женщин (у 1 из 4 женщин с опухолями) является маточная лейомиома, или фиброидная опухоль. У 75% женщин с лейомиомой нет жалоб, и опухоль обнаруживают случайно при обследовании органов таза. Если лейомиома сопровождается чрезмерной кровопотерей во время менструации, имеет очень большие размеры или быстро растет, а женщина при этом ощущает боли в области таза (см. гл. 43), показано хирургическое удаление всей матки (гистерэктомия). У молодых женщин с бесплодием или повторными выкидышами либо при желании повторных беременностей иногда проводят миомэктомию.
Маточные трубы и яичники
Инфекционные воспалительные процессы в области таза часто поражают маточные трубы. В этом случае у женщин после менструации появляются выделения из влагалища, повышается температура тела, они ощущают озноб, боли в животе. При обследовании, как правило, обнаруживают болезненность в области таза. Возбудителями чаще являются Chlamydia trachomatis или Neisseria gonorrhoeae, но тубоовариальные абсцессы и стерильность вызываются, вероятно, смешанной аэробной и анаэробной суперинфекцией, поэтому требуется лечение антибиотиками широкого спектра действия (см. гл. 91).
Эндометриоз — это доброкачественное заболевание, характеризующееся наличием и пролиферацией эндометриальной ткани (стромы и желез) вне самой полости мвтки. Клинические проявления болезни варьируют. Эндометриоз чаще наблюдают у женщин в возрасте 30—40 лет и обнаруживают случайно при хирургическом вмешательстве примерно в 20% всех гинекологических операций. У больных женщин резко снижается показатель фертильности. В процесс обычно вовлекаются дугласово пространство и яичники, которые при этом могут увеличиться в размере (эндометриомы), но иногда поражаются легкие и пупок. Самые серьезные симптомы — это боли, появляющиеся в области таза, и дисменорея (см. гл. 43). Однако частота и степень симптоматики плохо коррелируют с распространенностью процесса. Кроме перечисленных симптомов, у женщин появляются неприятные ощущения при коитусе, боли при дефекации и бесплодие. При ректально-вагинальном обследовании по ходу маточно-крестцовой связки обычно прощупываются множественные болезненные узелки, увеличенные кистозные яичники, матка находится в заднем положении. Диагноз подтверждается при диагностической лапароскопии. Лечение зависит от распространенности процесса и отношения женщины и включает простое наблюдение в легких случаях без бесплодия или болей, гормональную супрессивную терапию (см. «Бесплодие»), щадящую операцию, если желательна беременность, или удаление матки, труб и яичников в тяжелых случаях. После менопаузы Эндометриоз обнаруживается редко.
Любую массу в придатках, сохраняющуюся более 6 нед или превышающую по размерам 6 см, необходимо тщательно исследовать. Хотя чаще всего в таких случаях имеют место кисты или новообразования яичников (см. выше), но нужно учитывать также возможность опухолей маточных труб, матки, желудочно-кишечного тракта и мочевых путей. Выяснению природы новообразований в придатках еще до пробного хирургического вмешательства часто помогает ультразвуковое или рентгенографическое исследование.
ГЛАВА 332. ПАТОЛОГИЯ МОЛОЧНЫХ ЖЕЛЕЗ ЭНДОКРИННОГО ГЕНЕЗА
Джин Д. Вилсон (Jean D. Wilson)
Обследование молочных желез — важная часть медицинского освидетельствования. и зачастую по их состоянию можно заподозрить системную патологию, причем не только у женщин, но и у мужчин. Терапевты нередко пренебрегают осмотром молочных желез у мужчин, а что касается женщин, предпочитают перекладывать эту работу на гинеколога. Каждый врач должен уметь отличать норму от патологии на возможно более ранней стадии последней и при любом сомнении привлекать специалиста. (Рак молочных желез рассматривается в гл. 295.)
Эндокринная регуляция молочных желез
До начала полового созревания у мальчиков и девочек нет гистологического или функционального различия молочных желез, но во время пубертата в их развитии проявляется глубокий половой диморфизм. Эндокринная регуляция развития молочных желез у женщин показана на рис. 332-1. В норме развитие нелактирующих молочных желез у женщин зависит в основном от действия эстрадиола, который индуцирует рост, деление и удлинение системы трубчатых протоков и созревание сосков. У мужчин введение эстрогенов также стимулирует эти процессы. Однако для истинного развития альвеол на концах протоков необходимо и синергичное действие прогестерона. Оптимальным является отношение эстрогенов к прогестерону 1:20 — 1:100. Если анатомическое развитие протоков и альвеол завершилось, то для лактации, по-видимому, не требуется продолжения действия эстрогенов и прогестерона.
Эндокринная регуляция образования молока дифференцированными молочными железами сложна; помимо соответствующй подготовки ткани эстрогенами и прогестероном, необходимо также влияние специального лактогенного гормона и пермиссивное действие глюкокортикоидов, инсулина, тироксина и у некоторых видов — гормона роста. Существует два лактогенных гормона. Плацентарный лактоген человека (ПЛЧ, или хорионический соматомаммотропин) секретируется в больших количествах плацентой на поздних стадиях беременности и принимает участие в подготовке грудных желез к продукции молока. Вскоре после рождения он исчезает из крови плода (и матери). Пролактин, синтезируемый в гипофизе пептидный гормон (см. гл. 321), играет ключевую роль в инициации и поддержании как нормальной, так и неадекватной лактации. Содержание пролактина в
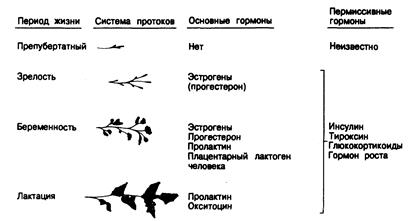
Рис. 332-1. Эндокринная регуляция развития и функции молочных желез у женщин в разные возрастные периоды. плазме во время беременности увеличивается; на поздних стадиях беременности и во время лактации пролактинсекретирующие клетки могут составлять 60—80% всех клеток гипофиза.
В отличие от большинства гормонов гипофиза секреция пролактина регулируется в основном ингибиторными влияниями, т. е. в базальных условиях гипоталамус выделяет один или несколько тормозных гормонов, среди которых наиболее важен дофамин, поступающий в гипофиз через портальную систему гипофиза и угнетающий выброс пролактина в кровь (см. гл. 321). Влияние большинства факторов на секрецию пролактина осуществляется путем изменения синтеза или высвобождения ингибиторных веществ гипоталамуса. Базальный уровень пролактина после родов понижается, но при раздражении молочных желез, как это бывает при кормлении ребенка (так называемый рефлекс сосания), его секреция увеличивается. Опосредующую роль при этом играет, вероятно, рефлекторный выброс окситоцина. В послеродовой период у здоровой женщины ежесуточно может образовываться около 1 л молока, содержащего 38 г жира, 70 г лактозы и 12 г белка. Нормальную лактацию можно подавить введением эстрогенов или диэтилстильбэстрола, которые ингибируют продукцию молока, непосредственно влияя на молочные железы, а также введением бромокриптина, который тормозит секрецию пролактина гипофизом. Если же женщина после родов не кормит ребенка или не сцеживает молоко, лактация обычно прекращается спонтанно через 1—2 нед.
Галакторея
В литературе не всегда четко определяется, что такое непослеродовая, или патологическая, лактация. Как показали Friedman и Goldfein, у здоровых регулярно менструирующих женщин, никогда не беременевших, грудные железы не секретируют, но у 25% здоровых женщин, имевших в прошлом беременность, такая секреция существует. Таким образом, в этих случаях секреция молочных желез может и не иметь клинического значения. Спонтанное истечение молока из желез обычно тревожит больше, чем необходимость его выдавливать. Вторая проблема связана с составом секрета желез. Когда отделяемое имеет молочный или белый цвет, можно считать, что оно содержит казеин и лактозу и действительно является молоком; однако, если отделяемое имеет коричневый или зеленоватый цвет, оно редко содержит компоненты нормального молока и поэтому может быть следствием эндокринной патологии. Далее, при исследовании повторно отобранных проб у одной и той же женщины можно установить, что углеводный и белковый состав секрета меняется от характерного для молозива до типичного для молока. Молочного вида отделяемое следует отличать также от кровавых или кровянистых выделений, которые могут свидетельствовать о наличии новообразований в молочных железах (см. гл. 295).
С учетом этих соображений галакторею можно определить как неадекватную продукцию молока, хотя в некоторых случаях никакой другой патологии выявить не удается.
Поскольку действие лактогенного гормона является необходимым условием инициации образования молока, галакторею можно считать проявлением нарушения физиологии пролактина. Однако, как отмечалось выше, для лактации необходима сложная гормональная среда, и во многих случаях повышения уровня пролактина, будь то у женщин без соответствующей гормональной подготовки или у мужчин, продукция молока отсутствует. Поэтому гиперпролактинемия встречается чаще, чем галакторея. Кроме того, хотя для начала образования молока и необходимо повышение секреции пролактина, сохранение лактации возможно в присутствии лишь минимально повышенного или периодически возрастающего уровня пролактина, так что у больных с галактореей базальный уровень этого гормона в плазме не всегда повышен. Например, повторное раздражение сосков молочной железы у ранее имевшей беременность женщины может вызывать галакторею на 4)оне минимального повышения базального уровня пролактина (феномен ложного вскармливания), сходного с тем, что наблюдается у здоровых кормящих матерей. Вероятно, наиболее убедительным доказательством непременного участия пролактина в генезе галактореи служит тот факт, что введение бромокриптина, снижающего уровень пролактина в плазме, приводит к исчезновению галактореи даже при нормальном базальном уровне этого гормона.
Дифференциальная диагностика. Таким образом, галакторею можно рассматривать как следствие недостаточности нормального гипоталамического ингибирования секреции пролактина, повышенной продукции пролактин-рилизинг-фактора или автономной секреции пролактина опухолью (табл. 332-1). Перерезка ножки гипофиза у человека приводит к резкому увеличению секреции пролактина в результате прекращения поступления в гипофиз пролактинингибирующих факторов. Подобно этому многие средства, влияющие на центральную нервную систему (включая практически все психотропные вещества, метилдофа, резерпин и противорвотные препараты), увеличивают секрецию пролактина, по-видимому, за счет торможения синтеза или высвобождения дофамина и других пролактинингибирующих факторов. Механизм повышения содержания пролактина эстрогенами неизвестен. Вследствие внегипофизарных болезней центральной нервной системы галакторея возникает предположительно в результате появления препятствия для поступления ингибирующих факторов в гипофиз (саркоидоз центральной нервной системы, краниофарингиома, пинеалома, энцефалит, менингит, гидроцефалия, опухоли гипоталамуса).
Таблица 332-1. Физиологическая классификация галактореи
I. Недостаточность нормального гипоталамического ингибирования секреции пролактина
А. Перерезка ножки гипофиза
Б. Фармакологические средства (фенотиазины, бутирофеноны, метилдофа, трициклические антидепрессанты, опиаты, резерпин, верапамил)
В. Болезни центральной нервной системы
II. Повышение секреции пролактин-рилизинг-фактора Гипотиреоз
III. Автономная секреция пролактина А. Опухоли гипофиза
1. Пролактинсекретирующие опухоли (синдром Форбса—Олбрапта)
2. Смешанные опухоли, секретирующие пролактин и гормон роста
3. Хромофобные аденомы
Б. Эктопическая продукция плацентарного лактогена человека и/или пролактина
1. Пузырный занос и хорнонэпителиомы
2. Бронхогенный рак и гипернефрома
IV. Идиопатическая (с аменореей или без нее)
Существование физиологического пролактин-рилизинг-фактора — все еще предмет разногласий, но по крайней мере при одном патологическом состоянии, а именно первичном гипотиреозе, галакторея обусловлена повышением пролактин-рилизинг-активности. Тиреотропин-рилизинг-гормон (ТРГ) стимулирует секрецию пролактина, а заместительная терапия тиреоидными гормонами снимает галакторею.
Повышенная секреция пролактина может осуществляться также гипофизарными и негипофизарными опухолями. С галактореей могут быть связаны три типа опухолей гипофиза (см. гл 321): чистые пролактинсекретирующие опухоли (микро- или макропролактиномы), смешанные опухоли, секретирующие гормон роста и пролактин и обусловливающие галакторею при акромегалии, и некоторые хромофобные аденомы. Последние могут либо секретировать пролактин, либо препятствовать поступлению в гипофиз ингибирующих факторов. Иногда пролактин секретируется и другими злокачественными опухолями, такими как бронхогенный рак; пузырный занос и хориокарциномы могут секретировать плацентарный лактоген человека.
Известны причины лишь некоторых случаев галактореи. Поданным четырех опубликованных исследований, охватывающих более 500 тщательно обследованных больных, опухоли гипофиза удалось обнаружить примерно у 25% из них; другие известные причины галактореи были выявлены еще у 20—25% больных, а оставшиеся 50% составили группу с неизвестной причиной. У многих больных в конце концов проявились бы, возможно, пролактинсекретирующие опухоли гипофиза, у некоторых имелись, вероятно, слабые нарушения 4)ункции гипоталамуса и часть больных, возможно, принимали какие-либо фармакологические средства. Факт, однако, остается фактом: у 50% больных или больше не удается с достаточной точностью установить причину галактореи. Если галакторея проявляется на фоне нормальных менструаций, вероятность установления диагноза невелика.
У мужчин галакторея возникает редко, даже при значительном повышении содержания пролактина в плазме, и, как правило, сопровождается феминизацией (см. ниже).
Диагностическое обследование. Если у больного выявлена гиперпролактинемия, необходимо исключить опухоль гипофиза, влияние лекарственных средств и гипотиреоз (см. гл. 321). Даже если не удается обнаружить конкретную причину и ставят диагноз идиопатической галактореи, необходимо помнить о возможности проявления опухоли гипофиза в дальнейшем. Чем выше содержание пролактина и чем длительнее галакторея, тем больше вероятность такого развития событий.
Лечение. Цель лечения заключается в ликвидации источника повышенной секреции пролактина, и резекция опухоли гипофиза, отмена ряда лекарственных средств или коррекция гипотиреоза часто приводят к исчезновению галактореи. Больным с легкой галактореей неизвестной этиологии рекомендуют бинтовать молочные железы, что, по-видимому, препятствует раздражению сосков, поддерживающему лактацию. Для лечения больных с идиопатической гиперпролактинемией, равно как и больных с пролактинсекретирующими опухолями гипофиза, применяли бромокриптин, понижающий содержание пролактина в плазме. Это соединение не только подавляет лактацию, но может также восстанавливать нормальный менструальный цикл (и даже фертильность) у женщин с галактореей, сопровождающейся аменореей.
Гинекомастия
При физикальном осмотре молочных желез у мужчин необходимо отличать норму от патологии. Если по данным аутопсии частота активной гинекомастии составляет 5—9%, то Nuttall с сотр. обнаружили пальпируемую ткань молочных желез примерно у 40% здоровых и 70% госпитализированных мужчин. Причины такого расхождения данных неясны. С одной стороны, собственно ткань желез может быть трудно отличить от скоплений жировой ткани без истинного увеличения молочных желез (липомастия); в таких случаях разграничить истинную гинекомастию и липомастию помогает маммография или ультразвуковое исследование. Возможно также, что произошло истинное увеличение частоты гинекомастии. Независимо оттого, какое из этих объяснений справедливо, гинекомастия (а не липомастия) может отражать патологию и быть вариантом нормы. Обсуждая этот вопрос, следует исходить из предположения, что наличие любой пальпируемой ткани молочных желез у мужчин (за исключением трех так называемых физиологических состояний) может быть следствием эндокринопатии; подобных больных необходимо тщательно обследовать.
Ранние стадии гинекомастии характеризуются пролиферацией как фибробластов стромы, так и системы протоков, которые удлиняются, почкуются и удваиваются. Со временем отмечаются регрессия пролиферирующего эпителия, прогрессирующий фиброз и гиалинизация, число протоков уменьшается. Затем уменьшаются число и размер эпителиальных элементов, исчезают протоки, а образующиеся вследствие этого гиалиновые тяжи впоследствии также исчезают.
Рост молочных желез у мужчин, как и у женщин, опосредуется эстрогенами и обусловлен изменениями нормального соотношения активных андрогенов и эстрогенов в плазме или в самой грудной железе. Как отмечалось в гл. 330, образование эстрадиола у здоровых мужчин происходит в основном путем превращения содержащихся в крови андрогенов в эстрогены в периферических тканях. В норме у взрослых мужчин отношение продукции тестостерона к эстрадиолу составляет примерно 100:1 (6мг и 45 мкг); а отношение содержания этих гормонов в плазме— 300:1. При значительном снижении указанных отношений, будь то вследствие уменьшения продукции или действия тестостерона, увеличения образований эстрогенов или всех факторов одновременно, начинается феминизация, наиболее заметным проявлением которой у мужчин и является увеличение грудных желез.
Таблица 332-2. Дифференциальная диагностика гинекомастии
|
|
|
|
|
Дата добавления: 2017-01-14; Просмотров: 172; Нарушение авторских прав?; Мы поможем в написании вашей работы!