
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Мочевой пузырь
В
ПОЧКА
МОЧЕВЫЕ ОРГАНЫ
Мочевые органы, organa urindria, состоят, во-первых, из двух желез (почки, экскретом которых является моча) и, во-вторых, из органов, служащих для накопления и выведения мочи (мочеточники, мочевой пузырь, мочеиспускательный канал).
Почка, геп (греч. nephros), представляет парный экскреторный орган, вырабатывающий мочу, лежащий на задней стенке брюшной полости позади брюшины. Расположены почки по бокам позвоночного столба на уровне последнего грудного и двух верхних поясничных позвонков. Правая почка лежит немного ниже левой, в среднем на 1 — 1,5 см (в зависимости от давления правой доли печени). Верхним концом почки доходят до уровня XI ребра, нижний конец отстоит от подвздошного гребня на 3 — 5 см. Указанные границы положения почек подвержены индивидуальным вариациям; нередко верхняя граница поднимается до уровня верхнего края XI грудного позвонка, нижняя граница может опускаться на 1 — x\j позвонка. Почка имеет бобовидную форму. Вещество ее с поверхности гладкое, темно-красного цвета. В почке различают верхний и нижний концы, extremitas superior и inferior, края латеральный и медиальный, margo lateralis и me-dialis, и поверхности, fades anterior и posterior. Латеральный край почки выпуклый, медиальный же посередине вогнутый, обращен не только медиально, но несколько вниз и вперед. Средняя вогнутая часть медиального края содержит в себе ворота, hilus rendlis, через которые входят почечные артерии и нервы и выходят вена, лимфатические сосуды и мочеточник. Ворота открываются^ в узкое пространство, вдающееся в вещество почки, которое называется sinus rendlis; его продольная ось соответствует продольной оси почки. Передняя поверхность почек более выпуклая, чем задняя.
Топография почек. Отношение к органам передней поверхности правой и левой почек неодинаково. Правая почка проецируется на переднюю брюшную стенку в regiones epigastrica, umbilicalis et abdominalis lat. dext., левая — в reg. epigastrica et abdominalis lat. sin. Правая почка соприкасается небольшим участком поверхности с надпочечником; далее книзу большая часть ее передней поверхности прилежит к печени. Нижняя треть ее прилежит к flexura coli dextra; вдоль медиального края спускается нисходящая часть duodeni; в обоих последних участках брюшины нет. Самый нижний конец правой почки имеет серозный покров. Близ верхнего конца левой почки, так же как и правой, часть передней поверхности соприкасается с надпочечником, тотчас ниже левая почка прилежит на протяжении своей верхней трети к желудку, а средней трети — к pancreas, латеральный край передней поверхности в верхней части прилежит к селезенке. Нижний конец передней поверхности левой почки медиально соприкасается с петлями тощей кишки, а латерально — с flexura coli sinistra или с начальной частью нисходящей ободочной кишки. Задней своей поверхностью каждая почка в верхнем своем отделе прилежит к диафрагме, которая отделяет почку от плевры, а ниже XII ребра — к mm. psoas major et quadratus lumborum, образующими почечное ложе.
|
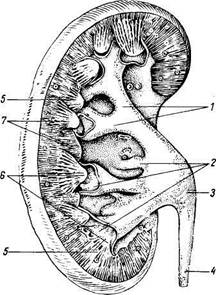
Рис. 163. Почка в разрезе.
У — calyces renales majores; 2 — calyces renales minores; 3 — pelvis renalis; 4 — ureter; 5 — medulla renalis (pyramides renales); 6 — papillae renales; 7 — cortex renalis.
Оболочки почки. Почка окружена собственной фиброзной оболочкой, capsula fibrosa, в виде тонкой гладкой пластинки, непосредственно прилегающей к веществу почки. В норме она довольно легко может быть отделена от вещества почки. Кнаружи от фиброзной оболочки, в особенности в области hilum и на задней поверхности, находится слой рыхлой жировой ткани, составляющий жировую капсулу почки, capsula adiposa; на передней поверхности жир нередко отсутствует. Кнаружи от жировой капсулы располагается соединительнотканная фасция почки, fascia renalis, которая связана волокнами с фиброзной капсулой и расщепляется на два листка: один идет спереди почек, другой — сзади. По латеральному краю почек оба листка соединяются вместе и переходят в слой забрюшинной соединительной ткани, из которой они и развились. По медиальному краю почки оба листка не соединяются вместе, а продолжаются дальше к средней линии порознь: передний листок идет впереди почечных сосудов, аорты и нижней полой вены и соединяется с таким же листком противоположной стороны, задний же листок проходит кпереди от тел позвонков, прикрепляясь к последним. У верхних концов почек, охватывая также надпочечники, оба листка соединяются вместе, ограничивая подвижность почек в этом направлении. У нижних концов подобного слияния листков обычно не заметно.
Фиксацию почки на своем месте осуществляют главным образом внут-рибрюшное давление, обусловленное сокращением мышц брюшного пресса; в меньшей степени fascia renalis, срастающаяся с оболочками почки; мышечное ложе почки, образованное mm. psoas major et quadratus lumborum, и почечные сосуды, препятствующие удалению почки от аорты и нижней полой вены. При слабости этого фиксирующего аппарата почки она может опуститься (блуждающая почка), что требует оперативного подшивания ее. В норме длинные оси обеих почек, направленные косо вверх и медиально, сходятся выше почек под углом, открытым книзу. При опущении почки, будучи фиксированы у средней линии сосудами, смещаются вниз и медиально. Вследствие этого длинные оси почек сходятся ниже последних под углом, открытым кверху.
Строение. На продольном разрезе (рис. 163, 164), проведенном через почку, видно, что почка в целом слагается, во-первых, из полости, sinus renalis, в которой расположены почечные чашки и верхняя часть лоханки, и, во-вторых, из собственно почечного вещества, прилегающего к синусу со всех сторон, за исключением ворот. В почке различают корковое вещество, cortex renis, и мозговое вещество, medulla renis.
Корковое вещество занимает периферический слой органа, имеет толщину около 4 мм. Мозговое вещество слагается из образований конической
12*
|
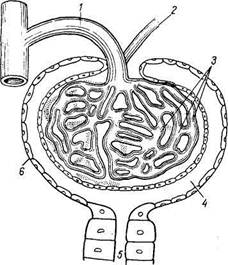
Рис. 165. Схема строения почечного тельца.
/ — vas afferens; 2 — vas efferens: 3 — капилляры клубочка; 4 — полость капсулы почечного тельца, ограниченная листками капсулы; 5 — извитой каналец; б — капсула клубочка.
формы, носящих название почечных пирамид, pyramides rendles. Широкими основаниями пирамиды обращены к поверхности органа, а верхушками—в сторону синуса. Верхушки соединяются по две или более в закругленные возвышения, носящие название сосочков, papillae rendles; реже одной верхушке соответствует отдельный сосочек. Всего сосочков имеется в среднем около 12. Каждый сосочек усеян маленькими отверстиями, foramina papillaria; через foramina papillaria моча выделяется в начальные части мочевых путей (чашки). Корковое вещество проникает между пирамидами, отделяя их друг от друга; эти части коркового вещества носят название columnae rendles. Благодаря расположенным в них в прямом направлении мочевым канальцам и сосудам пирамиды имеют полосатый вид. Наличие пирамид отражает дольчатое строение почки, характерное для большинства животных. У новорожденного сохраняются следы бывшего разделения даже на наружной поверхности, на которой заметны борозды (дольчатая почка плода и новорожденного). У взрослого почка становится гладкой снаружи, но внутри, хотя несколько пирамид сливаются в один сосочек (чем объясняется меньшее число сосочков, нежели число пирамид), остается разделенной на дольки — пирамиды.
Полоски медуллярного вещества продолжаются также и в корковое вещество, хотя они заметны здесь менее отчетливо; они составляют pars radiata коркового вещества, промежутки же между ними — pars convoluta (convolution — сверток). Pars radiata и pars convoluta объединяют под названием lobulus corticdlis.
Почка представляет собой сложный экскреторный (выделительный) орган. Он содержит трубочки, которые называются почечными канальцами, tubuli renales. Слепые концы этих трубочек в виде двустенной капсулы охватывают клубочки кровеносных капилляров (рис. 165). Каждый клубочек, glomerulus, лежит в глубокой чашеобразной капсуле, cdpsula glomeruli; промежуток между двумя листками капсулы составляет полость этой последней, являясь началом мочевого канальца. Glomerulus вместе с охватывающей его капсулой составляет почечное тельце, corpusculum renis. Почечные тельца расположены в pars convoluta коркового вещества, где они могут быть видимы невооруженным глазом в виде красных точек. От почечного тельца отходит извитой каналец — tubulus rendlis contortus (рис. 166), который находится уже в pars radiata коркового вещества. Затем каналец спускается в пирамиду, поворачивает там обратно, делая петлю нефро-н а, и возвращается в корковое вещество. Конечная часть почечного канальца — вставочный отдел — впадает в собирательную трубоч-к у, которая принимает несколько канальцев и идет по прямому направлению {tubulus rendlis rectus) через pars radiata коркового вещества и через пирамиду. Прямые трубочки постепенно сливаются друг с другом и в виде
|
| и off. v.eff. г |
| ю |
| а. геп. =з |
| и геп. |
| Петля Генле |
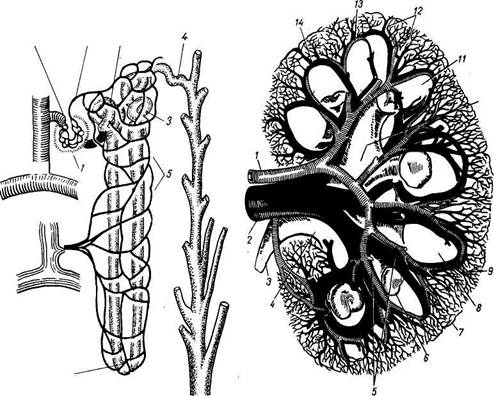
Рис. 166. Схема строения нефрона.
I — почечное тельце; 2, 3 ~ извитые канальцы; '/ — вставочный отдел, впадающий в собирательную трубочку; 5 — капилляры извитых канальцев; v. aff.— v&s afferens; v. eff.— vas efferens; a. ren — a. renalis; v. ren.— v. renalis.
Рис. 167. Экскреторное дерево почки и ее сосуды.
/-a. renalis; 2 — \. renalis; 3 — ureter; 4 — pelvis renalis; 5 - aa. interlobares; 6 - calyx renalis minor: 7 - v. stellata; 8, /./- pyramides renales; 9 — v. interlobularis; 10 - calyx renalis major; 12- aa. interlobulares; 13 — a. arcuata; 14 — v. arcuata.
15 — 20 коротких протоков, diictus papilldres, открываются foramina papillaria в области area cribrosa на вершине сосочка.
Почечное тельце и относящиеся к нему канальцы составляют структурно-функциональную единицу почки — н е ф р о н, nephron. В нефроне образуется моча. Этот процесс совершается в два этапа: в почечном тельце из капиллярного клубочка в полость капсулы фильтруется жидкая часть крови, составляя первичную мочу, а в почечных канальцах происходит реабсорб-ция — всасывание большей части воды, глюкозы, аминокислот и некоторых солей, в результате чего образуется окончательная моча.
В каждой почке находится до миллиона нефронов, совокупность которых составляет главную массу почечного вещества. Для понимания строения почки и ее нефрона надо иметь в виду ее кровеносную систему (см. рис. 164 и 167). Почечная артерия берет начало от аорты и имеет весьма значительный калибр, что соответствует мочеотделительной функции органа, связанной с «фильтрацией» крови.
У ворот почки почечная артерия делится соответственно отделам почки на артерии для верхнего полюса, аа. polares superiores, для нижнего, аа. polares inferiores, и для центральной части почек, аа. centrales. В паренхиме почки эти артерии идут между пирамидами, т. е. между долями почки, и потому называются аа. interlobares renis. У основания пирамид на границе мозгового и коркового вещества они образуют дуги, аа. arcuatae, от которых отходят в толщу коркового вещества аа. interlobulares. От каждой a. interlobularis отходит приносящий сосуд vas afferens, который распадается на клубок извитых капилляров, glomerulus, охваченный началом почечного канальца, капсулой клубочка. Выходящая из клубочка выносящая артерия, vas efferens, вторично распадается на капилляры, которые оплетают почечные канальцы и лишь затем переходят в вены. Последние сопровождают одноименные артерии и выходят из ворот почки одиночным стволом, v. renalis, впадающим в v. cava inferior.
Венозная кровь из коркового вещества оттекает сначала в звездчатые вены, venulae stellatae, затем в vv. interlobulares, сопровождающие одноименные артерии, и в vv. arcuatae. Из мозгового вещества выходят venulae rectae. Из крупных притоков v. renalis складывается ствол почечной вены. В области sinus renalis вены располагаются спереди от артерий.
Таким образом, в почке содержатся две системы капилляров; одна соединяет артерии с венами, другая — специального характера, в виде сосудистого клубочка, в котором кровь отделена от полости капсулы только двумя слоями плоских клеток: эндотелием капилляров и эпителием капсулы. Это создает благоприятные условия для выделения из крови воды и продуктов обмена.
Лимфатические сосуды почки делятся на поверхностные, возникающие из капиллярных сетей оболочек почки и покрывающей ее брюшины, и глубокие, идущие между дольками почки. Внутри долек почки и в клубочках лимфатических сосудов нет.
Обе системы сосудов в большей своей части сливаются у почечного синуса, идут далее по ходу почечных кровеносных сосудов к регионарным узлам nodi lymphatici lum-bales.
Нервы почки идут из парного почечного сплетения, образованного чревными нервами, ветвями симпатических узлов, ветвями чревного сплетения с находящимися в них волокнами блуждающих нервов, афферентными волокнами нижнегрудных и верхнепоясничных спинномозговых узлов.
ПОЧЕЧНАЯ ЛОХАНКА, ЧАШКИ И МОЧЕТОЧНИК
Моча, выделяющаяся через foramina papillaria, на своем пути до мочевого пузыря проходит через малые чашки, большие чашки, почечную лоханку и мочеточник.
Малые чашки, calyces renales minores, числом около 8 — 9, одним концом охватывают один — два, реже три почечных сосочка, другим впадают в одну из больших чашек. Больших чашек, calyces renales ma jo res, обыкновенно две — верхняя и нижняя. Еще в синусе почки большие чашки сливаются в одну почечную лоханку, pelvis renalis (греч. pyelos, отсюда воспаление почечной лоханки — pyelitis), которая выходит через ворота позади почечных сосудов и, загибаясь вниз, переходит тотчас ниже ворот почки в мочеточник.
Форникальный аппарат почечных чашек. Каждая почечная чашка охватывает конусообразный почечный сосочек, как двустенный бокал. Благодаря этому проксимальный отдел чашки, окружающий основание сосочка, возвышается над его верхушкой в виде свода, fornix. В стенке свода чашки заключены неисчерченные мышечные волокна, т. sphincter fornicis, которые вместе с заложенной здесь соединительной тканью и прилегающими нервами и
сосудами (кровеносными и лимфатическими) составляют форникальный аппарат, играющий большую роль в процессе выведения мочи из паренхимы почки в почечные чашки и препятствующий обратному току мочи из чашек в мочевые канальцы. Вследствие близкого прилегания сосудов к стенке свода здесь легче, чем в других местах, возникают кровотечения и моча затекает в кровь (пиеловенозный рефлюкс), что способствует проникновению инфекции. В стенке почечной чашки различают четыре мышцы, расположен^ ные выше свода (m. levator fornicis), вокруг него (т. sphincter fornicis), вдоль чашки (т. longitudinalis calycis) и вокруг чашки (т. spiralis calycis). М. levator fornicis и т. longitudinalis calycis расширяют полость чашки, способствуя накоплению мочи (диастола), a m. sphincter fornicis и т. spiralis calycis суживают чашку, опорожняя ее (систола). Работа чашки связана с аналогичной деятельностью почечной лоханки.
Чашки, лоханка и мочеточник составляют макроскопически видимую часть экскреторных путей почки.
Можно различать три формы экскреторного дерева, которые отражают последовательные стадии его развития (М. Г. Привес) (рис. 168):
1) эмбриональную, когда имеется широкая мешковидная лоханка,
в которую непосредственно впадают малые чашки; большие чашки отсут
ствуют;
2) фетальную, когда имеется большое число малых и больших
чашек, переходящих непосредственно в мочеточник; отсутствует лоханка;
3) зрелую, когда имеется небольшое число малых чашек, сливающихся
в две большие чашки, переходящие в умеренно выраженную лоханку, впа
дающую далее в мочеточник. Здесь налицо все четыре компонента экскре
торного дерева: малые чашки, большие, лоханка и мочеточник. Знание
этих форм облегчает понимание рентгенологической картины экскреторного
дерева, видимого у живого (при пиелографии).
Рентгеноанатомия почки. При обычной рентгенографии поясничной области можно видеть контуры нижней половины почек. Для того чтобы увидеть почку целиком, приходится прибегать к введению воздуха в околопочечную клетчатку — pneumoren.
Рентгенологически можно определять скелетотопию почек. При этом XII ребро при саблеобразной форме наслаивается на середину почки, при стилетообразной форме — на ее верхний конец.
Верхние концы почек слегка наклонены медиально, поэтому продолжения длинных осей почек пересекаются над последними на высоте IX—X грудных позвонков.
Рентгеновские лучи позволяют исследовать у живого экскреторное дерево почки: чашки, лоханку, мочеточник. Для этого инъецируют в кровь контрастное вещество, которое выделяется через почки и, присоединяясь к моче, дает на рентгенограмме силуэт почечной лоханки и мочеточника (контрастное вещество можно ввести и непосредственно в почечную лоханку с помощью мочеточникового катетера и особого инструмента — цистоскопа). Этот метод называется уретеропиелография.
Лоханка на рентгенограмме проецируется на уровне между I и II поясничными позвонками, причем справа несколько ниже, чем слева.
По отношению к почечной паренхиме отмечают два типа расположения почечной лоханки: экстраренальный, когда часть ее находится вне почки, и интраренальный, когда лоханка не выходит за пределы почечной пазухи.
Рентгенологическое исследование выявляет перистальтику почечной лоханки. При помощи серийных рентгенограмм можно видеть, как сокращаются и расслабляются отдельные чашки и лоханка, как открывается и за-
|

|
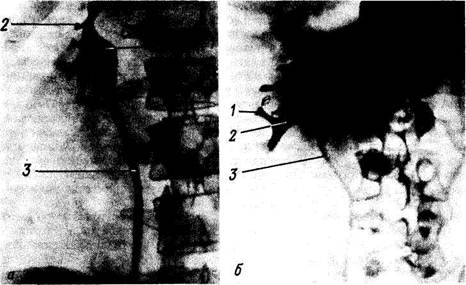
Рис. 168. Экскреторное дерево почки (рентгенограммы) (по М. Г. Привесу).
а — эмбриональный тип: /—лоханка; 2 — малая чашка; 3 — мочеточник; б — фетальный тип: / — малая чашка; 2 — большая чашка; 3 — мочеточник; в — зрелый жп: / — малая чашка; 2 — большая чашка; 3 — лоханка; 4 — мочеточник.
крывается верхний сфинктер мочеточника. Эти функциональные изменения имеют ритмичный характер, поэтому различаются систола и диастола экскреторного дерева почки. Процесс опорожнения экскреторного дерева протекает так, что большие чашки сокращаются (систола), а лоханка расслабляется (диастола) и наоборот. Полное опорожнение происходит в течение 6 — 8 мин.
Сегментарное строение почки. В почке 4 трубчатые системы: артерии, вены, лимфатические сосуды и почечные канальцы. Отмечается параллелизм между сосудами и экскреторным деревом (сосудисто-экскреторные пучки) (см. рис. 167). Наиболее выражено соответствие между внутриорганными ветвями почечной артерии и почечными чашками. Исходя из этого со-
ответствия, для хирургических целей в почке различают сегменты, составляющие сегментарное строение почки.
Различают пять сегментов в почке: 1) верхний — соответствует верхнему полюсу почки; 2, 3) верхний и нижний передние — расположены спереди лоханки; 4) нижний — соответствует нижнему полюсу почки; 5) задний — занимает две средние четверти задней половины органа между верхним и нижним сегментами.
Мочеточник, ureter, представляет собой трубку около 30 см длиной. Диаметр его равняется 4 — 7 мм. От лоханки мочеточник непосредственно за брюшиной идет вниз и медиально в малый таз, там он направляется ко дну мочевого пузыря, стенку которого прободает в косом направлении. В мочеточнике различают pars abdominalis — до места его перегиба через linea terminalis в полость малого таза и pars pelvina — в этом последнем. Просвет мочеточника не везде одинаков, имеются сужения: 1) близ перехода лоханки в мочеточник, 2) на границе между partes abdominalis и pelvina, 3) на протяжении pars pelvina и 4) около стенки мочевого пузыря. У женщины мочеточник короче на 2 — 3 см и отношения его нижней части к органам иные, чем у мужчины. В женском тазу мочеточник идет вдоль свободного края яичника, затем у основания широкой связки матки ложится латерально от шейки матки, проникает в промежуток между влагалищем и пузырем и прободает стенку последнего в косом, как и у мужчины, направлении.
Строение. Стенка мочеточника, так же как и лоханки с чашками, состоит из трех слоев: наружного — из соединительной ткани, tunica adven-titia, внутреннего — tunica mucosa, покрытого переходным эпителием, снабженного слизистыми железками; между tunica adventitia и tunica mucosa располагается tunica muscularis. Последняя состоит из двух слоев (внутреннего — продольного и наружного — циркулярного), которые не связаны с мускулатурой мочевого пузыря и препятствуют обратному току мочи из пузыря в мочеточник.
У места впадения мочеточника в пузырь имеется третий, самый наружный продольный слой мышц, который тесно связан с мускулатурой пузыря и участвует в выбрасывании мочи в пузырь.
Мочеточник на рентгенограмме имеет вид длинной и узкой тени, идущей от почки до мочевого пузыря. Контуры его четкие и гладкие. Мочеточник образует искривления в двух плоскостях — сагиттальной и фронтальной. Практическое значение имеют искривления во фронтальной плоскости: в поясничной части в медиальную сторону, а в тазовой — в латеральную. Иногда мочеточник в поясничной части выпрямлен. Искривление тазовой части постоянно.
По ходу мочеточника отмечается, кроме описанных выше анатомических сужений, ряд физиологических сужений, появляющихся и исчезающих во время перистальтики.
Мочеточник получает кровь из нескольких источников. К стенкам pelvis renalis и верхнего отдела мочеточника подходят ветви a. renalis. В месте перекреста с a. testi-cularis (или a. ovarica) от последней к мочеточнику тоже отходят ветви. К средней части мочеточника подходят rr. ureterici (из аорты, a. iliaca communis или a. iliaca interna). Pars pelvina мочеточника питается из a. rectalis media и из аа. vesicales inferiores.
Венозная кровь оттекает в v. testicularis (или v. ovarica) и v. ilica interna.
Отток лимфы происходит в поясничные и подвздошные лимфатические узлы.
Нервы мочеточника симпатического происхождения: к верхнему отделу они подходят из plexus renalis; к нижней части pars abdominalis — из plexus uretericus; к pars pelvina — из plexus hypogastricus inferior. Кроме того, мочеточники (в нижней части) получают парасимпатическую иннервацию из nn. splanchnici pelvini.
Мочевой пузырь, vesica urinaria (рис. 169), представляет вместилище для скопления мочи, которая периодически выводится через мочеиспускательный канал. Вместимость мочевого пузыря в среднем 500 — 700 мл и подвержена большим индивидуальным колебаниям. Форма мочевого пузыря и его отношение к окружающим органам значительно изменяются в зависимости от его наполнения. Когда мочевой пузырь пуст, он лежит целиком в полости малого таза позади symphysis pubica, причем сзади его отделяют от rectum у мужчины семенные пузырьки и конечные части семявыносящих протоков, а у женщин — влагалище и матка. При наполнении мочевого пузыря мочой верхняя часть его, изменяя свою форму и величину, поднимается выше лобка, доходя в случаях сильного растяжения до уровня пупка. Когда мочевой пузырь наполнен мочой, он имеет яйцевидную форму, причем его нижняя, более широкая укрепленная часть — дно, fundus vesicae, обращена вниз и назад по направлению к прямой кишке или влагалищу; суживаясь в виде шейки, cervix vesicae, он переходит в мочеиспускательный канал, более заостренная верхушка, apex vesicae, прилежит к нижней части передней стенки живота. Лежащая между apex и fundus средняя часть называется телом, corpus vesicae. От верхушки к пупку по задней поверхности передней брюшной стенки до ее средней линии идет фиброзный тяж, lig. umbilicdle medidnum.
Мочевой пузырь имеет переднюю, заднюю и боковые стенки. Передней своей поверхностью он прилежит к лобковому симфизу, от которого отделен рыхлой клетчаткой, выполняющей собой так называемое предпузырное пространство, spatium prevesicale (рис. 170). Верхняя часть пузыря подвижнее нижней, так как последняя фиксирована связками, образующимися за счет fascia pelvis, а у мужчины также сращением с предстательной железой. У мужчины к верхней поверхности пузыря прилежат петли кишок, у женщины — передняя поверхность матки. Когда пузырь растягивается мочой, верхняя его часть поднимается кверху и закругляется, причем пузырь, выступая над лобком, поднимает вместе с собой и брюшину, переходящую на него с передней брюшной стенки. Поэтому возможно произвести прокол стенки растянутого мочевого пузыря через передние брюшные покровы, не затрагивая брюшины.
Сзади брюшина переходит с верхнезадней поверхности мочевого пузыря у мужчин на переднюю поверхность прямой кишки, образуя excavatio recto-vesicalis, а у женщин — на переднюю поверхность матки, образуя excavatio vesicouterina.
Кроме tunica serosa, только частично являющейся составной частью стенки пузыря, покрывающей его заднюю стенку и верхушку, стенка мочевого пузыря состоит из мышечного слоя, tunica muscularis (гладкие мышечные волокна), tela submucosa и tunica mucosa. В tunica muscularis различают три переплетающихся слоя: 1) stratum externum, состоящий из продольных волокон; 2) stratum medium — из циркулярных или поперечных; 3) stratum internum — из продольных и поперечных. Все три слоя гладких мышечных волокон составляют общую мышцу мочевого пузыря, уменьшающую при своем сокращении его полость и изгоняющую из него мочу (т. detrusor urinae — изгоняющий мочу).
Средний слой наиболее развит, особенно в области внутреннего отверстия мочеиспускательного канала, ostium urethrae internum, где он образует сжиматель пузыря, т. sphincter vesicae. Вокруг каждого устья мочеточников также образуется подобие сфинктеров за счет усиления круговых волокон внутреннего мышечного слоя.
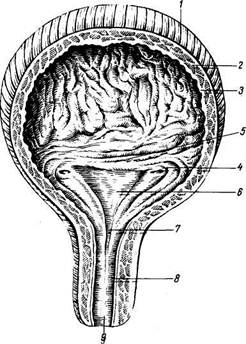
|
Рис. 169. Женский мочевой пузырь и мочеиспускательный канал.
/ — tun. muscularis (stratum externum); 2 — tun. muscularis (stratum circulare); 3 — tun. mucosa; 4 — ostium ureteris; 5 — plica interureterica; 6 — trigonum vesicae; 7 — ostium urethrae internum; 8 — urethra; 9 — ostium urethrae externum.
Внутренняя поверхность пузыря покрыта слизистой оболочкой, tunica mucosa, которая при пустом пузыре образует складки благодаря довольно хорошо развитой под-слизистой основы, tela submucosa. При растяжении пузыря складки эти исчезают. В нижней части пузыря заметно изнутри отверстие, ostium urethrae internum, ведущее в мочеиспускательный канал. Непосредственно сзади от ostium urethrae internum находится треугольной формы гладкая площадка, trigbmum vesicae. Слизистая оболочка треугольника срастается с подлежащим мышечным слоем и никогда не образует складок. Вершина треугольника обращена к только что названному внутреннему отверстию мочеиспускательного канала, а на углах основания находятся отверстия мочеточников, ostia^ ureteres. Основание пузырного треугольника ограничивает складка — plica interureterica, проходящая между устьями обоих мочеточников. Позади этой складки полость пузыря представляет углубление, увеличивающееся по мере роста предстательной железы, fossa retroureterica. Тотчас позади внутреннего отверстия мочеиспускательного канала иногда
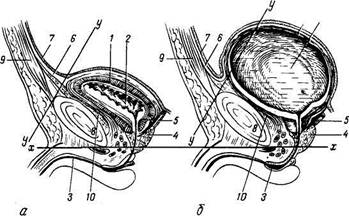
|
| Г 2 |
Рис. 170. Мочевой пузырь мужчины в пустом (я) и наполненном (б) состоянии; срединный сагиттальный разрез.
1 — tun. muscularis vesicae urinariae; 2 - cavum vesicae; 3 — urethra; 4-prostata; 5 - ductus deferens; 6 — lig. umbilicale medianum; 7 - peritoneum; «-разрез symphysis pubica; 9 - передняя брюшная стенка; 10 - предпузырное пространство; х — х - горизонтальная плоскость, проходящая через нижний край symphysis pubica; у—у — плоскость тазового входа.
бывает выступ в виде uvula vesicae (преимущественно в пожилом возрасте вследствие выраженности средней доли предстательной железы). Слизистая оболочка мочевого пузыря розоватого цвета, покрыта переходным эпителием, сходным с эпителием мочеточников. В ней заложены небольшие слизистые железы, glandulae vesicates, а также лимфатические фолликулы.
У новорожденного мочевой пузырь расположен значительно выше, чем у взрослого, так что внутреннее отверстие мочеиспускательного канала находится у него на уровне верхнего края symphysis pubica. После рождения пузырь начинает опускаться вниз и на 4-м месяце жизни выстоит над верхним краем лобкового симфиза приблизительно лишь на 1 см.
При цистоскопии, т. е. при исследовании полости мочевого пузыря живого человека с помощью введенного через мочеиспускательный канал цистоскопа, видна слизистая оболочка розоватого цвета с большим числом кровеносных сосудов, образующих сеть. Слизистая оболочка образует складки, за исключением треугольника, где она гладкая. Сфинктер пузыря имеет вид полулунного участка красноватого цвета, а устья мочеточников образуют углубления по бокам треугольника. Периодически (2 — 3 раза в минуту) отверстия мочеточников открываются, выбрасывая мочу тонкой струйкой. Из мочевого пузыря моча выводится наружу через мочеиспускательный канал.
Уродинамика, т. е. процесс выведения мочи по мочевым путям, как показали урорентгенокинематографические исследования, протекает в 2 фазы: 1) транспортную, когда под действием изгоняющих мышц (детрузоров) моча продвигается по мочевым путям, и 2) ретенционную (retentio — задержание), когда под действием замыкающих мышц (сфинктеров) данный отдел мочевых путей растягивается и в нем накапливается моча. Вся система мочевых путей от почечной чашки до мочеиспускательного канала представляет собою единый полый мышечный орган, две части которого функционально взаимосвязаны. В то время как экскреторное дерево находится в транспортной фазе, мочевой пузырь пребывает в ретенционной, и наоборот.
Сосуды и нервы: стенки мочевого пузыря получают кровь из a. vesicalis inferior — ветвь a. iliaca interna и из a. vesicalis superior — является ветвью a. umbilicalis. В васкуляризации мочевого пузыря принимают также участие a. rectalis media и другие соседние артерии. Вены пузыря изливают кровь частью в plexus venosus vesicalis, частью в v. iliaca interna. Отток лимфы происходит в nodi lymphatici paravesicales et iliaci interni.
Иннервация пузыря осуществляется из plexus vesicalis inferior, которое содержит симпатические нервы из plexus hypogastricus inferior и парасимпатические — nn. splanchnici pelvini.
ЖЕНСКИЙ МОЧЕИСПУСКАТЕЛЬНЫЙ КАНАЛ
Женский мочеиспускательный канал1, urethra feminina, начинается от мочевого пузыря внутренним отверстием, ostium urethrae internum, и представляет собой трубку длиной 3 — 3,5 см, слегка изогнутую выпуклостью кзади и огибающую снизу и сзади нижний край лобкового симфиза. Вне периода прохождения мочи через канал передняя и задняя стенки его прилежат одна к другой, но стенки канала отличаются значительной растяжимостью и просвет его может быть растянут до 7 — 8 мм. Задняя стенка канала тесно соединяется с передней стенкой влагалища. При выходе из таза канал прободает diaphragma urogenitale (см. мышцы промежности) с ее фасциями и окружен
 1 Мужской мочеиспускательный канал проводит не только мочу, но и семенную жидкость, поэтому он будет рассмотрен вместе с мужской половой системой, так же как и сам акт мочеиспускания.
1 Мужской мочеиспускательный канал проводит не только мочу, но и семенную жидкость, поэтому он будет рассмотрен вместе с мужской половой системой, так же как и сам акт мочеиспускания.
исчерченными произвольными мышечными волокнами сфинктера, т. sphincter urethrae. Наружное отверстие канала, ostium urethrae externum, открывается в преддверие влагалища впереди и выше отверстия влагалища и представляет собой узкое место канала. Стенка женского мочеиспускательного канала состоит из оболочек: мышечной, подслизистой и слизистой. В рыхлой tela submucosa, проникая также в tunica muscularis, находится сосудистое сплетение, придающее ткани на разрезе пещеристый вид. Слизистая оболочка, tunica mucosa, ложится продольными складками. В канал открываются, особенно в нижних частях, многочисленные слизистые железки, glandulae urethrales (см. рис. 169).
Артерии женский мочеиспускательный канал получает из a. vesicalis inferior и a. pudenda interna. Вены вливаются через венозное сплетение, plexus venosus vesicalis, в v. iliaca interna. Лимфатические сосуды из верхних отделов канала направляются к nodi lymphatici iliaci, из нижних — к nodi lymphatici inguinales.
Иннвервация из plexus hypogastricus inferior, nn. splanchnici pelvini и п. pudendus.
|
Дата добавления: 2014-01-04; Просмотров: 947; Нарушение авторских прав?; Мы поможем в написании вашей работы!