
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Сущность денег. Гевко О.В. Медична біологія: Конспект лекцій
|
|
|
|
Деньги
Литература
ББК 53.54
УДК 615.84
Гевко О.В. Медична біологія: Конспект лекцій. Частина 2. – Тернопіль: ТНТУ, 2013. – 77 с.
Сучасна медична галузь нездатна існувати без електронного технічного оснащення, радіоапаратури та фахівців, що здатні ремонтувати, вміти грамотно експлуатувати дану техніку. Неможливо розробляти та обслуговувати медичну радіоелектронну апаратуру без знань про анатомо-фізіологічні особливості біооб’єкту. Даний конспект лекцій з дисципліни «Медикобіологічні дослідження» присвячений саме поглибленню знань студентами за спеціальністю “Біотехнічні та медичні апарати і системи” з базових методів дослідження в медицині. Представлений теоретичний матеріал допоможе інженеру кваліфіковано орієнтуватися у особливостях проведення інструментальних та лабораторних досліджень. Отримані знання розширять науковий світогляд, що спонукатиме інженера до створення нових конструкцій, приладів, методів дослідження.
Даний конспект лекцій з дисципліни «Медикобіологічні дослідження» рекомендований для студентів, аспірантів, які вивчають предмети в галузі медичної біоелектроніки.
Розглянуто на засіданні
кафедри біотехнічних систем
протокол №___ від _____________ 2013 р.
Затверджено на засіданні методичної комісії факультету контрольно-вимірювальних та радіокомп’ютерних систем
протокол №___ від _____________ 2013 р.
Рецензенти:
- к.т.н, доц. Яворська Є.Б. (ТНТУ ім. І. Пулюя)
Лекція № 1.Рентгенологічні методи дослідження дихальної системи
Лекція № 2.Дослідження функції зовнішнього дихання.
Лекція № 3.Ендоскопічні методи дослідження легеневої системи. Бронхоскопія
Лекція № 4. Ендоскопічні методи дослідження травної системи
Лекція № 5. Рентгенологічні дослідження травної системи
Лекція № 6. Ультразвукові дослідження паренхіматозних органів травної системи
Лекція № 7. Рентгенологічні методи дослідження нирок
Лекція № 8. Ультразвукове дослідження нирок
Лекція № 9. Радіонуклідні методи дослідження нирок
Лекція № 10. Клінічний аналіз крові.
Лекція № 11. Біохімічний аналіз крові
Лекція № 12. Імунограма
Лекція № 1.Рентгенологічні методи дослідження дихальної системи
Рентгенологічні методи дослідження дихальної системи
Сучасна рентгенологія має широкий спектр діагностичних можливостей. В пульмонології застосовують оглядову багатопроекційну рентгеноскопію і рентгенографію, флюорографію, томографію, фістулографію, бронхографію, пневмомедіастінографію, ангінопульмонографію, рентгенокімографію і т.п.
Рентгеноскопія. Рентгенологічні дослідження хворих доцільно починати з оглядової рентгеноскопії. Основна позиція - пряма проекція, в якій вивчають легеневі поля, стан міжреберних проміжків, структуру коренів легень, рухомість куполу діафрагми, стан плевральних синусів. Крім цього використовується багатопроекційне дослідження, що дозволяє уточнювати розташування і характер патологічних змін.
Рентгенографія. Найбільш розповсюдженим методом в клінічній практиці є рентгенографія, особливо багатопроекційна, яка дає первинну об’єктивну і задокументовану інформацію. При цьому треба пам’ятати, що рентгенограма грудної клітки є площинним зображенням складного об’ємного об’єкту. Для правильної її інтерпретації необхідно врахувати багато факторів: екіалогічні особливості проекційного зображення органів грудної клітки, закономірності утворення рентгенологічної картини патологічних змін в легенях і середостінні, технічні фактори і т.п.
Рентгенографія в порівнянні з рентгеноскопією має деякі переваги: менше променеве навантаження, чіткіше видно дрібні деталі в легенях і їх коренях, просвіті бронхів. Об’єктивними є динамічні спостереження і порівняння. Рентгенограми рекомендується виконувати в трьох проекціях: прямій, боковій (правій чи лівій) і в одній із косих.Основною вимогою до рентгенографії є отримання високоякісних рентгенограм, на яких були б виразно помітні структури легеневого малюнку, коренів легень, три-чотири верхні грудні хребці на фоні серединної тіні.
Томографія. Томографія - рентгенологічний метод отримання пошарового зображення об’єкту, що досягається фокусуванням деталей заданого шару, який нерухомий по відношенню до рентгенівської плівки протягом часу експозиції. Всі об’єкти, розташовані вище і нижче цього шару, безперервно переміщуються по відношенню до плівки завдяки руху рентгенівської плівки і труби. Внаслідок цього їх зображення розмазуються і деталі стають нечіткими. Товщина томографічного шару коливається від 0,5 до 2 і більше сантиметрів.
Томографія дозволяє отримати детальні зображення просвіту не тільки великих зональних бронхів, але й сегментарних і субсегментарних, дозволяє оцінити стан бронхолегеневих медіастинальних лімфовузлів. На основі томограми можна запідозрити розпад легеневої тканини навіть на дрібних ділянках. Вона сприяє розпізнаванню розпаду дрібних бул, кист і вогнищевих змін.
Якісно виконана томограма дає достатньо точну інформацію про характер утвору (доброякісний чи злоякісний), стан лімфатичних вузлів в ділянці середостіння і коренів легень.
Комп’ютерна томографія. Суть методу зводиться до того, що строго націлений пучок імпульсного рентгенівського опромінювання, проходячи через певний шар легеневої тканини під час кругового руху джерела, попадає на велику кількість детекторів, що сприймають опромінення. Величина отриманих ними сигналів залежить відщільності тканини, через які проходить рентгенівське проміння. Інформація від детекторів поступає на комп’ютер, що обробляє і перетворює її на зображення у вигляді поперечного перерізу досліджуваного органа. Зображення може бути реконструйоване на екрані телемонітора, плівці і поляроїдному слайді. Методика має високу діагностичну інформативність, особливо для розпізнавання пухлинних процесів, а також інших уражень органів дихання.
Бронхографія. Використовується для контрастного дослідження повітроносних шляхів і Залежно від способу введення рентгеноконтрасних речовин (йодоліпол, діонолімеоділ, діогон, пронілідон). Буває трансгортанною, трансназальною, трансоральною, підгортанною і надгортанною).
Показами до бронхографії є гіповентиляція і ателектаз різного ступеню вираженості, підозріння на бронхоектази, визначення ділянки розпаду і обтурації бронха при ендобронхіальному рості пухлини. Протипокази: фаза загострення хронічного запального процесу в легенях, легенева кровотеча, гостре запалення верхніх дихальних шляхів і непереносимість рентгеноконтрастних речовин, що містять йод.
Дослідження проводиться під місцевою анестезією або під наркозом. Рентгеноконтрастну речовину вводять під контролем рентгеноскопії з наступним виконанням рентгенограм.
В останні роки використовують контурну бронхографію, при якій в бронхи вводиться мінімальна кількість рентгеноконтрастної речовини, знимки робляться в фазах видиху і вдиху, що дозволяє судити про ступінь ригідності бронхіальних гілок, а це дуже важливо для диференційної діагностики перибронхіального росту пухлини і перибронхіальних ущільнень при специфічних ураженнях легень.
Ангіопульмонографія. Рентгенологічне дослідження судинного русла, здійснюється за допомогою катетеризації великих судин легень з наступним введенням в них рентгеноконтрастних речовин (діодотраст, трионак і ін.). Одним із способів реалізації цієї процедури є введення тонкого довгого катетера через плечову вену, який черезпідкрильцеву, підключичну і безіменну вену проводиться в верхню порожнисту вену, потім в праве передсердя, правий шлуночок, легеневий стовбур з наступним введенням в праву чи ліву легеневу артерії. Другий спосіб передбачає введення катетера в праву стегнову вену, нижню порожнисту вену і праві відділи серця.
Ангіопульмонографія може бути загальною периферичною чи центральною, а також селективною. Види знеболення визначються індивідуально.
Метод дозволяє виявити закупорку великих і середніх гілок легеневої артерії. Її використовують для диференційної діагностики ретенційних кист та артеріо-венозних аневризм, неопластичних процесів і захворювань непухлинної природи.
Радіоізотопні методи дослідження. Насьогодні поширені два радіоізотопні методи дослідження легень: сканування і перфузійна сцинтиграфія. Перший зводиться до внутрішньовенного введення радіоактивного ізотопу (найчастіше людського сироваткового альбуміну, міченого радіоактивним йодом) І131 або І125 з наступним врахуванням радіоактивності (скенування). Метод дозволяє диференціювати пухлинні утвори і хронічні запальні процеси.
При перфузійній сцинтриграфії для діагностики бронхолегеневих захворювань використовують радіоактивні гази (Хе133, Кч81) і препарати, серед яких найбільш ефективним є технецій, включений в мікроемболючі мікроагрегати альбумінових комплексів (ТсМа099). Розподіл радіонуклідів в тканинах легень враховується на сцинтиграмі, а часові зміни їх концентрації - на графіках. Променеве навантаження при цьому таке як при звичайній рентгенографії.
Лекція № 2.Дослідження функції зовнішнього дихання (ФЗД)
Дослідження ФЗД отримало в останній час широке розповсюдження, оскільки допомагає виявити ранні стадії ураження чи компенсації функцій, оцінити ефективність лікувально-профілактичних заходів.
Для індивідуального визначення ФЗД у хворих на бронхіальну астму та інші обструктивні захворювання використовують пікфлоуметри.
Одним з найважливіших питань діагностики є з’ясування ступеню відхилення функціональних показників від нормальних величин. З цією метою широко використовуються таблиці необхідних величин, що характеризують середні рівні показників у здорових людей певної статі, віку, конституції, при певних умовах зовнішнього середовища. Для здійснення таких перерахунків застосовують спеціальні номограми.
Показники ФЗД не треба абсолютувати, оскільки їх об’єктивність залежить від багатьох суб’єктивних чинників, зв’язаних, передусім, з хворим, особливо, коли за даними подіями лежать певні юридичні наслідки (визначення групи інвалідності, придатності до військової служби і т. п.)
Перш, ніж приступити до дослідження функціональних показників, необхідно врахувати, що показники фізіологічних функцій людини в значній мірі залежать від часу досліджень в межах доби. Навіть у здорових людей вони, здебільшого, вищі в першій половині дня і зменшуються в міру втоми організму під його кінець. Знижуються вони після прийому їжі. Тому дослідження необхідно проводити зранку натще або через 2-3 години після сніданку. Досліджуваному пропонують дихати спокійно, без зусиль, зручно.
І. Легеневі об’єми і ємності
1.1. Дихальний об’єм (ДО - VТ*) - об’єм вдихуваного та видихуваного повітря при нормальному диханні складає від 300 до 900 мл. Середнє значення показника - 500 мл.
1.2. Резервний об’єм вдиху (РОВД - IRV) - це 1500 - 2000 мл повітря, яке людина може вдихнути, якщо після звичайного вдиху робить максимальний вдих.
1.3. Резервний об’єм видиху (РОВИД - ERV) це 1500 - 2000 мл повітря, яке людина може видихнути максимально після нормального видиху.
1.4. Залишковий об’єм (30 - RV) - це 1000 - 1500 мл повітря, що залишається в легенях після максимального видиху.
1.5. Об’єм дихального мертвого простору (ОДП - VD) - це об’єм повітря (140-150 мл) в якому не проходить обміну газів між повітрям і кров¢ю легеневих капілярів.
1.6. Загальна ємність легень (ЗЄЛ - Тс) складається з суми дихального, резервних (вдих, видих) і залишкового об¢ємів і дорівнює 5000 - 6000 мл.
1.7. Життєва ємність легень (ЖЄЛ - Vc) дорівнює сумі резервних об’ємів вдиху і видиху плюс дихальний об’єм (в середньому 3700 мл), коливання в межах 2000 - 5500 мл). Вона складає це повітря, яке людина здатна видихнути при найглибшому видисі після максимального вдиху. Відхилення від необхідної ЖЄЛ (визначається за спеціальними таблицями) не повинна виходити за межі 1-15 %
1.8. Ємність вдиху (ЄВД - Іс) – об’єм повітря, який можна вдихнути після спокійного видиху (сума резервного об¢єму вдиху і дихального об’єму, складає 65-75 % ЖЄЛ).
1.9. Функціональна залишкова ємність легень(ФЗЄЛ - FRC) – об’єм повітря, що залишається в легенях після спокійного видиху (сума резервного об’єму і залишкового об¢єму легень). Необхідне співвідношення функціональної залишкової ємності легень складає близько 50 %.
Вентиляція легень.
2.1. Частота дихання за 1 хв (ЧД - f) - у дорослих здорових людей в стані спокою перебуває в межах 16-20. Про діагностичне визначення зміни частоти дихання згадувалось вище.
2.2. Хвилинний об’єм дихання (ХОД - V) визначається множенням дихального об’єму на частоту дихання (середнє значення 5000 мл, межі коливання 4000 - 8000 мл). Точніше цей показник визначається на спірограмах чи комп¢ютерних поліаналізаторах.
2.3. Максимальна вентиляція легень (МВЛ - Vmax) - кількість повітря, що може провентилюватися легенями при максимальній напрузі дихальної системи. Визначається спірометрією при максимально глибокому диханні з частотою близько 50 за одну хвилину (в нормі дорівнює 80 - 200 л/хв). Необхідна МВЛ = ЖЄЛ * 35.
2.4. Альвеолярне повітря (АП) - повітря, що залишається в легенях після нормального видиху. З допомогою секундоміра визначають тривалість видиху пацієнта і протягом останніх 5 секунд беруть проби альвеолярного повітря. Газоаналіз проводиться з допомогою апарату Голдена.
2.5. Альвеолярна вентиляція (АВен) - показник, що характеризує кількість повітря, що поступає в альвеоли за 1 хв. Його вираховують за формулою:
Vd=(FACO2-FECO2)/(FACO2-FICO2)•VE
де FA, FE, FICO2 відповідно концентрація (фракція) СО2 в альвеолярному, видихаємому і вдихаємому повітрі, a Ve — вентиляція легень.
Величина альвеолярної вентиляції менша за ХОД в зв’язку з тим, що частина повітря затримується в дихальних шляхах і не приймає участі в газообміні.
2.6. Резерв дихання (РД) визначається за формулою: РД = МВЛ - ХОД. В нормі РД перевищує ХОД не менше, ніж в 15 - 20 разів. Уздорових людей РД дорівнює 85 % МВЛ, а при дихальній неспроможності він зменшується до 60 - 55 % і нижче. Ця величина, в значній мірі, відображає можливості, що їх має здорова людина при значному навантаженні або хворі з патологією системи дихання для компенсації значної неспроможності збільшенням хвилинного об¢єму дихання.
2.7. Коефіцієнт резерву дихання (КРД) - використовується для оцінки дихальних резервів і визначається за формулою: КР = МВЛ / ХОД. В нормі більший 8.
2.8. Дихальний еквівалент (ДЕ - VE) - величина, що показує із якого об’єму провентильованого легенями повітря поглинається 100 мл О2, якщо поглинання його відповідає необхідному рівню: в нормі – від 1,8 до 3,0.
2.9. Вентиляційний індекс (ВІ) - показник ефективності дихального акту відносно кисню: (в нормі дорівнює 2-3), збільшення цього показника свідчить про компенсаторну напругу функції вентиляції, що може бути зумовлено прихованою дихальною неспроможністю.
2.10. Життєвий показник - це відношення ЖЄЛ в мл до маси тіла в кг. В нормі для чоловіків цей показник дорівнює 60, для жінок - 52.
2.11. Дифузна здатність легень (ДЗЛ) - здатність мембрани, що розділяє повітря легеневих альвеол від крові легеневих капілярів, забезпечувати певну швидкість дифузії кисню за градієнтом різниці тиску цього газу в альвеолярному повітрі і крові капілярів. Виходячи з цього показником ДЗЛ називають кількість кисню, що транспортується через легеневу мембрану протягом 1 хв на кожний міліметр різниці в тиску цього газу між альвеолярним повітрям і кров¢ю легеневих капілярів. У здорових осіб в стані спокою він складає 15-35 мл/хв/мм рт.ст.
ІІІ. Показники бронхіальної провідності.
3.1. Форсована життєва ємність легень (ФЖЄЛ - FEV) визначається при швидкому русі паперової стрічки спірографа або з допомогою легеневого комп¢ютерного поліаналізатора. Складає в нормі 89-92 % ЖЄЛ. Можна розрахувати об¢єм повітря за 0,75 сек, першу секунду (проба Тіфно, в нормі дорівнює 82,7 % ЖЄЛ), 2сек (проба Вотчала, в нормі дорівнює 94 % ЖЄЛ), 3сек (проба Комро в нормі дорівнює 97 % ЖЄЛ) зменшення цих двох показників про підвищення бронхіальної прохідності (синдром бронхіальної обструкції).
IV. Показники легеневого газообміну.
4.1. Поглинання кисню (ПО2) - показник, що характеризує рівень основного газообміну і зовсім не відображає стан апарату вентиляції. Кількісно газообмін в спокої забезпечується при значних порушеннях зовнішнього дихання. Лише при фізичному навантаженні хворі часто здатні значно збільшити інтенсивність газообміну. Для визначення ПО2 на спірограмі з¢єднують всі пункти експіраторного рівня. Кожної хвилини проводять вертикальні лінії (всього 3), від першого пересічення лінії (вертикальної і початку спірограми) горизонтальну лінію, що пересікає вертикальні лінії, і отримують трикутник. Величина вертикального катета ділиться на 3. Отримане число множать на 20 мл і переводять в умови ТРД. В нормі ПО2 складає 100 ± 15 % від необхідної величини.
4.2. Коефіцієнт використання кисню (КВО2) відображає кількість кисню в мілілітрах, поглинутого пацієнтом із 1 л повітря, провентильованого легенями: чим вищий КВО2, тим ефективніша вентиляція. В нормі в стані спокою він складає 40 мл/л, в умовах відносного спокою дещо більше. Коливання в нормі 35 - 45 мл/л.
4.3. Газовий склад крові (артеріальної і венозної) можуть бути визначені за допомогою апарату Ван-Слайка або оксигемографа. Насичення артеріальної крові О2 в нормі складає 95 - 97 % і виражається шляхом відношення фактичного вмісту О2 в артеріальній крові об.% до кисневої ємності пацієнта. Вміст СО2 - 40 - 46 об.% - в артеріальній і 45 - 52 об. % в венозній крові. Недостатнє насичення крові О2 називається гіпоксемією, а надлишок вмісту СО2 - гіперкапнією
4.4. Основний обмін (ОО) має діагностичну вартість в тому випадку, коли при дослідженні чітко дотримуються умови основного дихання протягом 5 хв. Для розрахунку ОО отримане число поглинутого за 1 хв О2 множать на 6948 (добуток числа хвилин за добу (1440) і калорійної вартості спалювання 1л О2 (4,825) при стандартному дихальному коефіцієнті. Фактичний основний обмін зрівнюють з необхідним, визначеним за таблицями Гаріса і Бенедикта, і виражають в процентному відношенні. Відхилення ОО від норми, яке перевищує 100 %, позначають знаком “+”, а зниження - знаком “-”. В нормі допускається відхилення фактичного ОО від необхідного не більше ± 10 %.
Визначення прихованої дихальної недостатності. Для визначення прихованої дихальної недостатності використовують проби з дозованим фізичним навантаженням, затримкою дихання, кисневим і вентиляційними індексами Гарісона.
При достатніх резервах апарату зовнішнього дихання і серцево-судинної системи внаслідок проведення фізичного навантаження може спостерігатися збільшення ХОД, швидке і достатнє збільшення ПО2 і КВО2 повільне і незначне збільшення ДК в період навантаження і нормалізації всіх показників через 3 - 5 хв. При прихованій дихальній, серцево-судинній і легенево-серцевій недостатності ці проби нормалізуються після 5 хв.
Проба з затримкою дихання (апное) - визначення тривалості затримки дихання на вдисі (Штанге) і видисі (Генча, Сербазе) при допомозі секундоміра. Затримка дихання на вдисі більше 60 с і на видисі 40 с розцінюється як нормальна. Величини нижче цього - патологічні.
Киснева проба - запис спірограми з переключенням вентиляції повітря на дихання сумішами, багатими киснем (50 - 90 %) грунтується на тому що збільшується поглинання кисню при його недостачі в організмі.
Вентиляційний індекс Гарісона - визначення ХОД за 2 хв навантаження і за 5 хв відпочинку після навантаження до фактичної ЖЄЛ (в мл). В нормі знаходиться в межах 18 - 19. Вищі показники ВІ свідчать про приховану дихальну недостатність.
Лекція № 3.Ендоскопічні методи дослідження легеневої системи. Бронхоскопія
Бронхоскопія – один з найважливіших методів діагностики бронхолегеневих захворювань. З цією метою використовуються прилади з волокнистою оптикою –фібробронхоскопи, а колишні ригідні бронхоскопи стали надбанням історії.
Показами для проведення бронхоскопії є підозра на пухлини респіраторного тракту, сторонні тіла дихальних шляхів, в тому числі й бронхолітіаз, стенози й травми бронхів, вроджені аномалії розвитку бронхів, кровохаркання і легеневі кровотечі, туберкульоз і неспецифічні запальні процеси бронхів. Крім того, бронхоскопія може бути лікувально-санаційною.
Процедура проводиться під місцевою анестезією (зрошення слизової дихальних шляхів ксикаїном, совкаїном і т.п.) або під довенним наркозом. При цьому послідовно можна оглянути дихальні шляхи аж до рівня субсегментарних бронхів.
Конструкція апарату дозволяє проводити зрошення дихальних шляхів, аспірацію їх вмісту, біопсію тканини кусачками чи щіточками, що дає можливість наступного проведення цитоморфологічного дослідження взятого матеріалу.
Лекція № 4. Ендоскопічні методи дослідження травної системи
Ендоскопія – метод обстеження слизової оболонки верхніх відділів травного тракту із застосуванням фіброскопу, котрий дозволяє візуалізувати стан слизової оболонки, що не виявляються рентгенологічно, відсмоктати рідину, ввести газ, взяти біопсію, видалити стороннє тіло, провести інші лікувальні маніпуляції. Передача зображення в волокнистому гастроскопі зі складною оптико-механічною системою, відбувається через роздріблення об’єкта, що оглядаємо, на багаточисельні світлові пучки, та об’єднання їх в цілісне зображення на проксимальному кінці апарату. Висока діагностична інформативність, простота і відносна безпека ендоскопічних методів дозволяють використовувати їх в амбулаторних умовах, виконувати лікувальні маніпуляції, брати матеріал для морфологічного дослідження, а також розв’язувати питання диференціальної діагностики хвороб та їх ускладнень. Ендоскопічні методики поділяють на дослідження, які проводять через природні отвори людського тіла і через розрізи шкірних покривів грудної клітки або черевної порожнини.
Загальні положення про підготовку ендоскопічних досліджень
1) психологічна підготовка хворого до ендоскопічних досліджень із запобіганням негативних емоцій або гальмуванням їх;
2) зниження деяких функцій організму (секреція, тонус м’язів тощо);
3) при необхідності лікування шкіри і слизових оболонок;
4) опорожнення органів та очищення слизових оболонок;
5) забезпечення технічних умов проведення досліджень та їх безпеки;
6) проведення різних способів знеболювання та премедикації.
Ендоскопічні методики поділяють на дослідження, які проводять через природні отвори людського тіла і через розрізи шкірних покривів грудної клітки або черевної порожнини.
В гастроентерології застосовують також такі методи дослідження, як езофагогастродуоденоскопія, панкреатохолангіоскопія, інтестиноскопія, колоноскопія та ін.
Езофагогастродуоденоскопія - ендоскопічний метод обстеження порожнини та слизовоі оболонки стравоходу, шлунка та початкових відділів дванадцятипалоі кишки.
Протипоказаннями до гастроскопії є хвороби стравоходу, що утруднюють введення ендоскопа у шлунок (опіки, флегмони, дивертикули стравоходу, його рубцеві структури, аневризма аорти, варикозне розширення вен стравоходу, виражені кіфосколіози, остеохондрози, зоб з тяжким тиреотоксикозом), загальний тяжкий стан обстежуваного, пов’язаний з інфарктом міокарда, порушенням мозкового кровообігу, масивні шлункові кровотечі, декомпенсація легенево-серцевих хвороб.
Планову ЕГДС виконують при підозрі на захворювання верхніх відділів шлунково-кишкового тракту, особливо при підозрі на злоякісний процес, а також для проведення лікувальних маніпуляцій і хірургічних втручань.
Екстренну ЕГДС проводять для виявлення джерела кровотечі і її трансендоскопічної зупинки, при підозрі на стороннє тіло для його видалення, а також з метою диференційної діагностики.
Планові ЕГДС проводять вранці натщесерце. Місцеву анестезію порожнини рота і глотки здійснюють змащуванням слизової оболонки 3 % розчином дикаїну, полосканням рота 0,25 % розчином дикаїну або розпиленням з пульверизатора 3 % розчину дикаїну з додаванням 2-3 крапель 0,1 % розчину адреналіну.
Езофагоскопія є найбільш інформативним методом діагностики захворювань стравоходу. Video
При ендоскопічній діагностиці хронічного гастриту виділяють три основних види хронічного гастриту: поверхневий, гіпертрофічний і атрофічний.
Обов’язковим є визначення патоморфологічних критеріїв діагнозу. Гастробіопсія – найбільш достовірний метод верифікації хронічного гастриту. Отримані за її допомогою дані, складають основу сучасних уявлень про морфологічний субстрат хвороби. Фіброезофагогастродуоденоскопія (ФЕГДС) - це огляд слизової оболонки стравоху, шлунка і дванадцятипалої кишки за допомогою ендоскопа, який вводять хворому після анестезії глотки. Вона дає можливість визначити колір слизової, стан судин, наявність ерозій, виразок, крововиливів, пухлин, взяти шматок слизової для морфологічного дослідження (прицільна біопсія). Для оцінки стану слизової тонкої кишки проводять морфологічне дослідження слизової постбульбарного відділу дванадцятипалої кишки, отриманої під час виконання ФЕГДС.
Ректороманоскопія - це огляд слизової прямої і сигмоподібної кишок за допомогою ректоскопа (до 35 см); у нормі слизова гладенька, волога, помірно червона. При гострому запаленні вона набрякла, гіперемована, мутна, покрита слизом. Можна виявити крововиливи, ерозії, виразки, гемороїдальні вузли, тріщини заднього проходу, пухлини, зробити прицільну біопсію.
Фіброколоноскопія дозволяє оглянути слизову оболонку товстої кишки практично на всьому протязі, провести прицільну біопсію і фотографування. Колоноскопію виконують у складних діагностичних випадках після іригоскопії (заповнення контрастною речовиною товстої кишки за допомогою клізми з подальшою рентгенографією). Колоноскопія вимагає ретельної підготовки хворого за допомогою очисних клізм та проносних засобів. Вона дозволяє отримати цінну інформацію, особливо при підозрі на пухлину, кровотечу.
Принцип методу
Передача зображення в волоконному колоноскопі зі складною оптикомеханічною системою заснована на роздрібненні об’єкту, що розглядаємо, на багаточисельні світлові пучки та об’єднання їх в цілісне зображення на проксимальному кінці апарату.
Хід роботи Пацієнт лягає на кушетку на лівий бік із зігнутими в колінних суглобах ногами. М’який кінець апарату, зволожений мильною піною, повільно вводиться через задній прохід. В такому положенні колоноскоп просовується до середини сигмовидної кишки, потім хворий повертається на спину з напіврозігнутими ногами.
На процедуру відводиться 1,5-2 години. Апарат просовується під постійним контролем зору, не допускається просування апарату навмання. Щоб оглянути всі відділи товстої кишки використовують різні прийоми:
зібрання кишки колоноскопом, фіксація, за допомогою асистента, необхідних відділів кишечника шляхом тиску на передню черевну стінку.
Приладдя апарату дозволяє, при необхідності, провести біопсію ураженої частини в будь-якому відділі товстої кишки.
Знеболення при колоноскопії не проводиться, оскільки антиспастичні засоби різко знижують тонус кишок, що затруднює просування колоноскопа, а також премедикація маскує біль при можливих ускладненнях (перфорація кишки, надрив брижі), тому їх важко своєчасно діагностувати.
Лекція № 5. Рентгенологічні дослідження травної системи
Променеве дослідження слинних залоз
В діагностиці захворювань слинних залоз найчастіше використовують рентгенологічний метод (сіалографію),радіонуклідний (сіалосцинтиграфію), а також КТ, МРТ та УЗД.
Показаннями до проведення сіалографіі є підозра на запальні процесі залоз та протоків, пухлини, сіалолітіаз та інші процеси. Протипоказаннями є гострі запалення слизової оболонки та сосочка вивідного протока слинної залози а також підвищена чутливість до йодвмістовних препаратів. Дослідження починають з проведення оглядових рентгенограм.
При проведенні сіалографії 1-2мл водорозчинної рентгеноконтрастної трийодованої органічної сполуки (верографін, омніпак, уротраст та ін.) вводять у вивідну протоку досліджуваної залози до появи болю. Рентгенограми виконують на 15-й, 60-й, 120-хвилинах. В нормі вже через 20-30 хвилин водорозчинна контрастна речовина зникає з протоків. Знову виконують рентгенограми в різних проекціях.
Коефіцієнт S1/N3(відношення кількості імпульсів після слиновиділення до кількості імпульсів на 3-й хвилині дослідження). В нормі складає 0,99-1,01. Сіалосцинтиграфія (ССГ) – це методика визначення анатомо-топографічних особливостей та оцінки концентраційно-екскреторної здатності слинних залоз сцинтиграфічним методом на гамма-камері.
Показання:
· Запальні захворювання слинних залоз.
· Слинокам’яна хвороба.
· Абсцес слинної залози.
· Пухлини слинних залоз.
· Визначення стану оперованої залози.
Хворого досліджують натщесерце. Перед ССГ протягом 2 хвилин проводять масаж біляушних слинних залоз з метою вивільнення їх від слини. ССГ складається з двох етапів: динамічне та статичне дослідження. Положення пацієнта під час ССГ лежачи на спині, голову розташовують в центрі детектора гамма-камери. Динамічне дослідження виконують в прямій проекції. Після укладки хворого внутрішньовенно вводять 1,5 МБк/кг 99mютер гамма-камери здійснюють з експозицією 1 кадр за хвилину протягом 30 хвилин. Через 20 хвилин проводять стимуляцію слиновиділення – 3мл 2% розчину лимонної кислоти на корінь язика. Під час ССГ хворий повинен зберігати нерухомість тіла і постійно проковтувати слину. По закінченні динамічного дослідження виконують статичне в бокових проекціях.¢Tc-пертехнетату. Збір інформації на комп’ютерної обробки “зон інтересу” отримують криві накопичення та виведення РФП, які оцінюють якісно та кількісно. Крива, яка відображає процес накопичення та виведення РФП, називається радіосіалосцинтиграмою. На цій кривій виділяють кілька фаз: Обробка даних динамічної ССГ полягає в отриманні сумарного зображення досліджуваної ділянки та виборі “зон інтересу” (права та ліва біляушні та підщелепні слинні залози). Накопичувальна — відображає процес захоплення РФП із крові паренхімою слинної залози. Загальні принципи променевого дослідження травного каналу.
Повітровмісна легенева тканина, багаті на солі кістки значно відрізняються від навколишніх тканин, тому їх рентгенологічне дослідження можливе в умовах природного контрасту. На знімках та при рентгеноскопії можна отримати диференційоване зображення. Зовсім інша ситуація щодо органів травлення, які мають такий же ступінь поглинання рентгенівського проміння, як і сусідні тканини. В умовах природного контрастування неможливо одержати очні відомості про положення, розміри і контури цих органів. Газ і конкременти, які містяться у них, іноді допомагають уточнити це. Променеве дослідження органів травлення включає в себе дослідження травного каналу, печінки, жовчного міхура, жовчних шляхів та підшлункової залози.
Анатомічно травний канал являє собою безперервну трубку, яка в зв’язку з різною функцією має неоднакову будову відділів. Тому при дослідженні кожного з них застосовують різні методики обстеження, що спираються на єдині принципи дослідження. Приступаючи до обстеження, рентгенолог повинен ознайомитись з анамнезом захворювання, його клінічними проявами, результатами ендоскопічних, лабораторних та попередніх рентгенологічних досліджень. Скласти план обстеження. Вирішити, які методики і в якій послідовності застосувати.Але найінформативнішим методом променевого дослідження є рентгенологічний. Головним принципом рентгенологічного обстеження є штучне контрастування, частіше застосовуване при обстеженнях стравоходу, шлунка, кишок. З цією метою натщесерце хворий приймає водну суспензію барію сульфату, нерозчинного у воді, який затримує рентгенівське проміння. При поліпозиційному рентгенологічному дослідженні (рентгеноскопії, серії прицільних знімків) вивчають фази ковтання, функціональні й морфологічні зміни стравоходу, шлунка, дванадцятипалої кишки.
За 1,5-3 год. шлунок вивільняється від 200 мл суспензії барію сульфату. Протягом 3-4 год. після його прийняття заповнюються петлі тонкої, потім – товстої кишки. Через 6-9 год. контрастна речовина надходить до сліпої, висхідної, а за 18-24 год. заповнює всю товсту кишку. Метод використовують для діагностики захворювань стравоходу, шлунка, тонкої кишки, а також визначення функціональних порушень товстої кишки. З метою виявлення морфологічних змін останньої проводять іригоскопію або ретроградне заповнення суспензією барію сульфату за допомогою апарата Боброва. Другим принципом дослідження травного каналу є двоетапність. Вивчення кожного відділу має проводитись при “тугому” заповненні контрастною речовиною для визначення положення, форми, розмірів, контурів, рухомості та функції органа. Рельєф слизової оболонки вивчається при малому наповненні. Послідовність цих двох фаз неоднакова для різних відділів. Якщо при дослідженні шлунка спочатку вивчають рельєф слизової оболонки, а потім створюють “туге” наповнення, то при дослідженні товстої кишки ці етапи міняються місцями.
Обов’язкову умову успішності дослідження складає пальпація та компресія органа за допомогою спеціальних тубусів. Всі відділи травного каналу, крім стравоходу та прямої кишки, вивчають з використанням дозованої компресії при різному ступені наповнення органа контрастною речовиною. Ще одним етапом дослідження може стати вивчення товщини та еластичності стінки певного відділу травного каналу з введенням рентгенонегативних контрастних речовин, зокрема газу, всередину органа при малому заповненні суспензією барію сульфату (подвійне контрастування або парієтографія, а також потрійне контрастування), коли газ не тільки в середині, а ще й ззовні оточує орган. Третім принципом є поліпозиційне або багатоосьове дослідження травного каналу, при якому для визначення стану всіх стінок органа, що вивчається, взаємовідношення його з прилеглими тканинами, змінюється положення хворого. Обстежуваного повертають у вертикальному та горизонтальному положеннях, а також, лежачи на спині (у положенні Тренделенбурга з підведеним на 10-15є тазовим кінцем), животі і на боці. При цьому дуже важливо правильно приготувати контрастну речовину. В останні роки в науці обговорюються питання про доцільність і послідовність використання рентгенологічного та ендоскопічного методів дослідження органів травного каналу. Більшість науковців вважають, що дослідження травного каналу необхідно починати з ендоскопії, при якій для рентгенолога уточнюється зона підвищеної уваги (зміни слизової оболонки, виразки невеликих розмірів, екзофітні утвори). Рентгенологічне дослідження допомагає оцінювати стан деяких суміжних органів, уточнювати об’єм та характер ускладнень. Така послідовність процедур значно знижує променеве навантаження на хворого.
Дослідження тонкої кишки. При підозрі на демпінг-синдром або ентерит, застосовують методику контрасного сніданку (200мл барієвої суспензії): досліджують кишку впродовж двох годин. Поступлення барієвої суміші в термінальну петлю здухвинної кишки більш ніж за дві години, – це є норма.
При підозрі на пухлинне ураження, дивертикули (дивертикул Меркеля), проводять релаксаційне череззондове контрастування тонкої кишки (ентероклізма). Перший етап відповідає релаксаційній дуоденографії, але обстеження завершують при досягненні барієвою сумішшю ілеоцекального кута; виконують оглядові і прицільні рентгенограми.
Дослідження товстої кишки. Барієву суміш (200мл) призначають тільки для визначення рухової функції товстої кишки, можливої топографії і розмірів апендикса. В нормі праві відділи заповнюються через 6-9 годин, а вся товста кишка через 24 години.
Провідним методом дослідження товстої і прямої кишки є ретрогардне контрастування– іригоскопія. Після підготовки, за допомогою апарату Боброва барій вводять в товсту кишку і виконують знімки, що фіксують туге заповнення. Після випорожнення, фіксують рел’єф слизової оболонки, потім хворому знову за допомогою апарату Боброва вводять повітря. Можливе також подвійне контрастування.
ХОЛАНГІОГРАФІЯ. Для вивчення жовчевого міхура і жовчевих протоків, внутрівенно вводять контрастну речовину, зокрема білігност, тріомбраст і тд. Дана методика допомогає визначити наявність конкрементів не тільки в жовчевому міхурі, але і в міхуровому і загальному жовчевому протоках.
Для дослідження жовчевих протоків проводять також черезшкірну (черезпечінкову) холангіографію, при якій проводять ісцизію одного з жовчевих протоків через черевну стінку і тканину.
Комп’ютерна томографія. Особливо цінна в диференційній діагностиці об’ємних процесів у печінці, внутрішньопечінкових рідинних утворів. Роздільна здатність методу в низькоконтрастних тканинах складає 3-5 мл. Одночасно при одинаковій діагностичній цінності з ультразвуковим обстеженням при виявленні жовчних каменів, обструктивної жовтяниці є відносно дорогим і пов’язано з променевим навантаженням. РКТ менш інформативна в діагностиці дифузних захворювань печінки. Стосовно показів виділяють:
Лекція № 6. Ультразвукові дослідження паренхіматозних органів травної системи
Пучок ультразвукових коливань з частотою 1,6–2,5 мГц, направлений в середину тканини, по-різному відбивається від структур різної щільності. Аналізуючи відображені сигнали (ехо) можна відтворити картину розташування органів в площині поширення коливань, що нагадують томографічний зріз. Саме тому обстеження ще називають ехотомографією.
Наявність газу суттєво сповільнює поширення ультразвуку, тверді ж тіла його добре проводять і відбивають. Саме тому УЗД здебільшого застосовують длядослідження масивних паренхіматозних утворів, а не порожнистих органів. Роздільна здатність у сучасних апаратів складає 2 см для пухлин і 1 см для порожнин з рідким вмістом.
Вимоги до піідготовки до ультразвукової діагностики органів черевної порожнини:
• Дослідження проводиться натще або через 6-7 годин з моменту останнього прийому їжі.
• За 2-3 дні до дослідження бажано виключити з раціону харчування продукти і страви, що сприяють підвищенню газоутворення в кишечнику. Для зменшення явищ метеоризму слід виключити з раціону хворих продукти харчування та напої, що містять велику кількість газів (газовані напої, збиті вершки, суфле; напої, приготовані за допомогою міксера). Доцільно обмежити продукти, що стимулюють процеси газоутворення в кишечнику - страви з великим вмістом жиру, незбиране молоко, бобові, капуста, горіхи, солодкі яблука, дині, банани, макаронні вироби, картопля, мед, цукор, гірчиця, цибуля і часник.
Ультразвукове дослідження органів черевної порожнини рекомендовано проводити при наступних ситуаціях:
• При болісних відчуттях у верхніх відділах живота.
• При наявності почуття важкості в правому підребер'ї, гіркоти у роті, почутті «розпирання» після їди.
• При підвищеному газоутворенні.
• Для оцінки стану печінки, жовчовивідної системи, підшлункової залози, селезінки при хронічних і гострих захворюваннях.
• При необхідності дослідженні кровотоку в органах і тканинах черевної порожнини.
• Для виключення (або підтвердження) пухлинного ураження органів черевної порожнини, а також в останньому випадку оцінки ступеня поширеності процесу.
• При наявності відомого захворювання дослідження проводиться для найбільш повного уявлення про ступінь вираженості і поширеності патологічного процесу, наявності можливих його ускладнень.
• Дослідження проводиться з метою визначення тактики лікування та для контролю ефективності консервативного і хірургічного лікування.
При ультразвуковому дослідженні органів черевної порожнини оцінюють печінку, жовчний міхур, жовчні протоки, підшлункову залозу, селезінку, заочеревинний простір, лімфатичні вузли і судини. Оцінюються розміри органів, їх внутрішня структура, розташування, наявність додаткових утворень, запальних змін і вогнищ, виявляються зміни, типові для хронічних захворювань і травматичних ушкоджень.
Ультразвукове дослідження печінки дозволяє вивчити положення, розміри, форму, контури, структуру печінки, її дихальну рухомість, стан судинної системи та внутрішньо печінкових жовчних проток. Ехоструктура печінки дрібнозерниста, рівномірна. Внутрішньопечінкові протоки не візуалізуються. Виняток становить ділянка злиття правої і лівої печінкових проток діаметром до 3 мм, яка розташована над місцем розгалуження ворітної вени на праву та ліву гілки. Діаметр ворітної вени - не більше 14 мм, нижньої порожнистої - до 25 мм, вен печінки -до 10 мм. При порушенні ехоструктури тканини печінки, наявності "підозрілих" зон, під контролем ультразвуку проводять прицільну біопсію для морфологічного дослідження.
УЗД жовчного міхура дозволяє вивчити його наповнення, форму, об'єм, товщину і структурність, наявність додаткових включень у його порожнині, а також скоротливу здатність. Поздовжній зріз жовчного міхура має грушоподібну форму. В нормі його довжина - 8-10 см, ширина - 3 см. Контури жовчного міхура чіткі. Товщина стінок не перевищує 3 мм. Порожнина гомогенна. Через 40 хвилин після жовчогінного сніданку жовчний міхур скорочується на 30-60 %. Ультразвукове дослідження підшлункової залози -дозволяє оцінити її макроструктуру, положення відносно судин-орієнтирів, отримати уявлення про форму, розміри, стан панкреатичної протоки. Тканина підшлункової залози має однорідну ехо-структуру і зіставляється з ехо-структурою печінки. Діаметр панкреатичної протоки не перевищує 2 мм. Середня товщина голівки підшлункової залози - не більше 32 мм, тіла та хвоста -не більше 25 мм.
Лекція № 7. Рентгенологічні методи дослідження нирок
Оглядова урографія
На оглядовій урограмі виявляються тіні нирок, які дозволяють судити про їх конфігурацію і локалізацію, розміри й контури, наявність конкрементів. Звичайно рентгенолог робить висновок про наявність тіней, підозрілих щодо конкрементів, оскільки ці тіні можуть збігатися з місцем проекції верхніх сечових шляхів, але зумовлені не ними. Наприклад, іноді такі тіні можуть бути зумовлені звапненими лімфатичними вузлами. В таких випадках вводять рентгеноконтрастну речовину і лише після цього дослідження роблять висновки щодо патології.
Оглядова урографія дозволяє визначити: а) структуру кісткової тканини видимих відділів скелета (нижніх ребер, хребтового стовпа, таза, тазостегнових суглобів); б) положення, величину і форму нирок, їхні контури і структуру тіні; в) чіткість контурів поперекових м'язів; г) наявність тіней конкрементів у нирках і сечових шляхах, передміхуровій залозі, а також наявність звапнень в органах черевної порожнини і заочеревинного простору. На оглядовому знімку нерідко вдається побачити аномалії скелета, патологічні його зміни, які зумовлюють порушення функцій сечової системи. Контури нирок простежуються в 60 % випадків. Зменшення чи збільшення розмірів нирки є ознакою аномалій (гіпоплазія, полікістоз нирок тощо) чи наслідком патологічного процесу (зморщення нирок, пухлина та ін.). Незвичайне положення нирки свідчить про аномалію чи патологічну рухомість, відтиснення її якимось новоутворенням. У нормі тінь нирки однорідна, тому оглядова урографія дозволяє виявити камені сечових органів, за винятком рентгено-негативних (уратних, ксантинових, цистинових).
На оглядовій урограмі в сечовому міхурі можуть бути виявлені камені або сторонні тіла, які потрапили туди через просвіт сечівника Для одержання чіткішого зображення нирок, а також патологічних утворень у них і в заочеревинному просторі виконують оглядову уротомографію.
Уротомографія - це метод пошарової рентгенографії нирок, надниркових залоз і сечових шляхів, який виконується за допомогою уротомографа. Головний гомографічний зріз нирки проходить через її ворота, миску і ниркову паренхіму.
Зрізи на інших рівнях дозволяють виявити патологію нирки. Це дуже важливо у разі новоутворення, тінь якого збігається з ті пню нирки. За уротомограмою можна точніше встановити осередок ураження. Щоб усунути тіні черевної стінки, кишок та інших органів, треба виконувати знімки на зрізах від 6 до 10 см через 0,5-1 см.
Уротомографію рекомендують застосовувати у разі необхідності визначення величини, положення, контурів нирок, якщо це не вдається звичайним методом дослідження, а також для диференціальної діагностики пухлин нирок і оточуючих органів, каменів сечових органів. Діагностична цінність значно підвищується при поєднанні цього методу з екскреторною урографією чи пневморетроперитонеумом. Результативність пошарового рентгенологічного дослідження не залежить від якості підготовки хворого.
Екскреторна урографія - рентгенологічний метод дослідження нирок і сечових шляхів, який ґрунтується на вибірній здатності нирок виділяти введені в організм певні рентгеноконтрастні речовини. Цей метод є основним у комплексі рентгенологічних обстежень дитини. Він дозволяє оцінити функціональний і морфологічний стан нирок і сечових шляхів. Звичайно екскреторну урографію виконують після оглядової урографії.
Для контрастування застосовують триатомні препарати йоду (трийотраст, уротраст, урографін, верографін та ін.) у високій концентрації - 60-85%.
Найчастіше ці речовини вводять підігрітими у вени ліктьового згину протягом 1 -2 хв. Перед екскреторною урографією перевіряють чутливість хворого до препарату: вводять внутрішньовенно 1 мл розчину. Якщо реакції немає, вводять Повільно рентгеноконтрастну речовину протягом 2-3 хв. (для дорослої людини -0,5-1 мл на 1 кг маси тіла). Знімок виконують у горизонтальному положенні хворого. В окремих випадках рентгеноконтрастні препарати, які містять три Втоми йоду в молекулі, можуть бути введені внутрішньом'язово або підшкірне, а у немовлят - внутрішньом'язово, внутрішньокістково, ректально і в тім'ячко. У пряму кишку дітям до 6 міс рекомендують уводити 50-60 мл, від б до 12 міс-60-75 мл, після 3 років - 100-120 мл.
Через 1-2 хв після внутрішньовенного введення препарату спостерігається насичення всієї паренхіми нирок. На рентгенівському знімку, виконаному в цей час, - нефрограмі - зображена контрастована паренхіма нирки. Чашково-мискова система і сечові шляхи при задовільній функції нирок починають визначатись через 5-10 хв. Тому перший знімок роблять через 7-10 хв після введення рентгеноконтрастної речовини, другий - через 15-20 хв, останній - через 25- 30 хв. При порушенні функції нирок виконують відстрочені знімки-через 40-60 хв, 1,5-2 год. Один знімок доцільно виконувати на вдиху і видиху (щоб уточнити ступінь рухомості нирок).
Екскреторну урографію можна виконувати в умовах депривації рідини або, навпаки, підвищеного діурезу.
При інтерпретації урограм визначають насиченість рентгеноконтрастною рідиною паренхіми нирок, їх величину, форму, положення, контури; час та інтенсивність заповнення контрастною рідиною чашково-мискової системи, сечоводів, сечового міхура в динаміці, стан верхніх сечових шляхів. Час, чіткість появи зображення й швидкість евакуювання рентгеноконтрастної речовини дають змогу визначити функціональні порушення, різні деформації-органічні дефекти.
Показання до екскреторної урографії: рецидивуюча інфекція сечових шляхів, зміни в осаді сечі, енурез, аномалії органів сечостатевої систем й, порушення акту сечовипускання, артеріальна гіпертензія, біль у животі, наявність пухлини, тривале підвищення температури тіла, відсутність сечовипускання у новонародженого протягом 7 діб.
Протипоказання до екскреторної урографії: виражена недостатність нирок (рівень сечовини перевищує 13,3 ммоль/л, відносна густина сечі нижча 1,010); порушення функцій печінки, серця, судин; підвищена чутливість до препаратів йоду, перша половина вагітності; діатез, алергія.
Для посилення контрастності зображення сечових шляхів на урограмі під час ранніх стадій недостатності нирок виконують інфузійну урографію. Рентгеноконтрастну рідину розводять до 35 % концентрації 5 % розчином глюкози або ізотонічним розчином натрію хлориду. Вводять її внутрішньовенне крапельне протягом 5-30 хв. Доза для дорослої людини - 60-80 мл. У дітей віком до 1 року дозу визначають з розрахунку 5 мл на 1 кг маси тіла, 3- 5 років - 2-3 мл/кг, 7-14 років - 1-1,5 мл/кг.
Урограми виконують через 1, 10 і 20 хв після введення рентгеноконтрастної речовини, а якщо потрібно, роблять відстрочені знімки. На першій урограмі зображена паренхіма нирки, оскільки рентгеноконтрастний розчин ще не виділився у чашечки й ниркову миску.
Показання до інфузійної урографії: вік дитини до 1 року, зниження концентраційної і видільної функцій нирок, компенсована недостатність нирок, мала інформативність екскреторної урографії.
Тінь ниркової паренхіми в нормі однорідна. При пієлонефриті, сечокам'яній хворобі, туберкульозі на фоні тіні нирки можна помітити ділянки просвітління, які вказують на осередкове ураження паренхіми.
Екскреторна (інфузійна) урографія є функціональним тестом, і при хорошій функції нирок на 3-й хвилині чітко контрастуються ниркові чашечки і миски, а на 5-7-й - сечовий міхур. Сповільнене надходження рентгеноконтрастної речовини (або її відсутність) в одну з нирок вказує на зниження її функції. Така картина може спостерігатись при нирковій кольці і пояснюється порушенням (у цей момент) уро- і гемодинаміки Тіні сечоводу на серійних екскреторних урограмах в нормі змінюються, що пояснюється його скоротливістю. При дискінезії визначається спазм ниркових чашечок і сечоводів. Якщо на екскреторній урограмі сечовід добре виявляється по всій довжині, то це може вказувати на зниження його тонусу.
Під час інфузійної урографії внаслідок перманентного надходження рентгеноконтрастної речовини в кров'яне русло нирки заповнюються краще і сечовід можна побачити по всій його довжині.
Нефротомографія - модифікований метод екскреторної урографії, який забезпечує пошарове зображення паренхіми нирки, насиченої рентгенконтрастною речовиною (у фазу екскреторної урографії). Техніка дослідження полягає в швидкому введенні 60 мл 60-75 % розчину рентгеноконтрастної речовини і серійному виконанні томограм, починаючи з 10-ї секунди.
Ниркова артеріографія - одержання рентгеноконтрастного зображення артеріальної системи нирки.
Цистографія - метод дослідження сечового міхура після наповнення його рентгеноконтрастною речовиною. Поряд з екскреторною урографією цистографія є одним з найпоширених методів дослідження органів сечостатевої системи. Для контрастування застосовують речовини, які містять йод (10-20 % розчин урографіну, уротрасту, верографіну та ін.), 10-15 % суспензію барію сульфату, кисень або вуглекислий газ. Розрізняють низхідну (при екскреторній урографії) і висхідну (ретроградну) цистографію. Хворий лежить на спині на рентгенівському столі. Сечовий міхур спорожнюють (фізіологічне або через катетер). При висхідній цистографії рентгеноконтрастну речовину, підігріту до температури тіла, вводять через катетер у кількості, яка дорівнює місткості сечового міхура. Катетер видаляють і роблять знімки в передньозадньому і напівбічних положеннях. Після цистографії сечовий міхур спорожнюють.
Комп'ютерна томографія (КТ)—метод рентгенологічного дослідження, при якому тонкий пучок рентгенівських променів проходить крізь тканини людини і ловиться декількома детекторами, що дозволяє за допомогою комп'ютера отримати поперекові зрізи.
Зображення може бути виведеним на екран, або фотографуватись. Звичайно застосовуються послідовні зрізи розміром 1 см. В урології КТ застосовується для діагностики захворювань нирок, навколониркової клітковини, заочеревинного простору, пухлин сечового міхура і передміхурової залози, новоутворень таза, а також для КТ-контролю інвазійних маніпуляцій (пункція, аспірація, біопсія).
Лекція № 8. Ультразвукове дослідження нирок
Дослідження заочеревинного простору, нирок і надниркових залоз є досить важким для лікаря через особливості їх розташування, складності будови і багатогранності і неоднозначності трактування ультразвукової картини цих органів. При дослідженні нирок оцінюється їх кількість, розташування, розмір, форма, контури, структура паренхіми і чашково-мискової системи. УЗД дозволяє виявити аномалії нирок, наявність конкрементів, рідинних і пухлинних утворень, також зміни внаслідок хронічних і гострих патологічних процесів нирок.
Протокол сканування: • Датчик: 3,5-5,0 МГц. • Пацієнт зазвичай лежить на спині. Іноді використовується положення пацієнта лежачи на боці. • Права нирка: права частка печінки являє собою гарне акустичне вікно для сканування правої нирки. Нижній полюс нирки іноді затінюється правим кутом ободової кишки, однак стає доступним при скануванні ззаду. Ліва нирка: ліва нирка не має акустичного вікна. Сканування по задній латеральній поверхні тулуба є найбільш зручним, оскільки дозволяє уникнути перешкоди з боку газу, що міститься в ободовій кишці і склепінні шлунка. Нирки завжди сканують на вдиху і на видиху, щоб переконатися, що вони візуалізуються цілком (тінь від ребер і кишкового газу часто ускладнює дослідження) і нормально рухаються при дихальних рухах (тобто не фіксовані за рахунок навколониркового абсцесу).
Обидві нирки послідовно досліджуються в повздовжній і поперечній площинах сканування. Рекомендації по скануванню: при неможливості візуалізації нирки слід подумати про агенезії або перенесені нефректомії. При ектопії нирка часто розташовується в малому тазу, наперед від клубових судин. Імовірні причини неможливості візуалізації нирки перераховані нижче.
Причини збільшення та зменшення розміру нирок:
• Зменшення розмірів: може бути конституціональним або розвиватися в результаті гіпоплазії або ектопії, що ускладнює визначення локалізації органу.
• Збільшення розмірів: може бути конституціональним або розвиватися в результаті подвоєння нирок, односторонньої аплазії, акромегалії або компенсаторного збільшення єдиної нирки після нефректомії.
Причини ускладнення або неможливості візуалізації нирки:
• Ектопія нирки: нирка розташовується по ходу її просування в ході органогенезу, звичайно в малому тазу, поблизу клубових судин; «об'ємне утворення в нижній частині черевної порожнини».
• Одностороння агенезія нирки: характеризується збільшенням протилежної нирки.
• Гіпоплазія нирки: при уважному розгляді ниркової ямки крупним планом виявляється маленька нирка з паренхімою нормального вигляду. • Атрофія нирки: зморщена нирка з неправильними контурами та / або неправильної внутрішньої луна-структурою.
• Аномалія злиття нирок: підковоподібна нирка спочатку сприймається як дві нормальні нирки, проте при візуалізації нижніх полюсів виявляється їх злиття по середній лінії в малому тазу.
Нормальні значення:
• Довжина 100 - 115 мм, ширина 50-70 мм, товщина 30-50 мм.
• Паренхіма: паренхіматозно-лоханочний індекс (співвідношення суми товщини передньої і задньої паренхіми нирки і товщини чашечко-мискової системи (ЧМС) становить 1,7 у віці до 60 років і 1,1 після 60 років.
НОРМАЛЬНА НИРКА на повздовжніх сканограмах виглядає як утвір овальної форми з чіткими контурами. Чашково-лоханкова система визначається у вигляді конгломерату високоамплітудних ехосигналів у центрі нирки. На поперечних зрізах нирка має округлу форму; конгломерат чашково-лоханкової системи з¢являється медіально біля воріт і в центрі – ближче до верхнього або нижнього полюса нирки. Паренхіма нирки виглядає як однорідна структура більш низької ехогенності, ніж чашково-лоханкова система і оточуючі тканини. Товщина паренхіматозного шару в середньому складає 1,5 см і змінюється залежно від віку. Структура внутрішньої ниркової анатомії дуже подібна з картиною зрізу мікропрепарату нирки. Товщина кори, як правило, одинакова. Коркова речовина нирки в нормі гіпоехогенна відносно паренхіми печінки або селезінки, а ниркові піраміди гіпоехогенні відносно коркової речовини. Кортикомедулярне сполучення розмежоване артеріями a.arcuate, котрі виглядають як малі ехогенні фокуси. Збиральна система, судини і сполучна тканина в центрі нирки виглядають як ехогенний “центральний ехокомплекс” (синус нирки), який є найбільш ехогенною частиною нирки. Ехогенність центрального комплексу підвищується з віком і при таких станах як нирковий фіброліпоматоз. Ехогенність комплексу знижується у новонароджених і при станах, пов’язаних зі зменшенням жирової клітковини (виснажені).
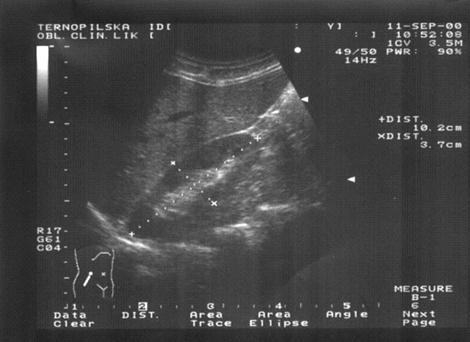
Мал. Поздовжня сканограма правої нирки в нормі
Сечовий міхур, який в ідеалі повинен бути помірно наповнений під час дослідження, необхідно візуалізувати при розташуванні датчика над лобком. Повторимо знову, що сечовий міхур повинен бути ретельно оглянутий і в поздовжньому (сагіттальному), і в поперечному перерізі. Якщо в апараті УЗД є функція кольорового допплерівського сканування, можна записати наявність або відсутність сечовідних викидів. При використанні кольорового доплера в області трикутника сечового міхура можна спостерігати викид сечі, що надходить в сечовий міхур. Спостереження двосторонніх сечовідних викидів у пацієнта з нормальним рівнем гідратації служить доказом відсутності ниркової обструкції.
Лекція № 9. Радіонуклідні методи дослідження нирок
РАДІОРЕНОГРАФІЯ
Показання: діагностика порушень секреторно-екскреторних процесів: хронічний пієлонефрит, гострий і хронічний гломерулонефрит, гідронефроз нирок, сечокам’яна хвороба, ХНН, артеріальні гіпертензії.
Радіофармпрепарат (РФП): тубулотропний 131І-гіпуран (ортойодгіпуран). 131І-гіпуран на 85% секретується клітинами проксимальних канальців нефрону і на 15% фільтрується клубочками.
Апаратура: 3-х або 4-х канальні хронографи УР1-1, КПРДІ-3.
Принцип методики: графічна реєстрація зміни радіоактивності над кожною ниркою та над ділянкою серця. Цей РФП характеризується швидкою кінетикою і не реабсорбується в канальцях. Тому при його використанні за допомогою радіографічних кривих, отриманих з ділянок серця, правої та лівої нирок ми оцінюємо швидкість очищення крови від РФП, функціональний стан кожної нирки окремо. Криві, отримані з ділянок нирок носять назву ренограм.
Методика дослідження: дослідження проводиться в положенні сидячи, РФП вводиться у розрахунку на кілограм маси тіла хворого в/в активністю 0,5 МБк і відразу включають самописці. Детектори центрують над нирками, ділянкою серця і сечового міхура. Існує якісна і кількісна інтерпретація ренограм.
Якісна базується на візуальній оцінці кривої. До даної оцінки можна віднести виділення типів ренограм: нормального та патологічного (який втратив характер експоненти). Криві патологічного типу мають деформований, хвилеподібний, двогорбий вид. Вони можуть бути артефактними або дійсно патологічного типу. При якісній інтерпретації ренограм крім нормального розрізняють обструктивний, паренхіматозний, ізостенурічний і афункціональний типи.
Кількісна - передбачає розрахунок основних числових показників: час максимального накопичення РФП ниркою (Тmax), період напіввиведення індикатору з нирки (Т 1/2), амплітуда ренограми, співвідношення цих показників для обох нирок, показник Вінтера.
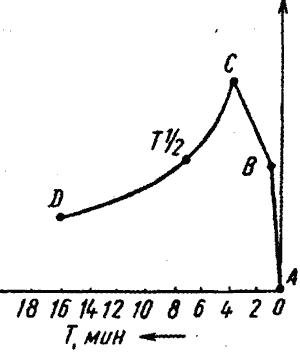
Мал. Схема ренограми (норма)
Якісна інтерпретація нормальна ренограма має три сегменти:
· Судинний – відображає проходження РФП по судинах нирок.
· Секреторний - відображає процес накопичення РФП клітинами проксимальних канальців нефрону.
· Екскреторний – відображає процес виведення РФП.
Типи ренограм:
Обструктивний (обтураційний) тип: характеризується різним ступенем порушення екскреторного сегменту. При цьому ми отримуємо ренограми висхідного характеру. Така крива не має третього сегменту. Криві обструктивного типу зустрічаються при гідронефрозі, обтурації сечоводу каменем або його стискувані ззовні пухлинним процесом. Слід зазначити, що при гідронефрозі інформативність РРГ найбільш висока.
Паренхіматозний тип: крива цього типу зберігає правильний трьох сегментний характер при помірному уповільненні спаду екскреторного сегмента, часто на фоні зниження крутизни і висоти секреторного сегменту. Як правило вона низькоамплітудна в зв’язку з зменшенням кількості функціонуючих нефронів. Такий тип ренограми зустрічається при запальних захворювання нирок (пієлонефрити, гломерулонефрити), сечокам?яній хворобі, артеріальних гіпертензіях. Крива паренхіматозного типу може мати односторонній або двохсторонній характер.
Ізостенуричний тип: при різкому ослаблені функціональної здатності ниркової паренхіми ренографічна крива трансформується в двохсегментну ізостенуричну, в якій диференціюється тільки судинний і екскреторний сегменти. Це пов’язано з тим, що мінімальна доза введеного РФП перевищує максимальну транспортну здатність ниркових канальців. Ізостенуричний тип ренограми зустрічається при хронічній нирковій недостатності.
Афункціональний тип – при нефункціонуючій нирці. Як правило, має однобічний характер. Типовий для таких патологічних станів як відсутність однієї нирки (уроджена або після нефректомії); тазова дистопія нирки; при первинній або вторинній зморщеній нирці.
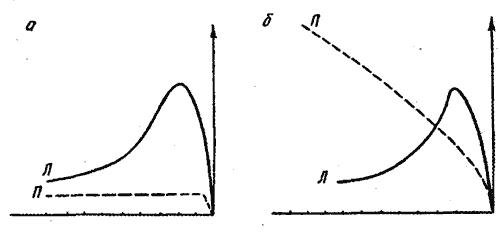
Мал. Схема ренограм хворого
а — нефункціонуюча права нирка;
б — обструкція (перекриття просвіту) каменем правого сечоводу;
Кількісна інтерпретація
Проводиться розрахунок числових показників: час максимального накопичення РФП ниркою (Тмах.=3,2±0,15 хв.), період напіввиведення індикатору з нирки (Т1/2=7,2±0,48хв.), амплітуда ренограми (83,4±3,0 імп/с), співвідношення цих показників зліва і зправа, показник Вінтера (43,1±1,67),
Лекція № 10. Клінічний аналіз крові.
Клінічний аналіз крові (загальний) - кількісне та якісне дослідження елементів, формуючих кров (еритроцитів, лейкоцитів, тромбоцитів, ретикулоцитів та ін.).
Загальний клінічний аналіз крові включає в себе такі показники:
· Швидкість осідання еритроцитів (ШОЕ)
· Кількість гемоглобіну
· Кількість еритроцитів
· Обчислення кольорового показника (середній вміст гемоглобіну у одному еритроциті)
· Лейкоцитарну формулу (вміст гранулоцитів - базофіли, еозинофіли, нейтрофіли паличкоядерні та сегментарні; агранулоцитів -лімфоцити, моноцити)
· Кількість ретикулоцитів
· Кількість тромбоцитів
· Опис особливостей морфології клітин периферійної крові
· Наявність плазматичних клітин.
Показання до призначення аналізу:
· Скринінгові та диспансерні обстеження.
· Моніторинг терапії, що проводиться.
· Диференційна діагностика захворювань крові.
Для клінічного аналізу крові беруть венозну кров з вени шприцом або капілярну кров з подушечки безіменного (IV) пальця руки. Для цього використовують спеціальну одноразову голку, скарифікатор.
| Показник | Нормальні значення | |
| ч | ж | |
| Еритроцити (RBC),х 1012/л | 4-5,1 | 3,7-4,7 |
| Гемоглобін (HGB), г/л | 130-160 | 120-140 |
| Гематокрит (HCT), % | 40-48 | 36-42 |
| Середній об'єм еритроцитів (MCV), мкм3 | 80-94 | 81-99 |
| Середній вміст гемоглобіну в еритроциті (MCH), пг | 27-31 | |
| Середня концентрація гемоглобіну в еритроциті(МСНС), % | 33-37 | |
| Анізоцитоз еритроцитів (RDW), % | 11,5-15,5 | |
| Ретикулоцити, % | 0,5-1,2 | |
| Лейкоцити (WBC), х109/л | 4-9 | |
| Тромбоцити (PLT), х109/л | 180-320 | |
|
|
|
|
Дата добавления: 2013-12-12; Просмотров: 1049; Нарушение авторских прав?; Мы поможем в написании вашей работы!