
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Тема 3. Проблемы формирования здорового образа жизни и роль врача в современном обществе
|
|
|
|
Тема 2. Медицина как социальный институт
1. Сущность медицины как социального института
2. Социальные аспекты политики здравоохранения
3. Культурно-исторические типы медицинских систем
4. Основные направления исследований в социологии медицины
1. Сущность медицины как социального института
Социальные институты предопределяют жизнеспособность любого общества. Базовый, первичный уровень общества включает в себя устойчивые, нормативно фиксируемые и воспроизводимые социальные действия и взаимодействия.
Например, в поведении разных врачей будут воспроизводиться неизменные, устойчивые элементы, которые составляют ролевой стандарт врача, принятый в данном обществе.
Вторичный, институциональный уровень общества образует система социальных институтов, которые выполняют строго предписанную функцию: обучают, производят, защищают, лечат и т.д. Функция и роль тесно связаны. Меняются люди, но роли остаются. Сохраняется и социальные институты.
В свою очередь, устойчивость социальных институтов организаций обеспечивается так называемой социетальной структурой, состоящей из двух взаимодополняющих способов организации связей между институтами и общностями: культуры и политической власти, которые препятствуют распаду общества, обеспечивают его целостность.
По аналогии с социальной культурой медицинская культура — это совокупность передаваемых из поколения в поколение социально значимых ценностей, социально приобретенных знаний, гигиенических норм и правил поддержания и продления физической активности, предупреждения и лечений болезней, сохранения и укрепления здоровья.
Благодаря передаче медицинской культуры медицина сохраняется и развивается как социальный институт. С помощью медицинских норм, ценностей, обычаев медицинская культура упорядочивает, направляет, ориентирует действия людей в сфере здоровья; Благодаря медицинской культуре человек усваивает сложившиеся представления о целесообразности, необходимости или неизбежности поведения в период (до или после) болезни.
Медицинская культура:
Во-первых, информирует человека о том, на что можно рассчитывать, надеяться, как себя вести, чтобы быть принятым, одобренным другими, йотом, что может быть нежелательным при возникновении болезни, при обращений к врачам.
Во-вторых, побуждает, мотивирует человека к медицинскому поведению, одобряемому в социальной группе (обществе).
В-третьих; налагает ограничения, контролирует поведение людей, которые должны вести себя принятым (приемлемым) образом:
Перечисленные функции медицинской культуры воплощаются в деятельности всех организационных структур здравоохранения.
Индивидуальные и коллективные формы поведения обладают устойчивостью, существуют десятилетия или даже столетия. В больнице нас лечат, в школе обучают детей, в суде устанавливают виновность, в вузе готовят специалистов, на работе у нас есть надежные партнеры, с которыми мы взаимодействуем, и т.д. Институциональный (утвердившийся, отлаженный и регулярный) образ общественной жизни определяет устойчивость жизнедеятельности личности.
Поведение личности в рамках социального института предсказуемо. С точки зрения производственных отношений это разделение труда й профессиональное выполнение функций. Общество может осуществлять и специальную подготовку людей для выполнения профессиональных обязанностей. Тем самым достигается достаточно высокая эффективность социальных институтов в удовлетворении потребностей людей.
Регулярность и самовозобновляемость большинства социальных институтов обеспечиваются путем обезличенности требований к тому, кто включается в деятельность института, «замещает выбывшего».
Предположим, участковый врач по той или иной причине уволился из поликлиники. На место ушедшего возьмут нового врача. Однако где гарантия, что он сумеет работать на этом месте? Как добиться, чтобы его деятельность была предсказуемой в смысле как качества, профессионального уровня, так и норм взаимоотношений с руководителем, коллегами, подчиненными, пациентами? В ходе исторической практики были выработаны стандартизованные, деиндивидуализированные требования к тому, кто «заменит убывшего» (в том числе правила отношений врачей друг с другом, с подчиненными, руководителями, пациентами), к любому претендующему на определенную должность или уже выполняющему определенную функцию. Деиндивидуализация требований к тем, кто занимает определенную позицию, «ячейку» в цепочке взаимосвязей института (т. е. берется за выполнение определенной функции) предохраняет социальный институт от развала.
Социальные институты помогают людям решать жизненно важные проблемы. Например, люди для продолжения рода прибегают к институту семьи, а заболев — к институту медицины и т. д. Законный порядок в обществе обеспечивают такие институты, как государство, правительство, суды, полиция, адвокатура и пр.
Любой социальный институт предполагает учреждения, в которых организуется его деятельность, осуществляются управление и контроль этой деятельности. Институт медицины имеет в своем распоряжении больницы, поликлиники, органы управления здравоохранением.
Каждый социальный институт должен обладать необходимыми средствами и ресурсами. Для деятельности системы здравоохранения нужны материальные ресурсы (помещения, медицинское оборудование), интеллектуальные ресурсы (высококвалифицированные медицинские работники), моральные ресурсы (доверие пациентов) и т. д.
Система социальных норм, правил, статусов и ролей, созданная для удовлетворения общественной потребности, выступает гарантом общественного порядка, на котором держится социальный мир. Так, институционализация медицины предполагает принятие государственных решений (открытие факультетов, отделений, кафедр и курсов подготовки профессиональных специалистов; издание журналов, учебников, монографий и т.д.).
Институты одновременно выступают и инструментами социального контроля, так как благодаря своему нормативному характеру заставляют людей подчиняться принятым нормам и соблюдать соответствующую дисциплину.
В каждый момент времени социальный институт представлен совокупностью людей и социальных организаций.
Сфера здравоохранения — одна из форм социальной организации общества для реального обеспечения прав человека на охрану здоровья путем оказания массовой медико-санитарной и профилактической помощи. Субъектами этой сферы выступают население и медико-социальные системы.
Совокупность больных, врачей, поликлиник; стационаров, медицинских институтов, училищ, департаментов и комиссий по здравоохранению, федерального и региональных министерств здравоохранения, научно-исследовательских институтов, редакций журналов и газет, типографий, т.е., всего, что связано с медициной, составляет социальный институт— институт медицины.
Социология медицины изучает институционально закрепляемые взаимодействия в медико-социальных системах, возникающие в связи с их функционированием. Эти отношения во многом определяются социально-экономическими обеспечением национальной системы здравоохранения, но более всего зависят от способов функционирования медицинских систем и управления ими.
В ходе развития здравоохранения возникают и создаются разные медико-социальные системы. Одни из них распадаются, другие модифицируются и агрегируются в комплексы. Развитые современные общества, как правило, имеют мощную систему здравоохранения. Состав, структура и закономерности взаимодействия медико-социальных систем обеспечивают развитие медицинской науки, процесс оказания медицинской помощи, производство товаров медицинского назначения для удовлетворения потребностей общества (или его групп).
Неспособность социального института эффективно исполнять свои главные функции, например, образования — учить детей, медицины — лечить людей, семьи — укреплять узы брака, воспитывать детей, — приводит к институциональному кризису. Кризис обнажает неполадки в механизме функционирования института и помогает избавиться от них, а в результате — лучше приспособиться к изменяющейся реальности. Без кризисов не может быть и развития института. В начале 1990-х годов в России наметился кризис медицины как социального института. Система здравоохранения перестала справляться с оказанием медицинской помощи населению соответствующего качества в необходимых видах, объемах. В ходе реформ 1990-х годов система здравоохранения России была дополнена системой обязательного и добровольного медицинского страхования.
2. Социальные аспекты политики здравоохранения
Социальные катаклизмы, как правило, сопровождаются повышенной заболеваемостью. Существует ряд теоретических моделей, с различных позиций объясняющих эту зависимость.
Распространение социально индуцированного стресса в популяции обратно пропорционально стабильности и прочности социальных отношений в этой популяции. Показателем воздействия социального стресса на индивида является конгруэнтность статуса, т.е. соответствие его статусной позиции различным социальным ролям. Соответственно уровень первичной заболеваемости и распространенность хронических болезней (болезненность) в популяции обратно пропорциональны статусной интеграции общности.
Изменения в области медицины и здравоохранения, происходящие в настоящее время, нельзя объяснить напрямую рассмотренной выше моделью и теорией болезни и здоровья. Во второй половине XX века произошло значительное изменение предрасположенности к болезням от преимущественно острых инфекционных заболеваний, несущих непосредственную угрозу жизни, к хроническим состояниям, которЬ1е не представляют непосредственной угрозы для жизни, но дают дополнительную социальную нагрузку (расстройство кровообращения, сердечные болезни, сахарный диабет и др.). Стала иной реакция на болезнь индивида, социальных групп и общества в целом.
Предрасположенность к заболеваниям можно уменьшить, изменив образ жизни (заметим, что еще в начале прошлого века для этого стремились изменить социальное устройство общества). Медицина как социальный институт в последние годы уделяет внимание здоровью, а не только болезням. Об этом свидетельствует детально проработанные и обширные программы укрепления здоровья (медико-социальные программы борьбы с курением, стрессами, гиподинамией, избыточной массой тела) и другие организационные действия, направленные на укрепление физического и психического здоровья, все больше исходят от общества, его политических структур, а не ограничиваются медицинскими учреждениями как это было еще совсем недавно.
В целом, современные тенденции изменений в медицине можно объяснить смещением акцента с болезни на здоровье; с острого заболевания на хроническое; с лечения на профилактику; с вмешательства на наблюдение; с пациента на человека; с терапии на уход; с медицинского учреждения на общество.
Медицина, существуя в обществе, вбирает в себя культурные традиции общества. Благодаря этому сохраняется преемственность между построением медицинской культуры и национальным самосознанием. Строго соблюдаемые обычаи, в том числе в сфере охраны здоровья воспринимаются как нравы. Они включают в себя оценку правильности и. неправильности. Нарушение медицинских запретов считается реальным, безнравственным и осуждается обществом. Это играет валяную роль в формировании мировоззрения в обществе по отношению к болезни и здоровью.
Например, запрещение купаться в грязных водоемах, пить воду из непроверенных источников снижает риск для Жизни.. Существует как этика поведения врача, так и этика поведения пациента. В систему ценностей медицины как социального института могут включаться национальные способы, навыки поддержания и укрепления здоровья, социально приобретенные, обусловленные образом жизни и ставшие традиционными (например, лечебно восстановительные процедуры в русской бане, купание в проруби, грязелечение и т. п.).
Медицина как социальный институт включает предписанные нормы, которые вводятся специальными постановлениями и закрепляются законодательно, т. е. институциализируются. Предписанных норм достаточно много и они определяют профессиональные роли и статусы.
Структура здравоохранения
Под системой здравоохранения Российской Федерации понимается совокупность взаимодействующих органов управления, подведомственных им организаций, а также субъектов, осуществляющих частную медицинскую и фармацевтическую деятельность.
Организации здравоохранения — это лечебно-профилактические учреждения, предприятия, учреждения и организации. Среди организаций здравоохранения, осуществляющих различные виды деятельности, в том числе производственную и хозяйственную, особо выделяются медицинские учреждения.
Система здравоохранения РФ включает в себя:
• государственные организации здравоохранения, учредителями которых являются федеральный орган исполнительной власти в области здравоохранения, другие федеральные органы исполнительной власти, имеющие медицинские службы или медицинские структуры для оказания медицинской помощи работникам предприятий, и органы исполнительной власти субъектов РФ, имущество которых находится в государственной собственности (федеральной собственности, собственности субъектов РФ);
• муниципальные организации здравоохранения, учредителями которых являются органы местного самоуправления, имущество которых находится в муниципальной собственности;
• частные организации здравоохранения владеющие имуществом на правах частной собственности, а также граждане, осуществляющие медицинскую и (или) фармацевтическую деятельность без образования юридического лица;
• органы управления здравоохранением; которые в пределах своей компетенции осуществляют реализацию государственной политики в области здравоохранения, выполнение программ охраны и укрепления здоровья граждан и программ развития медицинской науки, регулируют и координируют деятельность системы здравоохранения. Органы управления здравоохранением. В РФ управление системой здравоохранения осуществляется федеральным органом исполнительной власти в области здравоохранения. В субъектах РФ организация деятельности системы здравоохранения осуществляется органами исполнительной власти субъектов РФ в области здравоохранения.
В муниципальных образованиях ответственными за функционирование системы здравоохранения являются органы местного самоуправления в соответствии с уставами муниципальных образований. Деятельность медицинских служб в системе федеральных органов исполнительной власти, в которых законом предусмотрены военная служба или исполнение обязанностей специальной службы, организуется органами управления медицинскими службами соответствующих федеральных органов исполнительной власти.
Законодательством предусматриваются также органы управления медицинской службой железнодорожного транспорта; системы исполнения наказаний Министерства юстиции РФ, федеральные органы исполнительной власти, специально уполномоченные на решение задач в области защиты населения и территорий от чрезвычайных ситуаций.
В соответствии с действующими Основами законодательства РФ об охране здоровья граждан на федеральном уровне определяются основные направления государственной политики в области охраны здоровья граждан, принимаются законы и утверждаются целевые программы по вопросам охраны здоровья граждан; утверждается бюджет РФ, в том числе в части расходов на здравоохранение, законом определяются тарифы страховых взносов на ОМС и бюджет ФФОМС.
Президент РФ руководит реализацией государственной политики в области охраны здоровья граждан, ежегодно представляет высшему законодательному органу страны доклад о государственной политике в области охраны здоровья граждан и состоянии здоровья населения РФ.
Правительство РФ осуществляет государственную политику в области охраны здоровья граждан, разрабатывает, утверждает и финансирует федеральные целевые программы в области здравоохранения в пределах, предусмотренных законодательством, координирует деятельность органов государственного управления и организаций здравоохранения (независимо от формы собственности) в области охраны здоровья граждан.
Проиллюстрируем взаимодействие и функционирование органов управления здравоохранением и медицинских организаций посредством сравнения дореформенной и современной систем управления здравоохранением муниципального уровня.
Проведение реформ экономики и реформы здравоохранения, в частности развитие рыночных отношений в системе здравоохранения, привели к изменению организационной структуры и принципов управления системой здравоохранения. Рассмотрим основные черты дореформенной модели управления здравоохранением (рис 1).
Особенностями старой модели (закономерными в условиях функционирования системы как части командно-административной системы) были четкая вертикаль управления, ведомственность (ведомственные влияния и связи были более сильными, чем связи с органами исполнительной власти), существование в муниципальной системе здравоохранения органов управления здравоохранением территориального (по административному делению) уровня.
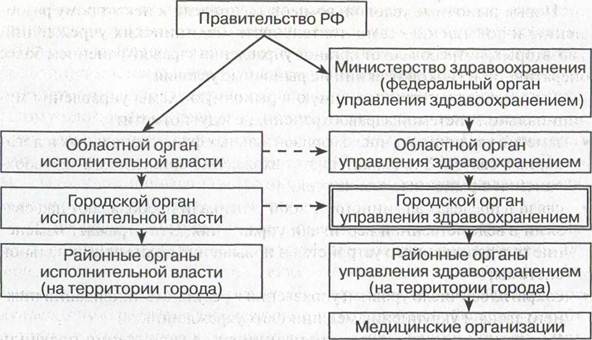 Рис. 1. Модель управления системой здравоохранения
Рис. 1. Модель управления системой здравоохранения
|
3 Культурно-исторические типы медицинских систем
Существует различные классификации медицинских систем с разными подходами и областью применения. Выбор факторов, формирующих парадигму медицинской системы, довольно широк (например, ценности социальной структуры, мировоззрение, этика, культура, традиции, политическая система).
Симпатрические и аллопатрические медицинские системы. Одновременно функционирующие медицинские системы могут отличаться друг от друга по легитимности и физическому присутствию. Врачи широко используют различные «народные» рецепты, объяснения, но народная и научная медицина не образуют единую модель, даже если используются одновременно.
Медицинская система в целом бывает недоступной для всех групп населения и лишь частично обслуживает потребности. Этим объясняются симпатрический и аллопатрический способы образования медицинских систем.
Симпатрические медицинские системы образуются в результате видоизменения родственных медицинских систем, функционирующих на одной территории. При этом и система-прародительница, и новая система могут продолжать независимо действовать на одной территории.
Аллопатрические медицинские системы — новые системы, берущие начало от одной из родственных групп, функционирующих на разных территориях;
Симпатрические медицинские системы или виды практики (сегменты системы) присутствуют совместно и одновременно и (или) доступны одному и тому же обществу или группе пациентов. У аллопатрических систем этот признак отсутствует. Симпатрические медицинские системы бывают доминирующими или вариантными. Доминирование может определяться, например, традиционным престижем, политическим давлением и легализацией («придание официального характера») и т.д.
В Индии системы «Юнани», «Аюрведа» и западная биомедицинская модель совместно доминируют. Для жителей Боготы, относящихся к низшему социальному слою, западная биомедицинская модель внесена извне. Население может воспользоваться ею для демонстрации (самому себе и другим) своего социального статуса. Так называемые новые русские считают себя обязанными обращаться в частные клиники, работающие с применением основ западной медицины, для демонстрации своей приверженности образу жизни развитого общества.
Вариантные медицинские системы (или практика) не являются доминирующими относительно других симпатрических систем. Например, многие народные варианты системы функционируют в рамках традиционной биомедицинской модели.
Плюралистические или неплюралистические медицинские системы. Плюралистическая медицинская система представляет собой сочетание нескольких разноприродных систем, плюрализм в последовательности их выбора, т. е. динамическое построение лечебных задач с малыми или полностью отсутствующими двусторонними связями и воздействиями между отдельными частями.
Медицинские системы могут быть связаны друг с другом только через определенные потребности и действия конкретных индивидов, а не через функциональную взаимозависимость. Врач, придерживающийся биомедицинской модели, может использовать народные методы лечения (будучи хорошо осведомлен о противоречиях в стратегии лечения), чтобы добиться доверия пациентов. При этом одновременное присутствие различных видов медицинской практики не означает образования функционально интегрированной системы.
4. Основные направления исследований в социологии медицины
Социокультурные аспекты институциональных изменений медицины и здравоохранения
Сравнительный анализ систем организации здравоохранения. В рамках этого направления изучаются и сравниваются системы здравоохранения разных стран и возможности их применения в России.
Социокультурные аспекты здравоохранения. В эту область входит исследование взаимоотношений между врачом и пациентом и их влияния друг на друга, влияния культуры и социальной истории на составляющие медико-социальной системы и организационные формы медицинской практики в различных медицинских системах.
Медико-социологический взгляд на распространение и этиологию болезней. Здесь важнейшую роль играют социальная мобильность, социальная изоляция и социальное давление, взаимовлияние биологических, генетических и социальных факторов. Выделяют и изучают значимые медико-социальные отношения и типы поведения личности и групп в социальных процессах, способствующих возникновению и распространению заболеваний.
Социальная эпидемиология. Эпидемиология применима не только к распространению болезни, но и к медицинским услугам и различным болезненным состояниям социальной этиологии (онкологические и сердечно-сосудистые заболевания и др.). Эпидемиологический подход можно применять к исследованию детерминант поведенческих реакций, последствий для здоровья и жизнеспособности у разных народов.
Смертность как медико-социологическая проблема. В изучении смертности социологию медицины интересуют медико-социальные модели смертности и адаптация функции медицинских учреждений к изменившимся моделям болезни и смерти. Одной из важнейших тем исследований отечественных социологов являются причины растущей разницы смертности мужчин и женщин и влияние социальных и культурных событий на смертность.
Социологическое осмысление влияния состояния здоровья и последствий заболеваний на общество. Исследования в этой сфере социологии медицины базируются на описании и объяснении того, как отношение людей к болезни и собственному здоровью отражается на формировании норм и ценностей в обществе; как культурные традиции и различия в обществе влияют на понимание человеком необходимости укрепления и сохранения собственного здоровья (развития заболеваний, проблем нетрудоспособности, процессов старения и умирания).
Проблемы медицинского образования. Изучают влияние на медицинское образование государственной поддержки медицинских исследований; изменения роли и ответственности научно-педагогических исследовательских центров, имеющих непосредственное отношение к системе охраны здоровья.
Институциональные изменения в предоставлении медицинских услуг.
Социология лечебно-профилактического учреждения. В основном исследования такого рода касаются роста числа и уровня технологий, профессионального соперничества, межличностных взаимоотношений в коллективах, вопросов подготовки и принятия решений, разделения труда и др. Например, роль стационара в значительной мере зависит от деятельности амбулаторных учреждений различного назначения и от профессиональных норм, определяющих необходимость госпитализации.
Организация медицинской практики. Социологические исследования медицинской практики имеют несколько основных направлений:
• медико-социологический анализ медицинских технологий;
• изучение отношения населения к различным видам медицинской помощи, объему и характеру предоставляемых медицинских услуг;
• общественная оценка новых организационных форм и методов работы в медицинской практике.
Потребление услуг системы охраны здоровья. Решение пациента обратиться за медицинской помощью, является результатом психологической работы по осознанию собственного заболевания, потребности в медицинской помощи, сложных шагов по отбору медицинского учреждения и врача, т. е. зависит не только от тяжести заболевания. Для социологии медицины важно построить типичные модели потребителей медицинских услуг.
Социально-психологические аспекты институциональных изменений поведения медико-социальных групп
Социальное поведение и технологии его изменения. Новые социальные технологии позволяют модифицировать медицинское поведение личности и групп. Необходимо обучить людей элементарным навыкам, которые могут облегчить их социальную и личностную адаптацию или позволить им жить более полноценной жизнью, несмотря на утрату трудоспособности.
Взгляд на проблемы стресса и болезни. Социологи и медики анализируют источники социального стресса в обществе и связь между стрессом и болезнью. Исследования этиологии различных болезней, включая ишемическую болезнь сердца, гипертоническую и язвенную болезни и неврозы подтверждают взаимосвязь между стрессом и возникновением заболевания.
Социальная психиатрия и групповая психотерапия. Исследования включают в себя анализ социальных, юридических, этических и нравственных проблем, связанных с определением реакции общества на психические болезни; изучают социальную этиологию психических болезней и формирование здорового психологического климата как в трудовых коллективах, так и в обществе в целом. Путем адаптации социального окружения можно ограничить нетрудоспособность и социальную беспомощность человека в создавшихся условиях.
Общественное здравоохранение. Социологию медицины интересует влияние образа жизни и социального окружения человека (несчастные случаи, различные хронические болезни, социальная эпидемиология, загрязнение окружающей среды, профилактическая работа и пропаганда здорового образа жизни, организация и планирование медицинской помощи) на деятельность системы здравоохранения.
Институциональные изменения в управлении здравоохранением
Политика здравоохранения и политическая деятельность. Западные социологи рассматривают политику здравоохранения как самостоятельную отрасль социологии медицины. Подход к здравоохранению как к политической системе позволяет исследовать; насколько интересы политиков и специалистов-медиков влияют на развитие здравоохранения, получение льгот и юридической защиты, определение социальных приоритетов на национальном уровне, на уровне регионов медицинских организаций, непосредственных представителей медицинских услуг.
Социология профессий, связанных со здравоохранением. Исследования социальной организации и взаимоотношений групп людей в рамках одной медико-социальной системы, исследования деятельности среднею медперсонала врачей, администраторов и людей, ответственных за формирование политики здравоохранения. Изучаются вопросы саморегуляции медицинских работников в поликлинике, стационаре* лечебно-диагностическом центре и др.
Социальные аспекты экономики здравоохранения. Социология медицины не включает в себя экономику здравоохранения как таковую, но занимается медико-социологическим прогнозом результатов экономических реформ, проводимых в системе здравоохранения, и, может внести существенный вклад в разработку экономической концепции политики здравоохранения путем исследования медико-социологических и экономических переменных.
Организация и управление структурами здравоохранения. Социология медицины изучает возможности использования социальных методов в управлении коллективом медицинского учреждения, кооперации- информации и информационного пространства в развитии взаимоотношений между различными как частными, так и государственными организациями — посредниками.
Юридические и этические проблемы. Медико-социологические исследования в этой области социологии медицины касаются продления жизни пациентам с неизлечимой болезнью; развития трансплантологии; согласия на медицинское вмешательство; экспериментов на людях; абортов.
4. Прогностические функции системы здравоохранения.
Вопросы охраны здоровья населения, нужды и запросы людей, их представление о том, какой должна быть система здравоохранения, находят все большее отражение в медико-социологических исследованиях.
Разрозненные исследования и социологические опросы по отдельным регионам, конкретным ЛПУ и от случая к случаю не позволяют получить полное представление о реальном состоянии дел в системе здравоохранения и уровне здоровья населения.
Управление здоровьем населения требует учета факторов различной природы (медико-биологической, медико-социальной, эколого-антропогенной, социально-экономической), эффективной системы контроля и формирования единых социальных стандартов.
Для стратегического планирования здравоохранения и системы обязательного медицинского страхования нужно иметь четкое представление о состоянии здоровья населения в конкретном регионе. Необходимо регулярное изучение медицинских, экономических, политических и социальных проблем охраны здоровья населения, т. е. создание постоянной системы сбора и оценки информации— медико-социологического мониторинга общественного здоровья и здравоохранения. Это будет инструментом для исследования социально-экономических процессов в сфере здравоохранения, анализа происходящих перемен и в перспективе должно стать одним из основных методов прогноза как позитивных, так и негативных тенденций в медицине как социальном институте.
Целью медико-социологического мониторинга (МСМ) могут быть различные стороны здоровья населения, качества жизни пациентов, деятельности систем здравоохранения и ОМС. При этом объектом медико-социологического исследования является статистическая совокупность, состоящая из относительно, однородных единиц (половозрастные группы населения, лечебно-профилактические учреждения, врачи-специалисты и т.п.), в определенном времени и пространстве.
Цели медико-социологического мониторинга:
• установление и оценка факторов, вредно влияющих на здоровье человека;
• прогнозирование состояния здоровья населения;
• подготовка предложений по государственной политике в совершенствовании медицинского страхования и здравоохранения.
МСМ осуществляется путем:
• наблюдения за показателями здоровья населения с использованием всех информационных баз данных о состоянии здоровья граждан;
• сбора, хранения, обработки и систематизации данных наблюдения за состоянием здоровья населения, качеством и объемами медицинской помощи и т.д;
• системного анализа и оценки получаемой информации.
МСМ осуществляется по нескольким направлениям, например:
• социально-экономическая активность, положение и социальный портрет потребителя медицинских услуг;
• социально-экономический портрет страхователей;
• экономико-социологическая характеристика поставщиков медицинских услуг;
• социально-экономическая активность и социальный портрет представителей медицинских услуг;
• роль системы обязательного медицинского страхования в расходах населения на поддержание здоровья.
Практическое использование результатов медико-социологических исследований
Дифференциация потока пациентов. Для адекватного медицинского обеспечения населения необходима информация как об уже оказанной медицинской помощи, так и о потребностях в ней. Для получения такой информации проводят медико-социологические исследования.
Данные МСМ помогают сравнить объемы «бесплатной» медицинской помощи (за счет бюджета и средств ОМС) с общим объемом медицинской помощи, необходимой больным и оказанной населению в медицинском учреждении. Однако по неудовлетворенным потребностям можно лишь косвенно судить о потребностях и качестве медицинских услуг. Важно знать, как потоки пациентов (спрос на медицинские услуги) зависят от типа и географического расположения медицинских учреждений. По отношению к конкретной территории (к конкретному ЛПУ) пациентов разделяют на внутренний и внешний потоки. К внутреннему потоку относят пациентов, пользовавшихся медицинскими услугами только на данной территории или в данном ЛПУ. Во внешний поток включают пациентов, обращающихся за медицинской помощью полностью или частично за пределами данной территории.
Например, в условиях обязательного медицинского страхования к внутреннему потоку относят пациентов, застрахованных на данной территории и прикрепленных к данному ЛПУ. Во внешний поток попадают застрахованные на иных территориях РФ.
В ходе мониторинга важно отслеживать динамику обращений за медицинской помощью. Величина потоков в лечебно-профилактические учреждения, расположенные близко к месту жительства пациентов, не является постоянной. Внешний поток может быть обусловлен закреплением плановой и экстренной стационарной помощи для жителей тех или иных районов за другими медицинскими учреждениями, а также возможностью получения частью населения медицинской помощи в специализированных ведомственных учреждениях по месту работы.
Пример постоянного внешнего потока для Московской городской системы ОМС: стремление части застрахованного населения РФ получить специализированную медицинскую помощь только в медицинских учреждениях Москвы.
По данным удовлетворенного спроса в ЛПУ можно определить нерациональное с точки зрения пациента расположение ЛПУ на территории и оценить интерес пациентов к муниципальным медицинским учреждениям. Перераспределение внутреннего потока потребителей медицинских услуг по ЛПУ, расположенным на территории, можно объяснить объективными факторами:
• более слабой материально-технической базой по сравнению с другими ЛПУ (нет рентгенологической службы, узкий спектр функциональной диагностики, односменная работа узких специалистов, удаленность от лабораторной службы и пр.);
• реорганизацией и перепрофилированием в больничном (стационарном) комплексе консультативной, диагностической служб, стационаров дневного пребывания и т. д.;
• заинтересованностью ведомственных медицинских учреждений, располагающих мощным материально-техническим и кадровым потенциалом, в обслуживании городского населения в условиях ОМС. Таким образом, данные МСМ позволяют оценить влияние распределения ресурсов системы здравоохранения на общественное здоровье.
Оптимизация доступности квалифицированной и специализированной медицинской помощи. Организация медицинской помощи, особенно высококвалифицированной и специализированной определяется департаментами здравоохранения региона (и/или медицинским учреждением областного уровня), в то же время при планировании должны учитываться мнения пациентов и медицинских работников. Важно изучать мнение потребителей медицинских услуг о доступности и качестве медицинского обслуживания на всех уровнях, а также мнение врачей о реализации их трудового потенциала, эффективности проводимых диагностических и лечебно-оздоровительных мер.
Мониторинг целевых программ е здравоохранении. Программа обеспечения граждан РФ бесплатной медицинской помощью (далее Программа) включает медицинскую помощь, оказываемую учреждениями здравоохранения за счет бюджетного финансирования и средств обязательного медицинского страхования. Целью Программы является выполнение государственных гарантий по обеспечению населения всех социальных групп бесплатной медицинской помощью и профилактическими мероприятиями установленного объема и качества.
К целевым программам в Московской системе здравоохранения относятся целевая диспансеризация населения; скорая и неотложная медицинская помощь; экстренная медицинская помощь в чрезвычайных ситуациях (городская служба медицины катастроф); охрана здоровья матери и ребенка; вакцинопрофилактика; охрана здоровья подростков, студентов и учащихся средних специальных учебных заведений; лечение ветеранов (инвалидов) войн; лекарственное обеспечение, в том числе льготных категорий населения, медицинская помощь больным с наиболее распространенными и социально значимыми заболеваниями и т. д.
С целью повышения качества оказываемых населению бесплатных медицинских услуг, совершенствования льготного лекарственного обеспечения декретированных групп населения и укрепления материально-технической базы отрасли необходим медико-социологический мониторинг:
• выполнения Программы государственных гарантий оказания гражданам РФ бесплатной медицинской помощи;
• социально-экономических результатов деятельности системы ОМС;
• социально-экономической активности и социального портрета потребителя медицинских услуг;
• социально-экономического портрета представителей медицинских услуг (статуса врача в системе ОМС);
• социально-экономического состояния страхователей;
• отношения граждан к системе ОМС и реформам в здравоохранении;
• доступности и качества медицинского обслуживания в системе ОМС;
• медицинских технологий.
Спрос населения на медицинские услуги. Нормативная потребность в медицинской помощи не отражает всех нужд и запросов пациентов, поэтому спрос на медицинские услуги в известной мере определяет взаимоотношения врача и больного. Больной становится полноправным субъектом этих отношений, если за ним признается право влияния (через учет его интересов получить наиболее качественную для его возможностей медицинскую услугу) на развитие системы здравоохранения.
Удовлетворение спроса на медицинские услуги является субъективным критерием комплексной оценки потребности населения в медицинской помощи; оптимальности муниципальной медицинской сети; качества медицинской помощи и т.д. Исследования спроса населения на основные виды специализированной медицинской помощи с учетом половозрастного состава позволяют оптимизировать структуру ЛПУ. В связи с этим спрос населения на медицинские услуги является важным объектом медико-социологического мониторинга.
Отношение населения к реформам в здравоохранении. Здравоохранение является важнейшим институтом социальной защиты населения. Изменение экономической или политической ситуации в стране чаще всего влечет за собой реформирование системы здравоохранения. В большинстве случаев изменения в структуре и организации системы здравоохранения осуществляются с целью:
• реализации новых программ по улучшению здоровья населения;
• повышения доступности и качества медицинской помощи;
• достижения социальной справедливости при получении медицинской помощи;
• приведения потребностей населения в медицинской помощи в соответствие с финансовыми и материальными возможностями в стране. Оценка реформ не всегда объективна. Так, в отношении бюджетно-страховой медицины большинство субъектов ОМС высказывается положительно или более положительно, чем отрицательно. Население проявляет большое недоверие к работе медицинских учреждений в условиях МС.
Результат реформ здравоохранения может быть признан положительным при улучшении:
• состояния здоровья населения;
• медицинского обслуживания населения;
• медико-технологических характеристик деятельности медицинских учреждений (используемые медицинские технологии, профилактическая работа, диспансеризация, эффективность управления, использование медицинского оборудования, квалификация персонала, удовлетворенность пациентов качеством медицинской помощи, доступность различных видов медицинской помощи, эффективность использования имеющихся ресурсов и др.).
Информированность населения о деятельности ЛПУ страховых медицинских организаций. Хотя 90 % жителей имеют страховой полис, население плохо осведомлено об особенностях медицинского обслуживания в новых условиях. Данные МСМ по вопросам информированности граждан в сфере медицинской помощи могут служить основой для корректировки работы субъектов системы ОМС (ЛПУ, страховых медицинских организаций).
Защита интересов застрахованных в системе ОМС заключается в обеспечении прав граждан на получение необходимого объема качественной медицинской помощи. Обеспечение прав застрахованного реализуется на уровне субъектов ОМС: страховой медицинской организацией (СМО), ЛПУ и территориальным фондом обязательного медицинского страхования (ТФОМС). О деятельности территориальной системы ОМС можно судить по числу жалоб и заявлений застрахованных, досудебных и судебных разбирательств, регрессивных исков. Все это зависит не только от состояния и качества медицинского обслуживания, но и от информированности населения и медицинского персонала о своих правах и обязанностях. Несовершенство просветительской работы в системе ОМС, с одной стороны, ограничивает реализацию прав застрахованных в полном объеме, а с другой ведет к необоснованному росту числа заявлений, жалоб и судебных исков.
При недостатке информации реализация прав застрахованного перемещается с недопущения; их нарушения в область следствия, т. е. уже произошедшего нарушения.
Недостаточная информация порождает необъективную оценку качества и экономической целесообразности медицинской деятельности.
Информированность населения важна для определения перспектив развития платных услуг в системе муниципального здравоохранения и повышения качества медицинского обслуживания;
Доступность и качество медицинской помощи. Доступность медицинской помощи — это возможность потребителя получить необходимую помощь в то время и в том месте, когда и где это требуется, в должном объеме и по разумной цене. В стратегическом плане все население страны, включая мигрантов и вынужденных переселенцев, должно иметь доступ ко всем видам медико-социальной помощи, направленной на улучшение физического и психического здоровья и обеспечение реабилитации инвалидов.
Доступность медико-социальной помощи и справедливость в ее распределении отражается в уменьшении разницы в состоянии здоровья различных социально-демографических групп населения.
Для оценки качества медицинской помощи используются данные по применяемым медицинским технологиям и медицинскому оборудованию; объемах профилактической и диспансерной работы; хирургической активности; уровню квалификации персонала, а также равенству и доступности первичной медико-санитарной помощи для всех групп населения и регионов страны; доступности различных видов медицинской помощи; удовлетворенности пациентов медицинской помощью.
Обеспечение качества медицинской помощи в определенной степени связано с защитой прав застрахованного. Для повышения качества обслуживания пациентов важно также знать мнение врачей и среднего медицинского персонала. По мнению опрошенных врачей, на качество медицинской помощи существенно влияют экономические показатели работы ЛПУ
|
|
|
|
|
Дата добавления: 2013-12-12; Просмотров: 7723; Нарушение авторских прав?; Мы поможем в написании вашей работы!