
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Краснуха
|
|
|
|
Кір
Коклюш
Коклюш (син.: кашлюк) − гостра інфекційна хвороба, що спричиняється бактерією (паличкою Борде−Жангу), передається повітряно-крапильним шляхом, характеризується помірною інтоксикацією, катаральним запаленням дихальних шляхів, приступами спазматичного кашлю з репризами та інспіраторною затримкою дихання.
Етіологія. Збудник коклюшу спор не утворює, добре фарбується аніліновими барвниками, нестійкий в зовнішньому середовищі, дуже чутливий до дії високої температури, сонячного світла, висушування та дезінфікуючих засобів.
Епідеміологія. Джерелом інфекції є хвора людина з перших до 30-го дня хвороби, особливо у катаральному періоді. Найбільш небезпечними в епідеміологічному відношенні є хворі на стерті і субклінічні форми хвороби. Механізм передачі інфекції − повітряно-краплинний. Сприйнятливій до коклюшу досить висока. На коклюш хворіють діти всіх вікових груп, а також дорослі. Найбільша захворюваність спостерігається у віці від 1 до 5 − 7 років. Сезонність осінньо-зимова [8, с. 132-133].
Патогенез. Вхідними воротами інфекції при коклюші є верхні дихальні шляхи. Збудник коклюшу потрапляє на слизові оболонки дихальних шляхів − гортані, трахеї, бронхів, бронхіол і навіть в альвеоли, де в клітинах циліндричного епітелію відбувається його розмноження. Паличка коклюшу продукує токсин, який подразнює рецептори дихальних шляхів, що спричиняє кашель. Тривале подразнення рецепторних закінчень блукаючого нерва зумовлює безперервний потік імпульсів у довгастий мозок, що призводить до формування в ньому стійкого вогнища збудження з ознаками домінанти вогнища і сприяють частішому виникненню і посиленню приступів кашлю [32, с. 304].
Основні клінічні симптоми. При коклюші розрізняють такі періоди: інкубаційний, катаральний, період спазматичного кашлю і період завершення.
Інкубаційний період триває 3 − 15 днів, найчастіше 5 − 8 днів.
Катаральний період проявляється незначними або помірними явищами загальної інтоксикації, які зберігаються протягом 2 − 5 днів. Явищ загальної інтоксикації іноді зовсім немає. Характерним є короткочасне підвищення температури тіла. Тільки в деяких випадках спостерігається істотне підвищення температури тіла до 38 − 39 °С, головним чином у хворих немовлят. З’являється сухий кашель. У катаральному періоді нерідко буває нежить. Кашель стає дедалі частішим, змінюється його характер. Слід відзначити дві особливості кашлю в катаральному періоді, які можна використати у ранньому розпізнаванні коклюшу: а) переважно нічний кашель; б) після звичайного кашлю − блювання. Тривалість катарального періоду коклюшу − 3−14 днів [19, с. 347].
Період спазматичного кашлю розвивається поступово, супроводжується типовим приступоподібним спазматичним кашлем. Він виникає раптово або після коротких передвісників (аури). Характерним для аури є відчуття тривоги, лоскотання в горлі, тиснення за грудиною. Приступ спазматичного кашлю складається з серії видихальних кашльових поштовхів, відділених від наступної серії таких самих кашльових поштовхів 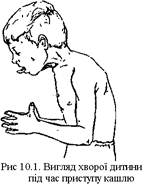 глибоким свистячим вдихом (реприз) (рис. 10..1). Протягом приступу кашлю може бути кілька репризів. Закінчується приступ відкашлюванням в’язкого скловидного харкотиння, часто − блюванням. Під час приступу кашлю досить характерним є зовнішній вигляд хворого: обличчя одутле, ціанотичне, шийні вени набрякають, очі наливаються кров’ю, язик до краю висовується назовні, кінчик його загинається догори. Тяжкий приступ кашлю, крім блювання, супроводжується мимовільним відходженням сечі, газів, калу. Приступи кашлю при коклюші бувають переважно вночі. Температура тіла нормальна. При легкому перебігу коклюшу не змінюється і зовнішній вигляд хворого. При частих та інтенсивних приступах кашлю і в проміжках між приступами зовнішній вигляд хворого змінюється: обличчя одутле, повіки набряклі, у тяжких випадках спостерігається набряк усього тіла. На шкірі обличчя, шиї та верхньої частини тулуба можуть бути точкові геморагії. Коклюшу властиві субкон’юнктивальні крововиливи (рис. 10.2) та виразка на вуздечці язика (виникає в результаті механічного тертя вуздечки язика гострим краєм нижніх різців). Тривалість періоду спазматичного кашлю різна 2 − 10 тижнів, найчастіше − 4 − 6 тижнів [12, 305-306].
глибоким свистячим вдихом (реприз) (рис. 10..1). Протягом приступу кашлю може бути кілька репризів. Закінчується приступ відкашлюванням в’язкого скловидного харкотиння, часто − блюванням. Під час приступу кашлю досить характерним є зовнішній вигляд хворого: обличчя одутле, ціанотичне, шийні вени набрякають, очі наливаються кров’ю, язик до краю висовується назовні, кінчик його загинається догори. Тяжкий приступ кашлю, крім блювання, супроводжується мимовільним відходженням сечі, газів, калу. Приступи кашлю при коклюші бувають переважно вночі. Температура тіла нормальна. При легкому перебігу коклюшу не змінюється і зовнішній вигляд хворого. При частих та інтенсивних приступах кашлю і в проміжках між приступами зовнішній вигляд хворого змінюється: обличчя одутле, повіки набряклі, у тяжких випадках спостерігається набряк усього тіла. На шкірі обличчя, шиї та верхньої частини тулуба можуть бути точкові геморагії. Коклюшу властиві субкон’юнктивальні крововиливи (рис. 10.2) та виразка на вуздечці язика (виникає в результаті механічного тертя вуздечки язика гострим краєм нижніх різців). Тривалість періоду спазматичного кашлю різна 2 − 10 тижнів, найчастіше − 4 − 6 тижнів [12, 305-306].
У період завершення кашель поступово втрачає
втрачає спазматичний характер. Харкотиння стає слизово-гнійним, легше відкашлюється. Поступово зникають усі симптоми хвороби. Цей період триває 2 − 4 тижні [6, с. 349].
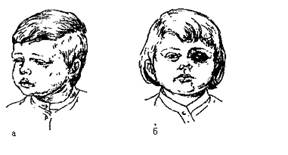
Рис. 10.2. Вигляд хворого після приступу кашлю:
а) одутловате лице; б) крововиливи в кон’юктиву
Профілактика. Основну роль у боротьбі з коклюшем відіграє активна імунізація. В нашій країні щеплення проти коклюшу роблять усім дітям асоційованою коклюшно-дифтерійно-правцевою вакциною (АКДП). Про строки вакцинації та ревакцинації.
Заходи у вогнищі. 1. Хворого на коклюш ізолюють удома або госпіталізують (якщо є показання). Строк ізоляції − 25 днів від початку хвороби. 2. Карантину підлягають діти до 7 років, які були в контакті з хворим, але самі не хворіли на коклюш. Тривалість карантину − 14 днів. 3. У зв’язку з нестійкістю збудника заключну дезинфекцію не проводять. 4. За вогнищем встановлюють медичний нагляд. Важливими є виявлення та облік атипових форм коклюшу. При підозрі на коклюш треба провести бактеріологічне обстеження [8, с. 146-147].
Кір − гостра висококонтагіозна інфекційна хвороба, що спричиняється вірусом кору, передається повітряно-краплинним шляхом, характеризується двохвильовою гарячкою, катаральним запаленням слизових оболонок дихальних шляхів, очей, наявністю плям Бєльського−Філатова−Кошика, а з новим підвищенням температури тіла − етапним виникненням на тілі характерної плямисто-папульозної екзантеми, що залишає пігментацію.
Етіологія. Збудник кору − фільтрівний вірус, нестійкий у навколишньому середовищі. При кімнатній температурі він гине через кілька годин, чутливий до впливу високих температур, УФО і дезинфікуючих засобів [11, с. 303].
Епідеміологія. Джерелом інфекції є хворі. Максимальна заразливість спостерігається протягом катарального періоду і в перший день висипу. Інфікована людина стає небезпечною для оточуючих на 9 − 10-й день після контакту, а в деяких випадках − з 7-го дня. З 3-го дня висипу виділення вірусу в зовнішнє середовище, а відповідно і контагіозність хворого різко знижуються і з четвертого дня від початку висипань хворий вважається незаразним.
Механізм передачі кору − повітряно-краплинний. Вірус виділяється у великій кількості у зовнішнє середовище з краплинками слизу під час кашлю, чхання й зі струменем повітря може переноситися на значні відстані − в інші приміщення, поверхи [6, с. 351].
Епідеміологія. Джерелом інфекції є хворий на кір. Найбільша заразність спостерігається в початковому катаральному періоді та в перші дні висипання. Шлях передачі кору − повітряно-краплинний на значні відстані (через коридори, сходові клітки в сусідні кімнати та квартири). Передача кору через предмети та третю особу у зв’язку з нестійкістю збудника не відбувається. Захворюваність реєструється протягом року, але максимальне її підвищення спостерігається в осінньо-зимовий і весняний періоди. Після перенесеного кору формується стійкий довічний імунітет. Повторні випадки захворювання спостерігаються рідко (2 − 4 %). Немовлята до 3 − 4 місяців, які отримали пасивний імунітет від матері, не хворіють. Через 9 місяців після народження материнські антитіла в крові дитини практично не виявляються, однак і в цьому віці в неї зберігається деяка несприйнятливість до кору [8, с. 155-157].
Патогенез.. Вхідними воротами для вірусу кору є слизові оболонки верхніх дихальних шляхів, глотки, порожнини рота і кон’юнктива. Передусім вірус уражує лімфоїдні, ретикулярні клітини і макрофаги слизових оболонок, розмножується в них, внаслідок чого відбувається гіперплазія, проліферація лім-фомакрофагальних елементів і утворюються вогнищеві інфільтрати. Процес прогресує, вірус проникає в реґіонарні лімфатичні вузли, потрапляє в кров, де виявляється з перших днів інкубації. Вірус кору має тропізм до центральної нервової, дихальної і травної систем, при цьому виникає системне ураження лімфоїдної тканини і системи мононуклеарних фагоцитів, яке починається незабаром після проникнення вірусу в організм і спостерігається протягом усієї
Сприйнятливість людини до кору дуже висока, тобто всі діти і дорослі, які не хворіли на кір, але були в контакті з хворим, захворюють. Імунітет до кору у дорослих є результатом перенесеної ними хвороби [12, с. 335].
Основні клінічні прояви. В клінічному перебігу кору виділяють такі періоди: інкубаційний, катаральний, період висипань та реконвалесценції. Інкубаційний період становить 9 − 11 днів. Він може тривати до 17 днів, а при введенні контактним імуноглобуліну − до 21 дня. Початок хвороби гострий. З’являються симптоми початкового катарального (продромального) періоду: підвищення температури тіла до 38 − 39 °С, головний біль, кашель, нежить. Підвищення температури тіла в перші дні у більшості випадків нестійке. Катаральні явища з кожним днем посилюються. Кашель стає впертим. З’являються світлобоязнь, сльозотеча − розвивається кон’юнктивіт. На 2 − 3-й день від початку хвороби на слизовій оболонці щік проти малих корінних зубів, інколи на слизовій оболонці губ та кон’юнктив, виникають дрібні, розміром з макову зернину, білуваті цятки, які піднімаються над слизовою оболонкою і оточені червоним обідком. Це плями Бєльського − Філатова − Копліка. Одночасно або через 1 − 2 дні на слизовій оболонці м’якого та твердого піднебінь з’являються червоні плями неправильної форми − кровава енентема. Слизова оболонка всієї порожнини рота стає рихлою та гіперемійованою. Тривалість катарального періоду − 2 − 4 дні, але може бути до 5 − 6 днів, особливо у щеплених дітей. Перед появою висипань температура тіла часто знижується, іноді до норми [19, с. 348-349].
Період висипу починається з нового підвищення температури тіла (двогорба температурна крива) та посилення інших симптомів загальної інтоксикації. Катаральні явища у верхніх дихальних шляхах та кон’юнктивах досягають максимуму. Перші елементи висипу з’являються за вухами, на переніссі, на обличчі. Висип при кору плямисто-папульозний, сильний, місцями він зливається, розміщується на незміненому фоні шкіри. Характерною є етапність появи висипу: спочатку на обличчі та шиї, потім на тулубі і, нарешті, на кінцівках. Елементи висипу „цвітуть” 3 дні, з 4-го починають згасати в тому самому порядку, в якому вони з’явилися. На місці висипу залишається пігментація, згодом починається дрібне висівкоподібне лущення (рис. 10.3).
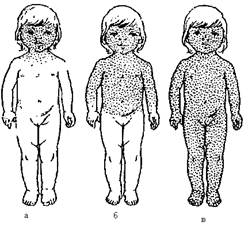
Рис. 10.3. Кір. Динаміка висипки при кору:
а − 1-й день; б − 2-й день; в − 3-й день висипань
Разом із згасанням висипу зменшуються явища загальної інтоксикації, нормалізується температура тіла, зменшуються катаральні явища [8, с. 163-164]. У період реконвалесценції (пігментації) на фоні вже нормальної температури тіла зберігаються незначні катаральні явища, в’ялість, швидка втомлюваність тощо, опірність організму знижується. У цей період часто розвиваються ускладнення.
Найчастіше ускладнення з боку органів дихання такі: круп, гнійний бронхіт, пневмонія, плеврит.
Лікування хворих на кір здійснюється переважно в домашніх умовах. Госпіталізують хворих з тяжкими та ускладненими формами кору, за епідеміологічними та побутовими показаннями (з дитячого будинку, інтернату і т. ін.). Потрібно дотримувати постільного режиму протягом усього гарячкового періоду, а також правил особистої гігієни. Рекомендується часте пиття. Неускладнений легкий та середньотяжкий кір не потребує медикаментозного лікування [12, с. 344].
Профілактика. В нашій країні обов’язкова планова активна імунізація живою коровою вакциною Л-16 проводиться з 1968 р. До введення протикорової вакцини основним методом боротьби з кором була серопрофілактика (введення протикорового імуноглобуліну).
Нині протикоровий імуноглобулін з профілактичною метою вводять лише обмеженому контингенту контактних: дітям у віці 1 − 1,5 року (починаючи з тримісячного віку), яким не було зроблено протикорової вакцинації; дітям у віці до 4 років з протипоказаннями до щеплень і ослабленим дітям (без обмеження віку). Імуноглобулін уводять не пізніше 6-го дня від моменту контакту [19, с. 349].
Заходи у вогнищі. 1). Хворого на кір ізолюють удома або госпіталізують до стаціонару. Строки ізоляції від моменту появи висипу −5 днів, у разі ускладнень − 10 днів. Після вказаних строків ізоляції та клінічного видужання реконвалесцент кору може перебувати в дитячому колективі. 2). Строк карантину для контактних, що не хворіли, і невакцинованих становить 17 днів, при введенні імуноглобуліну − 21 день. Якщо хворого на кір виявлено в дитячому колективі, де всіх дітей вакциновано або вони раніше вже хворіли на кір, карантин не встановлюється. 3). У зв’язку з малою стійкістю вірусу кору заключну дезинфекцію не роблять. 4. За вогнищем встановлюють медичний нагляд [6, с. 356].
Краснуха − гостра інфекційна хвороба, що спричиняється вірусом краснухи, передається повітряно-краплинним шляхом, характеризується помірною інтоксикацією, незначним катаральним запаленням слизових оболонок очей і носа, дрібноплямистою екзантемою, генералізованою лімфаденопатією, головним чином потиличних лімфатичних вузлів [19, с. 349].
Етіологія. Збудник краснухи − вірус з групи міксовірусів, містить РНК− досить стійкий у навколишньому середовищі, може зберігатися при кімнатній температурі та висушуванні. При ультрафіолетовому опроміненні відразу гине. Чутливий до дії хімічних речовин та високої температури.
Епідеміологія. Джерелом інфекції є хвора людина. Найбільш заразна вона на 1 − 2-й день до появи висипу і в перші 5 днів після його появи. Основний шлях передачі краснухи − повітряно-краплинний. Оскільки вірус є в крові, сечі, випорожненнях та має відносну стійкість, припускають можливість передачі краснухи контактним шляхом, а також безпосередньо через кров під час ін’єкцій. Краснуха передається також через плаценту плода від вагітної з клінічно вираженою або безсимптомною формою хвороби.
Сприйнятливість дітей до краснухи висока. Хворіють в основному діти від 1 до 10 років. Діти старшого віку та дорослі хворіють рідко. Після перенесеної краснухи залишається стійкий імунітет [8,с. 176].
Патогенез. Вхідні ворота інфекції − верхні дихальні шляхи (іноді − безпосередньо кров). В епітелії слизових оболонок верхніх дихальних шляхів вірус розмножується, проникає в русло крові, вибірково фіксується лімфоїдною тканиною. Є всі підстави вважати, що до вірусу краснухи особливо чутливі ембріональні тканини [19, 350].
Основні клінічні прояви. Інкубаційний період становить 15 − 21 день, може тривати до 24 днів. Продромального періоду не буває, або він дуже слабко виражений. Спостерігаються субфебрильне підвищення температури тіла, нездужання, незначний нежить, покашлювання, катаральний кон’юнктивіт. Типовим раннім симптомом краснухи є збільшення задньошийних, потиличних, білявушних та інших лімфатичних вузлів. Цей симптом з’являється за 1 − 3 дні до висипу і зберігається 10 − 14 днів. Висип з’являється на обличчі, шиї, поширюючись протягом кількох годин по всьому тілу. Переважна локалізація висипу − розгинальні поверхні кінцівок, спина, сідниці [11, с. 309]. На обличчі, грудях та животі кількість висипань менша. Елементи висипу при краснусі − рожеві, круглої і овальної форми плями або папули, які дещо піднімаються над шкірою. За величиною вони бувають від макового зернятка до сочевиці. У деяких хворих переважають дрібніші елементи, в інших − більші. Елементи висипу не схильні до злиття. Висип утримується протягом 2 − 3 днів, безслідно зникає і не залишає пігментації та лущення. Самопочуття, як правило, не погіршується. Висип супроводжується субфебрильним, рідше − значнішим (38 °С − 39 °С) підвищенням температури тіла. У деяких хворих протягом усього часу хвороби температура тіла може і не підвищуватися [12, с. 347-348].
Тяжко переносять краснуху дорослі. У них часто спостерігаються явища загальної інтоксикації (головний біль, слабкість, втрата апетиту), біль у м’язах, особливо шийних, у суглобах, помірно або інтенсивно виражені катаральні явища з боку верхніх дихальних шляхів та кон’юнктив. Температура тіла може досягати 39 °С. Висип рясний і має схильність до злиття. Такий перебіг краснухи буває іноді і у дітей [6, с. 358].
Лікування. Хворий на краснуху повинен дотримуватися постільного режиму до повної ліквідації клінічних симптомів хвороби. При легкій формі краснухи медикаментозну терапію не застосовують. Клінічні прояви хвороби є основою для призначення симптоматичних засобів (жарознижувальні, анальгетики, протизапальні, десенсибілізуючі та ін.). При ускладненнях проводять відповідне лікування [8, с. 179].
Профілактика краснухи полягає в ізоляції хворих до 5-го дня від моменту висипань. Дезинфекцію не роблять. Дітей, які були в контакті з хворим, не ізолюють. Слід оберігати вагітних жінок, які не хворіли на краснуху, від спілкування з тими, хто захворів. Вважають, що захворювання жінки в перші місяці вагітності лабораторно підтвердженою краснухою є показанням для припинення вагітності у зв’язку з великим ризиком ембріопатії. Введення імуноглобуліну з метою профілактики краснухи у контактних з хворим (дітей та дорослих) не є ефективним. Питання про масову вакцинацію проти краснухи в нашій країні ще не вирішене [6, с. 358].
|
|
|
|
|
Дата добавления: 2014-11-29; Просмотров: 1756; Нарушение авторских прав?; Мы поможем в написании вашей работы!