
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
II. Гемолитическая болезнь новорожденного
|
|
|
|
Цели лечения: Лечение гипербилирубинемии, коррекция анемии и посиндромная терапия, направленная на восстановление функций различных органов и систем.
В роддоме новорожденных для лечения переводят в палату интенсивной терапии.
Немедикаментозное лечение. Вопрос о грудном вскармливании решают индивидуально, изучая тяжесть анемии, общее состояние ребенка и матери. Несовпадение крови матери и ребенка по группе или резус-фактору не является противопоказанием к раннему прикладыванию к груди, если во время беременности определялся титр антител. Длительное отлучение ребенка от груди с легкой формой ГБН не обосновано, т.к. количество антител, получаемых с материнским молоком, в первые дни жизни, как правило, незначительное из-за малого объема молока, а в последующем начинается естественное разрушение антител.
Основным методом лечения гипербилирубинемии при ГБН является фототерапия. В основе фототерапии лежит способность молекул билирубина под действием световой энергии изменять химическую структуру и связанные с ней физико-химические свойства. Билирубин поглощает световую энергию преимущественно в синей области видимого спектра (длина волны 450-460 нм). Под воздействием света в коже токсичные формы билирубина превращаются в менее токсичные (15% люмибилирубин и 85% водорастворимые изомеры непрямого билирубина), которые удаляется из организма с мочой.
Показания к началу светолечения изложены в табл. 2.25.
Табл. 2.25. Показания к проведению фототерапии у новорожденных в зависимости от уровня непрямого билирубина, МТ и возраста (Формулярная система)
| Масса тела, г | Уровень НБ, мкмоль/л | |||
| 24 ч | 48 ч | 72 ч | 4-7 сут | |
| <1000 | 120-170 | |||
| 1000-1500 | ||||
| 1500-2000 | ||||
| 2000-2500 | ||||
| >2500 |
Исключение составляют дети, у которых желтуха появилась в течение первых суток жизни, в том числе вследствие гемолитической болезни новорожденного. Фототерапия этой категории детей независимо от их гестационного возраста должна начинаться с момента появления желтухи.
Наиболее часто в качестве источника света используют люминесцентные лампы синего света. Для домашнего лечения могут быть использованы «фотоодеяла». В последнем случае свет к коже ребенка передается от мощных галогеновых ламп при помощи световодов.
Принципы проведения фототерапии следующие: 1. Доза облучения должна быть не менее 8 мкВт/см2/нм; 2. Нельзя нарушать требования инструкции к аппарату о рекомендуемом расстоянии от источника света до ребенка; 3. Во время фототерапии ребенок должен находиться в кувезе или ОРС (каждые 2 часа следует измерять температуру тела, если кувез не поддерживает режим автоматической регулировки по кожной температуре); 4. При проведении фототерапии необходимо защищать глаза и половые органы (у мальчиков); 5. Каждые 2-6 часов необходимо изменять положение ребенка относительно источника света, поворачивая младенца вверх животом или спиной; 6. Фототерапию целесообразно проводить постоянно, делая перерывы лишь для кормления и гигиенического ухода за новорожденным, длительностью не менее 3-5 суток. Так как реакция превращения водонерастворимого изомера непрямого билирубина в водорастворимые изомеры обратима при прекращении сеанса фототерапии. 7. Суточный объем вводимой ребенку жидкости необходимо увеличить на 1 мл/кг/час (у детей с очень низкой массой тела – на 0,5 мл/кг/час) по сравнению с физиологической потребностью ребенка. 8. В случае частичного или полного парентерального питания детей использование жировых эмульсий должно быть ограничено до момента устранения угрозы билирубиновой энцефалопатии.
Всем детям, получающим фототерапию, необходимо ежедневно проводить биохимический анализ крови на билирубин (при угрозе билирубиновой энцефалопатии – каждые 6-12 ч).
Следует помнить, что фототерапия может сопровождаться побочными явлениями: пятнисто-папулезная сыпь на коже, учащение стула, появление бронзового оттенка кожи, эксикоз. В опытах на лабораторных животных было показано потенциальное повреждающее действие яркого света на сетчатку глаза и семенники яичек, что обусловило необходимость защиты глаз и половых органов во время сеансов светолечения.
Показанием к прекращению фототерапии является отсутствие признаков патологического прироста билирубина, при этом концентрация общего билирубина в сыворотке крови должна быть ниже значений, послуживших основанием для начала фототерапии. Спустя 12 часов после окончания фототерапии необходимо контрольное исследование билирубина крови.
Фототерапия обязательно сочетается с дополнительным введением жидкости (дополнительное выпаивание или инфузионная терапия при невозможности выпаивания ребенка). В состав инфузионных сред включают 10% раствор декстрозы, по показаниям (геморрагический синдром, гипоальбуминемия) могут вводиться свежезамороженная плазма, 5% раствор альбумина.
Операция заменного переливания крови (ОЗПК) показана при отечной форме ГБН и при неэффективности фототерапии для лечения желтушной формы. Существует раннее ОЗПК, которое выполняют в первые двое суток жизни, и позднее ОЗПК – с третьих суток жизни.
Показаниями к раннему ОЗПК являются: уровень билирубина в пуповинной крови выше 68 мкмоль/л; почасовой прирост билирубина у доношенных детей более 9 мкмоль/л; у недоношенных детей – более 8 мкмоль/л.
Показанием к позднему ОЗПК служит критический уровень билирубина: у доношенного ≥342 мкмоль/л, у недоношенного зависит от массы тела при рождении и возраста.
Табл. 2.26. Показания к ЗПК у недоношенных новорожденных в зависимости от уровня НБ, МТ и возраста*
| МТ, г | Уровень НБ, мкмоль/л | ||||
| 3-й сутки | 4-е сутки | 5-е сутки | 6-е сутки | 7-е сутки | |
| <1000 | |||||
| 1000-1249 | |||||
| 1250-1499 | |||||
| 1500-1749 | |||||
| 1750-1999 | |||||
| 2000-2499 | |||||
| >2500 |
* При наличии факторов риска развития билирубиновой энцефалопатии ОЗПК следует проводить при более низких цифрах непрямого билирубина: оценка по шкале Апгар на 5-й минуте ≤3 баллов; уровень сывороточного белка < 50 г/л (сывороточного альбумина ≤25 г/л); уровень глюкозы крови ниже 2,2 ммоль/л; наличие генерализованных инфекционных заболеваний или менингита; РаО2 < 40 мм рт. ст. длительностью >1 часа; рН артериальной крови < 7,15 длительностью > 1 часа; ректальная температура ≤35 °С; ухудшение неврологического статуса на фоне гипербилирубинемии.
При тяжелой врожденной форме ГБН (бледность, желтушное прокрашивание пуповины, кожи, отеки) используют технику частичного ОЗПК. До определения группы крови и Rh-фактора вводят эритроциты 0(I), Rh- из расчета 45 мл/кг.
При изолированном резус-конфликте для ОЗПК используют резус-отрицательную одногруппную с кровью ребенка эритроцитарную массу и свежезамороженную плазму (возможно использование плазмы АВ (IV).
При изолированном групповом конфликте используют эритроцитарную массу, совпадающую с группой крови матери (чаще всего 0 (I) группы), совпадающей по резусу с кровью ребенка и плазму АВ (IV), или одной группы с группой крови ребенка.
При сочетании резус-конфликта и конфликта по группе крови используют резус-отрицательную эритроцитарную массу 0 (I) группы и плазму АВ (IV) или одной группы с кровью ребенка.
При несовместимости крови матери и крови плода по редким факторам, ребенку необходимо переливать кровь от индивидуально подобранного донора.
У детей, не имеющих признаков гемолитической болезни, операция заменного переливания крови выполняется свежеприготовленной донорской эритроцитарной массой той же группы и резус-фактора, что и группа крови и резус-фактор ребенка, и донорской плазмой той же группы крови. В группу риска входят дети с: морфо-функциональной незрелостью, кефалогематомами, нуждающиеся в реанимационных мероприятиях, наследственными гемолитическими анемиями
Табл. 2.27. Тактика лечения новорожденных с гемолитической болезнью по группе крови в первые 24 ч жизни
| Показатель | Фототерапия при постоянном наблюдении | Фототерапия и подготовка к заменному переливанию крови | Заменное переливание крови |
| Концентрация гемоглобина в капиллярной крови новорожденного в первые 24 ч жизни, г/л. | >140 | 120 – 140 | <120 |
| Изменение концентрации билирубина в капиллярной крови новорожденного в первые 24 ч жизни, мкмоль/л в час | <6,8 | 6,8 – 8,5 | >8,5 |
Для проведения ОЗПК необходима замена двух объемов циркулирующей крови ребенка (160 – 180 мл/кг у доношенных и 180 мл/кг для недоношенных детей). Соотношение эритроцитарной массы и плазмы зависит от исходного уровня гемоглобина перед началом ОЗПК, обычно составляя 2: 1.
Для ОЗПК необходимо использовать только свежеприготовленную эритроцитарную массу (срок хранения не более 72 ч).
ОЗПК проводится через пупочную вену, куда вводится катетер. В вену пуповины катетер вводится заполненным физиологическим раствором, содержащим 0,5-1 Ед/мл гепарина. В возрасте старше 4-х дней и/или наличии противопоказаний к катетеризации пупочной вены ОЗПК проводят через любую другую центральную вену, к которой может быть обеспечен надежный и безопасный доступ. Перед ОЗПК исследуют уровень билирубина, определяют совместимость крови донора и ребенка. ОЗПК начинают с выведения крови. Дробными порциями по 10-20 мл (у глубоконедоношенных и тяжелобольных новорожденных - по 5-10 мл) медленно выводят кровь ребенка и замещают ее попеременно эритромассой и плазмой донора в эквивалентном количестве (через каждые 2 шприца введенной эритромассы вводят один шприц плазмы). В ходе операции вводятся препараты кальция, 10% глюкоза. По окончанию ОЗПК исследуют кровь на билирубин. В самом конце операции в пупочный катетер вводят антибиотик широкого спектра действия (в половине от суточнойдозы).
Ребенок, перенесший ОЗПК, входит в группу риска по гипогликемии, гипокальциемии, гиперкалиемии, метаболическому ацидозу, бактериальным инфекциям, гемодинамическим расстройствам. В связи с этим наблюдение за такими детьми должно проводиться в условиях поста (палаты) интенсивной терапии.
Для предупреждения реактивной гипогликемии детей, которые перенесли ОЗПК удовлетворительно, необходимо как можно раньше (в течение ближайших 0,5–1 ч) начинать поить 5% раствором глюкозы, а детям в тяжелом состоянии – продолжать внутривенное введение 10% раствора глюкозы.
Катетеризация пупочной вены, проведение ОЗПК повышает риск инфицирования, что требует строгого соблюдения правил асептики и антисептики в процессе операции и при уходе за пупочной ранкой в послеоперационном периоде. При возникновении угрозы пупочного сепсиса показана антибактериальная терапия.
После ОЗПК уровень билирубина в сыворотке крови повышается (за счет перехода его из тканей), что может потребовать проведения повторной ОЗПК.
Все дети после ОЗПК требуют продолжения фототерапии.
Медикаментозная терапия. Для предотвращения и остановки гемолиза используют стандартный иммуноглобулин для внутривенного введения в первые 2 часа жизни или позже, но сразу при постановке диагноза ГБН, из расчета 1 г/кг каждые 4 часа; или 500 мг/кг каждые 2 часа в течение суток; или 500 мг/кг ежедневно в течение 3-х дней, или 800 мг/кг 1 раз в сутки на протяжении 3-х дней.
Использование фенобарбитала для лечения ГБН сейчас не рекомендуют (поздний эффект, угнетение ЦНС).
При тяжелой анемии, обусловленной ГБН (уровень Hb венозной крови менее 120 г/л) проводят раннее заменное переливание крови.
При развитии поздней анемии используют эпоэтин альфа (с учетом уровня ретикулоцитов), который вводят 3 раза в неделю в дозе 200 мЕ/кг подкожно в течение 2–3 недель. При дефиците железа на фоне эпоэтина подключают препараты железа 2 мг/кг внутрь.
Осложнения синдром сгущения желчи, ядерная желтуха, поздняя анемия. Наиболее тяжелые осложнения развиваются во время или после ОЗПК: аритмии, остановка сердца, тромбоэмболия, тромбозы, тромбоцитопении, гиперкалиемия, гипокальциемия, гипогликемия, ацидоз, развитие вирусной и бактериальной инфекции, гипотермия, некротический энтероколит.
Прогноз. При отечной форме ГБ до сих пор чаще всего развивается перинатальная гибель плода. При желтушной форме прогноз зависит от своевременности проведенной ОЗПК и степени поражения ЦНС. При анемической форме прогноз наиболее благоприятный. Перинатальная смертность при ГБН составляет 2,5%. У 4,9% детей после ГБН сохраняется отставание в физическом развитии. Патология ЦНС развивается у 8% детей.

Глава IX. Инфекционные заболевания новорожденных
СЕПСИС (С) – Неонатальный С – генерализованное инфекционное заболевание с ациклическим течением, вызванное условно-патогенной бактериальной микрофлорой, в основе которого лежит дисфункция иммунной системы организма с развитием очага (очагов) гнойного воспаления или бактериемии, системной воспалительной реакции и полиорганной недостаточности у детей первого месяца жизни.
Эпидемиология. Данные о распространенности С противоречивые. Считают, что С развивается у 0,1-0,8% новорожденных. Особенно часто С встречается у недоношенных и у детей, находящихся на лечении в реанимационных отделениях – до 14%. Установлено, что один документированный случай сепсиса приходится на 11-23 случаев, когда новорожденным назначают лечение, исходя из подозрения на наличие сепсиса (Gerdes J.S., 1991).
Этиология. В антенатальном период наиболее частыми возбудителями С являются: стрептококки группы В, E. Coli, S. Agalactucae. В интранатальном периоде С вызывают: S. Agalactucae, E. Coli, S. Aureus. Для постнатального периода характерны: S. Aureus, E. Coli, Klebsiella spp., S. Pyogenis и др.
Табл. 2.28. Наиболее вероятные возбудителя сепсиса в зависимости от локализации первичного очага инфекции
| Локализация первичного очага | Наиболее вероятные возбудители |
| Пупочная ранка | S. Aureus, E. Coli |
| Легкие. В том числе ИВЛ-ассоциирован-ный сепсис | S. pneumonie, K. pneumonie,S. Aureus et epidermidis, H. Influenzae тип В, Ps. Aeruginosae (при ИВЛ), Actnetobacter spp (при ИВЛ) |
| Кишечный | Enterobacteriocease spp., Enterobacter spp., |
| Абдоминальный (хирургический) | Enterobacteriocease spp., Enterobacter spp., Ps. Aeruginosae, Анаэробы |
| Кожа | S. Aureus et epidermidis |
| Риноконъюктивальная область | S. pyogenis et viridas |
| Ротоносоглотка | S. pyogenis et viridas |
| Среднее ухо | S. pyogenis et viridas, E. Coli, H. Influenzae |
| Мочевые пути | E. Coli, Enterobacteru Enterococcus spp., S. Aureus et epidermidis |
| Внутривенный катетер | S. Aureus et epidermidis |
Патогенез. Входными воротами С у новорожденных чаще всего является пупочная ранка. В других случаях инфекция может попадать через кожу, ЖКТ, места инъекций, легкие и др. В месте попадания инфекции развивается первичный гнойный очаг.
Развития бактериемии является важным этапом патогенеза С. Существенным моментом при этом является недостаточная активность иммунной системы новорожденного. Выделяющиеся при развития воспалительного процесса цитокины, катехоламины, кинины и другие биологически активные вещества приводят к формированию системного воспалительного ответа (реакции). На первом этапе этих изменений происходит повышение периферического сопротивления, АД, снижение капиллярной перфузии тканей. В дальнейшем развиваются гиповолемия, нарушение утилизации глюкозы, избыточная активация гипоталамо-гипофизарно-надпочечниковой системы.
Падение уровня СТГ, неадекватный выброс АКТГ, снижение функциональной активности щитовидной железы лежат в основе усугубления системного воспалительного ответа, что приводит к формированию полиорганной недостаточности.
Важным моментом в развитии С является формирование ДВС-синдрома, который присутствует при этом заболевания практически во всех случаях.
ДВС-синдром является одним из основных причин развития гемокоагуляционного и септического шоков.
Полиорганная недостаточность, вторичная иммунная недостаточность, способствуют формированию вторичных гнойных очагов.
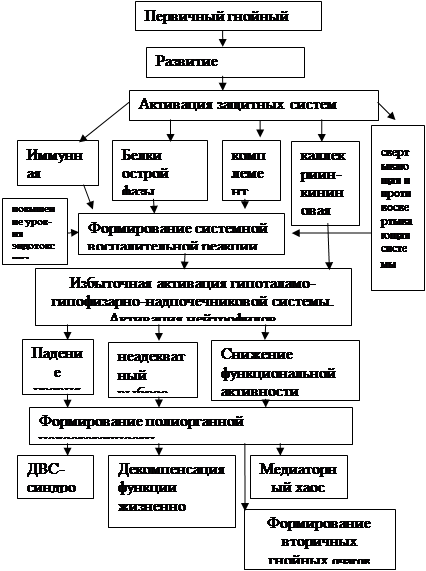
Рис. 2.3. Схема патогенез сепсиса
Классификация. Единой классификации сепсиса новорожденных в России в настоящее временя нет. Выделяют ранний (врожденный С), при котором проявления заболевания появляются в первые 3 дня жизни ребенка и поздний С, который развивается после 3-го дня жизни.
В зависимости от условий инфицирования выделяют внебольничный и внутрибольничный С. В диагнозе С так же указывают этиологию заболевания, входные ворота (пупочная ранка, кожа, легкие, ЖКТ и др.). По клинической форме выделяют: септицемию и септикопиемию.
Проявлениями полиорганной недостаточности являются: септический шок, острая легочная недостаточность, острая сердечная недостаточность, острая почечная недостаточность, острая кишечная непроходимость, острая надпочечниковая недостаточность, отек мозга, вторичная иммунная дисфункция.
Исследования. Общий анализ крови (с подсчетом тромбоцитов) ианализ мочи, посев крови, а также посевы из гнойных очагов (экссудата, мочи, ликвора и др.); протеинограмма; коагулограмма; общий билирубин, трансаминазы крови; копрограмма; рентгенография органов грудной клетки, УЗИ; уровни мочевины и креатинина в крови; парциальное давление газов крови (РаО2, РаСО2), SaO2; показатели КОС; ЭКГ, ЭхоКГ; уровень кортизола в крови, уровень тиреотропного гормона (ТТГ); С-реактивный белок, иммунограмма, прокальцитонин сыворотки, интерлейкин-8 в сыворотке крови.
Клиника Сзависит от формы заболевания, возраста, этиологии, и т.д. Для оценки степени тяжести С целесообразно использование различных шкал.
Характерной клинической картины С у новорожденных нет. Клинику неонатального С можно описать следующим образом: младенец плохо выглядит, плохо дышит и плохо усваивает питание. При раннем неонатальном С отмечают патологические прибавки массы тела, отеки, в том числе плотные (склерема), геморрагический синдром и тромбозы, раннее появление и быстрое прогрессирование желтухи, дыхательные расстройства в отсутствии выраженных рентгенографических изменений, чаще гипотермия, гепатоспленомегалия, срыгивания и рвота, олигурия. В этом случае возможна манифестация септическим шоком. При позднем неонатальном С выявляют более постепенное начало с формированием типичного септического габитуса: серый оттенок кожи, усиление мраморного рисунка, патологические потери массы или плоская весовая кривая, затяжное течение желтухи, диспептические расстройства, неврологические и дыхательные нарушения, геморрагический синдром, нарушения кровообращения.
Первичный септический очаг при раннем неонатальном С как правило отсутствует. Первичный септический очаг у детей позднего неонатального периода чаще всего проявляется поражением пупочных сосудов (<25%), заболеваний легких (20-25%) и кишечника (не менее 20%), другие локализации входных ворот не превышают 2-6%. В некоторых случаях установить входные ворота С не удается (криптогенный С).
Септицемия характеризуется наличием у детей «общих» проявлений заболевания, бактериемией, признаками токсикоза и полиорганной недостаточности, геморрагического синдрома.
Септицемия – форма С с наличием не более одного очага гнойной инфекции (входные ворота). Характерно фульминантное развитие клинических симптомов, системной воспалительной реакции и ПОН при отсутствии метастатических пиемических очагов.
Септикопиемия – форма С с наличием двух (входные ворота и метастатический пиемический очаг) и более очагов гнойной инфекции, с высевом однотипного возбудителя. Септикопиемия проявляется наличием у детей «общих» признаков заболевания, бактериемией, симптомами токсикоза и полиорганной недостаточности, а так же клиникой септикопиемических очагов. Наиболее частыми пиемическими очагами у детей периода новорожденности являются: гнойный менингит, остеомиелит, абсцедирующая пневмония, флегмона новорожденного, абсцессы кожи.
Септический шок – С с гипотензией, сохраняющейся, несмотря на адекватное волемическое возмещение, и нарушением тканевой перфузии, полиорганной недостаточностью.
Клиника раннего С у новорожденных, вызванного b-гемолитическим стрептококком группы В: развитие С в первые дни жизни, апноэ, снижение АД, персистирующее фетальное кровообращение, заболевания легких, неотличимые от РДС, масса тела при рождении менее 2500 г, низкая оценка по шкале Апгар, лихорадка у матери, преждевременные роды, длительный безводный период.
Диагностика Свключает три этапа.
Первый этап постановки диагноза – предположение о наличии заболевания. Диагностика раннего неонатального С затруднительна из-за отсутствия специфических для этого периода проявлений.В первую очередь необходимо установить наличие инфекционного заболевания вообще и постараться выявить местную воспалительную реакцию (входные ворота) с учетом инфекционного статуса матери.
Второй этап диагностики – выявление дисфункции жизненно важных органов и систем и оценка степень нарушения их функции.
Очень существенным моментом в диагностике С является выявление признаком полиорганной недостаточности (ПОН). Полиорганная недостаточность – характеризуется выраженным нарушением функции не менее чем 2-х органов с учетом возрастных критериев. Синдромы органной недостаточности изложены в табл. 2.29.
Табл. 2.29. Клинические и лабораторные критерии органной недостаточности при сепсисе новорождённых (Неонатология. Национальное руководство)
| Нарушения функций систем органов | Клинические | Лабораторные |
| Дыхательная недостаточность | Тахипноэ или брадипноэ Цианоз периоральный, общий Аускультативно ослабленное дыхание, возможна крепитация Необходимость в ИВЛ или РЕЕР | paO2 <60 мм рт. ст. spO2 <90% paO2 /fiO2 <300 Респираторный или смешанный ацидоз |
| Сердечно-сосудистая недостаточность | Тахикардия или брадикардия Расширение границ сердца Нарушения ритма Артериальная гипотензия Увеличение печени, отёки Необходимость гемодинамической поддержки | Изменение центрального венозного давления, давления заклинивания лёгочной артерии Снижение фракции выброса Снижение сердечного выброса Изменения по данным ЭКГ метаболического характера |
| Почечная недостаточность | Олигурия Анурия Отёки | Увеличение в крови уровня креатинина и/или мочевины Снижение диуреза Снижение СКФ и канальцевой реабсорбции воды и натрия, гиперкалиемия Протеинурия |
| Печёночная недостаточность | Увеличение печени Желтуха | Повышение уровня АСТ, АЛТ Нарушение синтетической функции печени Нарушение конъюгации билирубина или синдром холестаза Удлинение ПВ Удлинение АЧТВ |
| Недостаточность системы гемостаза | Склонность к спонтанной кровоточивости, кровоточивости из мест инъекций, тромбозы | Увеличение ПВ или АЧТВ Удлинение тромбинового времени, повышение содержания растворимых комплексов фибрин-фибриноген мономеров, продуктов деградации фибрина, удлинение АКТ, положительный этаноловый тест Депрессия фибринолиза Снижение уровня протеина С Тромбоцитопения Анемия |
| Недостаточность системы органов пищеварения | Срыгивания, рвота Застой в желудке, неусвоение ЭП Диарея Парез кишечника Желудочно-кишечные кровотечения Патологические примеси в стуле (слизь, зелень, кровь) Ишемия или инфаркт тонкой кишки | Рентгенологические признаки пареза кишечника или НЭК Дисбактериоз |
| Нарушения функций нервной системы | Синдром угнетения безусловно-рефлекторной деятельности Синдром повышенной нервно-рефлекторной возбудимости Неонатальные судороги Кома | Ультразвуковые признаки ишемического поражения ЦНС Признаки отёка мозга на НСГ Признаки гипертензионно-гидроцефального синдрома на НСГ УЗ-признаки ВЖК Нарушения биоэлектрической активности коры головного мозга Небольшое повышение уровня белка при нормальном или повышенном цитозе СМЖ |
| Недостаточность желёз внутренней секреции | Потеря массы тела Признаки надпочечниковой недостаточности Отёчный синдром Синдром транзиторной недостаточности гормонов щитовидной железы | Гипогликемия (вначале гипергликемия) Транзиторное снижение уровня кортизола (в начальной фазе шока может быть гиперкортизолемия) Снижение уровня Т3, Т4, особенно при шоке Нормальный или повышенный уровень ТТГ, при шоке — снижение уровня ТТГ Снижение уровня СТГ, особенно при шоке |
Третий этап диагностики — оценка системной воспалительной реакции организма новорождённого. Важным моментом диагностики С на первом этапе является выявление признаков СВР (SIRS).
Системная воспалительная реакция (СВР) – общебиологическая неспецифическая реакция организма человека в ответ на действие повреждающего эндогенного или экзогенного фактора. Признаки СВР: длительная (свыше 3 дней) лихорадка (t>37,5°С) или прогрессирующая гипотермия (t<36,2°С) при соблюдении соответствующего температурного режима; изменения в ОАК (см. табл. 2.30); повышение С-реактивного белка в сыворотке крови > 6 мг/л; повышение уровня прокальцитонина в сыворотке крови >2 нг/мл; повышение уровня интерлейкина-8 в сыворотке крови >100 пг/мл.
Табл. 2.30. Изменения состава периферической крови, характерные для воспалительной реакции у новорождённых
| Показатель | Возраст ребёнка | Значение, при котором правомочно использовать соответствующий показатель (x109/л) |
| Лейкоцитоз | 1–2 дня | > 30 000 |
| 3–7 дней | > 20 000 | |
| >7 дней | > 15 000 | |
| Лейкопения | < 5000 | |
| Нейтрофилёз | 1–2 дня | > 20 000 |
| 3–7 дней | > 7000 | |
| > 7 дней | > 6000 | |
| Нейтропения | 1–2 дня | < 5000 |
| 3–7 дней | < 2000 | |
| > 7 дней | < 1500 | |
| Увеличение количества юных форм нейтрофилов | 1–2 дня | > 5000 |
| с 3-го дня | > 1500 | |
| Нейтрофильный индекс (отношение количества юных форм к общему количеству нейтрофилов) | ≥0,2 |
Этиологическая диагностика С включает бактериологические исследования биологического материала для установления этиологии, т.е. посев крови, СМЖ (по клиническим показаниям), аспирата из трахеи, мочи, отделяемого из гнойных очагов. Следует помнить, что результаты микробиологического исследования мазков из зева, конъюнктивы, кожных покровов, мочи, кала (если они не являются первичными гнойно-воспалительными очагами) не могут использоваться для этиологического диагноза С. С до настоящего времени остается клиническим диагнозом, выделение возбудителя при бакпосевах крови не является абсолютным критерием диагностики С, хотя бактериемия предполагается всегда.
С в неонатальном периоде необходимо предполагать в 2 ситуациях: 1. В первые трое суток жизни наличие тяжелого инфекционного токсикоза и хотя бы трёх из перечисленных признаков СВР. 2. У новорожденных детей старше 3-дневного возраста при наличии первичного инфекционно-воспалительного очага (связанного с окружающей средой) и хотя бы 3 из перечисленных признаков СВР. Предположительный диагноз – показание для немедленного назначения эмпирической антибактериальной терапии, а также проведения всего необходимого объёма лечебных мероприятий.
Целесообразно в течение 5–7 дней либо подтвердить, либо отвергнуть диагноз предполагаемого С. Исчезновение признаков системного воспалительного ответа параллельно с санацией очага инфекции и, тем более, отсутствие связи клинических проявлений системного воспалительного ответа с инфекцией, свидетельствует против диагноза «сепсис».
Диагноз «сепсис» можно установить сразу при наличии первичного септического очага и метастатических пиемических очагов с единым возбудителем.
Дифференциальный диагноз. Гнойно-воспалительные заболевания, протекающими с лихорадкой и интоксикацией при наличии тяжелого состояния, нескольких гнойных очагов, полиорганных поражений, тромбогеморрагического синдрома, прогрессирующего ухудшения состояния требуют исключения сепсиса. Следует иметь в виду, что SIRS развивается параллельно с клиникой этих заболевания и исчезает по мере санации гнойного очага.
Табл. 2.31. Дифференциальный диагноз сепсиса с гнойно-воспалительными заболеваниями
| Признак | Сепсис | Гнойно-воспалительные заболевания |
| Признаки SIRS | Характерно наличие 3-х и более из известных признаков | Не характерны, единичные проявления SIRS |
| Тяжелое состояние больного | Характерно | Не характерно |
| Бактериемия | Характерна | Не характерна, быстро проходящая |
| Полиорганная недостаточность | Характерна | Не характерна |
| Проявления септического шока | Характерны | Не характерны |
| Геморрагический синдром | Характерен | Редко |
| Желтуха | Характерна, быстро прогрессирует | Не характерна |
| Гипотермия | Возможна | Не характерна |
| Нарушения кровообращения | Характерны | Не характерны |
| Характер пиемических очагов | Гнойный менингит, остеомиелит, абсцедирующая пневмония, флегмона новорожденного, абсцессы кожи | Омфалит, конъюнктивит, отит, везикулопустулез, пиодермии и т.д. |
| Течение заболевания | Длительное, упорное | Быстрый эффект от антибактериальной терапии |
Дифференциальный диагноз С и септического эндокардита (тяжелое состояние, лихорадка, появление со стороны сердца шумов органического характера, геморрагические проявления, увеличение печени и селезенки) в первую очередь основывается на выявлении характерных изменений на ЭхоКГ (вегетации).
Большие сложности возникают при дифференциальном диагнозеС и генерализованных внутриутробных инфекций. В основе такого дифдиагноза лежит установление этиологии ВУИ при помощи современных методов (ПЦР, выявление специфических антител класса IgM, исследование авидности антител).
Могут возникнуть сложности при проведении дифференциального диагноза между С и врожденными заболеваниями аминокислотного обмена, для которых характерно наличие SIRS.
Лечение. Задачи лечения: санация первичного септического очага, ликвидация инфекции с помощью адекватной антибактериальной терапии; ликвидация токсикоза и инфекционно-токсического шока; восстановление водных и электролитных нарушений; ликвидация полиорганной недостаточности; лечение вторичных пиемических очагов; коррекция иммунологических нарушений.
Основой лечения С является адекватная антибактериальная терапия
(табл. 2. 32).
Табл. 2. 32. Программа эмпирической антибактериальной терапии сепсиса у детей (Г.А. Самсыгина, 2003)
| Характеристика сепсиса | Препараты выбора | Альтернативные препараты |
| Ранний сепсис | Ампициллин + аминогликозиды | Цефалоспорины III поколения + аминогликозиды |
| Поздний сепсис | Цефалоспорины III поколения + аминогликозиды | Карбоксипенициллины + аминогликозиды, карбопенемы, Гликопептиды, Аминогликозиды |
| Внебольничный сепсис: - пупочный | Аминопенициллины + аминогликозиды; Цефалоспорины III поколения (цефтриаксон, цефотаксим) + аминогликозиды | Гликопептиды, Цефалоспорины IV поколения |
| -ринофарингеальный, отогенный | Цефалоспорины III поколения (цефтриаксон, цефотаксим) + аминогликозиды | Карбопенемы, Цефалоспорины IV поколения |
| - кишечный | Цефалоспорины III и IV поколения + аминогликозиды, ингибиторзащищенные карбоксициллины + аминогликозиды | Карбопенемы, Аминогликозиды |
| -урогенный | Цефалоспорины III и IV поколения + аминогликозиды, | Карбопенемы, |
| -госпитальный | Цефалоспорины III поколения (цефтазидим, цефоперазон сульбактам) + аминогликозиды; ингибиторзащищенные карбоксоциллины + аминогликозиды | Карбопенемы |
| -в том числе абдоминальный | Цефалоспорины III и IV поколения с антисинегнойным эффектом + аминогликозиды; ингибиторзащищенные карбоксоциллины + аминогликозиды | Карбопенемы Метронидазол Линкозамиды |
| -посткатетеризационный | Гликопептиды | Рифампицин Карбопенемы |
| -легочный (ИВЛ-ассоциированный) | Цефалоспорины III поколения (цефоперазон/сульбактам) или IV поколения + аминогликозиды; ингибиторзащищенные карбоксоциллины + аминогликозиды | |
| Сепсис на фоне нейтропении | Цефалоспорины III поколения + аминогликозиды + ванкомицин | Карбопенемы Гликопептиды |
| Сепсис на фоне медикаментозной иммуносупрессии | Цефалоспорины III и IV поколения + аминогликозиды + ванкомицин | Карбопенемы Ингибиторзащищенные карбоксоциллины |
Общие принципы антибактериальной терапии при С у детей:
1. Выбор стартовой антибактериальной терапии осуществляется на основании форм и вариантов С. При уточнении возбудителя следует провести коррекцию лечения – перейти на монотерапию, или препарат более узкого спектра действия.
2. При выборе препарата предпочтение следует отдавать антибиотикам, проникающим через гематоэнцефалический барьер и обладающих наименьшей токсичностью.
3. Во всех случаях лечения предпочтение отдают внутривенному пути введения антибиотиков.
4. Эффективность лечения оценивается через 48-72 часа. При отсутствии эффекта от назначенного лечения производят смену препаратов.
Стартовая антибактериальная терапия раннего (врожденного) С у новорожденных представлена ампициллином в дозе 100-150 мг/кг/сут в 2 введения + амикацин или гентамицин по 5-7 мг/кг/сут в 2 введения; или нетилмицином по 5 мг/кг/сут в 1 введение.
Альтернативными антибиотиками для лечения данного варианта С являются: цефотаксим или цефтриаксон вместе с амикацином или гентамицином, или нетилмицином.
Стартовая антибактериальная терапия позднего С у новорожденных включает следующие схемы: цефотаксим по 100 мг/кг/сут или цефтриаксон по 50-75 мг/кг/сут, или цефоперазон по 100 мг/кг/сут вместе с амикацином, или гентамицином, или нетилмицином.
Лечение пупочного С строится в учетом возбудителей, вызывающих воспалительные заболевания пупочной ранки и сосудов (стафилококки, кишечная палочка, энтеробактерии, ассоциации микробов). Стартовыми антибиотиками при этом варианте С являются: амоксициллин/клавуланат по 60-120 мг/кг/сут в 2-3 введения или цефазолин, или цефуроксим вместе с амикацином или гентамицином, или нетилмицином.
Альтернативными препаратами в этом случае являются: ванкомицин по 40 мг/кг/сут в 2 введения или имипенем по 60 мг/кг/сут в 3 введения, или тикарциллин по 50 мг/кг/сут в виде монотерапии или совместно с амикацином или гентамицином, или нетилмицином.
При пупочном С, развившимся в условиях стационара показано назначение: цефотаксима или цефтриаксона вместе с амикацином или гентамицином, или нетилмицином. К альтернативным препаратам в этом случае относят: цефалоспорины III поколения, ванкомицин, которые применяются или в виде монотерапии, или в сочетании с аминогликозидами.
Лечение С при инфекциях кожи, подкожно-жировой клетчатки, мягких тканей, слизистой оболочки носа, конъюнктивы, отите. Основными возбудителями заболевания в этих случаях являются стафилококки, гемолитические стрептококки группы А, кишечная палочка, клебсиелла. Стартовая антибактериальная терапия у таких детей представлена: ампициллином или амоксициллином/клавуланатом, или цецефазолином в сочетании с амикацином или гентамицином, или нетилмицином.
Лечение С с входными воротами в носоглотке и полости среднего уха начинают с назначения цефалоспоринов III поколения в качестве монотерапии или в сочетании с аминогликозидами. Альтернативными средствами для таких детей считают ванкомицин, защищенные пенициллины, имипенем, линкозамиды и метронидазол.
Антибактериальную терапию легочного С начинают с ванкомицина в сочетании с гентамицином или амикацином, или нетилмицином. При ИВЛ-ассоциированном легочном С стартовая терапия включает применение пиперациллина по 50 мг/кг/сут в 3 введения или тикарциллин, или цефоперазон, или цефтазидим в сочетании с амикацином или гентамицином, или нетилмицином. Альтернативными препаратами являются карбопенемы в качестве монотерапии или в сочетании с аминогликозидами.
Стартовыми антибиотиками при кишечном и мочевом С являются карбенициллин по 200 мг/кг/сут или цефотаксим, или цефтриаксон в виде монотерапии или в сочетании с аминогликозидами.
При абдоминальном (хирургическом) С лечение начинают с цефазидима или цефаперазона в сочетании с аминогликозидами. Альтернативное лечение – защищенные пенициллины, уреидопенициллины, метронидазол в виде монотерапии или в сочетании с аминогликозидами.
Продолжительность антибактериальной терапии при С обусловлена в первую очередь положительной клинической динамикой: исчезновение проявлений гнойных очагов, купирование лихорадки, признаков SIRS, полиорганной недостаточности. Важным является исчезновение проявлений воспаления (анализ крови, показатели активности воспаления).
Учитывая то, что антибактериальная терапия при С носит курсовой и длительный характер, повышается риск развития дисбиозов кишечника и активизации грибковой флоры. Для профилактики дисбиозов применяют пробиотики (линекс, бифидумбактерин, бифиформ и др.). Для профилактики грибковой инфекции применяют флуконазол по 5-7,5 мг/кг/сут в 1 прием.
Патогенетическая терапия С включает: иммунокорригирующую терапию, дезинтоксикационную терапию, лечение септического шока, коррекцию водных и электролитных нарушений, лечение проявлений полиорганной недостаточности.
Иммунокорригирующая терапия при С показана при развитии нейтропении. В этом случае используют введение взвеси лейкоцитов из расчета 20 мл/кг каждые 12 часов или гранулоцитарно-макрофагальных факторов роста (ГФР и ГМФР).
Эффективными для лечения С оказались препараты, содержащие IgG и IgM (иммуноглобулин для внутривенного введения, пентаглобин). Препараты интерферона (гриппферон, виферон), несмотря на достаточно низкую эффективность, продолжают рекомендоваться для лечения С.
Дезинтоксикационная терапия при С должна проводиться с учетом клиники, степени тяжести состояния, массы тела ребенка. В состав инфузионных сред часто включают свежезамороженную плазму, растворы альбумина, глюкозо-солевые растворы. При необходимости увеличения объема циркулирующей крови используют низкомолекулярные декстраны, солевые растворы.
Лечение септического шока включат адекватную оксигенотерапию, коррекцию гиповолемии, внутривенное назначение препаратов IgG и IgM, глюкокортикоиды в низких дозах. Для коррекции гемостаза используют свежезамороженную плазму в сочетании с гепарином.
Прогноз при С определяется массой тела ребенка, особенностями проявлений заболевания, его течением, этиологией, сопутствующими заболеваниями, адекватностью назначенного лечения. В структуре неонатальной смертности С нанимает 4-5 место.

ПНЕВМОНИИ НОВОРОЖДЕННЫХ (ПН) – острое инфекционное заболевание, вызванное микроорганизмами различной, преимущественно бактериальной этиологии, характеризующееся очаговым поражением респираторных отделов легких, наличием внутриальвеолярной экссудации, выявляемой при физикальном или инструментальном исследовании, и различной степени выраженности симптомами системного воспаления.
Эпидемиология. Заболеваемость ПН составляет около 1% среди доношенных и около 10% среди недоношенных новорожденных. У новорожденных, находящихся на ИВЛ, заболеваемость нозокомеальной пневмонией может достигать 40%.
|
|
|
|
|
Дата добавления: 2014-12-25; Просмотров: 674; Нарушение авторских прав?; Мы поможем в написании вашей работы!