
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Додаткові методи обстеження хворого
|
|
|
|
Лабораторні методи дослідження
Морфологія крові. Кров беруть із пучки пальця кисті або мочки вуха.
Гемоглобін крові в нормі коливається від 130 до 150 г/л у чоловіків, 120 - 140 г/л -у жінок.
Еритроцити 4,2-5,0x1012 /л - у чоловіків, 3,8-4,5x1012/л - у жінок. Кольоровий показник становить 0,9-1,0.
Підвищення гемоглобіну і кількості еритроцитів характерне для згущення крові внаслідок втрати рідкої частини крові, а зниження - для анемії, виразність якої визначається за ступенем тяжкості.
Лейкоцитів у здорових людей міститься від 4,0 до 9,0x109/л. Кількість лейкоцитів і лейкоформула піддані значним коливанням, які залежать від характеру захворювання. Зменшення кількост лейкоцитів оцінюється як лейкопенія, збільшення - як лейкоцитоз. Може спостерігатися збільшенню або зменшення різних форм лейкоцитів (нейтрофільоз - нейтрофілопенія, лімфоцитоз - лімфо-цитопенія, моноцитоз - моноцитопенія, еозинофільоз - еозинопенія).
Тромбоцити (кров'яні пластинки) беруть участь у процесі згортання крові, кількість їх у плазмі крові становить 180,0-320,0х109/л. Зниження їх кількості називається тромбоцитопенією, підвищення - тромбоцитозом.
Швидкість осідання еритроцитів (ШОЕ) залежить від співвідношення глобулінів до альбумінів У чоловіків ШОЕ становить 2-Ю мм за годину, у жінок - 2-15 мм за годину. Практичного значення діагностиці гострих і невідкладних станів не має.
Дослідження сечі проводиться у всіх хворих, незалежно від характеру патології, шляхом її огляду, хімічного і мікроскопічного дослідження. Для аналізу придатна свіжа сеча, забрана шляхом катетеризації сечового міхура у чистий скляний посуд. Добовий діурез здорової людини становить 1500 - 2000 мл і залежить від кількості вживаної рідини, функціональної діяльності організму і температури оточуючого середовища. Середовище сечі слабкокисле (рН - 6,0). Зменшення кількості сечі (олігурія) може мати фізіологічне і патологічне походження. Відсутність сечі (при катетери? ції!) - анурія.
Щільність сечі залежить від кількості надходження води і коливається від 1010 до 1025. Зниження щільності до 1000 - 1005 (гіпостенурія) викликається збільшеною кількістю випитої рідини або порушенням концентраційної здатності нирок. Збільшення (гіперстенурія) зумовлене втратою організмом рідини. Колір сечі в нормі - солом'яно-жовтий. Зміна кольору настає при жовтяницях (колір пива) і застосуванні деяких лікарських речовин і барвників.
В нормі сеча прозора. При патологічних станах вона вже в сечовому міхурі стає каламутною, що свідчить про наявність у ній патологічних включень: домішки гною (піурія), мікробів (бактеріурія), крові (гематурія), жиру (хілурія), глюкози (глюкозурія), підвищеного вмісту солей (оксалатурія, уратурія, фосфатурія).
Мікроскопічне дослідження осаду (в нормі): еритроцити - 0-1 в полі зору, лейкоцити - 3-5 в полі зору (у чоловіків), 5-10 в полі зору (у жінок), епітеліальні клітини 0-3 в полі зору, циліндри відсутні.
Інструментальні методи дослідження
Ендоскопічні методи дослідження
Езофагогастродуоденоскопія
1. Визначення: Метод візуального контролю змін слизової оболонки стравоходу, шлунка і
дванадцятипалої кишки, з метою виявлення ерозивних, виразкових, пухлиноподібних і дистрофічних
змін.
2. Устаткування:
- езофагогастродуоденоскоп з фіброволоконною оптикою для огляду стравоходу, шлунка і
дванадцятипалої кишки.
3. Показання до проведення дослідження:
А) Планова ендоскопія:
а) клінічні дані патології стравоходу:
- гастроезофагеальна рефлюксна хвороба;
- пухлини стравоходу;
- дивертикули стравоходу;
б) клінічні дані патології шлунка:
- виразкова хвороба шлунка із забором біопсійного матеріалу;
- пухлина шлунка із забором біопсійного матеріалу;
- поліпи шлунка із забором біопсійного матеріалу;
- гастрит, із дослідженням біопсійного матеріалу;
в) клінічні дані патології дванадцятипалої кишки:
- виразкова хвороба дванадцятипалої кишки;
- пухлини дванадцятипалої кишки;
г) лікувальна ендоскопія (проведення зонда для харчування, видалення стороннього предмета).
Б) Екстрена ендоскопія:
а) кровотеча з верхніх відділів шлунково-кишкового тракту (стравохід, шлунок, ДПК);
б) виражений больовий синдром (диференційно-діагностичне дослідження);
в) наявність стороннього предмета.
4. Підготовка хворого до обстеження:
- промивання шлунка перед обстеженням.
5. Премедикація: зрошування ротоглотки місцевими анестетиками.
6. Методика дослідження:
A) Дослідження проводиться в положенні хворого на лівому боці.
Б) Ендоскоп у стравохід проводять під час ковтка.
B) Просування ендоскопа по стравоходу, шлунку і ДПК здійснюється під візуальним контролем і
при нагнітанні повітря.
Г) Огляд слизової оболонки проводиться як під час введення ендоскопа, так і при його виведенні. Д) При наявності виразок шлунка, стравоходу, пухлин, поліпів виконується забір матеріалу для
морфологічного дослідження. 7. Оцінка отриманих даних:
A) Стравохід:
- наявність і виразність ерозивних елементів, виразок стравоходу;
- пролабування стінки шлунка у стравохід;
- пухлиноподібні утворення у стравоході;
- дивертикули стравоходу.
Б) Шлунок:
- наявність виразкових дефектів у шлунку, характер і кількість вмісту;
- наявність пухлиноподібних утворень;
- стан слизової оболонки, податливість стінок при інструментальній пальпації.
B) Дванадцятипала кишка:
- наявність стенотичних змін у ДПК, вміст кишки;
- виразки дванадцятипалої кишки;
- пухлини кишки і дуоденального соска.
Колоноскопія
1. Визначення: Метод візуального контролю змін слизової оболонки прямої та ободової кишок з
меіию виявлення ерозивних, виразкових, пухлиноподібних та інших змін.
2. Устаткування:
- колоноскоп з фіброволоконною оптикою.
3. Показання до проведення дослідження:
А) Планова колоноскопія:
- клінічні ознаки пухлини прямої та ободової кишок;
- патологічні виділення із прямої кишки (слиз, гній, кров);
- кровотечі із прямої кишки;
- анемія нез'ясованої етіології.
Б) Екстрена колоноскопія:
- клінічні ознаки товстокишкової непрохідності;
- сторонній предмет прямої та ободової кишок.
4. Підготовка хворого до дослідження:
А) Підготовка хворого до планової колоноскопії:
- очищення товстої кишки (фортране, проносні, очисні клізми).
Б) Підготовка хворого до екстреної колоноскопії:
- спеціальні клізми (нормокол).
5. Премедикація:
- не обов'язкова.
6. Методика дослідження:
A) Дослідження проводять у положенні хворого на лівому боці.
Б) Ендоскоп вводять у задній прохід, проводять у дистальний відділ сигмоподібної кишки і хворий укладається на спину.
B) Просуванню ендоскопа по кишці передує введення в кишку повітря, процедура проводить^
під візуальним контролем.
7. Оцінка отриманих даних:
A) Пухлиноподібні утворення в прямій та ободовій кишках.
Б) Поліпи прямої та ободової кишок.
B)Дивертикули ободової кишки.
Г) Ерозивно-виразкові і запальні зміни слизової оболонки кишки.
 Ректороманоскопія
Ректороманоскопія
1. Визначення: Метод візуального контролю змін слизової оболонки прямої і дистального відділу
сигмоподібної кишок з метою виявлення ерозивних, виразкових, пухлиноподібних та інших змін.
2. Устаткування:
- ректороманоскоп.
3. Показання до проведення дослідження:
A) Клінічні ознаки патології прямої кишки:
- патологічні виділення із прямої кишки (кров, слиз, гній);
- випадання слизової оболонки прямої кишки, гемороїдальних вузлів;
- біль у прямій кишці;
- профілактичний огляд прямої кишки.
Б) Підготовка хворого до планової ректороманоскопії:
- очищення товстої кишки (фортране, проносні, очисні клізми).
B) Підготовка хворого до екстреної ректороманоскопії:
- спеціальні клізми (нормокол).
4. Премедикація:
- не проводиться.
5. Методика дослідження:
A) Дослідження проводиться в колінно-ліктьовому положенні хворого.
Б) Тубус ректороманоскопа змазується вазеліном і вводиться в анальну частину прямої кишки.
B) Перші 3-4 см тубус просувається уздовж осі тулуба, подальше проведення апарата
здійснюється тільки під контролем зору.
Г) Видаляється обтуратор, включається освітлення в апараті і через пневматичний нагнітач,
надягнутий на бічний кран ректороманоскопа, у пряму кишку вдувають необхідну кількість
повітря. Д) Потім введений кінець ректороманоскопа відхиляється до куприка і, ніби сковзаючи по
внутрішній увігнутій тазовій поверхні крижів, просувається всередину на 15-20 см під візуальним
контролем. Е) Внутрішній кінець ректороманоскопа відхиляють вліво, що дозволяє провести його в
сигмоподібну кишку.
6. Оцінка отриманих даних:
A) Пухлиноподібні утворення в прямій і дистальному відділі сигмоподібної кишок.
Б) Поліпи прямої кишки.
B)Ерозивно-виразкові та запальні зміни прямої кишки.
Г) Геморой.
Ендоскопічна ретроградна холангіопанкреатографія
1. Визначення: Метод комбінованого ендоскопічного та рентгенологічного обстеження поза-
печінкових жовчних і панкреатичних проток, з метою виявлення їх органічної патології.
2. Устаткування:
- дуоденоскоп з фіброволоконною та бічною оптикою.
3. Показання до проведення дослідження:
A) Механічна жовтяниця (пухлина, конкременти).
Б) Ультразвукові дані про розширення позапечінкових жовчних проток.
B) Клінічні та ультразвукові дані про обструктивний панкреатит.
Г) Лабораторні дані про прихований холестаз.
Д) Свищі підшлункової залози і позапечінкових проток.
4. Підготовка хворого до дослідження:
А) Дослідження проводиться натщесерце.
5. Премедикація:
A) Наркотичні аналгетики (промедол).
Б) Антисекреторні і спазмолітичні препарати (атропін, метацин).
B) Седативні (седуксен, реланіум).
6. Методика дослідження:
A) Ревізія дванадцятипалої кишки і великого дуоденального сосочка.
Б) Канюляція великого дуоденального сосочка.
B)Контрастування рентгеноконтрастним препаратом однієї або двох протокових систем.
Г) Рентгенографічна фіксація контрастованої протокової системи.
Д) Контроль евакуації контрастної речовини із протокової системи.
7. Оцінка отриманих даних:
A) Заповнюваність однієї або двох протокових систем.
Б) Діаметр контрастованих однієї або двох протокових систем.
B) Наявність конкрементів у протокових системах.
Г) Наявність, довжина, локалізація звужень або інших змін у протокових системах.
Аапароскопія (перитонеоскопія)
1. Визначення: Метод діагностики захворювань і ушкоджень органів черевної порожнини за
допомогою спеціального оптичного інструмента, який вводять у черевну порожнину через прокол
передньої черевної стінки або заднє склепіння піхви.
2. Показання до дослідження:
- діагностика захворювань і ушкоджень органів черевної порожнини у випадку неясності клінічного
діагнозу;
- необхідність встановлення стадії та форми захворювання (особливо при наявності онкологічног
процесу).
Планова лапароскопія:
- виконується після клінічного, лабораторного, рентгенологічного, ультразвукового дослідження
і є завершальним етапом діагностики.
Екстрена лапароскопія:
- виконується при патології черевної порожнини, яка виникла гостро, у випадках, коли лабораторні
та інші неінвазивні методи дослідження не дозволяють встановити діагноз.
3. Протипоказання до дослідження:
Загальні:
- недостатність кровообігу в стадії декомпенсації;
- гіпертонічна хвороба III ст. з гіпертонічними кризами;
- виражені порушення функції органів дихання;
- знижена згортальність крові, гемофілія;
- перенесені операції на органах черевної порожнини.
Місцеві:
- множинні рубці та нориці черевної стінки;
- вентральні грижі зі схильністю до защемлення;
- виразні прояви метеоризму.
4. Устаткування (рис. 5.1):
- лапароскоп з волоконною оптикою;
- троакар;
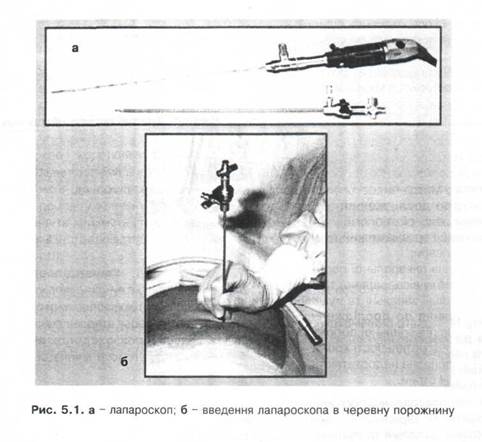
- джерело освітлення з гнучкими світловодами;
- маніпулятори;
- пристосування для накладання пневмоперитонеуму.
5. Підготовка до дослідження:
- поголити передню черевну стінку;
- спорожнити сечовий міхур.
6. Знеболення: наркоз або місцева анестезія (обирається індивідуально).
7. Етапи дослідження:
1-й етап - накладання пневмоперитонеуму;
2-й етап - пункція черевної стінки троакаром і введення лапароскопа;
3-й етап - огляд черевної порожнини.
Діагностика при проведенні лапароскопії базується на:
- знанні нормального вигляду органів черевної порожнини;
- характерних змінах парієтальної та вісцеральної очеревини при різній патології;
- наявності в черевній порожнині рідини та її ознаках (колір, прозорість та ін.);
- наявності змін органів черевної порожнини.
8. Ускладнення при лапароскопії виникають рідко (2-3%):
- емфізема великого сальника або підшкірної клітковини (при невірному положенні голки під
час проведення пункції для накладання пневмоперитонеуму);
- кровотеча із пошкоджених судин;
- перфорація порожнистих органів і розвиток перитоніту.
9. Профілактика ускладнень:
- вірний вибір показань та протипоказань до лапароскопії;
- об'єктивний облік ризику лапароскопічних маніпуляцій;
- чітке виконання методики дослідження.
Торакоскопія
1. Визначення: Метод ендоскопічного дослідження плевральної порожнини.
2. Показання до дослідження:
- плеврити неясної етіології;
- спонтанний і травматичний пневмоторакс;
- пухлини плеври;
- сторонні тіла плевральної порожнини;
- вади розвитку вісцеральної та парієтальної плеври;
- субплевральні запальні та пухлинні вогнища в легенях.
3. Протипоказання до дослідження:
- облітерація плевральної порожнини;
- порушення згортальності крові;
- гостра коронарна недостатність;
- термінальні стани.
4. Устаткування:
- торакоскопи з прямою та бічною оптикою;
- троакар;
- гальванокаутери;
- освітлювальна система з волоконними світловодами;
- інструменти для маніпуляцій (біопсії, зупинки кровотечі та ін.).
5. Підготовка до обстеження:
- повне клінічне обстеження хворого;
- рентгенографія грудної клітки в стандартних проекціях, а при необхідності - і в латеропозиції;
- корекція порушень серцевої діяльності.
6. Знеболення: наркоз з ШВЛ або місцева анестезія (обирається індивідуально).
7. Етапи обстеження:
- при відсутності повітря або рідини у плевральній порожнині обстеження починають з накладенні
штучного пневмотораксу з коллабіруванням легені до 1/3-1/2 об'єму;
- торакоцентез троакаром в IV-му міжреберї по середній пахвовій лінії (при наявності
осумкованих плевральних утворень - пункція над осумкованою порожниною);
- через трубку троакару вводять торакоскоп і оглядають плевральну порожнину: оцінюють вигляд
і колір парієтальної та вісцеральної плеври, наявність ексудату, плевральних зрощень та ін.);
- при необхідності - виконують біопсію, зупинку кровотечі, розтин плевральних зрощень та ін.:
- перед закінченням торакоскопії на рану накладають П-подібний шов, який щільно затягукг
після аспірації повітря із плевральної порожнини і видалення торакоскопа;
- за показаннями (гнійні процеси плевральної порожнини), торакоскопію завершують аспі-
раційним дренуванням плевральної порожнини.
8. Ускладнення торакоскопії: виникають рідко і пов'язані з порушенням техніки торакоцентезу
(кровотеча з міжреберної артерії), пошкодженням легені при біопсії (кровотеча, пневмоторакс), неадекватним дренуванням плевральної порожнини після дослідження.
Холедохоскопія
1. Визначення: Ендоскопічне дослідження жовчних проток під час оперативного втручання.
2. Показання до дослідження:
- підозра на обтуруючі і стенозуючі ураження магістральних жовчних проток (гепатикохоледоха,
правої та лівої печінкових проток);
- необхідність видалення конкрементів із проток.
3. Апаратура:
- холедохоскоп (жорсткий або гнучкий);
- освітлювальна система з волоконними світловодами.
4. Протипоказання до дослідження:
- звуження просвіту жовчних проток (менше 0,6 см);
- потоншання та крихкість стінок жовчних проток;
- наявність гнійного холангіту, гострого панкреатиту (обстеження можливе, але за умов особливої
обережності).
5. Методика дослідження:
- холедохоскопія виконується під час операції на черевній порожнині;
- жовчні протоки заповнюють фізіологічним розчином;
- холедохоскоп вводять через супрадуоденальний холедохотомічний отвір.
6. Ускладнення холедохоскопії: травма жовчних проток, гострий панкреатит виникають рідко і
пов'язані з порушенням техніки дослідження.
Цистоскопія
1.Визначення: Огляд внутрішньої поверхні сечового міхура за допомогою спеціального оптичного
приладу - цистоскопа.
2.Устаткування - цистоскоп.
3.Показання до дослідження:
- запальні захворювання сечового міхура;
- пухлини сечового міхура;
- травми сечового міхура;
- сторонні тіла та камені сечового міхура.
4. Підготовка до дослідження:
- перед дослідженням хворий повинен спорожнити сечовий міхур;
- положення хворого - на спині з трохи піднятим тулубом і зігнутими в колінах ногами.
5. Методика дослідження (рис. 5.2):
- добре змащений стерильним гліцерином цистоскоп вводять у сечовий міхур, випускають
залишки сечі;
- промивають сечовий міхур теплим розчином антисептика (3% розчином борної кислоти, 0,02%
розчином фурациліну);
- якщо сеча каламутна, сечовий міхур промивають кілька разів, поки рідина не стане прозорою,
і заповнюють його до появи відчуття переповнення (200-300 мл);
- огляд слизової оболонки сечового міхура розпочинають з передньої стінки, потім, плавно повер
таючи цистоскоп і пересуваючи його від шийки до верхівки міхура, оглядають всі стінки,
сечоміхуровий трикутник, міжсечовідну складку, вічка сечоводів;

- ПІД час ЦИСТОСКОПІЇ виявляють різні патологічні зміни у просвіті органа (запалення, виразки,
камені, сторонні тіла, новоутворення та ін.);
- після закінчення огляду сечового міхура цистоскоп переводять у горизонтальне положення,
випускають промивну рідину і виймають апарат.
6. Можливі ускладнення:
- пошкодження слизової оболонки сечівника;
- утворення несправжнього ходу;
- гнійно-резорбтивна гарячка;
- уретрит, простатит, везикуліт, цистопієлонефрит та ін.
Артроскопія
1. Визначення: Метод візуального вивчення порожнини суглоба (колінного) за допомогою
спеціального пристрою - артроскопа.
2. Показання:
- діагностика і лікування при ушкодженнях та захворюваннях суглоба;
- контроль за результатами лікування.
3. Устаткування:
- артроскоп;
- хірургічні інструменти для артролізу, промивання суглобової порожнини, видалення сторонніх
тіл, виконання біопсії, меніскектомії та ін.
4. Методика дослідження:
- артроскопія виконується в операційній;
- знеболення: місцева анестезія або наркоз (обирається індивідуально);
- наслідки артроскопії (гемартроз, поверхневе ушкодження суглобового хряща, реактивний
синовіт) зазвичай не потребують спеціального лікування.
 Ультразвукові методи дослідження
Ультразвукові методи дослідження
Сонографічне дослідження печінки, жовчного міхура, позапечінкових жовчних проток і підшлункової залози
1. Визначення: Неінвазивний скринінговий метод обстеження паренхіматозних органів живота і їх
протокових систем з метою виявлення органічних уражень цих органів.
2. Показання до проведення дослідження:
A) Патологія жовчного міхура.
Б) Наявність жовтяниці.
B) Кісти печінки і підшлункової залози.
Г) Ознаки портальної гіпертензії.
3. Підготовка хворого до дослідження:
- проводиться натщесерце.
4. Методика дослідження:
A) Послідовно проводиться дослідження печінки, жовчного міхура, позапечінкових проток і
підшлункової залози.
Б) При дослідженні печінки оцінюється структура печінкової тканини, наявність органічних утворень (кісти, пухлини), ширина портальної вени, внутрішньопечінкових проток, особливо у хворих із жовтяницею.
B) При дослідженні жовчного міхура оцінюються його розміри, товщина стінки, наявність, кількість
і розміри конкрементів, новоутворень.
Г) При обстеженні позапечінкових жовчних проток оцінюють їх ширину, наявність у них конкрементів
і рівня перешкоди в них при жовтяниці. Д) При обстеженні підшлункової залози оцінюють її розміри, структуру, наявність органічних змін
у вигляді пухлин або кіст, ширину протоки залози.
5. Оцінка отриманих даних: проведене обстеження дозволяє зробити висновок про характер
органічних змін досліджуваних органів.
Сонографічне дослідження на наявність рідини в черевній порожнині
1. Визначення: Неінвазивний метод виявлення вільної рідини в черевній порожнині.
2. Показання до проведення дослідження:
A) Травма живота.
Б) Тяжкий панкреатит.
B) Ознаки портальної гіпертензії.
3. Підготовка хворого до дослідження: не проводиться.
4. Методика дослідження: дослідження проводиться в горизонтальному і вертикальному
положенні хворого.
5. Оцінка отриманих даних: при наявності ультразвукових ознак вільної рідини в черевній
порожнині вказується її орієнтовна кількість.
Рентгенологічні і радіологічні методи дослідження
Оглядова рентгенографія черевної і грудної порожнин
1.Визначення: Фіксація на рентгенограмі в прямій проекції черевної або грудної порожнин.
2.Клінічні показання до проведення дослідження:
A) Гостра непрохідність кишечника.
Б) Перфоративна виразка.
B)Травма живота і грудної клітки.
Г) Пневмоторакс.
Д) Піддіафрагмальний абсцес.
Е) Плеврит.
Є) Пневмонія та в усіх випадках закритої травми живота і грудної клітки.
3. Підготовка хворого до дослідження:
- не проводиться.
4. Методика дослідження:
- дослідження проводиться у вертикальному положенні хворого.
5. Оцінка отриманих даних:
A) Наявність вільного газу в черевній порожнині.
Б) Рентгенологічні ознаки гострої кишкової непрохідності.
B) Наявність рівня рідини з газом над ним.
Г) Колабування легені.
Д) Наявність рідини в плевральній порожнині. Е) Наявність затінень у легені.
Рентгенологічне дослідження стравоходу, шлунка і ДПК
1. Визначення: Виявлення органічних і функціональних порушень шлунка і дванадцятипалої кишки
за допомогою рентгенологічного методу дослідження.
2. Показання до проведення дослідження:
А) Наявність дисфагії.
Б) Клінічні ознаки виразки або пухлини шлунка, порушення евакуації зі шлунка.
3. Підготовка хворого до дослідження:
А) Дослідження проводиться натщесерце.
Б) Для проведення дослідження готують 100-150 мл барієвої суміші.
4. Методика дослідження:
A) Хворому пропонують зробити один ковток барієвої суміші (лікар рентгеноскопічно визначає
функцію стравохідно-шлункового переходу, характер проходження барію в шлунок, наявність у
шлунку рідини натще, тип розгортання шлунка, порушення евакуації із шлунка.
Б) Потім хворий випиває ще частину барієвої суміші (лікар оцінює положення, величину, форму та характер складок слизової оболонки шлунка.
B) Далі хворий допиває решту контрастної суміші, при цьому вивчають положення, величин
форму, контури, зміщуваність і спорожнювання шлунка, оцінюють характер заповнення ДПК.
Г) По ходу просвічування роблять прицільні знімки рельєфу слизової оболонки та різних відділів шлунка і ДПК.
5. Оцінка отриманих даних: аналізу піддаються дані рентгеноскопічного та рентгенографічного
досліджень.
 Рентгенпасаж по шлунково-кишковому тракту
Рентгенпасаж по шлунково-кишковому тракту
1. Визначення: Основний метод дослідження моторно-евакуаторної функції шлунково-кишкового
тракту, що полягає в погодинному контролі просування контрастної барієвої суміші по шлунку, ДПК,
тонкій і товстій кишках.
2. Показання до проведення дослідження:
A) Порушення евакуації зі шлунка.
Б) Порушення евакуації по ДПК.
B)Порушення евакуації по тонкій кишці.
3. Підготовка хворого до дослідження:
А) Підготовка до дослідження не потрібна.
Б) Для проведення дослідження готують 100-150 мл барієвої суміші.
4. Методика дослідження:
А) Хворий випиває барієву суміш і потім, погодинно, виконується контроль її евакуації з різних
відділів шлунково-кишкового тракту. Б) При проведенні дослідження оцінюють положення, величину, форму, контури, зміщуваність і
моторну функцію різних відділів травного тракту.
5. Оцінка отриманих даних:
- при аналізі роблять висновки про швидкість просування контрасту по шлунково-кишковому тракту, наявність і рівень перешкоди, а також ступені виразності порушень.
Іригоскопія, іригографія
1.Визначення: Основна рентгенологічна методика виявлення органічних, запальних і функціональних
змін з боку ободової і прямої кишок, включає ретроградне заповнення товстої кишки контрастною
масою.
2.Показання до проведення дослідження:
A) Пухлинні захворювання ободової і прямої кишок.
Б) Запальні захворювання товстої кишки.
B)Порушення пасажу по товстій кишці.
3. Підготовка хворого до дослідження:
A) Методика 1:
а) протягом 2-3 днів безшлакова дієта;
б) за добу до дослідження дають ЗО г касторової олії;
в) увечері, напередодні дослідження, дві очисні клізми з інтервалом ЗО хв.;
г) вранці очисна клізма (якщо промивні води містять калові маси, то клізму повторюють).
Б) Методика 2:
а) напередодні дослідження, ввечері, хворий випиває за схемою розведений у воді препарат фортране.
B) Дослідження проводять натще.
4. Методика дослідження:
A) Для заповнення товстої кишки використовується барієва суміш.
Б) Хворий укладається на трохоскоп на спину.
B) Підготовлена заздалегідь контрастна маса, підігріта до 33-35°С, вводиться за допомогою
апарата типу Боброва порційно в пряму кишку.
Г) При введенні контрастної маси ножний кінець стола трохоскопа піднімається на 10-15° і
періодично шляхом просвічування контролюється просування контрасту. Д) Після заповнення товстої кишки барієвою сумішшю виконуються оглядові і прицільні знімки. Е) Другу серію знімків роблять після самовільного спорожнення товстої кишки.
5. Оцінка отриманих даних:
А) Отримані при іригоскопії дані та знімки дозволяють оцінити положення і форму кишки, характер її контурів, гаустрацію, прохідність, зміщуваність і болісність при дослідженні.
 Рентгенпасаж по шлунково-кишковому тракту
Рентгенпасаж по шлунково-кишковому тракту
1. Визначення: Основний метод дослідження моторно-евакуаторної функції шлунково-кишкового
тракту, що полягає в погодинному контролі просування контрастної барієвої суміші по шлунку, ДПК,
тонкій і товстій кишках.
2. Показання до проведення дослідження:
A) Порушення евакуації зі шлунка.
Б) Порушення евакуації по ДПК.
B)Порушення евакуації по тонкій кишці.
3. Підготовка хворого до дослідження:
А) Підготовка до дослідження не потрібна.
Б) Для проведення дослідження готують 100-150 мл барієвої суміші.
4. Методика дослідження:
А) Хворий випиває барієву суміш і потім, погодинно, виконується контроль її евакуації з різних
відділів шлунково-кишкового тракту. Б) При проведенні дослідження оцінюють положення, величину, форму, контури, зміщуваність і
моторну функцію різних відділів травного тракту.
5. Оцінка отриманих даних:
- при аналізі роблять висновки про швидкість просування контрасту по шлунково-кишковому тракту, наявність і рівень перешкоди, а також ступені виразності порушень.
Іригоскопія, іригографія
1.Визначення: Основна рентгенологічна методика виявлення органічних, запальних і функціональних
змін з боку ободової і прямої кишок, включає ретроградне заповнення товстої кишки контрастною
масою.
2.Показання до проведення дослідження:
A) Пухлинні захворювання ободової і прямої кишок.
Б) Запальні захворювання товстої кишки.
B)Порушення пасажу по товстій кишці.
3. Підготовка хворого до дослідження:
A) Методика 1:
а) протягом 2-3 днів безшлакова дієта;
б) за добу до дослідження дають ЗО г касторової олії;
в) увечері, напередодні дослідження, дві очисні клізми з інтервалом 30 хв.;
г) вранці очисна клізма (якщо промивні води містять калові маси, то клізму повторюють).
Б) Методика 2:
а) напередодні дослідження, ввечері, хворий випиває за схемою розведений у воді препарат фортране.
B) Дослідження проводять натще.
4. Методика дослідження:
A) Для заповнення товстої кишки використовується барієва суміш.
Б) Хворий укладається на трохоскоп на спину.
B) Підготовлена заздалегідь контрастна маса, підігріта до 33-35°С, вводиться за допомогою
апарата типу Боброва порційно в пряму кишку.
Г) При введенні контрастної маси ножний кінець стола трохоскопа піднімається на 10-15° і
періодично шляхом просвічування контролюється просування контрасту. Д) Після заповнення товстої кишки барієвою сумішшю виконуються оглядові і прицільні знімки. Е) Другу серію знімків роблять після самовільного спорожнення товстої кишки.
5. Оцінка отриманих даних:
А) Отримані при іригоскопії дані та знімки дозволяють оцінити положення і форму кишки, характер її контурів, гаустрацію, прохідність, зміщуваність і болісність при дослідженні.
Комп'ютерна томографія (КТ)
1. Визначення: "Гомографічне дослідження з реконструкцією зображення поперечного зрізу тіла
за допомогою ЕОМ. Зріз будується на основі великої кількості аксіальних проекцій, де кожна тканина
має свою щільність залежно від здатності поглинати рентгенівські промені.
2. Показання до проведення дослідження:
А) Виявлення патологічних процесів у порожнині черепа і головному мозку. Б) Розпізнавання захворювань органів грудної і черевної порожнини, малого таза і заочеревинного простору.
3. Підготовка хворого до дослідження:
- планове обстеження органів черевної порожнини бажано проводити натщесерце.
4. Методика дослідження:
|
- проекційне зображення одержують пере
міщенням стола для обстеження з пацієн
том, що перебуває на ньому, через пучок
променів без обертання трубки;
- спіральна КТ, при якій стіл постійно руха
ється в лінійному напрямку, при цьому од
ночасно відбувається обертання рентге
нівської трубки і масиву детекторів нав
коло досліджуваного;
- КТ з одночасним використанням контраст них засобів, які при внутрішньо судинному введенні вибірково надходять у відповідні органи (печінка, позапечінкові жовчні шляхи, система сечовиділення та ін.), а також контрастують судини внутрішніх органів і дозволяють значно підвищити ефективність діагностики.
5. Оцінка отриманих даних:
- за даними КТ можна досить чітко визначити форму, розміри, структуру і взаємо-розташування внутрішніх органів;
- КТ дозволяє виявити патологічні зміни в органах, їх характер, відношення до оточуючих тканин
та органів.
Магнітно-резонансна томографія (МРТ)
1. Визначення: МРТ - це облік сумарного магнітного моменту з реєстрацією "МР-сигналів", при
комп'ютерній обробці яких одержують магнітно-резонансні зображення.
2. Показання до проведення дослідження:
- МРТ забезпечує добру візуалізацію патологічного процесу в будь-якому органі, розташовано?
в порожнині людського тіла;
- через те, що МРТ є дорогим і досить складним методом дослідження, його найчастіше вико
ристовують у нейрорадіології (дослідження тканин головного мозку) і для виявлення пато
логічних процесів у хребті.
3. Підготовка хворого до дослідження:
- спеціальної підготовки до дослідження не потрібно.
4. Методика дослідження:
- основними компонентами МР-томографа є сильний магніт, радіопередавач, приймальна
радіочастотна котушка і комп'ютер;
- внутрішня частина магніту виконана у формі тунелю, досить великого, для розміщення всередині
дорослого пацієнта;
- в основі МРТ лежить той факт, що ядра водню, які перебувають у тканинах тіла людини, є
диполями і при поміщенні тіла пацієнта всередину потужного магнітного поля МР-томографа
розвертаються в напрямку зовнішнього поля і починають обертатися навколо напрямку
зовнішнього магнітного поля;
- в результаті руху протонних магнітних тіл у тканинах пацієнта виникає сумарний магнітний
момент, що досить великий для того, щоб індукувати електричний струм у розташованій поза
пацієнтом приймаючій котушці;
- ці індуковані струми - "МР-сигнали" реєструються, обробляються комп'ютером і вико
ристовуються для одержання МР-зображення.
5. Оцінка отриманих даних:
- за даними МРТ можна чітко визначити форму, розміри внутрішніх органів, структуру і локалізацію
патологічного вогнища у внутрішніх органах;
- МРТ значно перевершує за діагностичною цінністю КТ і є морфологічним методом.
Радіоізотопна діагностика
1. Визначення: Радіоізотопна діагностика - розпізнавання хвороб за допомогою радіоактивних
ізотопів, що вводять в організм пацієнта внутрішньовенним або пероральним шляхом.
2. Показання до проведення дослідження:
- визначення об'єму циркулюючих еритроцитів, об'єму циркулюючої крові і розрахунку об'єму
крововтрати;
- визначення функціонального стану щитоподібної залози;
- визначення пухлинного процесу в печінці, підшлунковій залозі, нирках, селезінці, щитоподібній
залозі.
|
|
|
Дата добавления: 2015-05-23; Просмотров: 823; Нарушение авторских прав?; Мы поможем в написании вашей работы!