
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Поражения диафрагмы
|
|
|
|
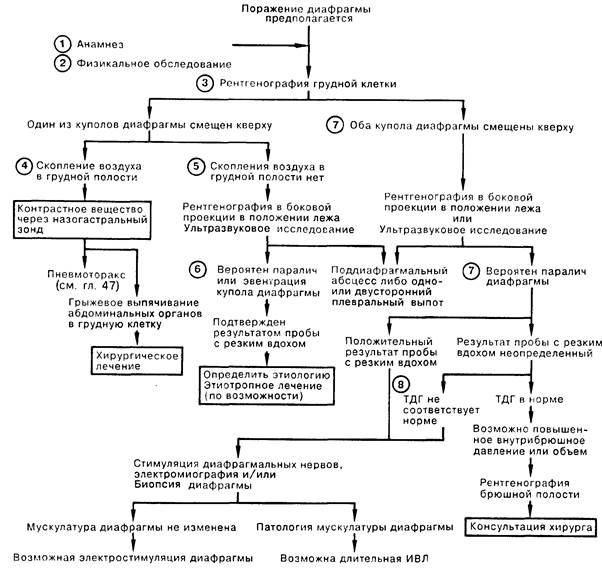
1. Травматический разрыв диафрагмального нерва (нервов) или разрыв одного (или обоих) купола диафрагмы может привести к внезапному прекращению дыхания. Многие диафрагмальные расстройства могут протекать бессимптомно либо с прогрессирующим диспноэ, которое усугубляется в положении лежа, когда органы брюшной полости сдвигают оба купола диафрагмы в сторону головы. Расстройство функции диафрагмы следует подозревать у больных, которые не могут дышать самостоятельно без ИВЛ, поскольку клинически значимые или субклинические формы нарушения функции куполов диафрагмы осложняют, вероятно, многие виды дыхательной недостаточности.
2. Недостаточность или дисфункция куполов диафрагмы приводит к мобилизации во время вдоха других дыхательных мышц; в том числе наружных межреберных и шейных мышц. Отсутствие движения вверх—вниз одного из куполов отражается в отсутствии бокового смещения соответствующей половины грудной клетки. Если это движение отсутствует у обоих куполов, то сокращение остальных дыхательных мышц создает отрицательное давление в плевральной полости, подтягивающее во время вдоха куполы диафрагмы в сторону головы, что в свою очередь создает отрицательное внутрибрюшное давление, из-за чего брюшная стенка вместо движения наружу втягивается внутрь. Это парадоксальное движение брюшной стенки может быть не замечено врачом у пациента, находящегося в положении стоя, так как оба купола диафрагмы будут пассивно опускаться при вдохе, а у больного, находящегося в положении лежа, вдох приводит к проявлению феномена.
3. У 20% здоровых людей на рентгенограмме грудной клетки в прямой проекции можно обнаружить, что правый купол диафрагмы проецируется на плоскость, уровень которой колеблется от верхнего края пятого ребра до шестого межреберного промежутка по передней стенке грудной клетки. Левый купол диафрагмы расположен ниже, чем правый, на расстоянии, составляющем от половины до одного межреберного промежутка. Экскурсия куполов диафрагмы при максимальном вдохе составляет от 3 до 6 см.
4. Грыжевое смещение органов брюшной полости может произойти через врожденный дефект в пояснично-реберном треугольнике либо в результате травматического разрыва, обычно при тупой абдоминальной травме. Чаще встречаются повреждения левого купола, возможно, благодаря тому, что печень защищает правую половину диафрагмы.
5. Эвентрацией называют врожденную аномалию, заключающуюся в нарушении развития мышц части купола, одной или обеих половин диафрагмы; обычно встречается лишь на левой стороне. Односторонний паралич наступает в результате нарушения проводимости диафрагмального нерва на стороне нарушения. Это состояние может быть идиопатическим, но чаще всего встречается при травме, оперативном вмешательстве или неопластическом заболевании. У взрослых односторонний паралич не нарушает или нарушает незначительно дыхательную функцию, кроме случаев, когда присоединяется другое заболевание, например пневмония; лечение требуется лишь по поводу второго заболевания. В то же время у новорожденных парадоксальный сдвиг парализованного купола диафрагмы в сторону головы может приводить к развитию дыхательной недостаточности.
6. Обнаруживаемые во время флюороскопии или ультразвукового исследования отсутствие смещения или смещение в сторону головы одного либо обоих куполов в ответ на резкое инспираторное движение (втягивание носом воздуха) могут встречаться при самых различных легочных плевральных и субдиафрагмальных расстройствах. Диагностическим критерием паралича диафрагмы служит ее парадоксальная экскурсия как минимум на 2 см в сторону головы при резком вдохе.
7. Двусторонний паралич диафрагмы может являться признаком мышечной слабости у больных с дыхательной недостаточностью самого различного генеза. Двусторонний паралич также может быть следствием повреждения шейного отдела спинного мозга на высоком уровне, проявлением генерализованного нейромы-шечного заболевания, например синдрома Гийена—Барре, либо возникать как изолированный феномен. В последних случаях паралич сам по себе служит причиной дыхательной недостаточности.
8. Так как при вдохе дыхательные мышцы сокращаются, а купола диафрагмы пассивно смещаются в сторону головы, и давление в плевральном пространстве, и давление в брюшной полости остаются отрицательными; следовательно, трансдиафрагмальный градиент давления (ТДГ) не возникает. Измерение этого градиента посредством введения пищеводного и желудочного баллонов служит окончательным диагностическим тестом для распознавания двустороннего паралича диафрагмы.
9. Успешное лечение основного заболевания при расстройстве функции диафрагмы вследствие мышечной слабости обычно приводит к обратному развитию имеющихся нарушений. Паралич, возникший на фоне нейромышечного заболевания, обычно требует проведения длительной ИВЛ, чаще всего в режиме перемежающегося положительного давления. Для больных с неповрежденной мышцей диафрагмы следует рассмотреть возможность электрической стимуляции диафрагмальных нервов на уровне грудного или шейного отдела.
Глава 46
АСПИРАЦИЯ ЖЕЛУДОЧНОГО СОДЕРЖИМОГО В ДЫХАТЕЛЬНЫЕ ПУТИ
1. К первой группе факторов, предрасполагающих к аспирации желудочного содержимого, относятся: увеличение объема желудочного содержимого или повышение внутрижелудочного давления, наблюдаемые при обструкции привратника или асците. Факторы, которые позволяют осуществиться забросу содержимого желудка в глотку или провоцирующие этот заброс, составляют вторую группу. К ним относят грыжу пищеводного отверстия диафрагмы, а также введение гастроскопа. К третьей группе предрасполагающих факторов относят нарушения функции глотки, наступающие, например, при коме или местной анестезии и допускающие движение жидкого желудочного содержимого в трахею. Профилактика имеет решающее значение; среди больных с подтвержденной аспирацией смертность достигает 50%. Важное значение имеет тщательный уход за больными из группы риска по этому осложнению. Например, введение назогастрального зонда не всегда позволяет эффективно эвакуировать желудочное содержимое, но может привести к функциональной несостоятельности желудочно-пищеводного соединения, а также спровоцировать рвоту во время его введения. При уходе за больным, находящимся в полукоматозном состоянии, ему следует придать положение «лежа на боку» со слегка опущенной головой, а при кормлении через назогастральный зонд голову больного следует приподнять. При нарушении глотания или затемненном сознании иногда приходится вводить больному эндотрахеальную трубку с манжеткой.
2. Нередко диагноз аспирации ставится лишь методом исключения, но иногда медицинский персонал может быть свидетелем рвоты и аспирации у больного; или желчь обнаруживают в виде примеси в трахеальном секрете либо в виде пятен на подушке. Аспирация может представлять немедленную угрозу жизни больного; в зависимости от характера и количества может вызвать частичную или полную обструкцию дыхательных путей; признаками асфиксии в этом случае являются судорожные дыхательные движения либо апноэ. Решающую роль играет немедленное удаление аспирата всеми доступными методами; следует прочистить пальцем глотку, опустить голову больного, отсосать аспират или провести прямую ларингоскопию.
3. Другим вариантом клинической картины является прогрессирующее угнетение дыхания и гемодинамическая нестабильность в течение первых 24 ч. Химическое раздражение кислым желудочным содержимым, особенно если его рН менее 2,5, приводит к воспалению и отеку. Часто встречающаяся гиповолемия требует коррекции в/в введением жидкости. Хрипы на выдохе указывают на обструкцию бронхов малого калибра. Лечение заключается во введении эуфиллина в/в и орципреналина ингаляционно. Противоречивые данные об эффективности кортикостероидов при аспирации не позволяют рекомендовать их широкое применение; однако показанием к введению стероидов может быть резистентное к другим препаратам повышение сопротивления дыхательных путей.
4. Признаками продолжающегося нарушения дыхательной функции являются тахипноэ, тахикардия, гипоксия при вдыхании воздуха с высоким содержанием кислорода, а также часто встречающееся после аспирации чередование гиперкапнии с гипокапнией. В ходе лечения может возникнуть необходимость эндотрахеальной интубации и проведения ИВЛ.
5. Непосредственной реакцией на аспирацию, даже в отсутствие инфекции, может быть лихорадка, лейкоцитоз и увеличение вязкости мокроты. Легочная инфекция развивается чаще всего в течение 2—14 сут после аспирации. Распознать инфекционное осложнение позволяют ухудшение состояния больного, обнаружение возбудителя в мазке или при бактериологическом исследовании мокроты и/или крови, плевральной жидкости, а также появление или увеличение ранее имевшихся инфильтратов на рентгенограмме грудной клетки. Выбор антибиотика зависит от возбудителя, обнаруженного при бактериологическом исследовании, и определения его чувствительности. При необходимости антибиотикотерапию начинают до получения результатов таким образом, чтобы назначаемые препараты были эффективны в отношении внебольничных анаэробных возбудителей, а также действовали на возбудителей больничных аэробных и анаэробных инфекций. Профилактически антибиотики назначают лишь в случае аспирации желудочных масс, заведомо содержащих большое количество патогенных микроорганизмов.
6. Даже в отсутствие признаков инфекции наблюдение за больным должно продолжаться 3—4 нед, так как иногда легочная инфекция может развиться более чем через 2 нед после эпизода аспирации.

Глава 47
|
|
|
|
|
Дата добавления: 2015-05-09; Просмотров: 778; Нарушение авторских прав?; Мы поможем в написании вашей работы!