
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Техника местного гемостаза при гастродоуденальных кровотечениях
|
|
|
|
Введение зонда в тонкую кишку с целью энтерального питания
В) Дренирование через кишечную стому по И.Д.Житнюку (А.Ю.Сапожков, В.И. Никольский,1992).
Б) Дренирование через гастростому по Ю.М.Дедереру;
А) Назогастральное (назоинтестинальное);
Дренирование культи 12-перстной кишки
Показания: декомпрессия культи 12-перстной кишки после операции резекции желудка по методу Бильрот - 11 и его модификаций; в случаях технических трудностей при формировании культи, как средство профилактики ее несостоятельности.
Методика дренирования: в операционной зонд проводится через гас-троэнтероанастомоз в приводящую петлю кишки под визуально-мануаль-ным контролем хирурга. Лучше использовать двухпросветный зонд, длинный конец которого дренирует 12-перстную кишку, а короткий - культю желудка. Это позволяет избежать нередко многократных и мучительных для больного зондирований культи желудка, что в свою очередь устраняет опасность случайного извлечения зонда из 12-перстной кишки, весьма реальной при параллельных манипуляциях желудочным зондом. Длительность зондирования обычно составляет 5-7 дней и прекращается при восстановлении функции желудочно-кишеч-ного тракта (рис. 107).

|
Рис. 107. Схема декомпрессии культи двенадцатиперстной кишки и дренирования желудка двухпросветным зондом.
Осложнения: эрозии, изъявления слизистых носоглотки, пищевода и желудка.
2.5.3. Дренирование тонкого кишечника
Основной лечебный эффект дренирования тонкого кишечника заключается в устранении внутрикишечной гипертензии и удалении токсического содержимого из ее просвета. Угнетение двигательной функции тонкой кишки с одновременным нарушением ферментативной активности кишечного сока приводит к ее гиперколонизации микроорганизмами, несвойственными этому отделу желудочно-кишечного тракта- Целостность слизистой кишки может быть нарушена при различных ситуациях, связанных с нарушением перфузии и гипоксии, что приводит к перемещению эндотоксинов из кишечного тракта в мезентериальные лимфатические узлы и портальную систему. Тонкая кишка в таких условиях становится одним из главных источников прогрессирующей интоксикации. Если защитная система гепатоцитов не выполняет барьерной функции, бактерии и эндотоксины проникают в систему общей циркуляции. Таким образом, транслокация кишечной флоры может быть источником развития системного воспалительного ответа и формирования полиорганной недостаточности. В связи с этим важное значение приобретает деконтаминация кишечника, начиная с этапа операции.
Показания к назоинтестинальному дренированию:
1) Паретичное состояние тонкой кишки; 2) Токсическая фаза разлитого перитонита; 3) Резекция кишки или ушивание отверстия в ее стенке в условиях пареза или разлитого перитонита; 4) Релапаротомия при ранней спаечной или паралитической кишечной непроходимости; 5) Повторные оперативные вмешательства по поводу спаечной кишечной непроходимости.
Основные задачи, выполняемые с помощью дренирования тонкого кишечника: декомпрессионная, детоксикационная, профилактическая и каркасная. Первая осуществляется одномоментно или пребывание зонда в просвете кишечника ограничивается от трех до четырех суток. Наиболее оправдана однократная декомпрессия при механических формах кишечной непроходимости у больных пожилого и старческого возраста с тяжелыми сопутствующими заболеваниями сердечно-сосудистой и дыхательной систем, а также у больных с высоким риском послеопераци-
онных осложнений, связанных с длительным нахождением зонда в просвете кишки (коагулопатия, кахексия и т.д.).
Детоксикационная задача позволяет выполнить комплекс внутри-кишечной детоксикации, что достигается лаважом просвета кишки проточной водой или солевыми растворами сразу после удаления токсичного кишечного содержимого. В послеоперационном периоде проводят энтеросорбцию. Основной механизм энтеросорбентов заключается в поглощении токсичных веществ, образующихся в просвете кишки (индол, скатол, аммиак, токсические пептиды) а также в способности сорбировать патогенные кишечные бактерии. Кроме того, происходит биотраисформация высокотоксичпых продуктов в менее токсичные и даже безвредные вещества. Используемые энтеросорбенты должны быть удобны для внутризоидового введения, быстро распространяется в просвете кишки, не нарушая дренажной функции кишечного зонда. Этим требованиям соответствуют препараты, разработанные на основе низкомолекулярного поливинилпирралидона - энтеродез, энтеросорб и эн- теросгель, а также энтеросорбенты: «белая глина», мелкозернистый сорбент марки СКН. В качестве энтеросорбентов используются растворы для парентерального введения: неогемодез, гемодез, реополиглю-кин, реоглюман.
Методика энтеросорбции: навески сорбентов по 10-15 г разводят в 200 мл воды или физиологического раствора натрия хлорида и вводят в | просвет кишки. Зонд пережимается на 40-60 минут, а затем открывается на свободный сток. Кратность процедуры 5-6 раз в сутки. Такая же методика используется при энтерсорбции парентеральными растворами. Углеродные сорбенты типа СКН следует применять по мере восстановления двигательной активности кишечника, в противном случае возможно усиление его пареза. Интестинальная терапия в послеоперационном периоде дополняется назначением антиоксидантов - димексида и аллопурино-ла. Димексид является антисептиком с «транспортными» свойствами, что позволяет ему проникать в клетку вместе с молекулами лекарственных веществ. Энтерально димексид вводится в дозировке 250 мг/кг, аллопу-ринол - 5 мг/кг в 5% растворе димексида.
Сущность профилактической интубации состоит в предупреждении ранней спаечной и послеоперационной паралитической непроходимос- тей, несостоятельности межкишечных анастомозов и кишечных швов.
Показанием к каркасному дренированию служит спаечный процесс в брюшной полости с частыми рецидивами спаечной болезни и кишечной непроходимости. Обязательным условием для каркасного дренирования
являются выделение всей тонкой кишки от спаек и сращений, тотальная ее интубация, укладывание в виде 5-8 горизонтальных колец и длительное, до семи и более суток, нахождение зонда в просвете кишки.
Локализация назоинтестинального зонда в верхних отделах пищеварительного тракта может привести к рефлюксу тонкокишечного содержимого в желудок, что способствует развитию эрозивного гастрита и повышает риск регургитации желудочно-кишечного содержимого в дыхательные пути- Такие осложнения возможны при дренировании од-нопросветным зондом. Применение назогастроэнтерального зонда, предназначенного для одновременного раздельного дренирования желудка и топкой кишки, позволяет избежать указанных осложнений.
В лечении кишечной непроходимости и перитонита применяется кишечный лаваж с последующим проведением энтеросорбции. Для его проведения используется двухпросветные назоинтестинальные зонды, которыми дренируются начальные отделы тонкой кишки. Лечебный эффект достигается благодаря активной аспирации кишечного экссудата, который продуцируется преимущественно в начальных отделах тонкой кишки. В качестве диализирующей жидкости используются вода или сбалансированные солевые растворы. Фракционный диализ проводится через 3-4 часа с разовым объемом диализирующей жидкости до 800 мл. Проточный диализ предполагает одновременное введение диализирующей жидкости и постоянное аспирирование содержимого кишечника.
Относительными противопоказаниями для кишечного диализа являются тяжелые водно-электролитные нарушения и гиповолемия, неустойчивые показатели гемодинамики. Основная цель кишечного диализа сводится к механическому удалению токсичных веществ, подготовке кишки к эптеросорбции и продолжительность его не должна превышать двух суток.
Техника дренирования: осуществляется во время операции хирургом. Зонд длиной 2-2,5 м, одноканальный с внутренним диаметром 5-6 мм, имеет на протяжении 1-1,5 м множественные отверстия, а па конце оливу, которая облегчает манипуляции во время проведения через кишечник, но может травмировать слизистую носового хода, поэтому вначале зонд вводится через рот. Обычно трудности у хирурга возникают во время проведения зонда через привратник и 12-перстную кишку,
Важным моментом техники назогастральной декомпрессии кишечника является защита дыхательных путей, т.к. дренирование начальных отделов кишечника сопровождается излитием его содержимого через множественные отверстия зонда в желудок, пищевод и ротовую полость. He-303
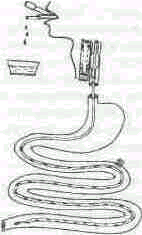
смотря на использование во время операции интубационных трубок с манжетами, попадание высокотоксичного инфицированного содержимого кишечника в полость рта, создает повышенную опасность развития аспи-рационного синдрома. Защита дыхательных путей достигается следующим образом: вначале интубируется пищевод трубкой 10-11 размера, раздувается ее манжета, внутренний просвет трубки и зонд обрабатываются вазелином. Зонд вводится через просвет введенной в пищевод трубки, наружный конец которой обеспечивает изливание содержимого кишечника наружу в почкообразный тазик у изголовья больного. Завершая введение зонда, хирург должен проконтролировать положение последнего отверстия зонда. Для исключения заброса кишечного отделяемого оно не должно располагаться в желудке (рис. 108).
|
Рис. 108. Схема незоинтестинального дренирования и защиты дыхательных путей.
В дальнейшем для выведения зонда через нос можно применить такой W прием: в носовой ход до ротовой полости проводится тонкий катетер, к | которому закрепляется наружный конец кишечного зонда и ретроградно извлекается. Большое значение имеет тщательная фиксация зонда, которая обычно осуществляется к коже лица пластырем. У больных с непрогнозируемым поведением возможна фиксация зонда с помощью лигатуры к крыльям носа.
Для повышения эффективности дренирования тонкого кишечника может использоваться декомпрессия различными вакуум-аспираторами. J
Обычно дренирование кишечника осуществляется в течение 4-5 дней т до полного восстановления его перистальтики. Чтобы избежать допол-
Jk 304 •
нительной травмы слизистой носа, зонд извлекается таким образом: с помощью шпателя и корнцанга захватывается зонд у задней стенки ротог-лотки, выводится из носовой в ротовую полость и, создавая периодически компрессию отсосом, удаляется из кишечника.
Осложнения: травмы слизистой носа с развитием кровотечения, нарушение механизма откашливания с последующей обструкцией трахео- бронхиального дерева и угрозой нисходящей инфекции.
Профилактика осложнений: соблюдение техники введения и выведения зонда, обработка слизистых носоглотки местными анестетиками, масляными растворами, санация трахео-бронхиального дерева и ротовой полости.
Широкое применение в хирургической и реанимационной практике находит послеоперационное энтеральное питание, которое отличается своей простотой, экономичностью, способствует эффективной коррекции метаболических нарушений. Как правило, используется после обширных операций на желудочно-кишечном тракте, в случае развития осложнений в виде анастомозитов при операциях на желудке.
Техника введения зонда: во время операции хирург проводит пластиковый или силиконовый зонд с наружным диаметром не более 2-3 мм за анастомоз на расстояние до 50-60 см. Тонкий зонд хорошо переносится больными, однако его трудно провести через пищевод и далее в кишечник. Перед наложением последних швов на анастомоз, хирург проводит в отводящий отдел кишки зонд на указанное расстояние, в это время анестезиолог вводит обычный назогастральный зонд в культю желудка. Обнаружив конец назогастрального зонда в операционной ране, хирург подшивает к нему проксимальный конец энтерального зонда, после чего он извлекается анестезиологом через носовую полость.
Для количественной оценки процессов переваривания и всасывания может использоваться двухканальный силиконовый зонд, работающий в режиме декомпрессии и введения питательной смеси одновременно. Конструктивно зонд выполнен следующим образом: общий диаметр 5-6 см, канал для пассажа смеси меньше, чем для аспирации; отверстия
| 20 Зак. 2399 |
аспирирующего канала расположены на 30-40 см ниже от первого канала; на конце зонда имеется олива, в которую может упираться мандрен в случае bi ^операционного проведения с помощью фиброгастроскопа (рис. 109,110).
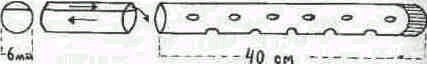
Рис. 109. Схема устройства двухканального зонда для энтерального питания и декомпрессии тонкого кишечника.

|
Рис. 110. Схема дренирования тонкого кишечника зондом для энтерального питания и зашита дыхательных путей при назоинтестинальном
дренировании.
Аспирацию невсосавшейся энтеральной смеси проводят активно с помощью различных отсосов. Удобно для этого использовать микрокомпрессор «ВК-1», модифицированный в микроотсос. Объем всосавшейся смеси определяется по разнице объемов введенного раствора и полученного при аспирации.
Осложнения: извлечение зонда при дополнительном зондировании желудка и поступление питательной смеси в нефункциониругощие верхние отделы желудочпо-кишечного тракта, что сопровождается усилением диспептического синдрома.
Профилактика осложнений: соответствующий уход за слизистой носоглотки; использование тонких желудочных зондов, обильно обра-
ботанных вазелином; в ряде случаев возможно подшивание зонда кетгу-товой нитью к зоне анастомоза.
Показания: кровотечения из варикозно-расширенных вен пищевода и желудка. Местный гемостаз осуществляется с помощью зонда Блэкмора. Он имеет три канала, два из которых служат для раздувания баллонов, предназначенных для сдавливания и механической остановки геморрагии, третий канал позволяет контролировать эффективность гемостаза и проводить зондовое питание.
Методика введения зонда Блэкмора: после анестезии ротоглотки одновременно с глотательными движениями больного, дистальный конец зонда и резиновые баллоны, смазанные вазелиновым маслом, проводят в полость желудка. Через канал нижнего желудочного баллона нагнетают 50-70 смЗ воздуха или 40-50 мл воды, затем зонд подтягивают в обратном направлении, кверху, до ощущения упора в области кардии желудка и фиксируют его к верхней губе больного. В дальнейшем раздувают пищеводный баллон, общий объем воздуха в баллоне составляет от 80 до 150 смЗ или 200-250 мл воды. Наполнять пищеводный баллон следует постепенно, дробными порциями для адаптации средостения к смещению его раздутым баллоном. Убедиться в правильности расположения зонда можно рентгенологически, заполнив баллоны контрастом (рис. 111).
После установления зонда аспирируют желудочное содержимое и промывают полость желудка до чистых промывных вод. Если из зонда кровь не поступает, значит кровоточащие вены сдавлены и кровотечение остановлено. Зонд извлекают через 48-72 часа в зависимости от переносимости его больным, массивности и продолжительности кровотечения. Перед удалением зонда баллоны опорожняют и оставляют в таком состоянии еще 1-2 часа для контроля за кровотечением.
Осложнения: изъязвления и перфорации стенок пищевода с последующим развитием медиастинита, пневмонии вследствие нарушения механизма спонтанной санации трахео-бронхиального дерева. Как правило, больные плохо переносят пребывание зонда в ротоглотке, поэтому необходимо применение седативной терапии.
Профилактика осложнений: для предупреждения развития пролежней на слизистой пищевода пневмобаллон должен периодически через 6-8 часов временно освобождаться от воздуха или воды.
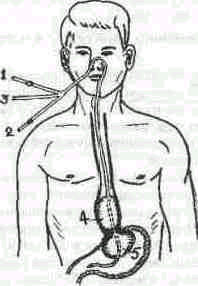
Рис. 111. Схема положения зонда Блэкмора с пневмобаллонами при кровотечении из вен пищевода. I - канал для введения воздуха в желудочный баллон; 2 - канал для введения воздуха в пищеводный баллон; 3 - просвет желудочного зонда; 4 - пишеводный баллон; 5 -желудочный баллон.
|
|
|
|
Дата добавления: 2013-12-13; Просмотров: 1371; Нарушение авторских прав?; Мы поможем в написании вашей работы!