
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Гострий панкреатит. Панкреатит - гостре запалення підшлункової залози, яке супроводжується активізацією її ферментів з наступним автолізом її ж тканин (рис
|
|
|
|
Панкреатит - гостре запалення підшлункової залози, яке супроводжується активізацією її ферментів з наступним автолізом її ж тканин (рис. 232).
Запальний процес може бути асептичним, особливо на ранніх стадіях захворювання, і гнійним - при приєднанні інфекції.
У структурі ургентної хірургічної патології гострий панкреатит займає 4-9 % від усіх гострих
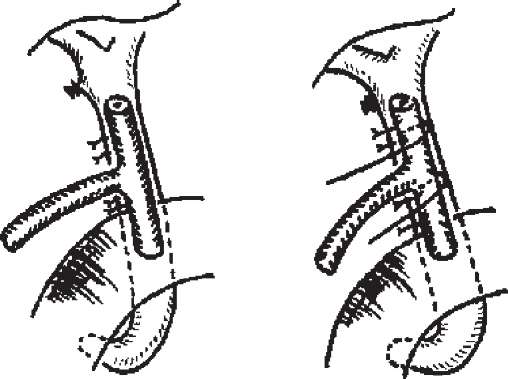 Рис. 231. Зовнішнє дренування холедоха за Кером.
Рис. 231. Зовнішнє дренування холедоха за Кером.
|
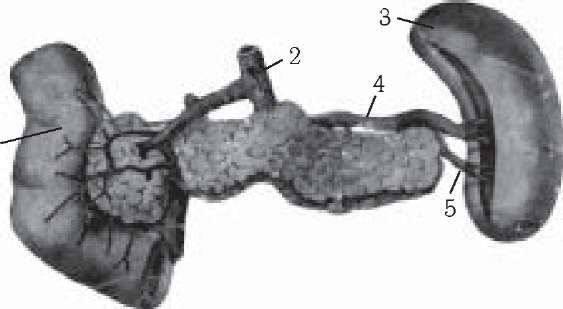 Рис. 232. Передня поверхня підшлункової залози: 1 - дванадцятипала кишка;
Рис. 232. Передня поверхня підшлункової залози: 1 - дванадцятипала кишка;
|
2 - черевна артерія; 3 - селезінка; 4 - артерія захворюваНь °ргаШв черевН01 селезінки; 5 - хвостові артерії. порожнини.
Основними причинами гострого панкреатиту є: а) захворювання жовчних шляхів (калькульозний холецистит, холедохолітіаз, холангіт); б) зловживання алкоголем, жирною, гострою їжею; в) підвищення тиску в дванадцятипалій кишці (дуоденостаз, порушення функції фатерового сосочка); г) інфікування проток і тканини підшлункової залози; д) травми підшлункової залози; е) автоімунні процеси в організмі.
Пусковим механізмом панкреатиту є пошкодження ацинозних клітин підшлункової залози та виділення клітинного ферменту - цитокінази.
Остання зумовлює перехід неактивних ферментів у активні (трипсиногену в трипсин, хемотрипсиногену в хемопсин), активує ліпазу та амілазу, що призводить до автолізу контактних клітин залози і розвитку панкреатиту.
Класифікація гострого панкреатиту (О.О. Шалімов і співавт., 1990):
І. За морфологічними змінами.
1. Набряковий панкреатит: а) серозний; б) серозно-геморагічний.
2. Некротичний панкреатит: а) геморагічний; б) жировий; в) змішаний.
3. Гнійний панкреатит: а) первинно-гнійний; б) вторинно-гнійний; в) загострення хронічного гнійного панкреатиту.
|
|
|
II. За ступенем тяжкості: 1) легкий ступінь; 2) середній; 3) тяжкий; 4) надзвичайно тяжкий (блискавичний).
III. За клінічним перебігом: 1) прогресуючий; 2) регресуючий; 3) рецидивний.
IV. За наявністю ускладнень: 1) місцеві ускладнення; 2) внутрішньочеревні; 3) ускладнення з боку інших органів і систем.
Клінічні ознаки. Основні ознаки панкреатиту залежать від стадії захворювання і характеру морфологічних змін у паренхімі залози (набряк, панк- реонекроз та ін.). Головною ознакою гострого панкреатиту є сильний опері- зувальний біль у верхній половині живота, який поширюється на поперекову ділянку, ліву половину грудної клітки. У хворих виникають диспепсичні розлади: нудота, багаторазове блювання, що не приносить полегшення.
Поряд із цим, виявляють виражені гемодинамічні порушення: тахікардію, аритмію, зниження артеріального тиску, може настати колапс (гостра серцева недостатність).
При пальпації живота виявляють виражений біль у проекції підшлункової залози, позитивний симптом Керте (біль і резистентність черевної стінки на 6-7 см вище пупка), симптом Мейо-Робсона (біль при пальпації в лівому реберно-хребтовому куті); симптом Воскресенського (відсутність пульсації черевної аорти).
Внаслідок ферментемії та інтоксикації виникають ознаки капіляротоксикозу: шкірний симптом Мондора (фіолетові плями на обличчі і тулубі); симптом Холстеда-Турнера (фіолетові плями на животі); симптом Куле- на (жовтушність у ділянці пупка); симптом Грюнвальда (крововиливи в ділянці пупка).
У клінічному перебізі гострого панкреатиту виділяють три періоди (В.С. Савельев і співавт., 1978; Л.Я. Ковальчук і співавт., 1999).
I період (гемодинамічних порушень і панкреатогенного шоку) триває протягом 2-3 діб. Найхарактернішими ознаками вважають порушення центральної гемодинаміки, зменшення об'єму циркулюючої крові та розлади мікро- циркуляції, що спочатку виникають внаслідок ангіоспазму, а надалі - в результаті приєднання внутрішньосудинного згортання й відкладання формених елементів крові.
|
|
|
II період (недостатності паренхіматозних органів) розпочинається з 3-7- го дня хвороби. При цьому спостерігають порушення функцій органів і систем, ознаки серцево-судинної, печінкової і ниркової недостатності та наростання порушень дихання. У цей період можливі ураження центральної нервової системи, які зводяться в основному до розладів психіки, появи галюцинацій та розвитку коми.
III період (постнекротичних дистрофічних і гнійних ускладнень) настає через 1-2 тижні після початку захворювання. Під час цього, на фоні прогресування некротичних процесів у підшлунковій залозі, розвиваються дегенеративні зміни, виникають парапанкреатичні інфільтрати та кісти, фіброз підшлункової залози. Поряд із цим, може розвиватись також асептична за- очеревинна флегмона, яка посилює інтоксикацію. При приєднанні інфекції виникає гнійний панкреатит. Протягом цього періоду у хворих можуть розвиватись такі ускладнення, як арозивні кровотечі, внутрішні чи зовнішні нориці, заочеревинна флегмона.
Важливе значення у встановленні діагнозу мають лабораторні та інструментальні методи дослідження. При дослідженні крові виявляють гіперамі- лаземію - збільшення кількості амілази, гіперглікемію - збільшення кількості цукру в крові, гіпокальціємію - зменшення кількості кальцію, гіпопротеїнемію - зменшення кількості білка, гіпербілірубінемію - збільшення кількості білірубіну, появу метгемоглобіну в крові, а також лейкоцитоз і зсув лейкоцитарної формули вліво. В аналізі сечі спостерігають збільшення кількості діастази (діастазурія), збільшення кількості еритроцитів (мікрогематурія) та ін.
При рентгенологічному обстеженні спостерігають здуття попереково-ободової кишки, нечіткість контурів лівого поперекового м'яза (симптом Тобіа).
При УЗД виявляють збільшення розмірів підшлункової залози, неоднорідність структури паренхіми.
Комп'ютерна томографія дає можливість точніше виявити зміни в підшлунковій залозі та навколишніх органах.
В окремих випадках для уточнення діагнозу використовують лапарос- копію або лапароцентез, за допомогою яких можна виявити перитонеальний випіт, плями жирового некрозу, геморагічну імбібіцію заочеревинної клітковини, запальний інфільтрат у зоні дванадцятипалої кишки та ін.
|
|
|
При встановленні остаточного діагнозу гострого панкреатиту необхідно проводити диференційну діагностику з такими захворюваннями: 1) гострими хірургічними захворюваннями органів черевної порожнини (перфо- ративна виразка, гострий холецистит, кишкова непрохідність та ін.); 2) захворюваннями серця і судин (інфаркт міокарда, тромбози мезентеріальних судин та ін.); 3) нирковою колікою, пієлонефритом та ін.
Лікування. Хворих на гострий панкреатит госпіталізують у хірургічне відділення, у тяжких випадках - у реанімаційне. При лікуванні гострого панкреатиту основною є консервативна терапія. Хірургічне лікування повинно доповнювати консервативну терапію при відсутності ефекту від неї і розвитку ускладнень.
Консервативне лікування розпочинається із забезпечення функціонального спокою підшлункової залози. Призначають голод до відновлення моторно-евакуаторної функції шлунково-кишкового тракту; за допомогою назо-гастро-дуоденального зонда проводять постійне спорожнення (декомпресію) шлунка і дванадцятипалої кишки.
Для боротьби з больовим синдромом призначають аналгетики, спазмолітики і антигістамінні препарати; проводять паранефральну, парапанкреатич- ну новокаїнову блокаду - вводять 150-200 мл 0,25 % розчину новокаїну.
Для пригнічення панкреатичної секреції здійснюють шлункову гіпотермію (за допомогою спеціального зонда і холодної проточної води); призначають атропін, даларгін, сандостатин; антиферментну терапію (контрикал, трасилол, гор- докс, панкреатична рибонуклеаза); цитостатики (5-фторурацил, 5 мг 5 % розчину фторафуру протягом 2-3 діб). Широко застосовують внутрішньовенно 5 % розчин С-амінокапронової кислоти (по 100 мл 1-2 рази на добу), проводять корекцію водно-електролітного, білкового, вуглеводного та інших обмінів.
|
|
|
Для покращення мікроциркуляції в тканинах і реологічних властивостей крові призначають реополіглюкін, реоглюман, перфторан, гепарин, каль- ципарин, фраксипарин.
Проводять дезінтоксикаційну терапію (неогемодез, неокомпенсан, форсований діурез та ін.), при недостатній дезінтоксикації - очищення крові за допомогою лімфосорбції шляхом дренування грудної лімфатичної протоки на шиї в проекції ніжок лівого груднино-ключично-соскоподібного м'яза. Тяжким хворим призначають антибактеріальну і протизапальну терапію (бутадіон, індометацин, вольтарен та ін.).
Якщо не виникає показань до хірургічного лікування, інтенсивну терапію продовжують до стійкого затихання гострих явищ (2-3 доба - при легкій формі і 7-8 - при тяжких формах).
Показаннями до хірургічного лікування є погіршення стану хворого, відсутність позитивної динаміки від консервативної терапії протягом 24-48 год і поява симптомів перитоніту та деструктивного панкреатиту.
Вибір методу і об'єму операції при панкреатиті залежить від його форми, локалізації і поширеності некротичного процесу.
При гострому набряковому панкреатиті, геморагічній імбібіції або наявності стеатонекрозів проводять новокаїнізацію парапанкреатичної клітковини, широке розкриття заочеревинного простору довкола залози та в бокових ділянках живота з транслюмбальним дренуванням сумки малого сальника і перипанкреатичної зони.
При біліариому панкреатиті, ферментативному холециститі проводять холецистектомію із зовнішнім дренуванням холедоха. У старих і тяжкохворих декомпресію жовчних шляхів здійснюють через холецистостому.
При вогнищевих некрозах підшлункової залози проводять секвестрек- томію з оменто-панкреатопексією і дренуванням, черевної порожнини.
При сегментарному некрозі залози проводять некректомію або резекцію частини органа (хвоста, тіла).
При тотальному панкреанекрозі виконують панкреатектомію (повне видалення залози) або панкреатодуоденальну резекцію.
|
|
|
|
|
Дата добавления: 2014-11-18; Просмотров: 1227; Нарушение авторских прав?; Мы поможем в написании вашей работы!