
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Коринебактерии
|
|
|
|
Дифтерия кожи может присоединиться к ранее существовавшим дерматозам, возникать вторично путем внедрения коринебактерии дифтерии в кожу при поражении зева, носа, глаза. Дифтерийные язвы ограничены, округлой или неправильной формы, покрыты большей частью серо-зеленоватым налетом, болезненны, развиваются на половых органах у женщин и детей. Род Corynebacterium объединяет около десятка видов, из которых только один С. diphtheriae является патогенным для человека. Бактерии рода Corynebacterium имеют характерную форму небольших палочек с булавовидными утолщениями на концах. Все коринебактерии являются грамположительными, неподвижными, не образующими спор и выраженных капсул.
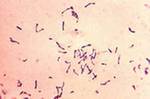
Бифидобактерии
грамположительные палочки, строгие анаэробы, представители облигатной микрофлоры.
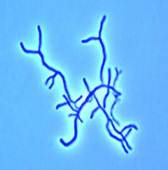
гарднереллы - это микроорганизмы, которые наряду с другими микроорганизмами (облигатными анаэробами), вызывают бактерильный вагиноз. Для постановки диагноза "бактериальный вагиноз" необходимо провести комплексное исследование вагинального отделяемого, включающего микроскопию мазка по Грамму
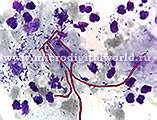
Урогенитальный кандидоз является актуальной междисциплинарной проблемой. Кандидозный вульвовагинит в 85 - 90% случаев вызывают грибки Candida albicans.
Примерно 20 - 40% женщин являются бессимптомными носителями этих грибков, обитающих во влагалище или прямой кишке. Большинство женщин хотя бы раз в жизни перенесли острый кандидозный вульвовагинит. Обычно к развитию заболевания предрасполагает беременность, применение пероральных контрацептивов или антимикробная терапия.
Кандидоз – заболевание слизистых оболочек, кожи и внутренних органов, вызываемое дрожжеподобными грибами рода Candida. Общая или местная химиотерапия и особенно использование антибиотиков широкого спектра действий может быть причиной резких изменений микрофлоры и вести к развитию кандидозного вагинита или других заболеваний. Хирургические вмешательства на половых путях также ведут к снижению количества лактобактерий и выраженной пролиферации тех видов микробов, которые потенциально способны вызвать послеоперационные инфекционные осложнения.
Поражение мочеполового тракта является одним из наиболее часто встречающихся проявлений кандидоза. Вопрос о значении полового пути передачи урогенитального кандидоза на сегодняшний день окончательно не решен.
Медико-социальная значимость этого заболевания подчеркивается включением его в число инфекционных заболеваний, подлежащих обязательному статистическому учету в соответствии с приказом Министерства здравоохранения Российской Федерации № 286 от 07.11.1993 г.
Урогенитальный кандидоз вызывается дрожжеподобными грибами рода Candida, в 90% случаев – Candida albicans.
Возникновению урогенитального кандидоза способствуют эндогенные (эндокринопатии, иммунная недостаточность и др.) и экзогенные (антибиотикотерапия, применение гормональных лечебных и контрацептивных препаратов, иммунодепрессантов и т.д.) факторы.
Роль нерациональной антибактериальной терапии в развитии кандидоза обоснована большим числом исследований, в которых решающее значение придается подавлению нормальной микрофлоры организма. Ряд антибиотиков оказывает прямой стимулирующий эффект на клетки Candida, усиливая их деление. Кортикостероиды снижают устойчивость макроорганизма и способствуют развитию поверхностного кандидоза, который затем может приобретать диссеминированный характер. Один из путей попадания возбудителя в организм и, связанный с этим системный кандидоз, реализуется за счет парентеральных вмешательств. Перфузия лекарственных веществ, а также парентеральное питание приводят к местному раздражению тканей и попаданию в них возбудителей кандидоза с наружных покровов больного и из окружающей среды.
Зондирование полостей сердца, протезирование клапанов, оперативные вмешательства на ЖКТ – таковы основные факторы парентерального внедрения грибов рода кандида в организм. По данным зарубежных исследователей генерализованные формы кандидоза, обусловленные распространением грибов, часто отмечаются у наркоманов, которые, как правило, игнорируют правила асептики и антисептики. В последние годы установлено, что кандидоз развивается с высокой частотой у лиц с синдромом приобретенного иммунодефицита.
В настоящее время нет единой клинической классификации урогенитального кандидоза. Предлагается различать кандидоносительство, острый и хронический рецидивирующий урогенитальный кандидоз; характерным проявлением урогенитального кандидоза на слизистых является образование резко ограниченных налётов серо-белого цвета, как бы вкраплённых в слизистую оболочку вульвы и влагалища. Выделения носят характер серозного экссудата, хлопьевидные, “творожистые” или густые сливкообразные. Отмечаются субъективные ощущения в виде зуда в области гениталий, жжение, болезненности в области расчёсов и при мочеиспускании. У мужчин урогенитальный кандидоз проявляется в виде баланита или баланопостита, характеризующегося эритематозными очагами с беловато-серым налётом и зудом. Кандидозный вульвовагинит, баланит, баланопостит развиваются изолированно или в сочетании с другими формами кандидоза.
Частота кандидозного вульвовагинита у беременных в 10 -12 раз выше, чем в контрольных группах. Предполагают, что беременность является предрасполагающим фактором для развития кандидоза из-за иммунодепрессивного действия высокого уровня прогестерона. Первичное инфицирование грибами рода Кандида происходит в родовых путях, чему способствует увеличение частоты носительства на слизистых оболочках влагалища матери в конце беременности. У новорожденных детей кандидоз является первичной инфекцией, что связано с не совершенствованием защитных систем организма. Долгое время считали, что трансплацентарный путь заражения при кандидозе не имеет места, однако в последние годы обобщены сведения о десятках случаев врожденного кандидоза. Установлено, что значительная часть женщин, у которых развился кандидоз плода, использовали длительное время внутриматочные контрацептивы.
Развитие кольпитов обуславливается в большей степени трихомонадным, грибковым и гарднереллезным поражением, нежели хламидиями и гонококками, которые не способны размножаться в многослойном плоском эпителии и чувствительны к кислой среде влагалища. Возбудителями кандидоза являются грибы рода кандида один из наиболее часто встречающихся видов.
Грибы этого рода, в виде сапрофита широко распространены в природе, является сапрофитом для человека, но при определенных условиях становится патогенным и причиняет острые и хронические инфекции.
Полиморфизм клинических проявлений заболевания кандидозом обуславливает разнообразие патологического материала, подлежащего лабораторному исследованию.
Вначале производят исследование нативного материала. Обнаружение нитчатой фазы возбудителя (мицелия или псевдомицелия) является важным свидетельством о наличии кандидоза. Принимая во внимание возможность кандидоносительства, диагноз урогенитального кандидоза устанавливается при наличии клинических проявлений заболевания и микроскопического выявления грибов рода Candida с преобладанием вегетирующих форм (почкование, псевдомицелий). Обнаружение грибов при отсутствии симптомов не является показанием к лечению, поскольку они выявляются у 10-20% здоровых женщин.
Наиболее достоверным методом исследования является культуральный с количественным учетом колоний грибов, который не нашёл широкого практического применения.

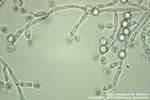
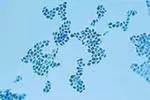
&2Хламидиоз урогенитальный
Хламидиоз урогенитальный – одно из распространенных заболеваний, передаваемых половым путем. Причинами такого распространения являются субъективно бессимптомное или малосимптомное клиническое течение, сложность и нетрадиционность диагностики, проблемность лечения, отсутствие мер профилактики. Несмотря бессимптомную или малосимптомную клинику, последствия инфекции могут быть очень серьезными: развиваются постинфекционные (реактивные) артриты, увеличивается частота внематочной беременности, наблюдаются хронические абдоминальные боли, отмечается невынашивание беременности, патология новорожденных. Особое место занимает хламидийный сальпингит и воспаление тазовой брюшины, приводящее к трубному и перетониальному бесплодию.
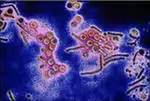
Хламидии – являются патогенными облигатными внутриклеточными бактериями, для которых характерен энергозависимый паразитизм. Основные формы хламидий представляют элементарные тельца (ЭТ) – инфекционная форма возбудителя (обеспечивающая передачу инфекцию) и ретикулярные тельца (РТ) – форма внутриклеточного существования паразита, обеспечивающая репродукцию микроорганизмов.
ЭТ попадают в клетку хозяина при фагоцитозе, из поверхностных мембран клетки хозяина вокруг ЭТ образуется вакуоль – эндосома. Затем ЭТ превращается в РТ – форму более крупную. Внутри эндосомы, эта форма увеличивается в размерах и многократно делится, в итоге вся вакуоль заполняется ЭТ, образовавшимся из РТ и превращается во включения в цитоплазме клетки хозяина. Одновременно в клетку хозяина может проникнуть несколько ЭТ и каждое из них образует эндосому, но все они стремятся слиться между собой на ранней стадии инфекционного процесса, давая начало новому «включению» на каждую
инфицированную клетку.
В итоге последовательных преобразований и изменений происходит разрыв клетки- хозяина, сопровождаемый процессом повреждения мембраны, и на этом через 48 - 72 ч (в зависимости от штамма микроорганизма и состоянии клетки – хозяина) цикл заканчивается. Новообразованные ЭТ выходят из клетки-хозяина и инфицируют новые клетки. При отсутствии этиотропной терапии начинается новый цикл.
Чувствительность хламидий к различным воздействиям.
Хламидии чувствительны к действию коротковолновых и длинноволновых УФО и высокой температуре.
• Внеклеточные хламидии теряют инфекционность в течение 24 - 36 ч при температуре – 35˚ – 37˚, соответствующей их наибольшей метаболической активности в период размножения в клетке-хозяине. При нагревании до 38˚ в течении 2 ч хламидии сохраняют жизнеспособность, но теряют свойство блокировать слияние лизосом с эндосомами.
• Установлена возможность сохранения заражения хламидиями материала (х/б ткань) до 2 суток при температуре 18 -19 градусов.
• Урогенетальные штаммы хламидии высокочувствительны к 70% этанолу, 0,5 % фенола, 2% лизола, 0,05% серебра натрия, 0,1% калия йода, 0,5% перманганата, 25% перекиси водорода
Таким образом, хламидии, близки по структуре и химическому составу к классическим бактериям, но не обладают многими метаболическими механизмами, необходимыми для самостоятельного размножения.
Хламидии не являются нормальными представителями микрофлоры человека. Обнаружение хламидии указывает на наличие инфекционного процесса. Отсутствие клинических симптомов заболевания обусловлено, как правило, лишь временным равновесием между паразитами и хозяином в условиях, ограничивающих размножение патогенного внутриклеточного организма, но не препятствующих ему.
Исследованиями подчеркивается уникальность биологии хламидии, которая выражается в обязательном внутриклеточном энергозависимом паразитизме и чередовании циклов развития с наличием двух независимых и абсолютно непохожих ни морфологически, ни функционально форм жизни. Естественно, что такие свойства отражаются на эпидемиологических особенностях клинических проявлениях инфекции.
Пути передачи хламидийной инфекции:
1. Половой (при урогенетальных заболеваниях)
2. Интранатальный (врожденный)
3. При прохождении через родовые пути
4. Аутоинфицирование (глаза, суставная полость)
5. Контактный (трахома)
5. Аэрогенно-аэрозольный (респираторные формы, орнитоз)
6. Бытовой (девочки?)
Диагноз хламидиоза основывается на данных анамнеза, клинического обследования и результатов лабораторного исследования.
1. Культурапьный метод традиционно считают надежным способом выделения хламидии. Являясь облигатным внутриклеточными паразитоми, они не растут на искусственных питательных средах. Для культивирования используют клетки Мак-Коя.
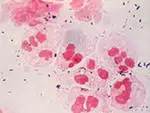
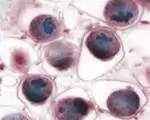
2. Цитологический метод связан с прямым окрашиванием мазков- отпечатков способом Романовского - Гимзы. На сегодняшний день чувствительность и специфичностьэтого метода не превышает 30%. Цитологический метод давний, распространенный и простой в техническом плане. Он основан на индикации хламидии непосредственно в пораженных клетках и предусматривает обнаружение цитоплазматических включений, образуемых хламидиями, при окрашивании морфологических структур микроорганизма. ЭТ имеют розовато-фиолетовый оттенок, РТ- голубоватый цвет. Обращать внимание при исследовании на метаплазированный эпителий.
3. Иммунофлюоресцентный метод - наиболее распространенный метод, диагностически значимый, уменьшает вероятность получения ложных результатов.
4. Серологическая диагностика хламидиоза- основан на выявлении специфичеких антител и их титра в сыворотке крови. Используют РСК, РИГА, ИФА.
5. Молекулярно-биологические методы, основанные на генетической специфике
инфекционных агентов. ПЦР- полимеразная цепная реакция определение специфической нуклеотидной последовательности, принадлежащей ДНК.
6. Экспресс-диагностика методом иммунохромографии и ферментоспецифической реакции. Сущность метода заключается в том, что при внесении образца клинического материала, предположительно содержащего Аг хламидий. В специфический планшет, происходит взаимодействие со специфическими Ат, ковалентно связанными с цветным латексом. Образовавшийся комплекс Аг-Ат движется- формируя окрашенную зону в случае положительного результата. Выполнение занимает примерно 30 минут.
!!! Для адекватной постановки диагноза желательно использовать 2 метода скринингового и подтверждающего, чтобы исключит ложноположительные и ложноотрицательные результаты.
|
|
|
|
|
Дата добавления: 2014-11-29; Просмотров: 2371; Нарушение авторских прав?; Мы поможем в написании вашей работы!