
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Гормональные исследования
|
|
|
|
Третичная НН (повреждения гипоталамуса различного генеза)
Вторичная НН
Центральная (гипоталамо-гипофизарная) надпочечниковая недостаточность
Первичная надпочечниковая недостаточность
1.1.Аутоиммунная деструкция коры надпочечников:
1.1.1.Изолированная1-НН 1.1.2.Аутоиммунный полигландулярный синдром 1типа
1.1.3.Аутоиммунный полигландулярный синдром 2 типа
1.2. Туберкулез надпочечников
1.3. Адренолейкодистрофия
1.4. Ятрогенная 1-НН (двусторонняя адреналэктомия)
1.5. Метастатическое и опухолевое поражение надпочечников
1.6.Геморрагический инфаркт надпочечников (ДВС-синдром, синдром Уотерхауса-Фриде-риксена)
1.7.Редкие причины: амилоидоз, грибковые инфекции, сифилис, ВИЧ-ассоциированный комплекс и др.
2.1.1. Терапия препаратами глюкокортикоидов
2.1.2. В рамках гипопитуитаризма
2.1.3. Изолированный дефицит АКТГ
Термином болезнь Аддисона в настоящее время принято обозначать первичную хроническую надпочечниковую недостаточность туберкулезного и аутоиммунного генеза, то есть варианты, которые описал английский врач Томас Аддисон (1793-1860). 1-ХНН является относительно редким заболеванием, частота новых случаев составляет от 40 - 60 до 100 - 110 на 1 млн. взрослого населения. Истинная частота центральных форм НН неизвестна, но ее наиболее частой причиной является подавление гипоталамогипофизарно-надпочечниковой системы на фоне хронической терапии глюкокортикостероидами.
Этиология первичного гипокортицизма. Аутоиммунная деструкция коры надпочечников (аутоиммунный адреналит) в настоящее время является основной причиной 1-ХНН, на ее долю в развитых странах приходится до 90% и более случаев 1-ХНН. Специфическими иммунологическими маркерами аутоиммунной деструкции коры надпочечников являются антитела к ферментам надпочечникового стероидогенеза 21-гидроксилазе (Р450с21), 17а-гидрок-силазе (р450с17), ферменту отщепления боковой цепи (р450 sсс). При изолированной 1-ХНН наибольшее диагностическое значение имеют антитела к Р450с21. Деструкция коркового вещества надпочечников туберкулезным процессом занимает второе место в ряду этиологических факторов 1-ХНН, он развивается вследствие гематогенного распространения микобактерий. Обычно в процесс вовлекается как корковое, так и мозговое вещество (последний феномен клинического значения, по-видимому, не имеет). Как и в случае аутоиммунного поражения клинические проявления надпочечниковой недостаточности (ХНН) возникают тогда, когда корковое вещество обоих надпочечников разрушена на 90 %.
Адренолейкодистрофия (АЛД, болезнь Зимерлинга - Кройцфельда, меланодермическая лейкодистрофия) – заболевание с Х-сцепленным рецессивным типом наследования, основными проявлениями которого является поражение белого вещества центральной нервной системы (дезинтеграция миелиновых волокон) и коры надпочечников. При этом заболевании происходит нарушение β-окисления насыщенных длинноцепочных жирных кислот (ДЖК). Ранее считалось, что 1-ХНН, вызванная АЛД, встречается крайне редко. По современным представлениям, АЛД выходит из разряда редких причин 1-НН и в настоящее время является третьей по частоте причиной 1-ХНН (6 - 10%). Можно выделить группы пациентов, у которых с большей вероятностью можно подозревать в качестве причины 1-НН АЛД:
Молодые мужчины (возраст манифестации 1-ХНН до 30 лет); мужчины с 1-ХНН, имеющие неврологические нарушения; мужчины с 1-ХНН и первичным гипогонадизмом; больные 1-ХНН, имеющие в семейном анамнезе случаи ранней детской смерти, родственников (мужчин и женщин) с неврологическими заболеваниями и/или 1-ХНН.
Метастатическое поражение надпочечников встречается достаточно часто: рак молочной железы поражает надпочечники в 58%, бронхогенный рак легкого – 36 - 40%, меланома – 33%. Однако, 1-ХНН при этом развивается очень редко, поскольку для этого необходимо разрушение 90% коры обоих надпочечников. Поражение надпочечников при инфекции ВИЧ в виде латентно протекающей 1-ХНН выявляется у 8 - 12% больных. Ткань надпочечников поражается инфильтративным процессом с последующей деструкцией (цитомегаловирусная инфекция, грибковые инфекции, саркома Капоши, лимфома и т.д.).
Синдром Уотерхауса - Фридериксена - острая надпочечниковая недостаточность, развившаяся в результате геморрагического инфаркта надпочечников, вследствие ДВС - синдрома на фоне острых септических состояний. Наиболее частой причиной является менинго-кокцемия, то есть менингококовый сепсис. Антифосфолипидный синдром (двусторонний тромбоз надпочечниковых вен) и коагулопатии на фоне терапии антикоагулянтами и антиагрегантами являются редкой причиной первичного гипокортицизма. Грибковые инфекции являются одной из самых редких причин 1-ХНН.
Клиническая картина. В клинической картине следует выделить два синдрома, которые встречаются у всех больных, страдающих ХНН:
1).астенический синдром, больные жалуются на сильную слабость, быструю физическую утомляемость, которые постепенно переходят в адинамию, речь замедляется, голос становится тихим. Состояние ухудшается к концу дня. Это результат нарушения углеводного и электролитного обмена;
2) синдром потери массы тела, это происходит за счет снижения аппетита, тошноты и рвоты, потеря веса достигает 5 - 20 кг. Также могут встречаться следующие синдромы: 3) синдром гиперпигментации - встречается почти у всех больных. Отложение меланина в коже преобладает в местах подвергающихся трению одежды (подмышечные и паховые области, локти, колени, поясница), на открытых участках тела (лицо, ладонные складки). Наблюдается усиление пигментации в местах естественного отложения пигмента (соски молочных желез, половые органы), а также пигментация слизистых оболочек в виде серовато-черных пятен (губы, щеки, десны, язык) и послеоперационных рубцов. В дальнейшем развивается генерализованная гиперпигментация, связанная с избытком АКТГ и b-мелано-цитостимулирующего гормона. У части больных на фоне гиперпигментации имеются участки депигментации - витилиго (проявление аутоиммунного поражения надпочечников).
4) синдром артериальной гипотонии. Факторами развития гипотонии являются снижение секреции кортизола, регулирующего тонус сосудистой стенки, а также дегидратация и снижение общего количества натрия, ведущее к уменьшению внеклеточного обьема жидкости. Систолическое АД снижается до 80 - 90 мм рт ст, диастолическое ниже 60 мм рт ст, также уменьшается пульсовое давление и минутный объем крови. Размеры сердца уменьшаются, тоны приглушены, пульс малый, мягкий и частый.
5) синдром желудочно - кишечных расстройств. Проявляется тошнотой, рвотой, анорексией, запорами, диареей, развивается хронический гастрит. Возможно сочетание Аддисоновой болезни с язвенной болезнью желудка и ДПК или развитие множественных поверхностных изъязвлений слизистой оболочки ЖКТ.
6) синдром гипогликемии. Развивается в результате снижения секреции кортизола, уменьшения глюконеогенеза, запасов гликогена в печени. Проявляется в виде приступов, сопровождающихся слабостью, раздражительностью, чувством голода, потливостью. Чаще приступы развиваются натощак.
7) синдром нервно - психических нарушений. Проявляется повышенной нервной возбудимостью или депрессией. Отмечается снижение памяти, концентрации внимания, могут развиваться парестезии или судороги. Возможно развитие острого психоза.
8) гематологический синдром. Это вторичная нормо-цитарная анемия, относительный лимфоцитоз, гиперэозинофилия.
9) синдром нарушения электролитного обмена. Недостаток глюко- и минералокортикоидов является причиной избыточного выделения Nа и хлоридов с мочой. Их уровень в крови снижается соответственно до 110 ммоль/л и 98,4 ммоль/л соответственно. В крови повышается уровень К выше 5ммоль/л и это отражает изменение содержания электролитов во внеклеточном и внутриклеточном пространствах. Отмечается также гиперкальциемия до 4,24 ммоль/л, которая сочетается с гиперкальциурией. Увеличивается выход Са из костей.
10) синдром нарушения половой функции. У мужчин возможно снижение либидо и потенции, у женщин может быть нарушен менструальный цикл. Ни один из отдельно взятых перечисленных синдромов 1-ХНН не является специфическим для данного заболевания. Значение имеет лишь сочетание этих симптомов.
11) синдром аддисонического криза является осложнением Аддисоновой болезни. Его развитию могут способствовать острые инфекции, интоксикации, хирургические вмешательства, беременность, недостаточное лечение Аддисоновой болезни. Аддисонический криз развивается чаще постепенно, реже остро (в течение нескольких часов). Усиливается общая слабость, снижается аппетит, увеличивается пигментация, быстрое похудание, боли в животе (симулирующие острые заболевания органов брюшной полости). Появляется тошнота, неукротимая рвота, может быть запах ацетона изо рта, поносы, усиливающие дегидратацию. Резко падает АД, происходит сгущение крови, снижается тургор кожи. Нарастают явления острой сердечно-сосудистой недостаточности, температура тела понижается. Могут быть клонические судороги, менингиальный синдром, иногда затемнение сознания. В крови гипергемо-глобинемия, лейкоцитоз, увеличение СОЭ, резкая гипонатрийемия, гиперкалиемия. Может быть гиперкетонемия, повышение остаточного азота и мочевины (обусловленное резким падением клубочковой фильтрации, вследствие дегидратации и коллапса). Уровень кортизола, 17ОКS в крови моче резко снижены. В моче может быть ацетон, протеинурия, лейкоцитурия, микрогематурия, цилиндрурия. Без своевременного лечения быстро наступает кома и смерть
Диагностика. Диагностический поиск при 1-ХНН включает следующие этапы: клиническая диагностика; лабораторное подтверждение синдрома гипокортицизма; этиологическая диагностика.
- Тестом первого уровня диагностики НН является определение суточной экскреции свободного кортизола с мочой. Определение уровня кортизола крови имеет ограниченное значение, так как у многих больных НН он может быть на нижней границе нормы.
- Необходимо учитывать снижение уровня утреннего кортизола менее 70 нмоль/л. Определение экскреции 17-ОКС, 11-ОКС и 17-КС считается малоинформативным, устаревшим и не должно использоваться для диагностики НН.
- Фармакодинамические тесты используются при стертой клинической картине 1-ХНН, а также при пограничных или сомнительных результатах исследования экскреции кортизола. В России в клинической практике наиболее широкое распространение получили тесты с синактеном и инсулинотолерантный тест. Тесты с синактеном (кортрозин, β-кортикотропин) – синтетический аналог АКТГ. Выпускается в 2-х формах: синактен для в/в введения (в России не зарегистрирован) и в виде синактена-депо – для в/м введения. Кратковременный тест с в/в введением синактена позволяет определить реакцию коры надпочечников на стресс, то есть наличные резервы. После введения 0,25 мг синактена у здоровых людей через 30 и 60 мин происходит увеличение концентрации кортизола в плазме крови в 2 - 3 раза (выше 552 нмоль/л). Отсутствие повышения – свидетельствует об отсутствии наличных резервов коры надпочечников. Полученный в результате теста подъем содержания кортизола не исключает наличия ХНН, так как этот тест не выявляет потенциальных резервов. Длительная стимуляция надпочечников (5-дневный тест с синактен - депо) используется для выявления потенциальных резервов коры надпочечников. Вводят однократно в/м 1мг синактен-депо. Свободный кортизол в суточной моче определяют как до введения препарата, так и в течение 1, 3, 5.дней. У здоровых людей содержание свободного кортизола в суточной моче увеличивается в 3 - 5 раз. При абсолютной 1-ХНН уровень кортизола будет оставаться одинаково низким во все дни, как и до стимуляции. При относительной надпочечниковой недостаточности в первый день стимуляции содержание свободного кортизола будет увеличиваться до уровня здоровых людей, а на третий день увеличения происходить не будет (при сохранении наличных резервов имеется отсутствие потенциальных). Инсулинотолерантный тест позволяет исследовать интегративную целостность гипоталямо-гипофизарно-надпочечниковой системы. Он является «золотым стандартом» диагностики 2-ХНН. Тест будет (+) если происходит снижение уровня гликемии ниже 2,2 ммоль/л и развивается гипогликемическая симптоматика. Если на этом фоне уровень кортизола превысит 550 ммоль/л, можно говорить об отсутствии НН. Для дифференциальной диагностики 1-НН и 2-НН используется определение уровня АКТГ.
Этиологическая диагностика. Современная этиологическая диагностика 1-НН, в большинстве случаев подразумевает дифференциальный диагноз туберкулеза, адренолейкодистрофии и аутоиммунной деструкции коры надпочечников.
Лабораторная диагностика. 1.Определение маркера 1-ХНН аутоиммунного генеза – антитела к ферментам надпочечникового стероидогенеза 21-гидроксилазе (Р450с21С); 2. Определение маркера АЛД – уровень ДЖК (длинноцепочечные жирные кислоты). 3. Генетический анализ при подозрении на АЛД. 4. Посев мочи и мокроты на микобактерии туберкулеза, туберкулиновые пробы, полимеразная цепная реакция. Комбинация определения антител к Р450с21С и уровня ДЖК позволяет установить этиологию 1-ХНН примерно в 97% случаев. При отрицательных результатах лабораторного исследования показано назначение КТ или МРТ надпочечников с целью диагностики опухолевого поражения, туберкулеза, кровоизлияния и других редких причин 1-ХНН.
Инструментальная диагностика. При подозрении на АЛД обязательным исследованием является МРТ головного и спинного мозга (атрофия спинного мозга, процессы демиелинизации в головном мозге). рентгенография органов грудной клетки для исключения туберкулеза. С помощью компьютерной томографии и эхографии можно диагностировать туберкулезный процесс в надпочечниках (увеличение надпочечников в 2-3 раза в начале заболевания и их атрофию с участками некроза и кальцификации на поздних стадиях). Чрезкожная аспирационная биопсия надпочечников позволяет уточнить характер поражения.
Лечение Направлено на ликвидацию процесса, вызвавшего поражение надпочечников и на замещение недостатка гормонов. При выявлении туберкулезного процесса необходимо назначениепротивотуберкулезных препаратов под наблюдением фтизиатров. Больные с 1-ХННдолжны пожизненно принимать заместительную терапию. Основу заместительной терапии составляют глюко- и минералокортикоидные препараты. Наиболее физиологическими препаратами в этом отношении являются гидрокортизон (кортеф) и кортизон - ацетат, т.к. эти препараты обладают одновременно и глюкокортикоидным и минералокортикоидным действием. Из глюкокортикоидных препаратов возможно применение преднизолона, но при условии сочетания его с минералокортикоидами. Применение триампсинолона, дексаметазона и других синтетических аналогов при хронической надпочечной недостаточности не оправдано, т.к. эти препараты практически лишены минералокортикоидной активности и не коррегируют водно - электролитные расстройства и нарушения гемодинамики. Минералокортикоидные соединения представлены препаратами для внутримышечного применения – ДОКСА (в настоящее время снимается с производства), а также таблетированными препаратами- кортинефф, флугидрокортизон.
Заместительная гормонотерапия. Препаратом выбора является гидрокортизон (кортеф). Доза препарата зависит от тяжести заболевания, степени компенсации и состояния больного. Для компенсации ХНН рекомендуют использовать комбинацию преднизолона и кортизона. Легкая степень ХНН, можно использовать только кортизона ацетат 12,5-25 мг/с в 1 или 2 приема после еды или кортеф 15 мг в сутки. При средней тяжести и тяжелой форме назначается обычно комбинированная терапия: кортеф 15-20 мг и кортинефф 0,1 мг утром + 5-10 мг кортеф после обеда; преднизолон 5-7,5 мг и кортинеф (0,1 мг) а утром + кортеф 10 мг + 5 мг кортефа; преднизолон 5-7,5 мг и кортинеф (0,1 мг) + 25 мг кортизона –ацетата +12,5 мг кортизона –ацетата. При выраженной декомпенсации желательно переводить больного на в/м инъекции гидрокортизона – не менее 3-4 раза в сутки в дозе 75-100 мг.
Объективные показатели эффективности глюкокортикоидов. Увеличение массы тела, прекращение тошноты и желудочно - кишечных расстройств, уменьшение пигментации кожных покровов и слизистых. Объективные показатели эффективности минералокортикоидов. Повышение АД, нормализация соотношения Nа/К, повышение в плазме Nа и снижение К. Условия заместительной терапии: 2/3 суточной дозы утром и 1/3 во второй половине дня; после еды; при стрессах, травмах, операциях доза увеличивается в 2-5 раз.
Признаки передозировки: при заместительной терапии возможно развитие признаков передозировки препаратов: отеки, прибавка массы тела, повышение АД, головные боли. В этом случае доза гормональных препаратов должна быть уменьшена в два раза, ус-транение симптомов передозировки происходит медленно в течение 4-8 недель.
Особенности заместительной терапии при беременности. Возможны беременность и нормальные роды при ХНН. Доза заместительной терапии при беременности остается такой же, небольшое ее увеличение требуется после 3 месяца. При родах введение гормонов производят по схеме плановых операций. При сочетании сахарного диабета и ХНН реко-мендуется сначала компенсировать надпочечниковую недостаточность, а затем увеличить дозу инсулина. При сочетании надпочечниковой недостаточности с гипотиреозом или тиреотоксикозом сначала добиваются полной компенсации надпочечниковой недостаточности, а затем добавляют либо тироксин, либо антитиреоидные препараты.
Дифференциальная диагностика. Дифференциальную диагностику проводят с заболеваниями, протекающими с явлениями пигментации. Гемохроматоз. Пигментация отсут-ствует на слизистых оболочках и имеется характерное отложение гемосидерина в потовых железах. Кожа имеет грифельно - серый оттенок. Характерны гепатомегалия, спленомегалия, выявляется пигментный цирроз печени. Отравление солями тяжелых металлов (мышьяк, цинк, свинец, ртуть). Пигментация слизистых отсутствует, может быть пигментация кожи и края десен. Пелагра. Пигментация на конечностях по типу “ носков” и “ перчаток “ плюс признаки дерматита, предшествующего пигментации, а также диарея и деменция. Порфирия. Сопровождается генерализованной коричневой пигментацией. Характерно большое количество уропорфирина в плазме крови, моче и кале. Местная пигментация встречается при язвенном колите, циррозе печени, меланосаркоме, нейрофиброматозе. Следует учитывать расовую принадлежность больных, а также возможность наличия солнечного загара. Скрыто протекающая ХНН, под влиянием избыточной солнечной радиации переходит в клинически выраженную надпочечниковую недостаточность.
Прогноз заболевания зависит от наличия активного туберкулезного процесса в других органах. При аутоиммунном поражении надпочечников будущее больного зависит от сочетанного поражения других желез внутренней секреции, например, сахарный диабет. Большую опасность представляют сопутствующие заболевания, осложняющие течение ХНН.
Трудоспособность. Показан перевод больного на легкую работу, без ночных смен, а также нормированный рабочий день.
Профилактика ХНН сводится к мероприятиям по снижению заболеваемости туберкулезом и аутоиммунными заболеваниями, что связано с социальными и зкологическими проблемами.
Вторичная недостаточность коры надпочечников. Развивается в результате первичного поражения гипофиза и недостаточной секреции АКТГ, что приводит к 2-х сторонней атрофии коры надпочечников. Предполагают, что существует и третичная недостаточность коры надпочечников, при которой первично поражается гипоталямическая область, снижается или отсутствует секреция кортиколиберина, а соответственно и АКТГ. Как правило, недостаточность секреции АКТГ сопровождается нарушением секреции и других тропных гормонов: ЛГ, ФСГ, СТГ, ТТГ. Очень редко встречается изолированная недостаточность секреции АКТГ. Встречается и ятрогенная недостаточность секреции АКТГ, связанная с длительным приемом глюкокортикоидов. Развивается атрофия пучковой и сетчатой зоны.
Клиническая картина при вторичной надпочечниковой недостаточности не отличается от таковой при первичной, за исключением отсутствия гиперпигментации. Также менее выражены симптомы минералокортикоидной недостаточности. Имеются клинические признаки недостаточности секреции гонадотропинов и других тропных гормонов. Для профилактики вторичной надпочечниковой недостаточности на фоне длительного приема глюкокортикоидов по поводу различных неэндокринных заболеваний следует постепенно снижать дозу препаратов и назначать их через ден. Лечение. Заместительная терапия проводится глюкокортикоидами.
СИНДРОМ ИЦЕНКО-КУШИНГА -полиэтиологическое заболевание, клинические проявления которого, являются следствием хронического избытка кортизола в организме и избыточного его
действия.
БОЛЕЗНЬ ИЦЕНКО-КУШИНГА – тяжелое заболевание гипоталамо-гипофизарного
генеза, обусловленное наличием опухоли гипофиза или гиперплазией аденоматозных
клеток, секретирующих повышенное количество адренокортикотропного гормона
(АКТГ), увеличением продукции гормонов корой надпочечников с развитием
клинической картины гиперкортицизма.
От болезни Иценко-Кушинга следует отличать синдром Иценко-Кушинга, когда гиперкортицизм обусловлен развитием опухоли коры надпочечника (кортикостерома) или возникает вследствие двусторонней микро- или макроузелковой гиперплазии надпочечников. Похожая клиническая картина может развиваться у больных с опухолями АПУД-системы, секретирующими кортикотропин- рилизинг-гормон (КРГ),биологический активный АКТГ или АКТГ-подобные вещества. Стимуляция этими продуктами коры надпочечников, увеличение скорости продукции кортикостероидов приводят к развитию гиперкортицизма. Это заболевание носит название АКТГ-эктопированный синдром. 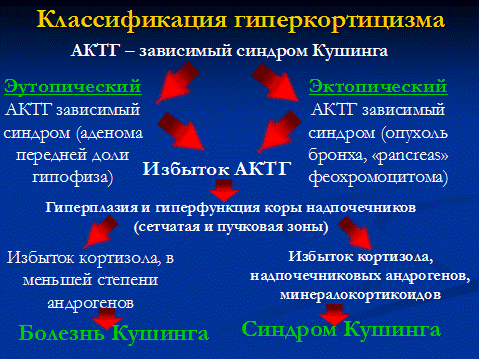
|
|
|
|
|
Дата добавления: 2015-05-09; Просмотров: 988; Нарушение авторских прав?; Мы поможем в написании вашей работы!