
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Хронический гастрит 1 страница
|
|
|
|
ПО


 И, конечно, необходимо вести здоровый образ жизни, укреплять и закаливать свой организм. В этом отношении роль средств физической культуры и спорта весьма велика.
И, конечно, необходимо вести здоровый образ жизни, укреплять и закаливать свой организм. В этом отношении роль средств физической культуры и спорта весьма велика.
Контрольные вопросы и задания
1. Дайте определение бронхиальной астмы.
2. Охарактеризуйте формы этого заболевания.
3. Перечислите основные неинфекционные и инфекционные аллергены.
4. Какие факторы, кроме аллергенов, могут провоцировать возникновение бронхиальной астмы?
5. Раскройте механизмы нарушения проходимости бронхов.
6. Назовите фазы течения бронхиальной астмы.
7. Опишите клиническую картину приступа удушья.
8. Охарактеризуйте степени тяжести течения бронхиальной астмы.
9. Каковы методы и средства лечения бронхиальной астмы?
10. В чем заключается профилактика этого заболевания?
Глава 17 ЭМФИЗЕМА ЛЕГКИХ
Эмфизема легких — хроническое заболевание, которое характеризуется патологическим расширением альвеол легких, сопровождается деструктивными изменениями альвеолярных стенок и как следствие этого — понижением эластичности легочной ткани.
Эмфизема легких — одна из распространенных форм хронических неспецифических заболеваний легких (ХНЗЛ). Различают первичную (идиопатическую) эмфизему легких, развивающуюся без предшествующего бронхолегочного заболевания, и вторичную (обструктивную), которая является осложнением бронхолегочных болезней (чаще всего хронического обструктивного бронхита). В зависимости от распространенности эмфизема может быть диффузной, когда поражается практически вся легочная ткань, или очаговой (локализованной), когда поражается ограниченный участок легочной ткани.
Эмфизема легких чаще наблюдается у людей старше 40 — 50 лет; у мужчин она возникает в 2 — 3 раза чаще, чем у женщин.
Этиология и патогенез. Определяют две группы факторов, способствующих развитию эмфиземы легких. Первую группу составляют факторы, нарушающие эластичность и прочность легочных структурных элементов: патологическая микроциркуляция, табачный дым, пылевые частицы во вдыхаемом воздухе. Эти факторы могут привести к развитию первичной эмфиземы, всегда диффузной. В основе ее патогенеза — патологическая перестройка всего
респираторного отдела легкого; равномерное поражение всех альвеол, входящих в состав дольки легкого; атрофия межальвеолярных перегородок. Воспалительные изменения в бронхах и бронхиолах не выражены; не отмечается обструкции, связанной с воспалительным отеком. Уменьшение эластических свойств легкого приводит к тому, что во время выдоха (и следовательно, повышения внутригрудного давления) мелкие бронхи, не имеющие своего хрящевого каркаса и лишенные эластической тяги легкого, пассивно спадаются, увеличивая тем самым бронхиальное сопротивление и повышая давление в альвеолах; бронхиальная проходимость на вдохе не нарушается.
Факторы второй группы способствуют повышению давления в легочной ткани и усиливают растяжение альвеол, альвеолярных ходов и бронхиол. Среди них наибольшее значение имеет обструкция дыхательных путей при обструктивном бронхите, когда создаются условия для формирования клапанного механизма перерастяжения альвеол и, как следствие этого, отмечаются задержка воздуха в альвеолах и их перерастяжение.
Вторичная эмфизема характеризуется вздутием бронхиол и изменением формы преимущественно тех альвеол, которые располагаются вблизи от них. При прогрессировании болезни в патологический процесс может вовлекаться вся долька легкого. Альвеолы уплощены, устья расширены; гладкомышечные пучки гипертрофированы, позже становятся дистрофичными. Стенки респираторных бронхиол истончены, количество капилляров и клеточных элементов в них уменьшено. В поздних стадиях эмфиземы наблюдаются разрушение и полное исчезновение структурных элементов легочной ткани.
Существенное значение в развитии эмфиземы легких имеют профессиональные факторы: чаще этим заболеванием страдают стеклодувы, музыканты, играющие на духовых инструментах и др. Нельзя исключить и действие наследственных факторов, однако им отводится основная роль в развитии первичной эмфиземы, которая встречается у людей, не имеющих легочной патологии в анамнезе.
Клиническая картина. Основной жалобой при эмфиземе легких является одышка, которая в начале заболевания появляется только при физической нагрузке, а затем и в покое. Усиливается одышка в осенне-зимний период, при простудных заболеваниях, обострениях бронхита.
Одышка, как правило, носит экспираторный характер: выдох затруднен; вместо обычного выдоха больной как бы выдавливает воздух из легких. В легких снижается диффузия газов, и как следствие этого, развивается гипоксемия. В результате гипоксемии возникает цианоз — постоянный признак эмфиземы легких.
При наличии выраженной эмфиземы легких к развивающейся дыхательной недостаточности присоединяется сердечно-сосуди-


 стая недостаточность, так как вследствие гипоксемии нарушается трофика тканей организма (в частности, миокарда) и происходит ослабление функции сердца. Помимо этого, нарушение внешнего дыхания при эмфиземе легких снижает роль дыхательного аппарата как экстракардиального фактора кровообращения, в связи с чем нарушается венозная гемодинамика, развиваются застойные явления в системе кровообращения.
стая недостаточность, так как вследствие гипоксемии нарушается трофика тканей организма (в частности, миокарда) и происходит ослабление функции сердца. Помимо этого, нарушение внешнего дыхания при эмфиземе легких снижает роль дыхательного аппарата как экстракардиального фактора кровообращения, в связи с чем нарушается венозная гемодинамика, развиваются застойные явления в системе кровообращения.
Часто больные эмфиземой имеют характерный внешний вид: багрово-цианотичное лицо с рисунком расширенных кожных вен, набухание шейных вен — особенно во время припадков кашля, когда цианоз лица резко усиливается. Характерны также напряжение мышц при выдохе, бочкообразность грудной клетки и значительное уменьшение ее подвижности, повышение прозрачности легочных полей на рентгенограмме.
У больных уже в покое объем вентиляции предельно велик, поэтому их толерантность к физической нагрузке очень низка. При первичной эмфиземе меньше, чем при вторичной, нарушен газовый состав крови; мало выражен цианоз («розовый» тип эмфиземы); отмечается усиленная вентиляция, которая вплоть до терминальной стадии поддерживает удовлетворительную оксигенацию крови. При первичной эмфиземе, в отличие от вторичной, как правило, не развивается хроническое «легочное сердце».
В большинстве случаев начало заболевания постепенное; течение хроническое, многолетнее.
Прогноз при эмфиземе легких — пессимистичный, так как восстановить разрушенные альвеолы невозможно. Все зависит от быстроты и степени развития легочной, а затем и легочно-сердеч-ной недостаточности, поэтому в основном используется поддерживающая терапия.
Лечение. При эмфиземе легких следует обратить особое внимание на течение тех заболеваний и состояний, которые способствовали ее возникновению. Лечебные мероприятия должны быть направлены на восстановление бронхиальной проходимости, купирование явлений дыхательной недостаточности.
Весьма важное место в улучшении дыхательной функции (в частности, нормализации выдоха) отводится дыхательным упражнениям, упражнениям на укрепление дыхательных мышц и тренировке диафрагмального дыхания.
В комплексном лечении эффективна оксигенотерапия (лечение кислородом), особенно для больных с гиперкапнией, т.е. с избыточным накоплением углекислого газа. Из медицинских препаратов наиболее эффективно действие эуфиллина; при возникновении сердечной недостаточности назначают соответствующие сердечно-сосудистые препараты.
Профилактика. Профилактические мероприятия заключаются в своевременном лечении хронических бронхолегочных заболева-
ний, и прежде всего, хронического бронхита, хронической пневмонии и бронхиальной астмы.
Следует избегать деятельности, связанной с запыленностью, действием едких газов и других вредных веществ. В целях профилактики эмфиземы легких необходима также борьба с курением.
Контрольные вопросы и задания
1. Дайте определение эмфиземы легких.
2. Какие факторы способствуют развитию этого заболевания?
3. Расскажите о клинической картине эмфиземы легких.
4. Охарактеризуйте методы лечения эмфиземы легких.
5. В чем заключается профилактика этого заболевания?
Глава 18 ПЛЕВРИТ
Плеврит — это воспаление листков плевры с образованием фибринозного налета на ее поверхности или скоплением выпота в плевральной полости. Как правило, плеврит не является самостоятельным заболеванием; он представляет собой патологическое состояние, осложняющее течение различных процессов как в легких, так и в прилежащих к плевре образованиях (средостении, диафрагме, грудной стенке, поддиафрагмальном пространстве). Помимо этого плеврит может быть сопутствующим патологическим состоянием, когда поражение плевры является одним из проявлений заболевания (ревматизма, красной волчанки и других диффузных заболеваний соединительной ткани).
Этиология и патогенез. По этиологии все плевриты можно разделить на две группы. Первая группа — плевриты инфекционной природы. Могут вызываться возбудителями неспецифических (пневмококки, стрептококки, стафилококки, вирусы, грибы и др.) и специфических (микобактерии, туберкулез и др.) инфекций, проникающих в плевру контактным путем, лимфогенно и гематоген-но. Плевриты этой группы возникают, как правило, у больных острой пневмонией, туберкулезом и пр. Они могут развиваться и как результат оперативных вмешательств, травм, тромбоэмболии легочной артерии и т. п.
Вторая группа — плевриты неинфекционной природы. Основная причина их развития — опухоли (первичные опухоли плевры, а также метастазы в плевру злокачественных опухолей иной локализации, в том числе лимфомы, лимфогрануломатоз).
Развитию плеврита могут способствовать снижение сопротивляемости организма после тяжелых заболеваний, недостаточное питание, значительное переутомление, охлаждение.


 Клиническая картина. Течение болезни определяется локализацией, распространенностью, характером воспаления плевры, изменением функции соседних органов. Основные виды плевритов: сухие, или фибринозные, и выпотные, или экссудативные. Экс-судативные плевриты в свою очередь по характеру выпота делятся на серозные, гнойные, геморрагические, смешанные. Причинами возникновения сухого и серозного (серозно-фибринозного) плевритов чаще всего становятся туберкулез легких, пневмонии, ревматизм и другие диффузные заболевания соединительной ткани. По локализации выпота различают парокостальные, диафраг-мальные, парамедиастинальные и междолевые плевриты.
Клиническая картина. Течение болезни определяется локализацией, распространенностью, характером воспаления плевры, изменением функции соседних органов. Основные виды плевритов: сухие, или фибринозные, и выпотные, или экссудативные. Экс-судативные плевриты в свою очередь по характеру выпота делятся на серозные, гнойные, геморрагические, смешанные. Причинами возникновения сухого и серозного (серозно-фибринозного) плевритов чаще всего становятся туберкулез легких, пневмонии, ревматизм и другие диффузные заболевания соединительной ткани. По локализации выпота различают парокостальные, диафраг-мальные, парамедиастинальные и междолевые плевриты.
Сухой, или фибринозный, плеврит. Как самостоятельное заболевание значения не имеет. Чаще всего представляет собой проявление скрыто протекающей туберкулезной инфекции.
Для сухого плеврита наиболее характерным симптомом является боль в боку, усиливающаяся при вдохе или кашле. Болевые ощущения уменьшаются в положении лежа на пораженном боку. Заметно ограничение дыхательной подвижности соответствующей половины грудной клетки; в легких выслушиваются ослабленное дыхание вследствие щажения больным пораженной стороны, шум трения плевры.
Температура тела чаще субфебрильная; могут быть ознобы, ночной пот, слабость.
Для диафрагмальных сухих плевритов характерны боль в грудной клетке, подреберье, в области нижних ребер; порой отмечаются икота, боли в животе, метеоризм, напряжение брюшных мышц, боли при глотании. Тип дыхания — грудной, с участием лишь верхней части грудной клетки. В нижней ее части отмечается усиление болей при глубоком вдохе. Этот вид плеврита распознается путем рентгенологического исследования; при этом выявляются высокое стояние диафрагмы, ограничение ее подвижности на больной стороне.
Течение сухих плевритов благоприятное; продолжительность болезни — 10—14 дней, однако возможны рецидивы.
Выпотной, или экссудативный, плеврит. В начале плевральной эк-ссудатации отмечаются боль в боку, ограничение дыхательной подвижности на пораженной стороне грудной клетки, шум трения плевры. Процесс сопровождается сухим кашлем, порой мучительным.
По мере накопления выпота боль в боку исчезает. Появляются ощущение тяжести, нарастающая одышка, умеренный цианоз. Отмечается некоторое выбухание пораженной стороны; при этом межреберные промежутки сглаживаются. Перкуторно над экссудатом выявляется тупой звук; при аускультации в области тупого звука определяется резко ослабленное дыхание. Выше границы экссудата дыхание бронхиальное, что обусловлено сжатием легкого и вытеснением из него воздуха.
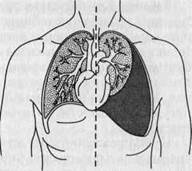
|
Большой выпот вызывает смещение сердца в здоровую сторону (рис. 19) и значительные нарушения функции внешнего дыхания за счет нарушения его механизма: уменьшается глубина дыхания, оно учащается. Методами функциональной диагностики выявляется снижение показателей внешнего дыхания (жизненной емкости легких, резервов вентиляции и др.). Возникают также нарушения в деятельности сердеч-но-сосудистой системы: уменьша- Экссудативный плеврит ются ударный и минутный объем сердца вследствие уменьшения присасывания крови в центральные вены из-за вентиляционных нарушений; наблюдаются смещения сердца и крупных сосудов при больших плевральных выпотах; развивается компенсаторная тахикардия, АД имеет тенденцию к снижению.
Течение экссудативных плевритов, особенно инфекционной природы, характеризуется фебрильной температурой тела (до 38 — 39°), с выраженной интоксикацией и повышением СОЭ.
При гнойном плеврите наблюдается ремиттирующая температура — резкое повышение по вечерам и снижение к утру. Если столь значительные колебания температуры тела появляются при серозно-фибринозном плеврите, это означает, что процесс приобретает гнойный характер. У больных постепенно нарастает одышка (до 30 — 40 дыханий в 1 мин), возникает тяжесть в боку.
Степень одышки зависит от величины выпота и быстроты накопления жидкости: чем больше количество выпота, тем значительнее одышка — вплоть до того, что больной вынужден принимать сидячее положение.
Общее состояние больных, как правило, тяжелое (особенно при гнойном плеврите); помимо одышки, отмечаются слабость, потливость. При осмотре видно, что пораженная половина грудной клетки отстает в акте дыхания.
Обычно экссудативный плеврит длится 3 — 6 нед. В случае присоединения туберкулезного процесса с поражением плевральных листков течение болезни более затяжное, иногда до нескольких месяцев.
После рассасывания экссудата возможно появление плевральных спаек или сращений между листками плевры, которые могут привести к ограничению подвижности легких и диафрагмы, деформации грудной клетки и некоторому смещению органов грудной полости. На этом фоне могут развиться дыхательная, а порой и сердечно-сосудистая недостаточность.
 Лечение. Комплексное; прежде всего необходимы активное воздействие на основное заболевание и раннее активное лечение плеврита (при экссудативном плеврите проводится в стационаре). Методика лечения складывается из следующих компонентов: 1) анти-биотикотерапии при инфекционно-аллергических плевритах и целенаправленной химиотерапии при плевритах другой этиологии; 2) санации плевральной полости путем эвакуации экссудата; при необходимости — промывания полости антисептическими растворами.
Лечение. Комплексное; прежде всего необходимы активное воздействие на основное заболевание и раннее активное лечение плеврита (при экссудативном плеврите проводится в стационаре). Методика лечения складывается из следующих компонентов: 1) анти-биотикотерапии при инфекционно-аллергических плевритах и целенаправленной химиотерапии при плевритах другой этиологии; 2) санации плевральной полости путем эвакуации экссудата; при необходимости — промывания полости антисептическими растворами.
Предупреждение образования спаек достигается с помощью специальных физических упражнений в сочетании с дыхательными; этому способствует также массаж межреберных промежутков и грудной клетки. С целью мобилизации защитно-иммунобиологических реакций организма используют рациональный режим, витаминизированную диету с достаточным количеством белка, ограничением потребления жидкости и соли.
Существенное место занимает симптоматическая терапия: согревающие компрессы, горчичники; иммобилизация пораженной половины грудной клетки тугим бинтованием (при боли); препараты, успокаивающие кашель; при необходимости — сердечнососудистые медикаментозные средства.
Профилактика. Профилактические мероприятия состоят в предупреждении и лечении тех болезней, которые способствуют возникновению плевритов — туберкулеза легких и неспецифических легочных заболеваний. С целью повышения защитных сил организма рекомендуются закаливание, физические упражнения и т.п.
Контрольные вопросы и задания
1. Дайте определение плеврита. Перечислите виды плевритов.
2. Назовите основные причины возникновения плеврита.
3. Расскажите о клинических проявлениях сухого и экссудативного плевритов.
4. Какие методы и средства используются при лечении плевритов?
5. В чем заключается профилактика плевритов?
Глава 19 ТУБЕРКУЛЕЗ ЛЕГКИХ
Туберкулез — хроническое инфекционное заболевание, поражающее различные органы и системы человеческого организма. Наиболее часто стойкие патологические очаги возникают в легких. Для этого заболевания, помимо специфического воспаления пораженной ткани, характерна выраженная общая реакция организма.
По данным Всемирной организации здравоохранения (ВОЗ) в мире насчитывается около 15 млн больных открытой формой туберкулеза. Ежегодно туберкулезом заболевают около 4 млн человек, а умирают — более 0,5 млн человек.
Туберкулез поражает различные органы и системы организма, причем это может произойти в самом раннем возрасте.
Туберкулез легких является самой распространенной формой этого заболевания.
Этиология и патогенез. Возбудитель туберкулеза давно известен — это туберкулезная палочка, открытая Кохом еще в 1882 г.
Туберкулезная палочка характеризуется большим полиморфизмом и склонностью к изменчивости.
Основным источником заражения людей является больной активной формой туберкулеза, который выделяет микобактерии вместе с мокротой, калом, потом, слюной.
Способов заражения несколько, но основной из них — проникновение в верхние дыхательные пути. Кашляющий туберкулезный больной разбрызгивает вокруг себя массу мельчайших капелек мокроты с микобактериями — это воздушно-капельный путь передачи. Возможен и контактно-бытовой путь — при контакте с личными вещами туберкулезного больного.
Однако попадание микобактерий или палочек Коха в организм еще не всегда означает начало заболевания. Как и при многих других инфекциях, все зависит от сопротивляемости организма и активности возбудителя. Кстати, туберкулез всегда считался и считается социальной болезнью, т. е. зависящей от условий быта и труда. К неблагоприятным условиям относятся: большая скученность, плохие освещенность и вентиляция, сырость в помещениях. Все они являются благодатной средой для сохранения патогенности возбудителей туберкулеза. Это подтверждается и таким фактом: очередная вспышка болезни в России началась в тюрьмах, СИЗО и колониях.
В развитии туберкулеза легких существенное значение имеет определение круга лиц, подверженных этому заболеванию, т.е. группы риска.
В первую очередь сюда относятся больные с легочной патологией, особенно связанной с профессией больного (силикозы, пневмокониозы); затем больные сахарным диабетом, женщины в период беременности и после родов; люди пожилого и старческого возраста (особенно одинокие, бомжи); люди, истощенные хроническими заболеваниями; мигрирующее население страны и т. п.
К группе риска повторного заболевания туберкулезом относятся лица, перенесшие туберкулез и прошедшие курс лечения: при наличии остаточных явлений и тлеющих очагов инфекции в организме возможен рецидив болезни.
Развитию туберкулеза способствуют такие предрасполагающие факторы, как недостаточное или неправильное питание, стрес-

 совые ситуации, курение, злоупотребление алкоголем, наркомания, токсикомания, ВИЧ-инфекция (СПИД).
совые ситуации, курение, злоупотребление алкоголем, наркомания, токсикомания, ВИЧ-инфекция (СПИД).
Туберкулезный процесс в легких локализуется либо в отдельных долях, либо в сегментах — это определяется рентгенологически.
Заболевание начинается с инфильтрации; затем наступает распад тканей и обсеменение, т.е. зараженные ткани разносятся кровью или лимфой в другие органы. При успешности лечения происходит рассасывание очага, его уплотнение, рубцевание и обызвествление (петрификация).
Различают первичный туберкулезный комплекс и вторичный туберкулез. Последний в свою очередь подразделяется на следующие формы: 1) очаговый; 2) инфильтративный; 3) кавернозный; 4) фиброзно-кавернозный; 5) цирротический.
Особо выделяют диссеминированный туберкулез легких, так как он может развиться вследствие осложненного течения первичного туберкулеза.
Клиническая картина. В зависимости от течения заболевания наблюдаются разнообразные симптомы, выраженные в различной степени.
Наиболее частым симптомом туберкулеза является периодическое повышение температуры — лихорадка. Чаще всего температура тела повышается по вечерам до субфебрильных величин — 37,3 — 37,5°. В целом характерен ремиттирующий тип лихорадки, когда разница между утренней и вечерней температурой тела достигает нескольких градусов (утром — 36,8 — 37,0°, вечером — 38,0 — 38,8°). При казеозной пневмонии и миллиарном туберкулезе скачки температуры могут быть более существенными (по вечерам она может подниматься до 39 — 40°). Быстрое повышение температуры тела и удержание ее на высоком уровне указывает на быстро развивающийся процесс и является плохим прогностическим признаком.
К ранним симптомам туберкулеза относится холодный ночной пот, который может приобретать профузный, т.е. обильный, характер.
И лихорадка, и ночная потливость — признаки интоксикации, которые свойственны именно туберкулезу. Вследствие туберкулезной интоксикации также развиваются слабость, утомляемость, общее недомогание, снижается аппетит. Постепенно это приводит к потере веса и общему истощению организма.
Постоянным симптомом туберкулеза является кашель. Он может быть сухим или с отделением мокроты; чаще беспокоит больного утром, хотя может быть и постоянным. Мокрота разнообразна и зависит от стадии процесса — от слизистой до гнойной.
Для туберкулеза характерно кровохарканье. Его выраженность различна — от незначительной примеси крови в мокроте до ле-
точного кровотечения. При повреждении стенок расширенных капилляров отмечается незначительное кровохарканье; при разрушении туберкулезным процессом крупных сосудов может открыться легочное кровотечение.
При развитии туберкулезного процесса в обоих легких происходит заметное уменьшение их дыхательной поверхности, и как следствие этого, возникает одышка, степень которой зависит от распространенности процесса. После ликвидации воспаления одышка исчезает. Если туберкулезный процесс приобретает хронический характер, с развитием пневмосклероза или эмфиземы, то одышка становится постоянной, так как возникает легочная недостаточность. Если же процесс продолжается, формируется «легочное сердце», развивается легочно-сердечная недостаточность; увеличивается печень, возникает отечность. Все это характерно для цирротического туберкулеза легких, в который могут переходить многие хронические формы туберкулеза легких. Помимо указанных осложнений, при цирротическом туберкулезе на месте поврежденных очагов разрастается соединительная ткань.
При уплотнении легочной ткани отмечается жесткое или бронхиальное дыхание, а над кавернами — амфорическое (пустотное). Для воспалительного процесса в бронхах и легких характерны сухие и влажные хрипы; может прослушиваться крепитация (шум трения плевры).
В диагностике туберкулеза легких решающее значение имеет рентгенологическое обследование. Причем в некоторых случаях рентгенологическая картина позволяет даже определить форму туберкулезного процесса, выявить туберкулезные очаги, инфильтраты и каверны.
Кроме того, проводится исследование мокроты на наличие в ней микобактерий туберкулеза.
Первичный туберкулезный комплекс. После инфицирования образуется очаг туберкулезного воспаления в легких, затем в связи с сенсибилизацией организма специфический процесс распространяется по ходу лимфатических сосудов (лимфангит) и в регионарных лимфатических узлах (лимфаденит). Так формируется первичный туберкулезный комплекс.
В большинстве случаев первичный комплекс начинается и развивается остро. Температура тела повышается до 38 — 39°; появляются признаки туберкулезной интоксикации. Возникающее лихорадочное состояние длится 2 — 3 нед, а затем сменяется субфебрилитетом. Кашель и выделение мокроты незначительные; в мокроте микобактерий туберкулеза обнаруживаются крайне редко. Широкое применение внутрикожной вакцинации влияет на выраженность первичного комплекса, поэтому он не всегда распознается, тем более что клиническая картина в начальном периоде напоминает грипп. Однако при рентгенологическом исследовании


 в легком выявляется тень. Анализ крови (лейкоцитоз с нейтро-фильным сдвигом влево) повышает уверенность в диагнозе.
в легком выявляется тень. Анализ крови (лейкоцитоз с нейтро-фильным сдвигом влево) повышает уверенность в диагнозе.
В большинстве случаев течении первичного туберкулезного комплекса доброкачественное; болезнь заканчивается клиническим излечением и развитием относительного иммунитета. В ряде случаев происходит полное выздоровление: на месте первичного комплекса образуются лишь петрифицированные очаги.
Вторичный туберкулез. Возникает в результате повторного инфицирования (реинфекции) у человека, переболевшего в детском или подростковом возрасте первичным туберкулезным комплексом. При этом повторное инфицирование может произойти либо путем нового заражения микобактериями {экзогенный путь), либо в результате их поступления из старого очага {эндогенный путь). Формы вторичного туберкулеза многообразны.
Очаговый туберкулез встречается наиболее часто; как правило, является односторонним. Эта форма характеризуется образованием ограниченного очага в одном легком. Очаги могут быть «мягкими» (в фазе инфильтрации) и фиброзно-измененными (очаговый туберкулез в фазе рубцевания). Мягкоочаговый туберкулез протекает с нерезко выраженными симптомами интоксикации. При благоприятном исходе «мягкие» очаги рассасываются либо на их месте образуются рубцы.
При прогрессировании процесса (недостаточно активная или несвоевременная терапия) мягкоочаговый туберкулез переходит в инфильтративный или кавернозный.
Больным этой формой туберкулеза необходимы специализированное лечение и диспансерный учет. В случае несвоевременной диагностики и неправильного лечения могут произойти распад легочной ткани и образование каверн.
Инфильтративный туберкулез характеризуется наличием инфильтратов, которые могут появиться в непораженном легком или вследствие обострения старых туберкулезных очагов. Клинические проявления инфильтративной формы близки к казеозной форме пневмонии, поэтому они рассматриваются вместе.
Для казеозной пневмонии характерно внезапное начало с высокой температурой; иногда отмечаются одышка, боль в груди, кашель с выделением мокроты; при распаде легочной ткани — кровохарканье. В крови происходит резкое повышение СОЭ (до 50 — 70 мм), гиперлейкоцитоз. На рентгенограмме — массивное затемнение без четких границ или массивные тени сливного характера. В дальнейшем возможно образование множества каверн. В лучшем случае деструктивная фаза пневмонии переходит в фиб-розно-кавернозную или фибринозно-цирротическую.
Собственно инфильтративный туберкулез легких чаще всего начинается и протекает под видом другого заболевания (гриппа, острой респираторной инфекции, пневмонии).
Больной чувствует недомогание, быструю утомляемость, ухудшение аппетита. Кашель вначале отсутствует, затем появляется по утрам с небольшим количеством мокроты. Инфильтративный туберкулез — ранняя форма туберкулеза, поэтому ни по внешнему осмотру больного, ни по клиническим признакам диагностировать болезнь не удается — это позволяет сделать рентгенологическое исследование.
Кавернозный туберкулез характеризуется образованием каверн (полостей в легких) вследствие распада легочной ткани. Эта форма часто развивается из инфильтративного или очагового туберкулеза. При недостаточно эффективном лечении в легких появляются очаги обсеменения. Каверна соединяется с бронхом, в просвет которого из нее попадают микобактерии. При кашлевых толчках они вполне могут попасть в другие бронхи, что и приводит к распространению процесса. В легких выслушивается амфорический характер дыхания, а на рентгеноснимке видна полость в легких.
|
|
|
|
|
Дата добавления: 2015-06-27; Просмотров: 310; Нарушение авторских прав?; Мы поможем в написании вашей работы!